Содержание
- 2. Болезнь Меньера Болезнь Меньера (эндолимфатический гидропс или водянка) — негнойное заболевание внутреннего уха, характеризующееся увеличением объема
- 3. Причины Сосудистые нарушения; Нарушение иннервации; Нарушение питания; Инфекционные процессы; Аллергические процессы; Наследственные факторы; Профессиональные факторы;
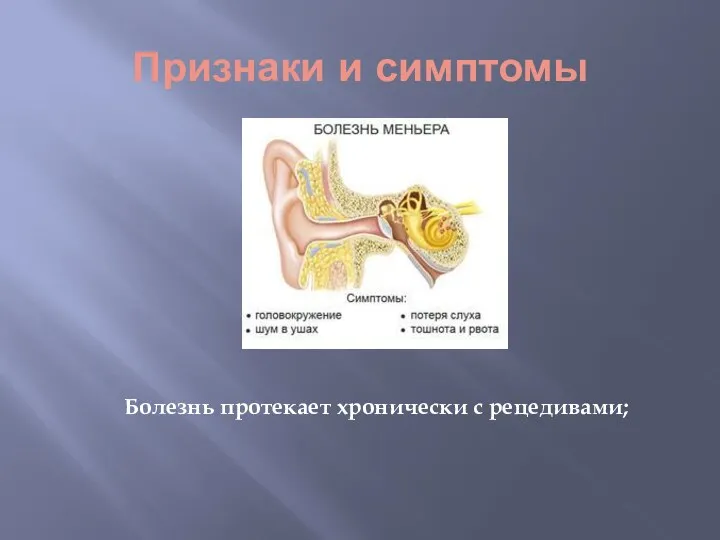
- 4. Признаки и симптомы Болезнь протекает хронически с рецедивами;
- 5. Головокружение Головокружение в данном случае называется лабиринтным. Оно объясняется сдавливанием рецепторов вестибулярного аппарата. Другим важным симптомом,
- 6. Снижение слуха Обычно слух при болезни Меньера снижается прогрессивно. В самом начале болезни, в период ремиссии,
- 7. Шум в ушах Шум в ушах слышится пациентам из-за сдавливания жидкостью канала в лабиринте. В норме
- 8. Стадии Первая (начальная) стадия. Болезнь появляется впервые, и ее проявления могут быть различной степени интенсивности. Иногда
- 9. Диагностика Сбор анамнеза: Перенесенные травмы головы; Перенесенные инфекции уха; Наличие сопутствующих заболеваний; Принимает ли пациент регулярно
- 10. Лабораторные исследования; ОАК; БАК; Тест на гормоны щитовидной железы; Серологические методы; Доплерография; Аудиограмма; МРТ;
- 11. Дифференциальная диагностика Проявления болезни Меньера можно ошибочно принять за следующие патологии: Вертебробазилярная недостаточность (проблемы с кровообращением
- 12. Лечение Лечение болезни в основном симптоматическое, направленное на борьбу с проявлениями патологии. В период между приступами
- 13. Чаще всего в лечении болезни Меньера прибегают к следующим группам лекарственных препаратов: Противорвотные средства. Мочегонные средства
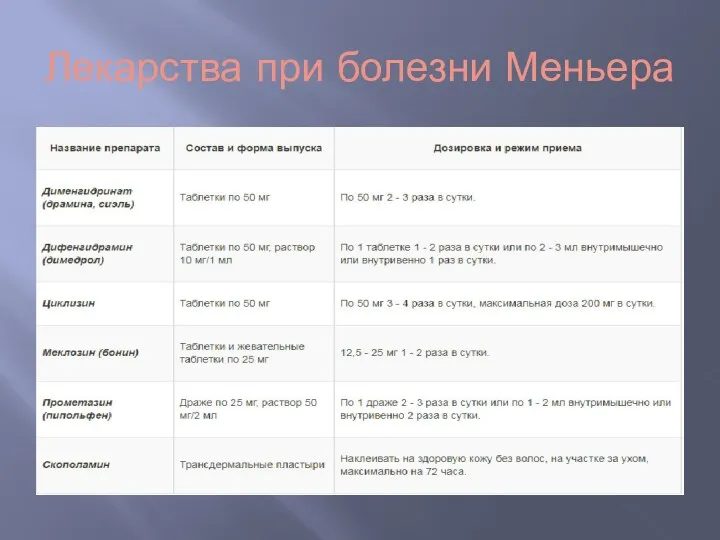
- 14. Лекарства при болезни Меньера
- 15. Физиотерапия Ультрафиолетовое облучение воротниковой зоны. Процедуру начинают с двух биодоз, при последующих облучениях увеличивая на одну
- 16. Хирургическое лечение Химическая лабиринтэктомия; Вестибулярная нейрэктомия; Шунтирование эндолимфатического мешка;
- 18. Скачать презентацию












 Психические расстройства в результате употребления психодислептиков
Психические расстройства в результате употребления психодислептиков Диагностика кровотечений
Диагностика кровотечений Антисептика
Антисептика Сахарный диабет. Особенности профилактики
Сахарный диабет. Особенности профилактики Ферменты. Свойства, строение, медико-биологическая значимость
Ферменты. Свойства, строение, медико-биологическая значимость История и перспективы развития лечебно-оздоровительного туризма в Западном рекреационном районе Крыма
История и перспективы развития лечебно-оздоровительного туризма в Западном рекреационном районе Крыма Хирургические инструменты
Хирургические инструменты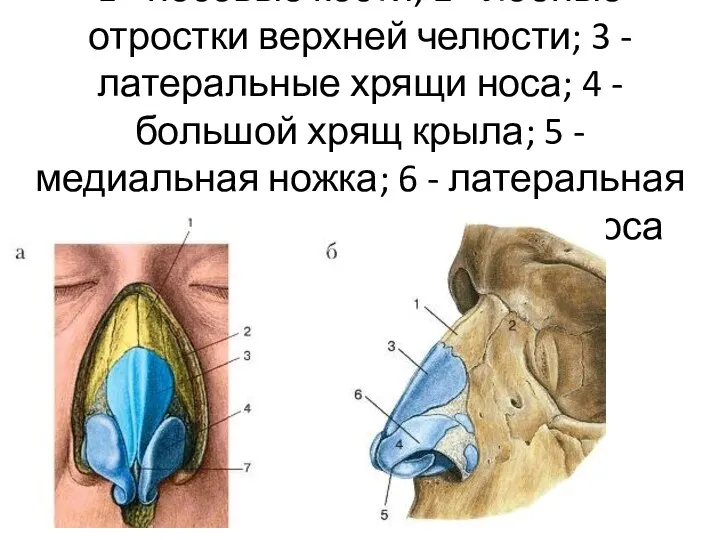 Заболевания носа
Заболевания носа Механические повреждения
Механические повреждения Diabetul zaharat – problema medicală și de sănătate publică
Diabetul zaharat – problema medicală și de sănătate publică Скажи наркотикам - нет. Классный час
Скажи наркотикам - нет. Классный час Сексуальные дисфункции
Сексуальные дисфункции Анорексия - полное отсутствие аппетита
Анорексия - полное отсутствие аппетита Comparison of grammatical structures of tenses active and passive liens theme: Filling’s material: permanent & temporary
Comparison of grammatical structures of tenses active and passive liens theme: Filling’s material: permanent & temporary Эпилепсия. Қояншық ауруы
Эпилепсия. Қояншық ауруы Інфекційні хвороби та їх профілактика
Інфекційні хвороби та їх профілактика Жүкті әйелдердің, балалардың, қарт адамдардың тыныс алу жүйесінің визуальді диагностикасыны ерекшеліктерің
Жүкті әйелдердің, балалардың, қарт адамдардың тыныс алу жүйесінің визуальді диагностикасыны ерекшеліктерің Principalele carecteristici ale gutei sunt următoarele
Principalele carecteristici ale gutei sunt următoarele Менингиты энцефалиты: клещевой эпидемический рассеянный склероз
Менингиты энцефалиты: клещевой эпидемический рассеянный склероз Медицинская визуализация мочевыделительной системы. Часть 1. Рентгенанатомия. Методы диагностики
Медицинская визуализация мочевыделительной системы. Часть 1. Рентгенанатомия. Методы диагностики Кардиотонические средства (КС)
Кардиотонические средства (КС) Аурулардың халықаралық жіктелуі
Аурулардың халықаралық жіктелуі Системная красная волчанка (СКВ)
Системная красная волчанка (СКВ) Истинные растворы. Свойства истинных растворов. Обозначение концентраций. Способы прописывания рецептов. Общие правила
Истинные растворы. Свойства истинных растворов. Обозначение концентраций. Способы прописывания рецептов. Общие правила Возможности медикаментозного лечения и профилактики гриппа и других острых респираторных заболеваний
Возможности медикаментозного лечения и профилактики гриппа и других острых респираторных заболеваний Спадковість і патологія. Лекція 4
Спадковість і патологія. Лекція 4 Физиология адаптации
Физиология адаптации Вредные вещества
Вредные вещества