Слайд 21

Особые формы астмы
Аспириновая бронхиальная астма — вариант эндогенной или смешанной бронхиальной астмы —
вариант эндогенной или смешанной бронхиальной астмы, при которой одним из факторов, способствующих сужению бронхов — вариант эндогенной или смешанной бронхиальной астмы, при которой одним из факторов, способствующих сужению бронхов, являются нестероидные противовоспалительные препараты (НПВП), в том числе и ацетилсалициловая кислота.
Складывается из триады симптомов: полипозный риносинусит, приступы удушья и непереносимость НПВП.
Основные провоцирующие факторы — аспирин и НПВП. Переносимость различных препаратов во многом зависит от антициклооксигеназной активности препарата.
Приступы удушья могут быть связаны с употреблением в пищу фруктов и овощей, содержащих природные салицилаты Приступы удушья могут быть связаны с употреблением в пищу фруктов и овощей, содержащих природные салицилаты, а также консервированных с помощью ацетилсалициловой кислоты продуктов. У некоторых тем не менее эти реакции маскируются противоастматическими и противоаллергическими препаратами.
Непереносимость аспинина Непереносимость аспинина проявляется в виде покраснения лица Непереносимость аспинина проявляется в виде покраснения лица, удушья Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе, сопровождающейся тошнотой Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе, сопровождающейся тошнотой и рвотой Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе, сопровождающейся тошнотой и рвотой. Наиболее тяжелыми проявлениями является астматический статус Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе, сопровождающейся тошнотой и рвотой. Наиболее тяжелыми проявлениями является астматический статус, остановка дыхания Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе, сопровождающейся тошнотой и рвотой. Наиболее тяжелыми проявлениями является астматический статус, остановка дыхания, потеря сознания Непереносимость аспинина проявляется в виде покраснения лица, удушья, кашля, ринита, конъюнктивита, уртикарных высыпаний, отека Квинке, подъема температуры, диареи, боли в животе, сопровождающейся тошнотой и рвотой. Наиболее тяжелыми проявлениями является астматический статус, остановка дыхания, потеря сознания и шок.












































 Постизометрическая релаксация мышц
Постизометрическая релаксация мышц Психотерапевтическая работа с субклинической депрессией ребенка
Психотерапевтическая работа с субклинической депрессией ребенка Методы лучевой диагностики. Часть 1
Методы лучевой диагностики. Часть 1 Антисептики и дезинфицирующие средства
Антисептики и дезинфицирующие средства Радиобиологиялық әсерлер
Радиобиологиялық әсерлер Жатыр денесінің обыры
Жатыр денесінің обыры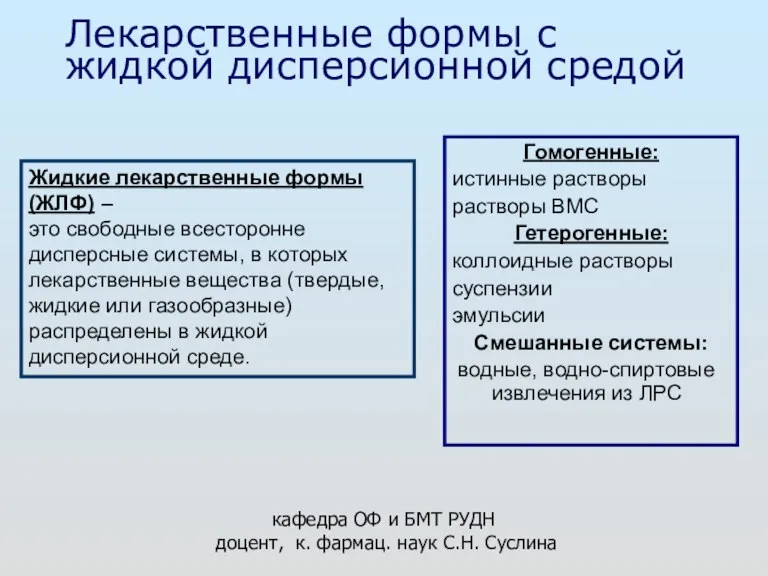 Лекарственные формы с жидкой дисперсионной средой
Лекарственные формы с жидкой дисперсионной средой Инфекционный эндокардит у детей
Инфекционный эндокардит у детей Расстройства шизофренического спектра
Расстройства шизофренического спектра Злоупотребление психиатрией. Основания для госпитализации и лечения в недобровольном порядке. Права пациента
Злоупотребление психиатрией. Основания для госпитализации и лечения в недобровольном порядке. Права пациента Пневмония. Осмотр больного
Пневмония. Осмотр больного Клиника, диагностика, дифференциальная диагностика и лечение патологической стираемости зубов
Клиника, диагностика, дифференциальная диагностика и лечение патологической стираемости зубов Дезинфекция в лечебных учреждениях
Дезинфекция в лечебных учреждениях Происхождение отечественной медицинской терминологии
Происхождение отечественной медицинской терминологии Хламідійна інфекція. Урогенітальний трихомоніаз
Хламідійна інфекція. Урогенітальний трихомоніаз Опухоли. Опухолевый процесс
Опухоли. Опухолевый процесс Нефротикалық синдромның емдеу
Нефротикалық синдромның емдеу Амбулатория жағдайында артериялық гипертензия кезіндегі рационалды дифференциалды диагностика алгоритмі, науқастарды жүргізу
Амбулатория жағдайында артериялық гипертензия кезіндегі рационалды дифференциалды диагностика алгоритмі, науқастарды жүргізу Субординация в медицинском коллективе
Субординация в медицинском коллективе Травматический шок
Травматический шок Перфорация и свищ верхнечелюстной пазухи
Перфорация и свищ верхнечелюстной пазухи Ятрогендік аурулар
Ятрогендік аурулар Болезни, обусловленные воздействием производственной пыли (пневмокониозы, пылевой бронхит, бронхиальная астма)
Болезни, обусловленные воздействием производственной пыли (пневмокониозы, пылевой бронхит, бронхиальная астма) Неправильные положения плода. Разгибательные предлежения головки плода. Тема 6
Неправильные положения плода. Разгибательные предлежения головки плода. Тема 6 Обырдың имунобиологиялық әрекеттесу ерекшелігі
Обырдың имунобиологиялық әрекеттесу ерекшелігі Роль иммунной системы в патологиях
Роль иммунной системы в патологиях Пневмония: классификация, диспансеризация, временная нетрудоспособность
Пневмония: классификация, диспансеризация, временная нетрудоспособность Современные репродуктивные технологии в лечении женского бесплодия
Современные репродуктивные технологии в лечении женского бесплодия