Содержание
- 2. Дыхательная недостаточность – патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких.
- 3. Дыхательная недостаточность (ДН) – это патологический синдром, при котором парциальное напряжение кислорода (РаО2 ) меньше 60
- 4. Эпидемиология Число пациентов с хронической ДН, требующих проведения кислородотерапии 8—10 человек на 10 000 населения. В
- 5. Функциональные компоненты системы дыхания Центральная нервная система Нейромышечная система Грудная клетка Дыхательные пути Альвеолы
- 6. Патофизиологическая основа ДН - нарушение функционирования 3 компонентов: Вентиляция - поступление О2 и вымывание С02 (осуществляется
- 7. Причины дыхательной недостаточности I. I. Центральная нервная система и дыхательный центр: передозировка наркотических средств, гипотиреоз, центральное
- 8. ПАТОГЕНЕТИЧЕСКИЕ ФОРМЫ ДН: Гипоксемическая (паренхиматозная, легочная, или ДН 1-го типа) Гиперкапническая (ветиляционная, «насосная», или ДН 2-го
- 9. Паренхиматозная (гипоксемическая) дыхательная недостаточность
- 10. Гипоксемическая ДН характеризуется гипоксией, трудно корригируемой кислородотерапией. Возникает на фоне тяжелого поражения паренхимы легких: пневмонии, острого
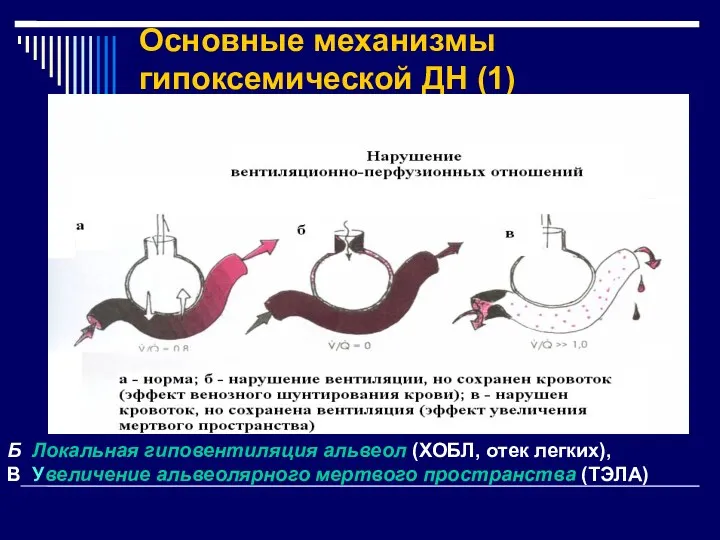
- 11. Основные механизмы гипоксемической ДН (1) Б Локальная гиповентиляция альвеол (ХОБЛ, отек легких), В Увеличение альвеолярного мертвого
- 12. Патогенез паренхиматозной ДН. Основные механизмы развития гипоксемии (1) 1. Нарушение вентиляционно — перфузионных отношений (V/Q) а.
- 13. Патогенез паренхиматозной ДН. Основные механизмы развития гипоксемии (2) б. Увеличение альвеолярного мертвого пространства: локальное нарушение легочного
- 14. 2. Уменьшение функционирующей поверхности альвеолярно-капиллярной мембраны (эмфизема, фиброз легких, ателектаз, др.) ↓ артериальная гипоксемия ↓ атрофия
- 15. Основные механизмы гипоксемической ДН (2)
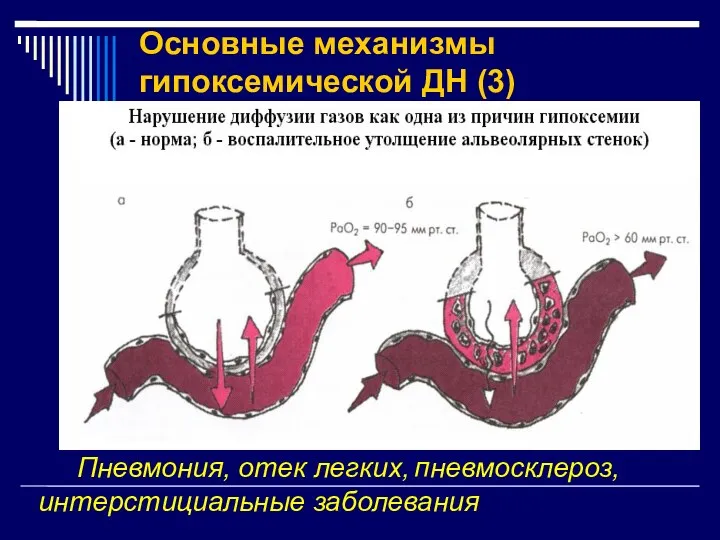
- 16. 3. Нарушение диффузии газов А. Диффузия О2 нарушается при многих заболеваниях легких, сопровождающихся воспалительным и гемодинамическим
- 17. Основные механизмы гипоксемической ДН (3) Пневмония, отек легких, пневмосклероз, интерстициальные заболевания
- 18. Паренхиматозная (гипоксемическая) ДН Неравномерная локальная гиповентиляция без снижения МОД. Выраженная гипоксемия На начальном этапе – гипервентиляция
- 19. Гиперкапническая (вентиляционная) дыхательная недостаточность
- 20. Кардинальным признаком гиперкапнической (вентиляционной, «насосной») ДН является гиперкапния. Гипоксемия присутствует, но обычно хорошо поддается терапии кислородом.
- 21. ПРИЧИНЫ «НАСОСНОЙ» ДН: 1. Нарушение центральной регуляции дыхания: ✔Отек головного мозга, захватывающий стволовые отделы и область
- 22. 3. Рестриктивные нарушения дыхания, сопровождающиеся снижением МОД: ✔Выраженный пневмоторакс; ✔Массивный плевральный выпот; ✔Интерстициальные болезни легких; ✔Тотальные
- 23. Функционально воздухоносные пути в легких делятся на проводящие пути (конвекционная зона) и газообменную (или диффузионную) зону.
- 24. При тотальном снижении вентиляции и МОД «вымывание» СО2 из конвекционной зоны снижается, и Ра СО2 возрастает
- 25. Гиперкапническая форма ДН указывает на несостоятельность «дыхательного насоса» и характеризуется: ✔ Снижением минутного объема дыхания (МОД)
- 26. Какие патогенетические механизмы характерны для гипоксемической (паренхиматозной) ДН? 1. Снижение МОД, снижение альвеолярной вентиляции, гиперкапния, затем
- 27. Типы ДН по клинико-фунциональным показателям Обструктивный тип Рестриктивный Смешанный
- 28. Обструктивный тип – его механизмы: Бронхоспазм Отечно-воспалительные и склеротические изменения стенок бронхов с сужением их просвета
- 29. Рестриктивный тип – его механизмы: Инфильтрация легочной ткани Деструкция легочной ткани Дистрофия легочной ткани Пневмосклерз Удаление
- 30. Клиника ДН складывается из следующих признаков: С-мы основного заболевания Одышка с усилением работы дыхания С-мы гипоксии
- 31. Клинико-физиологические эффекты гипоксии (1) Нарушение функции ЦНС: плохой сон, возбуждение, повышение эмоциональной активности и нервно-мышечной возбудимости,
- 32. Клинико-физиологические эффекты гипоксии (2) Дистрофия внутренних органов: фиброз и амилоидоз печени, почек, эндокринных желез… Нарушение системы
- 33. Клинико-физиологические эффекты гиперкапнии (1) Усугубление нарушений вентиляции (бронхоспазм, гиперсекреция) Расширение вен: горячие, влажные конечности, внутричерепная гипертензия
- 34. Клинико-физиологические эффекты гиперкапнии (2) Повышение кислотности желудочного содержимого: эрозии и язвы желудка, расширение желудка, паралитический илеус.
- 35. Осмотр больного: Диффузный (центральный) теплый цианоз. Болезненный румянец на щеках, расширение и увеличение количества сосудов на
- 36. Особенности клиники: Синдром непереносимости даже малой физической нагрузки, стремление к ограничению активности – «физического щажения» Беспокойный
- 37. Клинико-физиологические эффекты гипокапнии 1. Снижение возбудимости дыхательного центра 2. Угнетение сосудодвигательного центра 3. Усиление выделения натрия,
- 38. Каковы клинические проявления гиперкапнии? 1. Бронхоспазм, гиперсекреция, «псевдотуморозный» синдром, судороги, тремор, эрозии и язвы желудка 2.
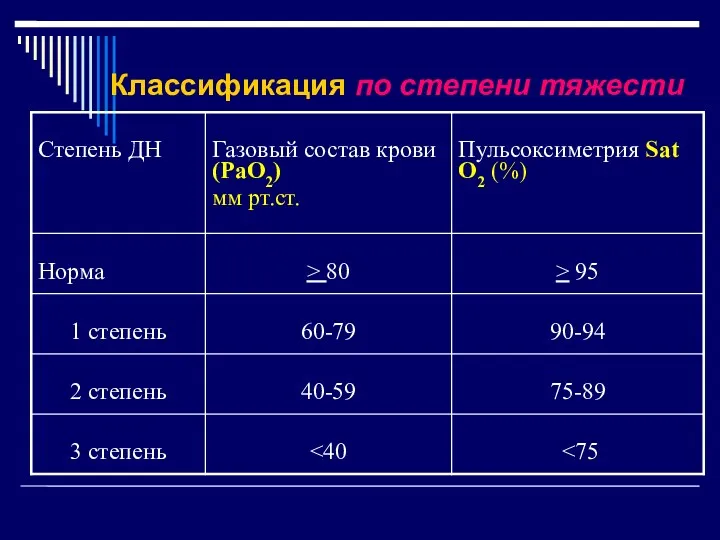
- 39. Классификация ДН по степени тяжести (по Дембо) 1 степень – появление одышки при необходимости выполнить физическую
- 40. Классификация по степени тяжести
- 41. Пульсоксиметрия Определение сатурации гемоглобина кислородом является неинвазивным методом характеристики обеспечения периферических тканей кислородом. При пульсоксиметрии имеется
- 42. Пульсоксиметрия — методика определения количества кислорода, связанного с гемоглобином, в артериальной крови. К 1 молекуле гемоглобина
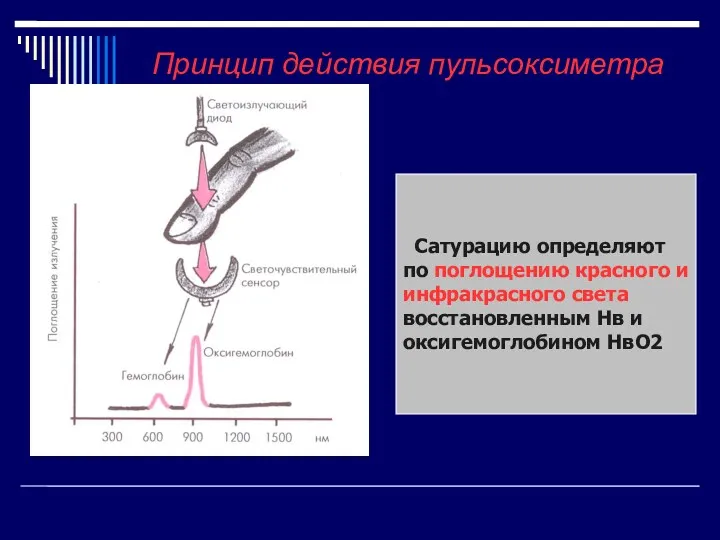
- 43. Пульсоксиметр состоит из источника света двух длин волн (660 нм «красный» и 940 нм «инфракрасный»), фотоприемника,
- 44. Принцип действия пульсоксиметра Сатурацию определяют по поглощению красного и инфракрасного света восстановленным Нв и оксигемоглобином НвО2
- 45. Диагностика ДН Диагностика основного заболевания ОАК Спирография с бронхолитической пробой Пульсоксиметрия Газовый состав крови
- 46. Общие принципы лечения ДН Устранение причины, приведшей к развитию дыхательной недостаточности Поддержание проходимости дыхательных путей Нормализация
- 47. Нормализация транспорта кислорода Главной задачей лечения дыхательной недостаточности является обеспечение нормального уровня РаО2, так как выраженная
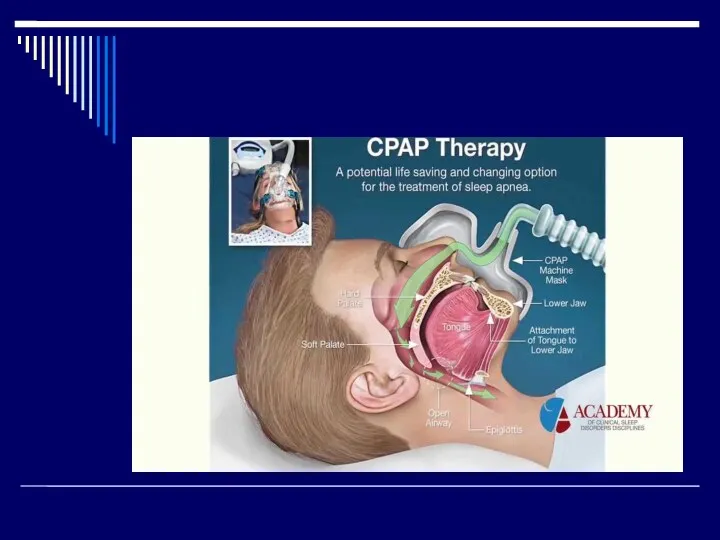
- 48. Доказано увеличение продолжительности жизни у пациентов с ДН при использовании: Кислородотерапии Неинвазивная вентиляция легких ИВЛ
- 49. Кислородотерапия при ХОБЛ (1) ГЛОБАЛЬНАЯ СТРАТЕГИЯ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ХОБЛ. ПЕРЕСМОТР 2008 г. * Длительное
- 50. Режимы назначения Большинству больных с ХОБЛ достаточно потока О2 1-2 л/мин, хотя у тяжелых больных поток
- 52. Современные методы респираторной поддержки Неинвазивная вентиляция легких: спонтанное дыхание с положительным давлением в дыхательных путях (continuous
- 54. Коррекция гемореологических нарушений и агрегации тромбоцитов Кровопускание при увеличении гематокрита больше 55–60% и высоком давлении в
- 55. Стимуляторы дыхания Используются у больных с гиповентиляцией в результате сниженной активностью дыхательного центра. Применение ограничено: гиповентиляция
- 57. Скачать презентацию

















































 Заболевания щитовидной железы
Заболевания щитовидной железы Инновационные методы лечения головной боли
Инновационные методы лечения головной боли Вегетарианство. Вред или польза
Вегетарианство. Вред или польза Интоксикация фосфороорганическими пестицидами. Отравление окислами азота, сероводородом и сернистым ангидридом
Интоксикация фосфороорганическими пестицидами. Отравление окислами азота, сероводородом и сернистым ангидридом Дамудың қатерлі кезеңдері
Дамудың қатерлі кезеңдері Анти-акне MESOLAB®
Анти-акне MESOLAB® Осложнения лекарственной терапии. Побочные действия и токсические свойства лекарств
Осложнения лекарственной терапии. Побочные действия и токсические свойства лекарств Доказательная медицина & Клинический подход
Доказательная медицина & Клинический подход Структура ФБУЗ Центр гигиены и эпидемиологии в городе Москве
Структура ФБУЗ Центр гигиены и эпидемиологии в городе Москве Конструкции различных видов протезов на дентальных имплантатах
Конструкции различных видов протезов на дентальных имплантатах Нейроэндокринные синдромы у женщин
Нейроэндокринные синдромы у женщин Координаторная система. Мозжечок, синдромы поражения. Экстрапирамидная система, синдромы поражения
Координаторная система. Мозжечок, синдромы поражения. Экстрапирамидная система, синдромы поражения Фекально-оральный механизм передачи инфекции
Фекально-оральный механизм передачи инфекции Организационно-правовые аспекты оказания первой помощи
Организационно-правовые аспекты оказания первой помощи АФО органов пищеварения у детей
АФО органов пищеварения у детей Токсоплазмоз. Роль домашних животных
Токсоплазмоз. Роль домашних животных Бауырдың жедел зақымдалуының патофизиологиясы. Жедел гепатиттер сиппатамасы. Бауырдың созылмалы зақымдалуының патофизиологиясы
Бауырдың жедел зақымдалуының патофизиологиясы. Жедел гепатиттер сиппатамасы. Бауырдың созылмалы зақымдалуының патофизиологиясы Клинико-психолого-педагогическая характеристика детей с нарушениями речи
Клинико-психолого-педагогическая характеристика детей с нарушениями речи Аномалии развития и положения женских половых органов
Аномалии развития и положения женских половых органов Форменные элементы крови
Форменные элементы крови Балалардың асқазан - ішек аурулары туралы түсінік беру. Балаларда ішек жұқпасының көріністері
Балалардың асқазан - ішек аурулары туралы түсінік беру. Балаларда ішек жұқпасының көріністері Заманауи гепатопротекторлы заттар
Заманауи гепатопротекторлы заттар Туляремия
Туляремия Маркировка. Лекарства. Качество и Безопасность
Маркировка. Лекарства. Качество и Безопасность Рак молочной железы (РМЖ)
Рак молочной железы (РМЖ) Геморрой. Предрасполагающие факторы
Геморрой. Предрасполагающие факторы Исследование отделяемого половых органов
Исследование отделяемого половых органов Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену
Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену