Содержание
- 2. Pierre Budin (1846-1907) и Stephan Tarnier (1828-1897) считаются основоположниками перинатальной медицины благодаря организации помощи недоношенным детям
- 3. История вопроса Julius H. Hess (1876-1955) основал первый центр для недоношенных детей в США в госпитале
- 4. История вопроса 40-е годы – пересмотр отношения к искусственному вскармливанию НД. Выявлены более высокие темпы роста
- 5. Первая Международная конференция: Неонатальная помощь и Инициатива «Больница, доброжелательная к ребенку» Выхаживание новорожденных Поддержка грудного вскармливания
- 6. 2-я Международная конференция: Инициатива «Больница, доброжелательная к ребенку» в неонатальных отделениях (Нео-ИБДР) Скандинавская и Квебекская рабочая
- 7. Инициатива ВОЗ/ЮНИСЕФ «Продвижение грудного вскармливания в ОРИТН» 2012-2014 гг. Усилия медицинского персонала должны быть сосредоточенны на
- 8. 10 шагов успешного грудного вскармливания, применительно к неонатальным отделениям Иметь письменную политику, которая доводится до всего
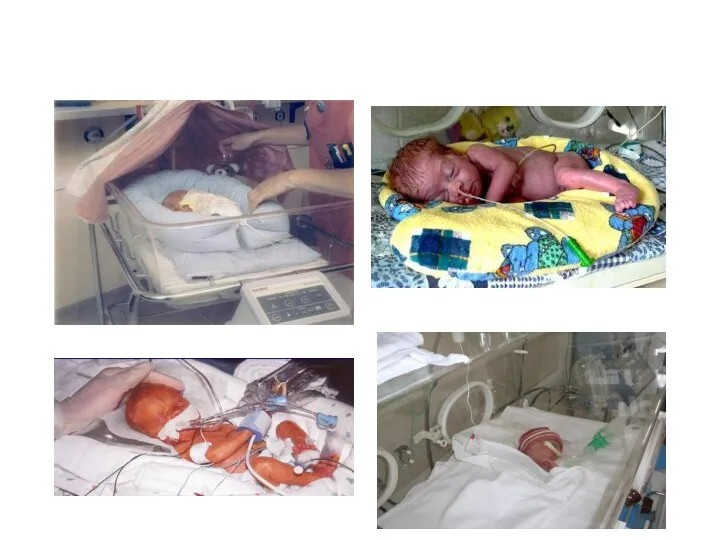
- 10. Недоношенные и маловесные дети высокие потребности слабый сосательный рефлекс незрелость выделительной системы незрелость ферментативной системы низкая
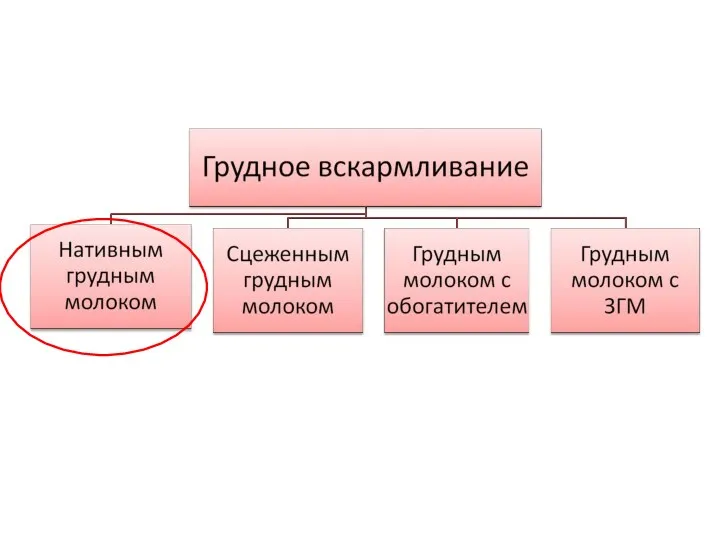
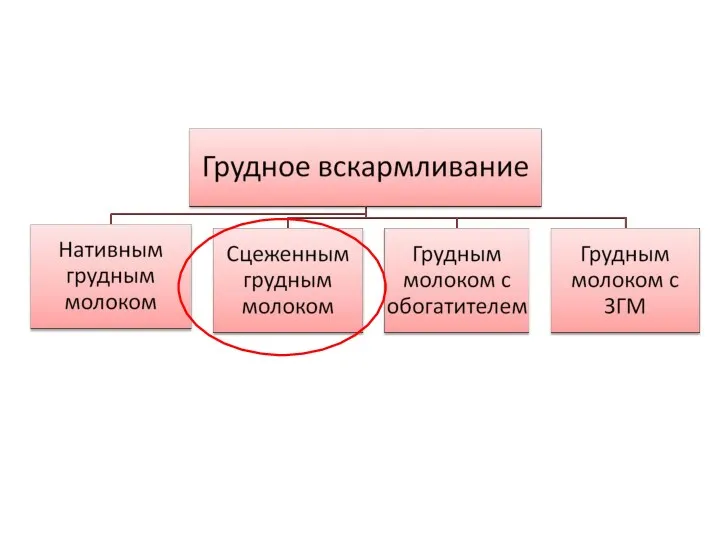
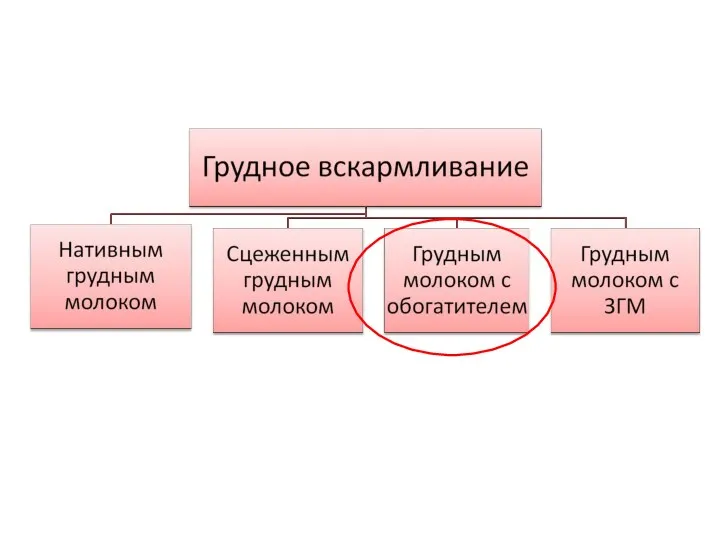
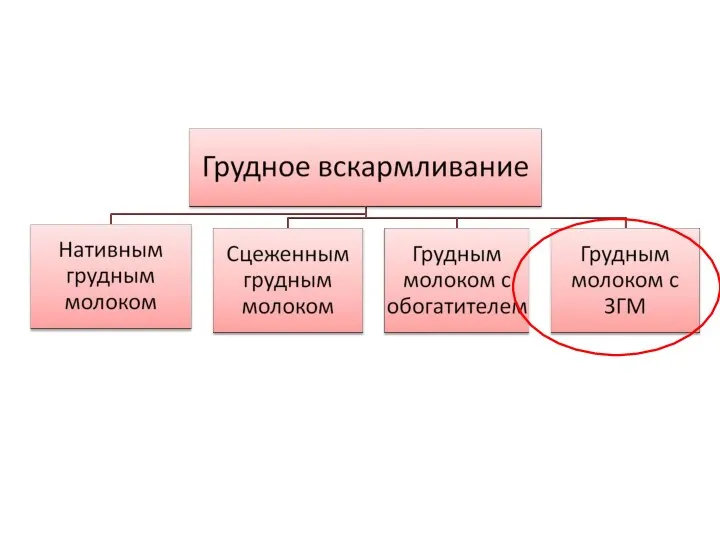
- 11. Грудное вскармливание
- 12. Абсолютные противопоказания к грудному вскармливанию (со стороны матери) ВИЧ-инфицирование матери Острые психические расстройства Особо опасные инфекции
- 13. Абсолютные противопоказания к грудному вскармливанию (со стороны ребенка) Классическая галактоземия и подозрение не ее наличие (до
- 14. Преимущества грудного вскармливания для недоношенного ребенка ГВ помогает значительно снизить риск развития: низкого темпа созревания и
- 15. Особенности состава грудного молока преждевременно родивших женщин Больше белка (преимущественно иммунные) Больше жира Несколько больше натрия
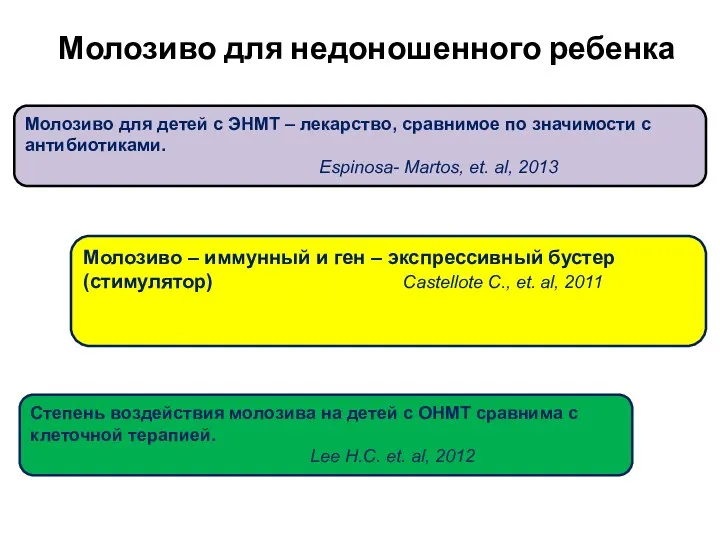
- 16. Молозиво для недоношенного ребенка Молозиво для детей с ЭНМТ – лекарство, сравнимое по значимости с антибиотиками.
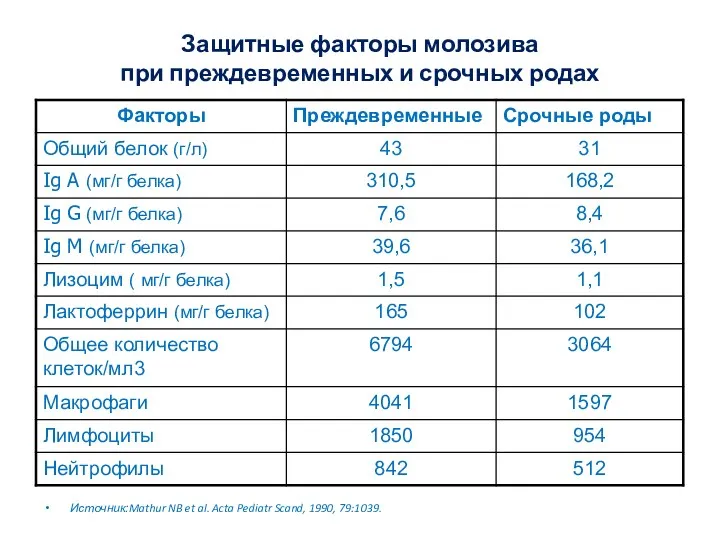
- 17. Защитные факторы молозива при преждевременных и срочных родах Источник:Mathur NB et al. Acta Pediatr Scand, 1990,
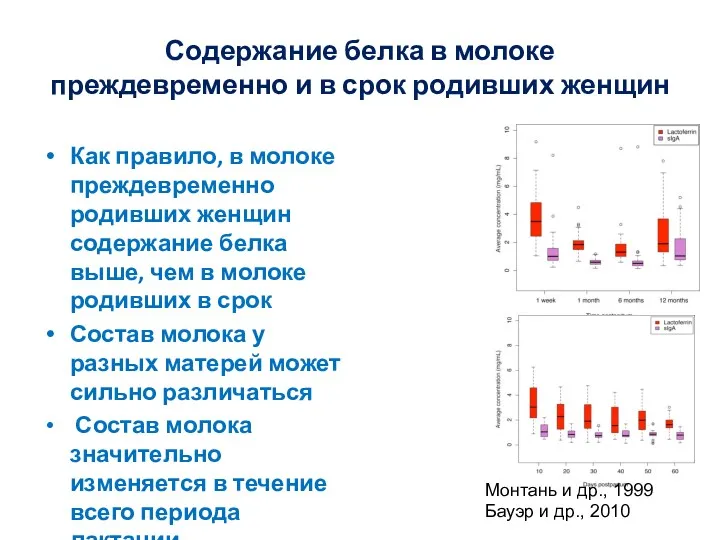
- 18. Содержание белка в молоке преждевременно и в срок родивших женщин Как правило, в молоке преждевременно родивших
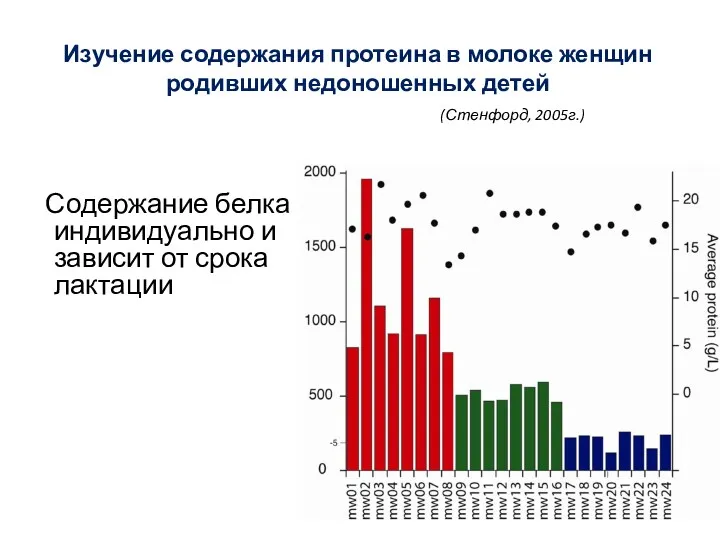
- 19. Изучение содержания протеина в молоке женщин родивших недоношенных детей (Стенфорд, 2005г.) Содержание белка индивидуально и зависит
- 22. Проблемы вскармливания нативным грудным молоком Ненутритивное сосание. Слабость сосательного рефлекса. Большая частота вторичной гипогалактии. Несоответствие состава
- 23. Причины ранней гипогалактии Нейро- гормональные нарушения в организме преждевременно родившей женщины Нарушения становления лактации (незавершенная вторая
- 24. Становление лактации Лактогенез Секреторная дифференцировка лактоцита (установка плотных межклеточных контактов) Секреторная активация Если секреторная активация не
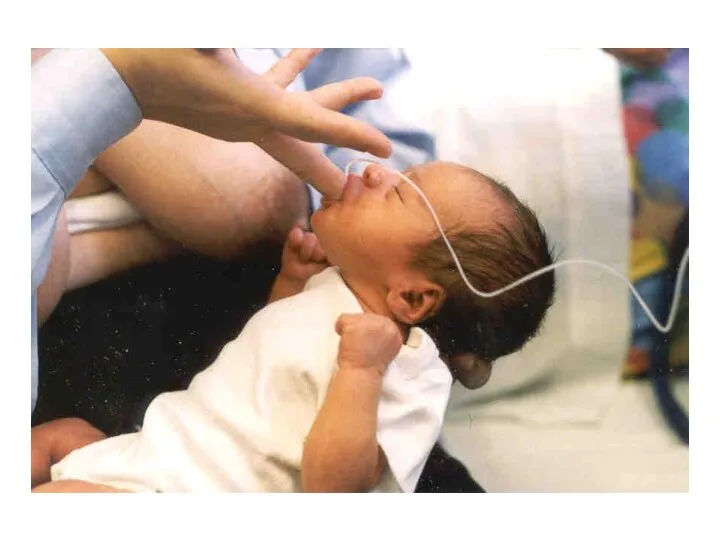
- 25. Сроки первого кормления Детей со сроком гестации 35-37 недель и массой тела более 2000 г можно
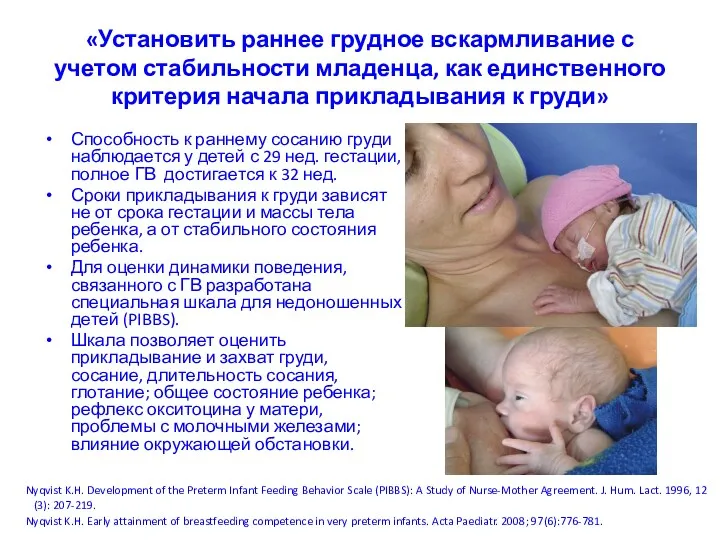
- 26. «Установить раннее грудное вскармливание с учетом стабильности младенца, как единственного критерия начала прикладывания к груди» Способность
- 27. Преемственность и коллегиальное решение проблем, препятствующих успешному грудному вскармливанию Необходимость медикаментозной терапии матери Современная идеология –
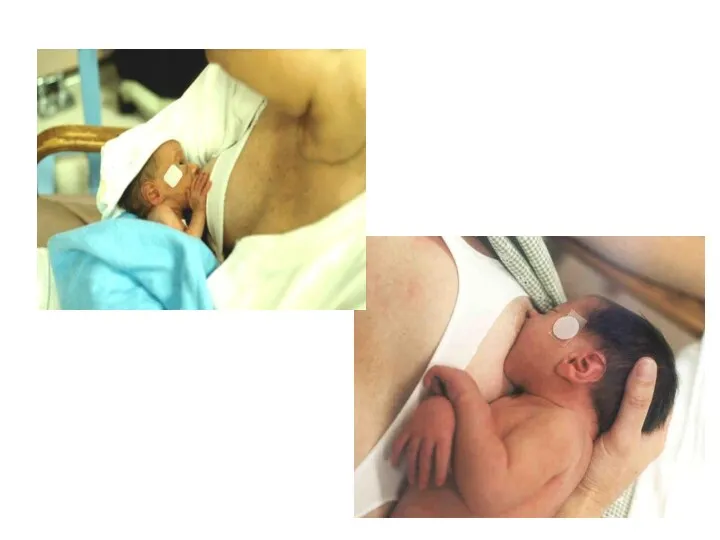
- 28. Позиции и прикладывание Это не менее важно для недоношенных детей, чем для доношенных Правильное прикладывание позволяет
- 30. Как предотвратить медленный поток? 1.Как можно лучше приложить ребенка к груди 2.Научите мать, как узнавать, получает
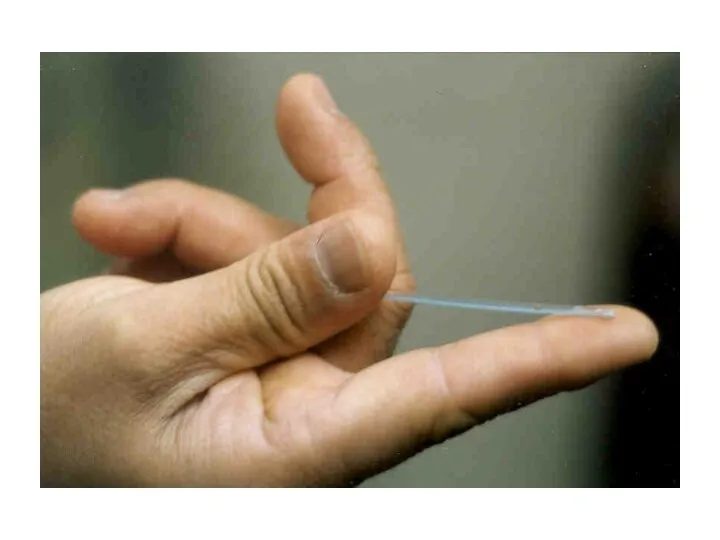
- 31. Пальцевое кормление 1.Используется в основном, чтобы помочь не расположенному к этому ребенку взять грудь 2.Это успокаивает
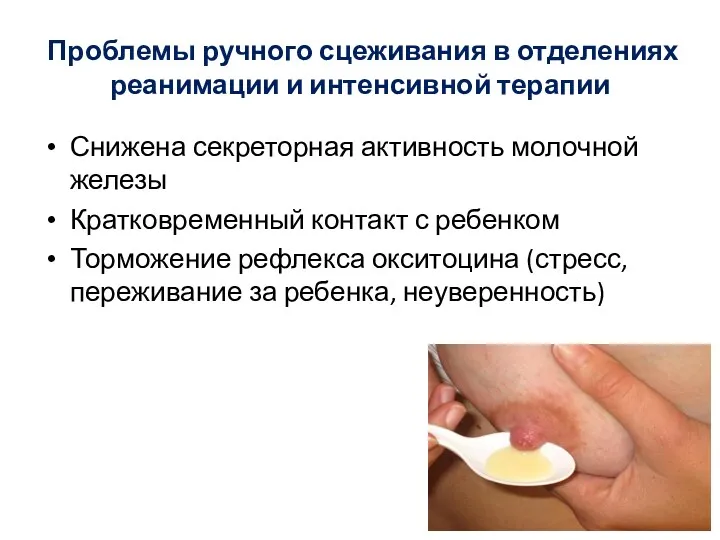
- 35. Проблемы ручного сцеживания в отделениях реанимации и интенсивной терапии Снижена секреторная активность молочной железы Кратковременный контакт
- 36. Молокоотсос Symphony Смарт-карта устройства Preemie+ для начинающих помогает стимулировать и поддерживать лактацию у матерей недоношенных младенцев.
- 37. Одновременное сцеживание обеих молочных желез у кормящих матерей эффективнее, чем последовательное сцеживание Даниэль К. Прайм, Кэтрин
- 38. Сцеживание грудного молока При использовании сцеженного грудного молока оно не храниться и не пастеризуется, а используется
- 39. СанПиН 2.1.3.2630-10 «Санитарно- эпидемиологические требования к организациям, осуществляющим медицинскую деятельность» 3.5. Порядок сбора, пастеризации, хранения грудного
- 40. СанПиН 2.1.3.2630-10 «Санитарно- эпидемиологические требования к организациям, осуществляющим медицинскую деятельность» 3.5.4 В случае необходимости отсроченного кормления
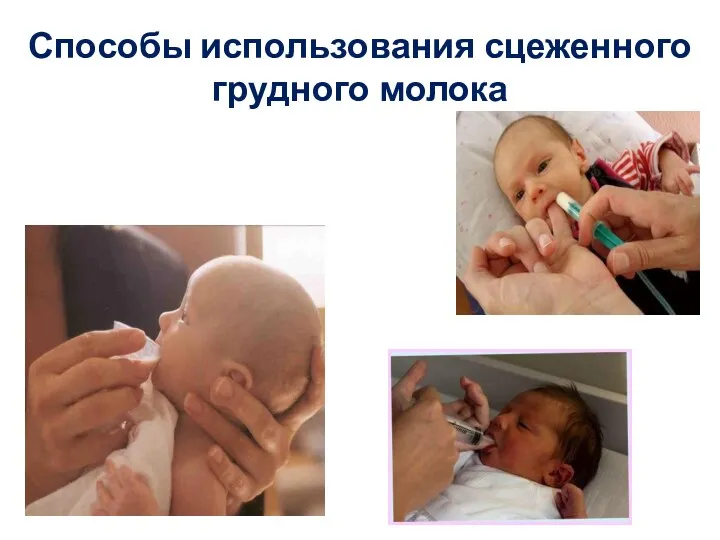
- 41. Способы использования сцеженного грудного молока
- 42. Способы использования сцеженного грудного молока
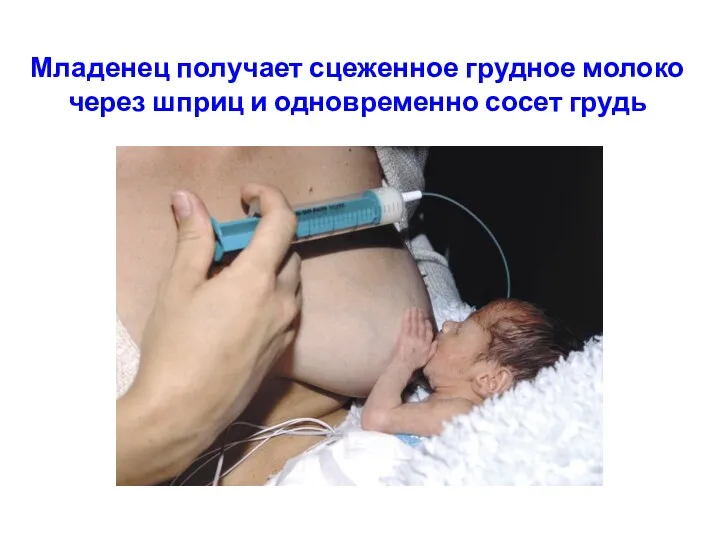
- 43. Младенец получает сцеженное грудное молоко через шприц и одновременно сосет грудь
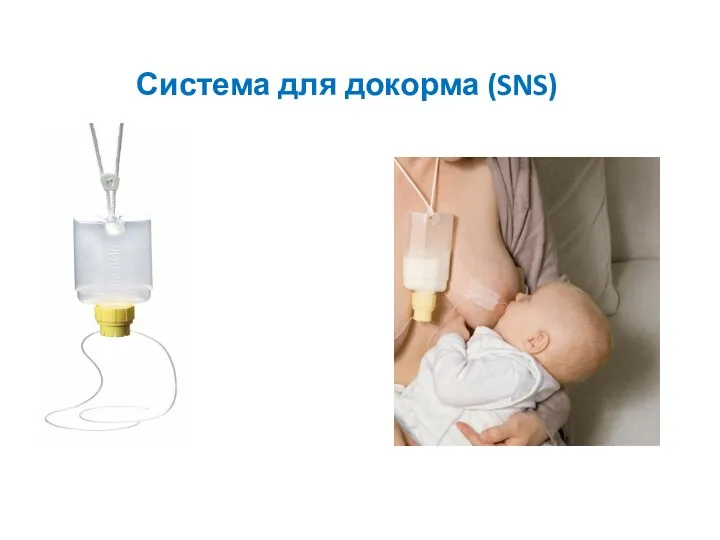
- 44. Система для докорма (SNS)
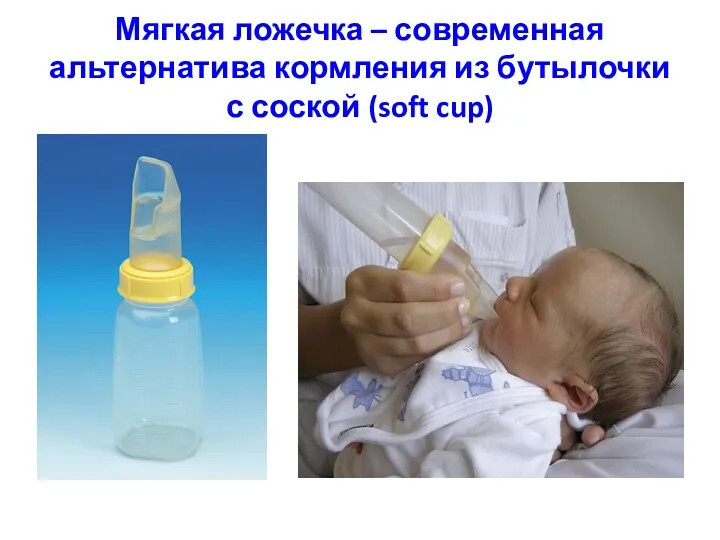
- 45. Мягкая ложечка – современная альтернатива кормления из бутылочки с соской (soft cup)
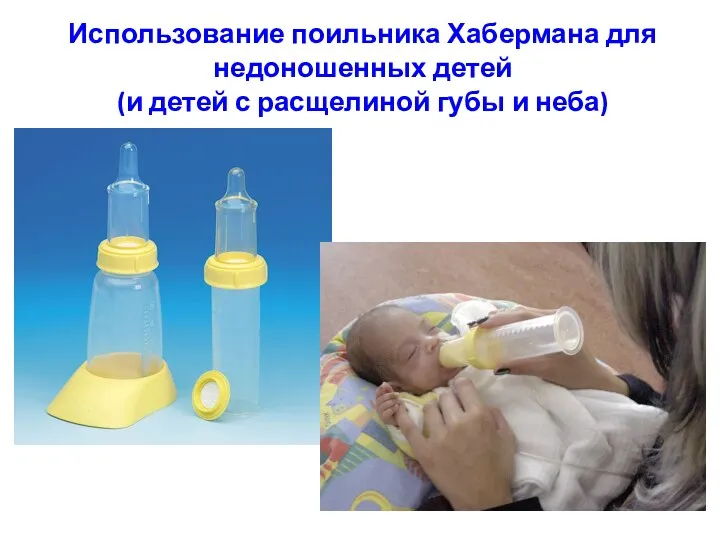
- 46. Использование поильника Хабермана для недоношенных детей (и детей с расщелиной губы и неба)
- 48. Особенности состава грудного молока преждевременно родивших женщин Недоношенные дети с массой менее 1800г. после окончания раннего
- 49. Фортификатор (от англ. fortify)- продукт, увеличивающий питательную ценность грудного молока. Добавление фортификатора: увеличивает содержание белка, углеводов,
- 50. Правила обогащения грудного молока Обогащение проводится при достижении суточного объема энтерального питания более 80 мл/кг/сутки. Обогащение
- 52. Правила назначения докорма Использовать только специализированные заменители грудного молока Объем докорма рассчитывается согласно потребностям в калориях
- 53. До какого возраста использовать специализированные смеси для недоношенных детей? Отмена специализированных продуктов и перевод недоношенных детей
- 54. До какого возраста использовать специализированные смеси для недоношенных детей? В питании глубоконедоношенных детей специализированная смесь в
- 55. Введение прикорма Оптимальные сроки введения прикорма недоношенным детям в настоящее время не определены В большинстве случаев
- 56. Введение прикорма ранее 4 месяцев недопустимо в связи с незрелостью пищеварительной системы и обменных процессов. Позднее
- 57. Введение прикорма осуществляется медленно и постепенно. До достижения детьми 7-8 месячного возраста каждое кормление должно заканчиваться
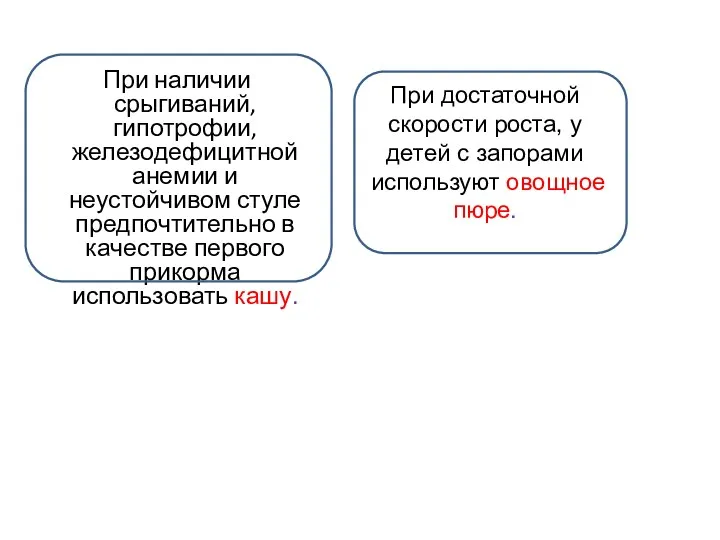
- 58. При наличии срыгиваний, гипотрофии, железодефицитной анемии и неустойчивом стуле предпочтительно в качестве первого прикорма использовать кашу.
- 59. На начальной стадии продукт прикорма можно вводить в два кормления: например, овощное пюре/кашу – не 40-60
- 60. Далее назначается растительное масло до 5-6 мл в сутки, которое делится на несколько приемов и добавляется
- 61. При тенденции к развитию или наличию железодефицитной анемии с 6 месяцев можно вводить мясо, учитывая хорошее
- 62. Творог назначается детям, преждевременно родившимся, после 6 месяцев и в более поздние сроки с учетом величины
- 63. Соки и фруктовое пюре рекомендуются не ранее 6-8 месяцев, поскольку при раннем назначении они могут провоцировать
- 65. Скачать презентацию







































 Воспаление. Причины воспаления
Воспаление. Причины воспаления Поражение лицевого нерва – мультидисциплинарная проблема
Поражение лицевого нерва – мультидисциплинарная проблема Патоморфологія жовтяниці (гемолітична, паренхіматозна, механічна)
Патоморфологія жовтяниці (гемолітична, паренхіматозна, механічна) Жалпақтабан түрлері
Жалпақтабан түрлері Жұлынның зақымдалу синдромдары
Жұлынның зақымдалу синдромдары Средства, влияющие на систему крови
Средства, влияющие на систему крови Ишемический инсульт
Ишемический инсульт Интенсивная терапия отношений в лечении больных паническими атаками
Интенсивная терапия отношений в лечении больных паническими атаками Малярия. Этиология. Жизненный цикл. Клиника. Лечение
Малярия. Этиология. Жизненный цикл. Клиника. Лечение Красный крест
Красный крест Принципы и методы лечения туберкулёза
Принципы и методы лечения туберкулёза Болезнь Паркинсона
Болезнь Паркинсона Пародонт. Аурулары. Жіктелісі. Этиологиясы. Патогенезі
Пародонт. Аурулары. Жіктелісі. Этиологиясы. Патогенезі Электронная медицинская карта для пациента
Электронная медицинская карта для пациента Задачи, организационная структура и органы управления Всероссийской службы медицины катастроф
Задачи, организационная структура и органы управления Всероссийской службы медицины катастроф Radiospectroscopic research methods 4
Radiospectroscopic research methods 4 Планирование и организация подготовки кадров высшей научной квалификации на военных факультетах и военных кафедрах
Планирование и организация подготовки кадров высшей научной квалификации на военных факультетах и военных кафедрах Аралас Т- және В-иммундық тапшылықтар
Аралас Т- және В-иммундық тапшылықтар Болезни конъюнктивы
Болезни конъюнктивы Күйік және оны емдеудің иновациялық әдістері
Күйік және оны емдеудің иновациялық әдістері Карбункул. Этиология и патогенез
Карбункул. Этиология и патогенез Кровотечения (лекция 5)
Кровотечения (лекция 5) Основы онкологии
Основы онкологии Сифилис. Исторические аспекты
Сифилис. Исторические аспекты Введение в иммунологию. Иммунная система
Введение в иммунологию. Иммунная система Ендоскопічні гінекологічні операції
Ендоскопічні гінекологічні операції Helicobacter pylori
Helicobacter pylori Жас нәрестеге үйіне патронажға бару, есептік амбулаторлық картасын толтыру
Жас нәрестеге үйіне патронажға бару, есептік амбулаторлық картасын толтыру