Содержание
- 2. Хронический лимфолейкоз -индолентная лимфоидная опухоль В-клеточного происхождения, при которой происходит злокачественная пролиферация малых морфологически зрелых лимфоцитов
- 3. Патогенез Лейкозные клетки при хроническом лимфолейкозе происходят из одной лимфоидной клетки в результате мутации, что подтверждается
- 4. Клинические стадии ХЛЛ. Начальная стадия. Чаще возникает бессимптомно. Выявление заболевания носит случайный характер, чаще по изменениям
- 5. В гемограмме: чаще лейкоцитоз умеренный (20-40*109 на л), за счет лимфоцитов (40-50%), при этом абсолютный лимфоцитоз
- 6. Клинические стадии ХЛЛ. Развернутая стадия. Отмечается дальнейший опухолевый рост, лимфоидная пролиферация. Появляется часто генерализованная лимфоаденопатия, Гепатоспленомегалия,
- 7. При доброкачественной форме количество лейкоцитов нарастает медленно с долгосохраняющимся кроветворением. При опухолевой форме на фоне генерализованной
- 8. Клинические стадии ХЛЛ. Терминальная стадия. Нарастает интоксикация, кахексия. Характерно присоединение инфекций. В анализах крови - развивается
- 9. Выделяют следующие клинические варианты ХЛЛ: Доброкачественная форма -незначительное увеличение числа лимфоцитов в крови, очаговый (не диффузный)
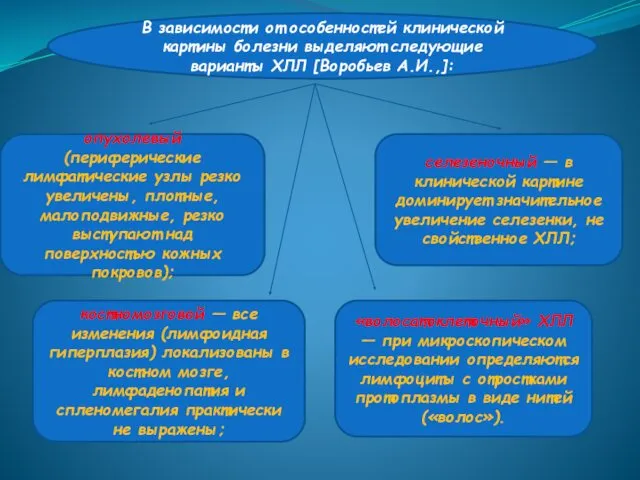
- 10. В зависимости от особенностей клинической картины болезни выделяют следующие варианты ХЛЛ [Воробьев А.И.,]: опухолевый (периферические лимфатические
- 11. RAI-классификация хронических лимфолейкозов 0 стадия – изолированный лимфоцитоз (более 15,0 Г/л в периферической крови, более 40%
- 12. Классификация по J.L Binnet
- 13. Клиника В клинической картине выделяют два больших синдрома. Лимфопролиферативный, обусловленный лимфаденопатией, сплено-мегалией и лимфоидной пролиферацией костного
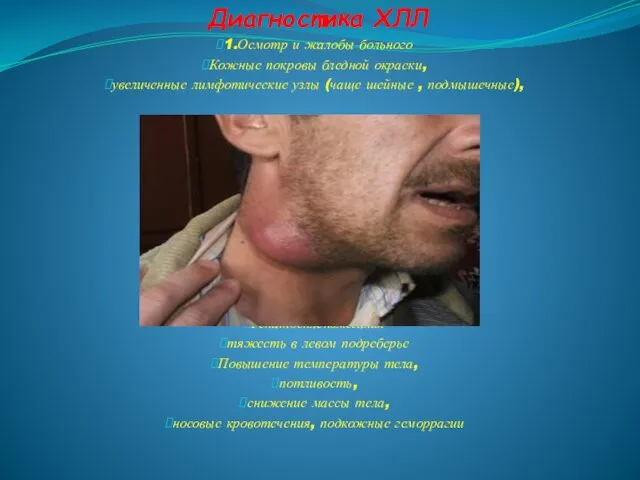
- 15. Диагностика ХЛЛ 1.Осмотр и жалобы больного Кожные покровы бледной окраски, увеличенные лимфотические узлы (чаще шейные ,
- 16. 2.Исследование периферической крови Лейкоцитоз, абсолютный лимфоцитоз. Количество лимфоцитов может превышать 5*109/л, достигая 600-109/л. Лимфоциты малые, округлой
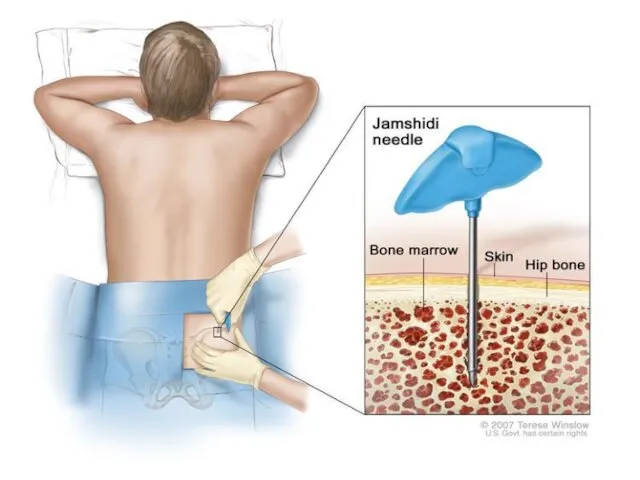
- 18. 3.В пунктате костного мозга выявляется увеличенное содержание лимфоцитов (более 30 %). Этот признак является патогномоничным для
- 20. 5.Иммунофенотипирование клеток КМ и периферической крови выявляет специфические иммунологические маркеры , характерные для опухолевых клеток. Помимо
- 21. Определение уровня иммуноглобулинов При ХЛЛ характерна слабая экспрессия поверхностных иммуноглобулинов ( чаще slgM, реже IgM+IgD с
- 22. Цитогенетический анализ Цитогенетический анализ позволяет получить данные о характеристике опухолевых клеток , которое имеет прогностическое значение
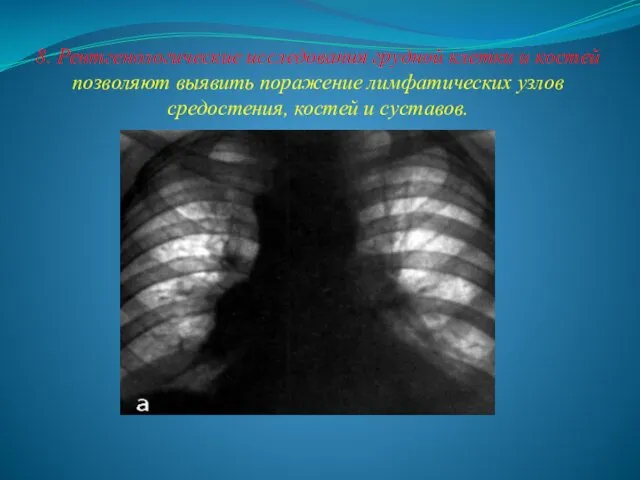
- 23. 8. Рентгенологические исследования грудной клетки и костей позволяют выявить поражение лимфатических узлов средостения, костей и суставов.
- 24. Компьютерная томография (КТ) дает возможность обнаружить поражение лимфатических узлов в грудной полости и животе. Магнитно-резонансная томография
- 25. Лечение На ранней стадии болезни при стабильном лейкоцитозе (не превышающем 20—30-109/л) лечение не проводят. Показано наблюдение,
- 26. Показания к началу лечения: появление В-симптомов (лихорадка, похудание, потливость, в отличие от отсутствия этих признаков, что
- 27. Специфическая химиотерапия. 1 Глюкортикостероиды. Монотерапия ГКС при ХЛЛ показана только в случаях аутоиммунных осложнений, поскольку они
- 28. 2 Алкилирующие химиотерапевтические средства (хлорамбуцил, циклофосфамид) с или без преднизолона. Терапия алкилируюшими препаратами не вызывает полных
- 29. 1 линия терапии Схема: флюдарабин 25 мг/м2 (дни 1-3) в/в и циклофосфан 250 мг/м2 (дни 1—3)
- 30. Схема: флюдарабин 25 мг/м2 в/в (дни 1-3), циклофосфан 250 мг/м2 (дни 1-3 + мабтера 375 мг/м2
- 31. Монотерапия мабтерой (ритуксимаб) — 375 мг/м2 еженедельно в течение 8 нед рекомендована в качестве первой линии
- 32. Для резистентных к терапии флюдарабином пациентов — Campath 30 мг, два раза в нед х 12
- 33. Другие полихимиотерапевтические схемы CVP (винбластин 10 мг/м2 вместо винкристина), CHOP (COP + доксорубицин 50 мг/м2).
- 34. Л
- 37. Скачать презентацию




























 Бронхиальная астма
Бронхиальная астма Невропатия лицевого нерва
Невропатия лицевого нерва Фармаконимика. Номенклатура
Фармаконимика. Номенклатура Тунгокоченская центральная районная больница
Тунгокоченская центральная районная больница Фармацевтическая деятельность. Лицензирование
Фармацевтическая деятельность. Лицензирование ВРТ в лечении мужского бесплодия
ВРТ в лечении мужского бесплодия Кровотечение. Натомическая классификация
Кровотечение. Натомическая классификация Профессиональные заболевания в спорте
Профессиональные заболевания в спорте Біоінженерні технології: цито- та гістотехнології
Біоінженерні технології: цито- та гістотехнології Принципы химиотерапии. Противовирусные средства
Принципы химиотерапии. Противовирусные средства Менингит. Классификация. Этиология. Патогенез. Клиника
Менингит. Классификация. Этиология. Патогенез. Клиника Патофізіологія тканинного росту
Патофізіологія тканинного росту Қан айналымының бұзылуы
Қан айналымының бұзылуы Интерпретация общего анализа крови. (Лекция 1)
Интерпретация общего анализа крови. (Лекция 1) Ботулизм
Ботулизм Обезвреживание аммиака. Остаточный азот крови. Биохимия полости рта. Лекция 7
Обезвреживание аммиака. Остаточный азот крови. Биохимия полости рта. Лекция 7 Шаншаров-фарм жшс кәсіпорынында сасықшөп тұндырмасы өндіріс үрдісін қарқындату
Шаншаров-фарм жшс кәсіпорынында сасықшөп тұндырмасы өндіріс үрдісін қарқындату Клинические признаки рака пищевода
Клинические признаки рака пищевода Синдром слабости синусового узла
Синдром слабости синусового узла Острое инфекционное заболевание скарлатина
Острое инфекционное заболевание скарлатина Термические повреждения, ожоги, отморожения, электротравма
Термические повреждения, ожоги, отморожения, электротравма Основные осложнения при лапароскопии. Прогнозирование и профилактика
Основные осложнения при лапароскопии. Прогнозирование и профилактика Анализ результатов лечения гидроцефалии у детей
Анализ результатов лечения гидроцефалии у детей Здоровий спосіб життя
Здоровий спосіб життя Организация службы медицины катастроф
Организация службы медицины катастроф Гипогликемическая и гипергликемическая комы
Гипогликемическая и гипергликемическая комы Накостный остеосинтез. Виды пластин, показания, осложнения
Накостный остеосинтез. Виды пластин, показания, осложнения Лучевая диагностика механических повреждений костей и суставов
Лучевая диагностика механических повреждений костей и суставов