Содержание
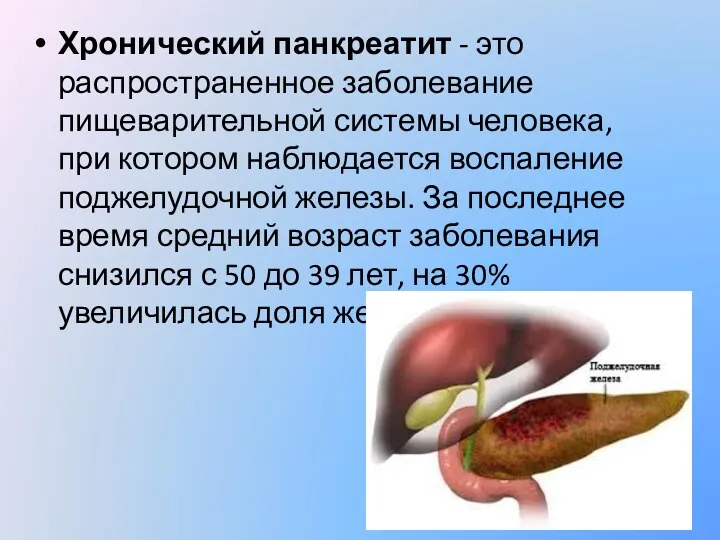
- 2. Хронический панкреатит - это распространенное заболевание пищеварительной системы человека, при котором наблюдается воспаление поджелудочной железы. За
- 3. Хронический панкреатит развивается в течение нескольких лет и характеризуется сменой периодов обострения и затихания болезни. Очень
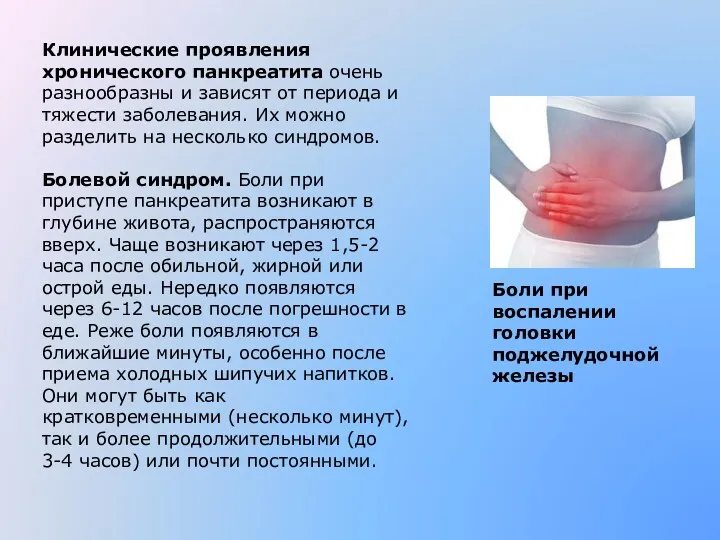
- 4. Клинические проявления хронического панкреатита очень разнообразны и зависят от периода и тяжести заболевания. Их можно разделить
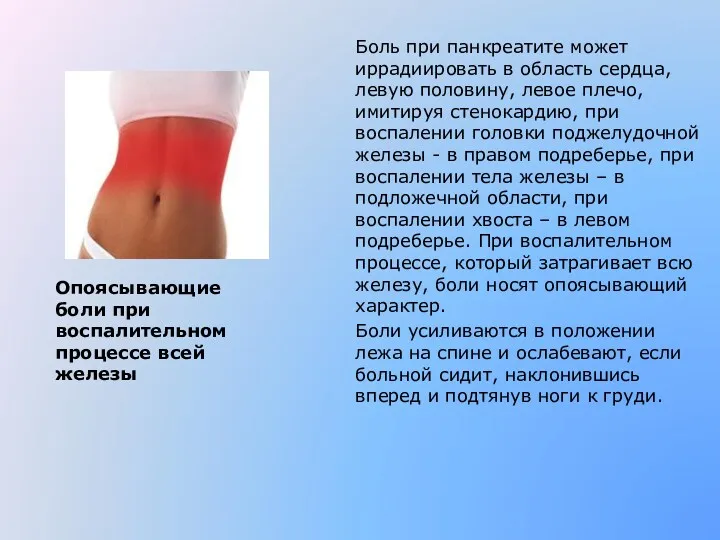
- 5. Боль при панкреатите может иррадиировать в область сердца, левую половину, левое плечо, имитируя стенокардию, при воспалении
- 6. Диспепсический синдром проявляется тошнотой, снижение или отсутствие аппетита, рвотой, не приносящая облегчения, отрыжкой, реже - изжогой,
- 7. Методы диагностики хронического панкреатита 1.Клиническая картина. 2.Лабораторная диагностика: ОАК ОАМ Биохимический анализ крови. Оценка водно-электролитного баланса
- 8. Лечение хронического панкреатита Немедикаментозное лечение Основная роль в лечение хронического панкреатита - соблюдение строгой диеты. При
- 9. Лекарственная терапия При обострении хронического панкреатита необходимо в первую очередь снять боль и диспепсический синдром. Для
- 11. Скачать презентацию





 Инфекции, передающиеся клещами и комарами
Инфекции, передающиеся клещами и комарами Наследственные болезни передаются по наследству
Наследственные болезни передаются по наследству Роль медицинской сестры в профилактике скарлатины у детей
Роль медицинской сестры в профилактике скарлатины у детей Расстройства кровообращения. Стаз, тромбоз, эмболия, инфаркт. (Занятие 5)
Расстройства кровообращения. Стаз, тромбоз, эмболия, инфаркт. (Занятие 5) Лечение сахарного диабета
Лечение сахарного диабета PBSerum. Инновации в космецевтике
PBSerum. Инновации в космецевтике Гиппократ. Трактаты
Гиппократ. Трактаты Лабораторная диагностика сахарного диабета
Лабораторная диагностика сахарного диабета Эпидемиологическая ситуация по ВИЧ-инфекции в Новгородской области
Эпидемиологическая ситуация по ВИЧ-инфекции в Новгородской области Ведение беременности и родов при тазовом предлежании плода
Ведение беременности и родов при тазовом предлежании плода Биологическая подструктура личности
Биологическая подструктура личности Неотложная хирургия заболеваний ободочной кишки
Неотложная хирургия заболеваний ободочной кишки Острые заболевания респираторного тракта у детей
Острые заболевания респираторного тракта у детей Сестринская помощь при сердечной недостаточности
Сестринская помощь при сердечной недостаточности Красный плоский лишай
Красный плоский лишай Задние афазии
Задние афазии Асфиксия новорожденного. Родовая травма
Асфиксия новорожденного. Родовая травма Коронарография, аортография, вентрикулография, компьютерлік томография
Коронарография, аортография, вентрикулография, компьютерлік томография Растения, которые нас лечат. Фитотерапия
Растения, которые нас лечат. Фитотерапия Использование частной предпринимательской инициативы для развития региональной системы здравоохранения
Использование частной предпринимательской инициативы для развития региональной системы здравоохранения Жылан уы. Бал ара тіршілігінің өнімдері
Жылан уы. Бал ара тіршілігінің өнімдері Учение об иммунитете
Учение об иммунитете Болезни легких
Болезни легких Раневые инфекции. Этиологическая структура
Раневые инфекции. Этиологическая структура Коматозные состояния
Коматозные состояния Тромбоцитопения. Классификация
Тромбоцитопения. Классификация Підсумки роботи галузі охорони здоров’я м. Мелітополя
Підсумки роботи галузі охорони здоров’я м. Мелітополя Программа ВОЗ по борьбе
Программа ВОЗ по борьбе