Содержание
- 2. Клиническая классификация Кардиомиопатии идиопатические (неизвестного генеза): дилятационная (застойная): увеличение левого или/ и правого желедочка, нарушение систолической
- 3. По классификации ВОЗ, основанной на этиологических признаках (1980) различают два основных вида КМП: первичный тип -
- 4. Вторичные КМП: Инфекционные (Д) – вирусные, бактериальные, грибковые, протеозойные кардиты; Метаболические (Д) – тиреотоксикоз, гипотиреоз, феохромоцитома;
- 5. Дилятационная кардиомиопатия (ДК) Дилятационные кардиомиопатии (ДК) наиболее распространенная форма заболевания. Она имеет неблагоприятное течение и прогноз.
- 6. Дилятационная кардиомиопатия (ДК) Несмотря на то, что этиология заболевания не ясна Н.М.Белоконь (1987) связывает ее с
- 7. Дилятационная кардиомиопатия (ДК) КЛИНИКА Заболевание развивается постепенно, редко – внезапное развитие симптомов. Наблюдаются признаки лево-и правожелудочковой
- 8. Дилятационная кардиомиопатия (ДК) На ЭКГ изменения неспецифичны: синусовая тахикардия, систолическая перегрузка левого или правого желудочков, увеличение
- 9. Дилятационная кардиомиопатия (ДК) На ЭХОКГ и радионуклеидной вентрикулографии: признаки увеличения всех полостей, больше левого желудочка при
- 10. Дилятационная кардиомиопатия (ДК) ЛЕЧЕНИЕ Консервативное лечение. Показано ограничение физических нагрузок вплоть до строгого постельного режима. Диета
- 11. Дилятационная кардиомиопатия (ДК) Периферические вазодилятаторы: венозные – не влияют на уровень артериального давления – нитроглицерин (
- 12. Дилятационная кардиомиопатия (ДК) Диуретики: фуросемид или / и верошпирон; Метаболические препараты: карнитина хлорид, милдронат 50-100мг/кг в
- 13. Гипертрофическая кардиомиопатия (ГМКП) обязательно - сочетание гипертрофии миокарда, нарушение функции релаксации и усиление сократительной функции сердца
- 14. Гипертрофическая кардиомиопатия (ГМКП) КЛИНИКА Синкопальные состояния, вследствие недостаточного объема крови, поступающей в аорту : Сердцебиение, кардиалгия,
- 15. Гипертрофическая кардиомиопатия (ГМКП) КЛИНИКА Над верхушкой сердца и по левому краю грудины выслушиваются два разных по
- 16. Гипертрофическая кардиомиопатия (ГМКП) Рентгеногафия сердца: аортальная конфигурация (выражена сердечная талия, приподнята над диафрагмой верхушка). ЭКГ: признаки
- 17. Гипертрофическая кардиомиопатия (ГМКП) Ограничение физической нагрузки. Диета стол №10. Блокаторы β-адренергических рецепторов - уменьшают ионотропную функцию
- 18. Гипертрофическая кардиомиопатия (ГМКП) Препарат выбора при злокачественных аритмиях кордарон дозируют 5-9 мг/кг/сут – отрицательное ионотропное действие
- 19. Рестриктивная кардиомиопатия (РК) В основе рестриктивной кардиомиопатии лежит эндомиокардиальное рубцевание (эндомиокардиальный фиброз) или инфильтрация миокарда (эозинофильная
- 20. Рестриктивная кардиомиопатия (РК) КЛИНИКА напоминает таковую при рестриктивном перикардите В стадии выраженных клинических проявлений этого заболевания
- 21. Рестриктивная кардиомиопатия (РК) ЭКГ: синусовая тахикардия, истинное отклонение оси влево, гипертрофия левого желудочка, выраженные изменения ST
- 23. Скачать презентацию




















 Гранулематоз Вегенера
Гранулематоз Вегенера Болевые синдромы. Сенсорные расстройства
Болевые синдромы. Сенсорные расстройства Биоматериал для исследования
Биоматериал для исследования Пероральные сахароснижающие ЛС
Пероральные сахароснижающие ЛС Организация медпомощи сельским жителям. Организация медпомощи работающим на промышленных предприятиях
Организация медпомощи сельским жителям. Организация медпомощи работающим на промышленных предприятиях Способ адаптации человека к хроническому недосыпанию, позволяющий свести к минимуму последствия постоянного недостатка сна
Способ адаптации человека к хроническому недосыпанию, позволяющий свести к минимуму последствия постоянного недостатка сна Развитие лица и ротовой полости. Развитие и прорезывание временных и постоянных зубов
Развитие лица и ротовой полости. Развитие и прорезывание временных и постоянных зубов Myeloprolifirative disorders
Myeloprolifirative disorders Синдром удлиненного QT
Синдром удлиненного QT Коліка. Печінкова коліка. Перша медична допомога
Коліка. Печінкова коліка. Перша медична допомога Гипоксия. Механизмы развития
Гипоксия. Механизмы развития Хирургиялық деонтология
Хирургиялық деонтология Опухоли мочевого пузыря
Опухоли мочевого пузыря Бронхоэктатическая болезнь у детей
Бронхоэктатическая болезнь у детей Клиническая психология. Формирование базовых знаний по теории, методологии и практике клинической психологии,
Клиническая психология. Формирование базовых знаний по теории, методологии и практике клинической психологии, Острое повреждение почек
Острое повреждение почек Фибрилляция и трепетание предсердий у беременных
Фибрилляция и трепетание предсердий у беременных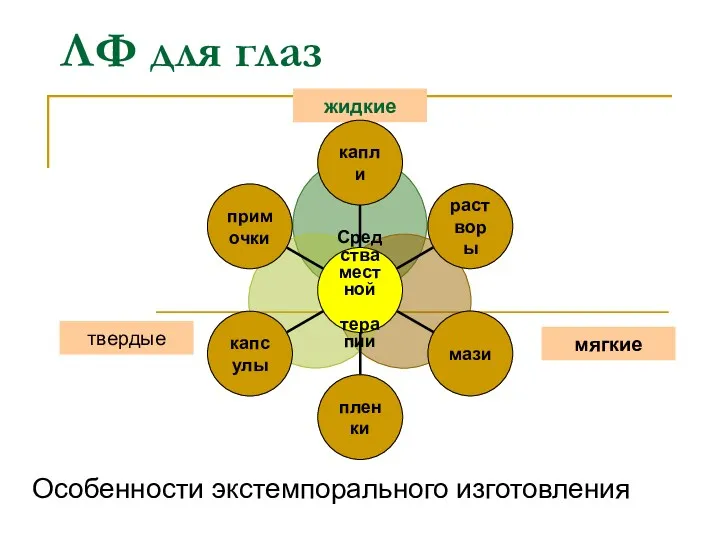 ЛФ для глаз
ЛФ для глаз Науқастың емдеуге деген ынтасын көтеру жолдары. Науқастың емделуге деген ынтасын, ұмтылысын көтерудегі дәрігердің рөлі
Науқастың емдеуге деген ынтасын көтеру жолдары. Науқастың емделуге деген ынтасын, ұмтылысын көтерудегі дәрігердің рөлі Алмаг-01 Презентация для обучения провизоров
Алмаг-01 Презентация для обучения провизоров Оперативные доступы к органам грудной клетки
Оперативные доступы к органам грудной клетки Гериатрические аспекты заболеваний органов дыхания
Гериатрические аспекты заболеваний органов дыхания Қытай диетотерапиясы негіздері. Макробиотиканың негізгі ұстанымдары. Сауықтыру тамақтануының. Аювердальдық негіздері
Қытай диетотерапиясы негіздері. Макробиотиканың негізгі ұстанымдары. Сауықтыру тамақтануының. Аювердальдық негіздері Продуктивное воспаление
Продуктивное воспаление Фенилкетонурия. Нарушения обмена триптофана
Фенилкетонурия. Нарушения обмена триптофана Авитаминоз
Авитаминоз Классификация, клиника, диагностика рака щитовидной железы
Классификация, клиника, диагностика рака щитовидной железы Этика и деонтология фармацевтического работника
Этика и деонтология фармацевтического работника