Содержание
- 2. МАЛЯРИЯ
- 3. Виды малярийных плазмодиев, патогенных для человека: Plasmodium vivax - возбудитель 3-х дневной малярии Plasmodium malariae -
- 4. Трехдневная малярия Возбудитель - Plasmodium vivax Заболевание имеет широкую зону распространения, т.к. возбудитель может развиваться в
- 5. Тропическая малярия Возбудитель - Plasmodium falciparum Зона распространения – страны тропической Африки (минимальная температура развития паразита
- 6. Четырехдневная малярия Возбудитель - Plasmodium malariae Зона распространения – страны тропической Африки, юго-восточная Азия, ближний и
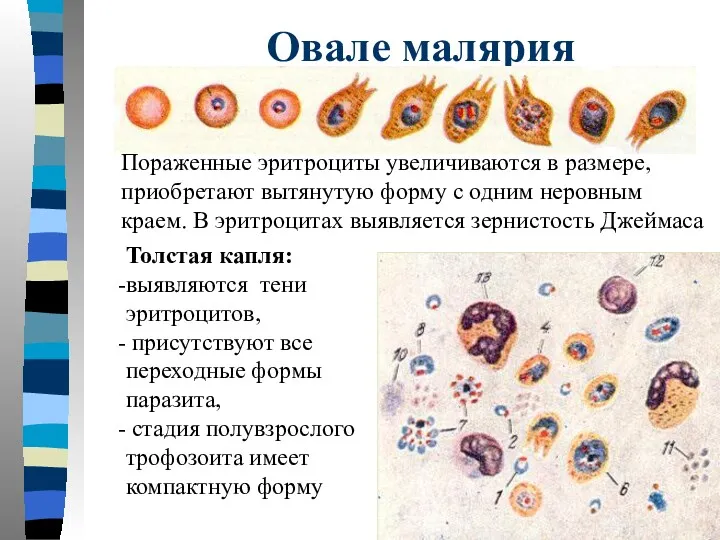
- 7. Овале малярия Возбудитель - Plasmodium ovale Зона распространения – страны тропической Африки, спорадические случаи – на
- 8. Пути передачи малярийных плазмодиев Трансмиссивный (через комара рода Anopheles) От больной матери плоду или новорожденному ребенку
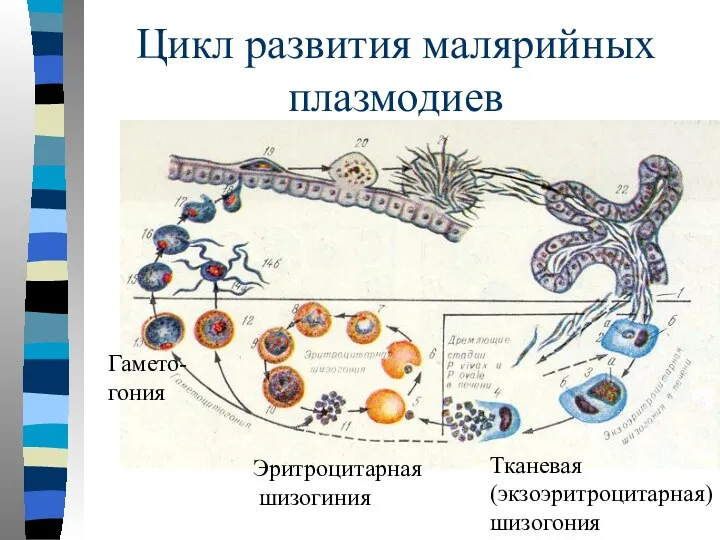
- 9. Цикл развития малярийных плазмодиев Тканевая (экзоэритроцитарная) шизогония Эритроцитарная шизогиния Гамето- гония
- 10. Тканевая шизогония Продолжительность: Pl. falciparum – 5-7 суток Pl. vivax и pl. ovale – 8-10 суток
- 11. Клиника Инкубационный период Малярийный приступ Рецидивы
- 12. Инкубационный период Совпадает с тканевой шизогонией Длительность зависит от вида возбудителя: тропическая малярия 6-31 день 3-х
- 13. Малярийный приступ Продрома :недомогание, сонливость, головные боли, субфебрильная температура (длительность – 3-4 дня) Собственно малярийный приступ.
- 14. Осложнения малярийного приступа Малярийная кома Острый гемолиз Развитие острой почечной недостаточности Развитие отека мозга
- 15. Стадии эритроцитарной шизогонии Кольцевидного трофозоита - имеет 1 ядро, цитоплазма компактная, кольцевидной формы, вакуоль крупная (1/3
- 16. Стадии эритроцитарной шизогонии Взрослый трофозоит - ядро 1, компактное, цитоплазма компактная у всех видов трофозоита, занимает
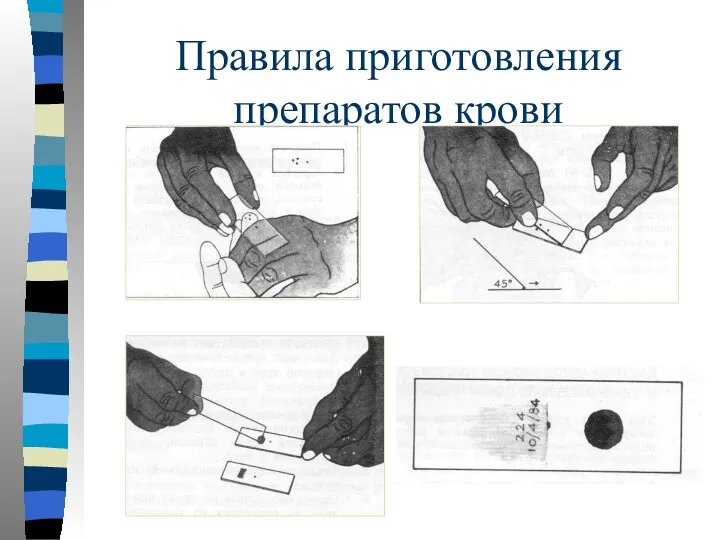
- 17. Правила приготовления препаратов крови
- 18. Правила окраски мазков крови Краску готовят на буферной воде Проверяют качество краски (проба с хлороформом на
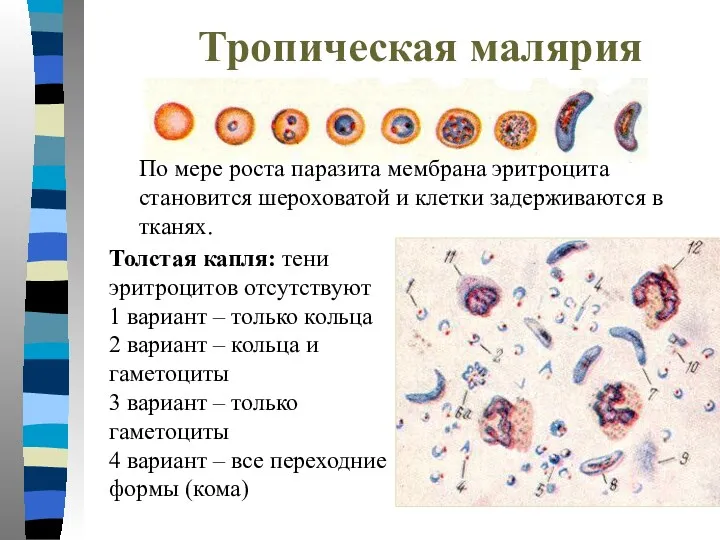
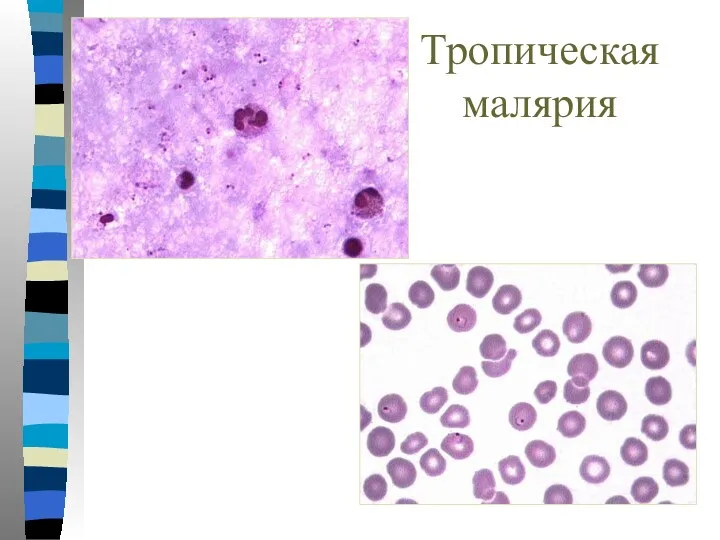
- 19. Тропическая малярия По мере роста паразита мембрана эритроцита становится шероховатой и клетки задерживаются в тканях. Толстая
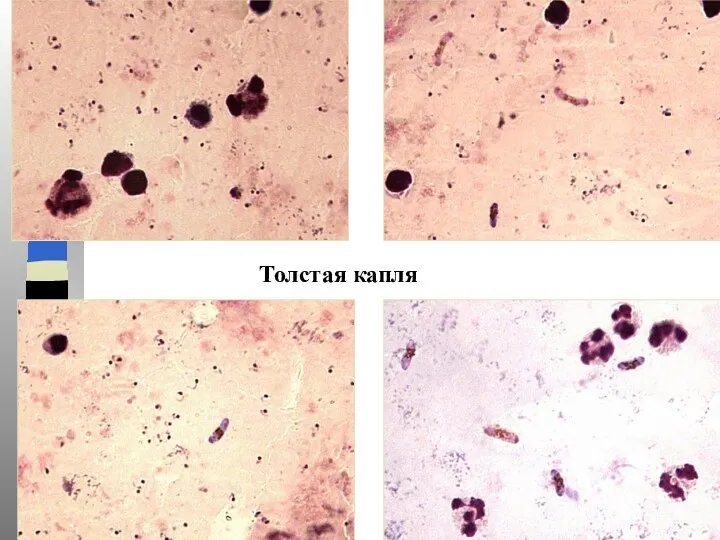
- 20. Толстая капля
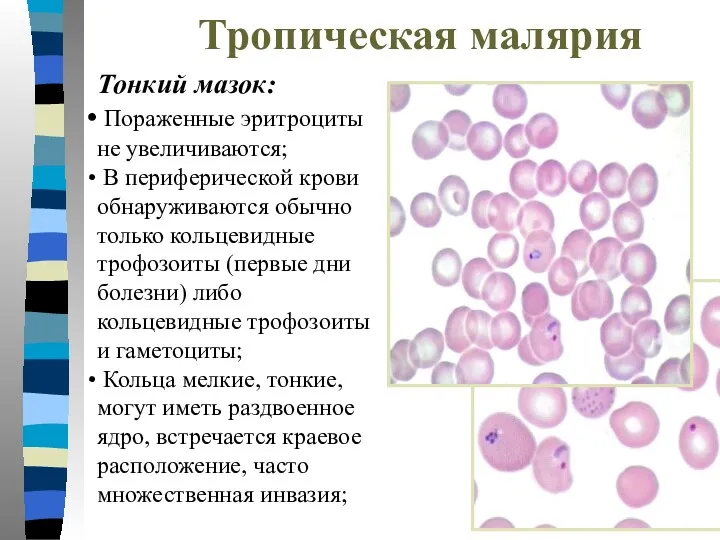
- 21. Тропическая малярия Тонкий мазок: Пораженные эритроциты не увеличиваются; В периферической крови обнаруживаются обычно только кольцевидные трофозоиты
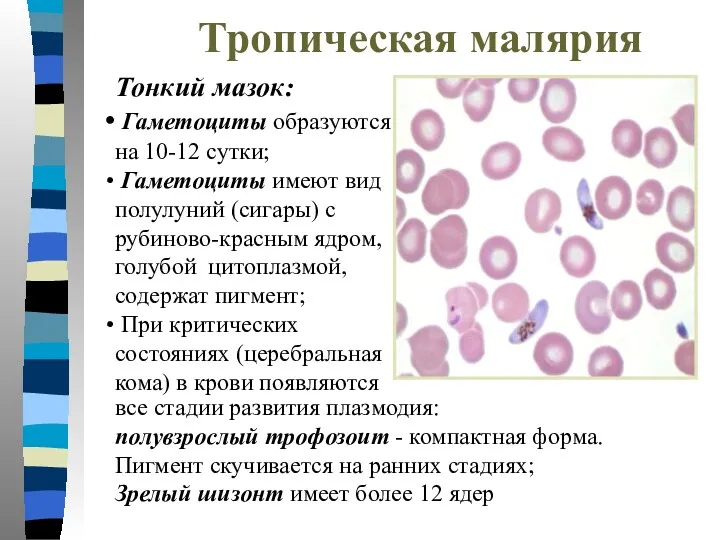
- 22. Тропическая малярия Тонкий мазок: Гаметоциты образуются на 10-12 сутки; Гаметоциты имеют вид полулуний (сигары) с рубиново-красным
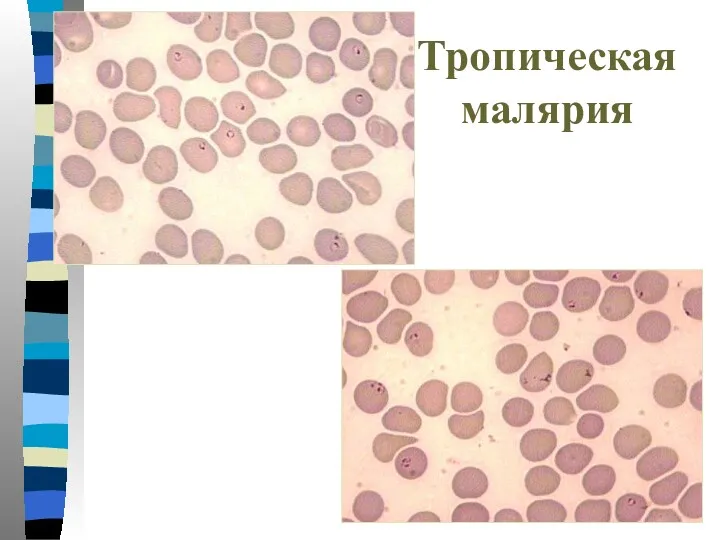
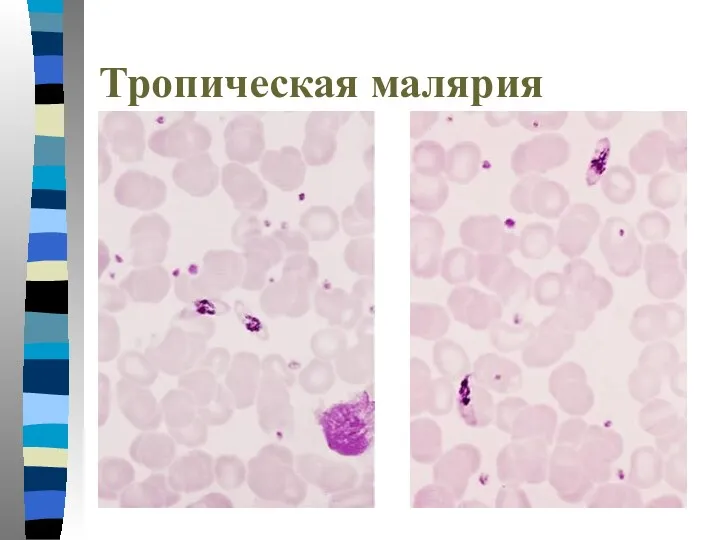
- 23. Тропическая малярия
- 24. Тропическая малярия
- 26. Клинический случай Больной Б. 34 года поступил в клинику с лихорадкой неясного генеза. По профессии –
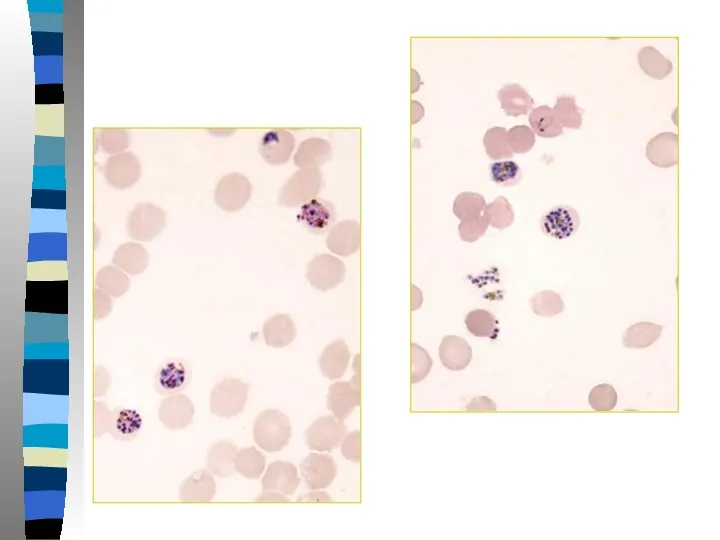
- 27. Тропическая малярия
- 28. Клинический случай Больной Г. 45 лет, поступил в клинику с лихорадкой неясного генеза. В анамнезе -
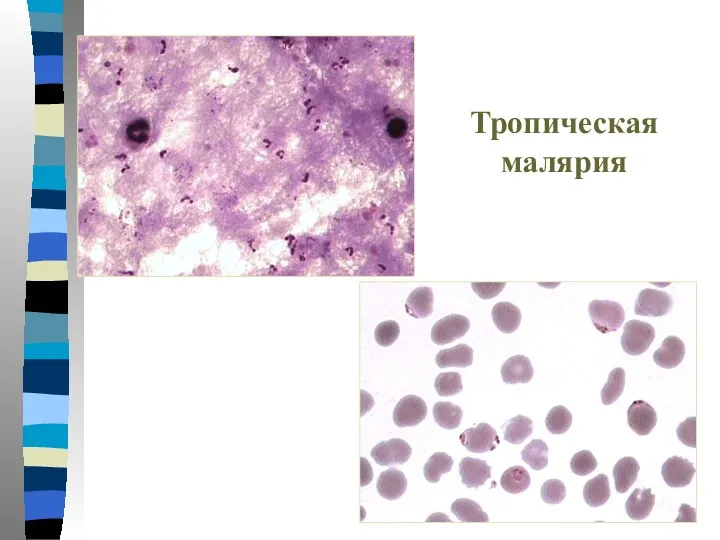
- 29. Тропическая малярия
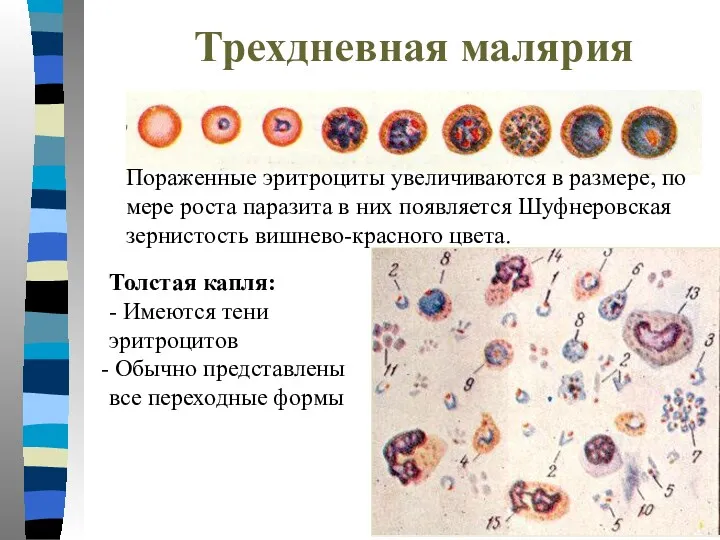
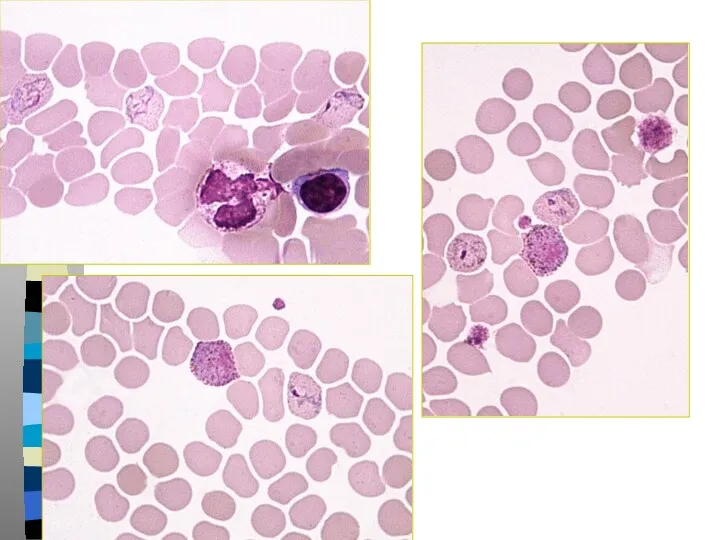
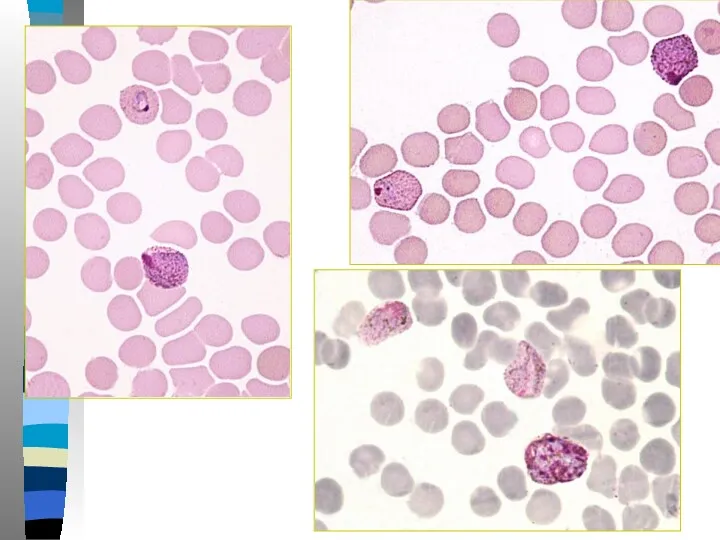
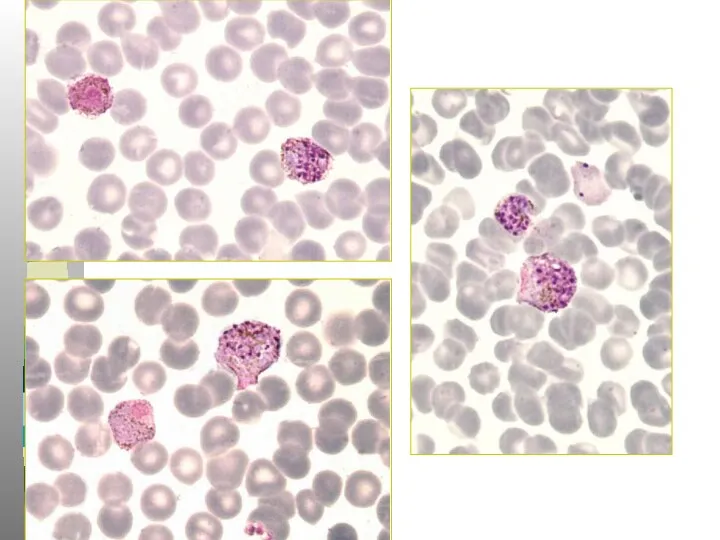
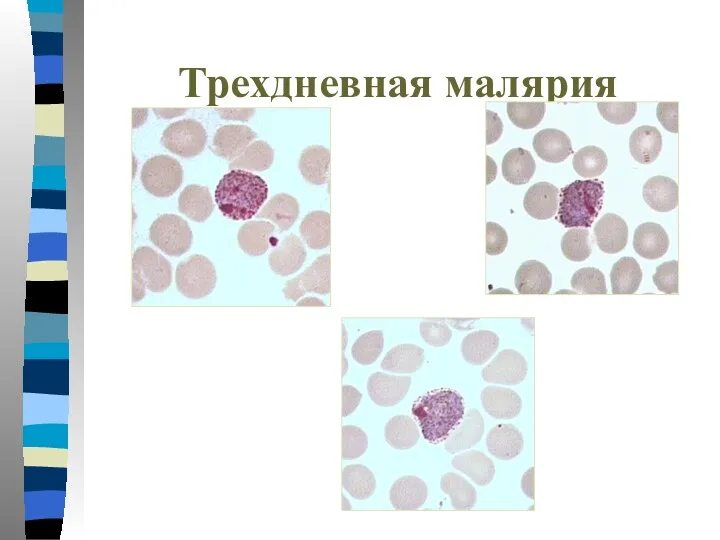
- 30. Трехдневная малярия Пораженные эритроциты увеличиваются в размере, по мере роста паразита в них появляется Шуфнеровская зернистость
- 31. Трехдневная малярия
- 32. Трехдневная малярия
- 33. Трехдневная малярия
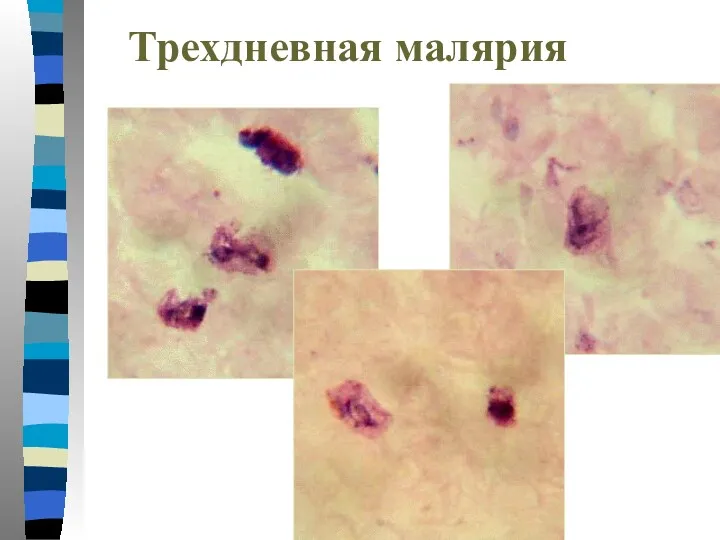
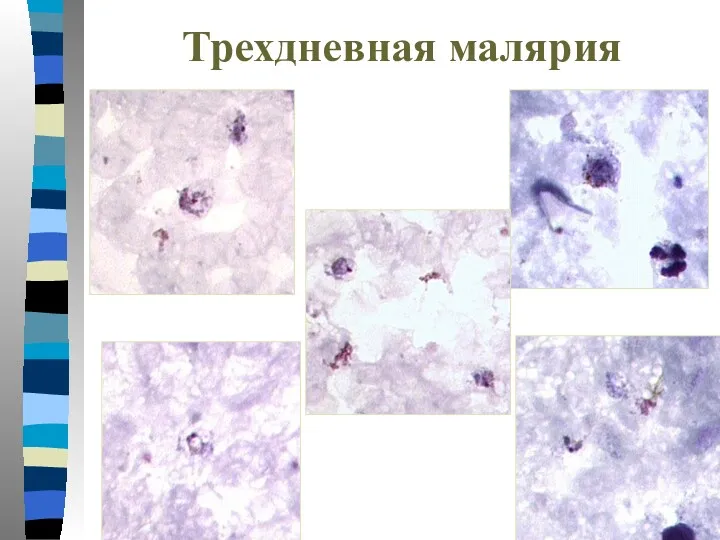
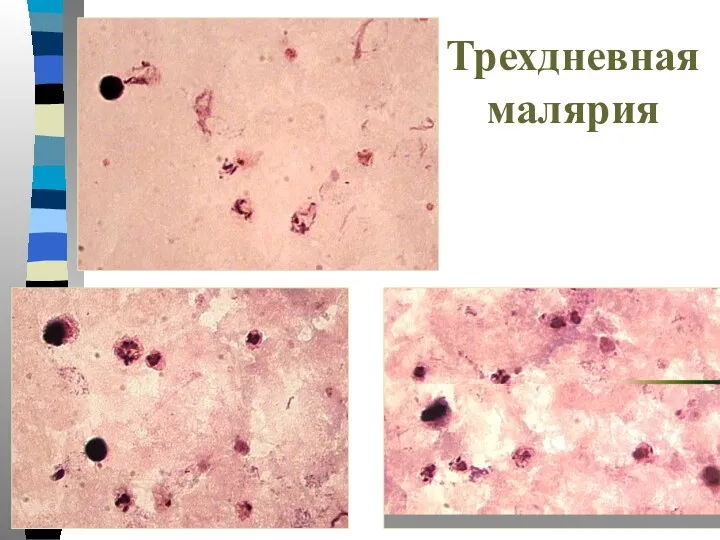
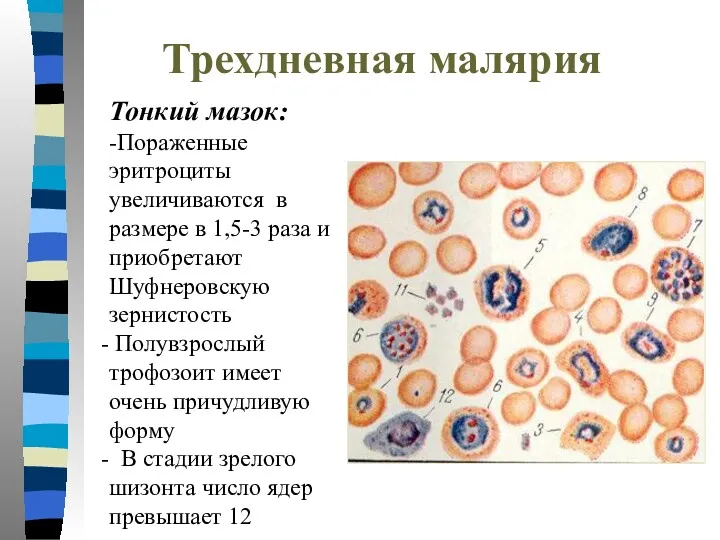
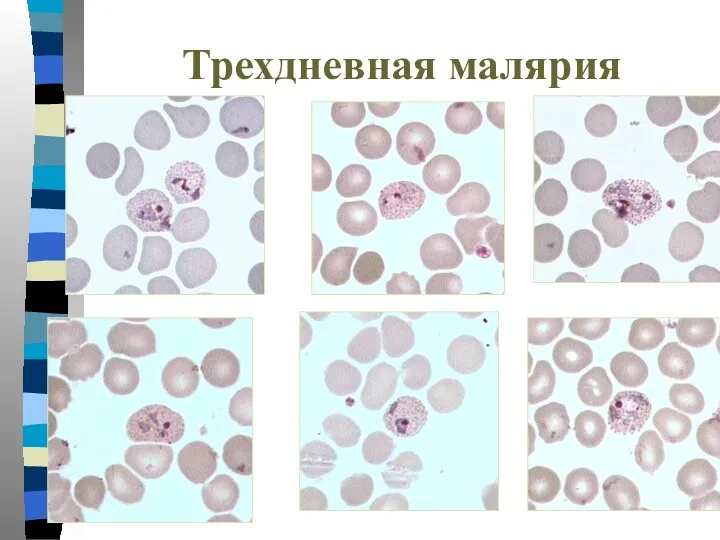
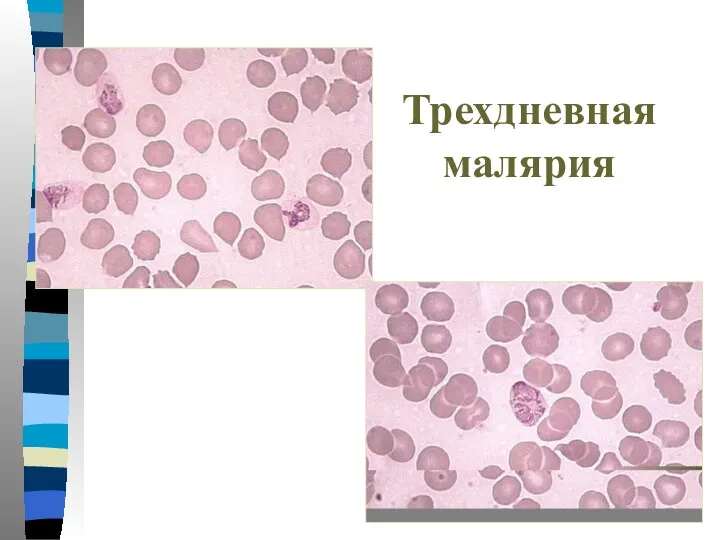
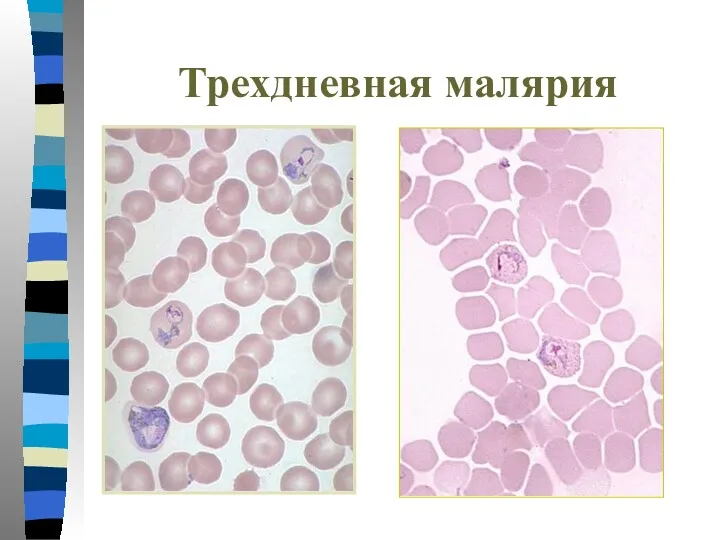
- 34. Трехдневная малярия Тонкий мазок: -Пораженные эритроциты увеличиваются в размере в 1,5-3 раза и приобретают Шуфнеровскую зернистость
- 35. Трехдневная малярия
- 36. Трехдневная малярия
- 37. Трехдневная малярия
- 41. Трехдневная малярия
- 42. Клинический случай Больной А., 22 года. Обратился с жалобами на повышение температуры до 39оС с периодичностью
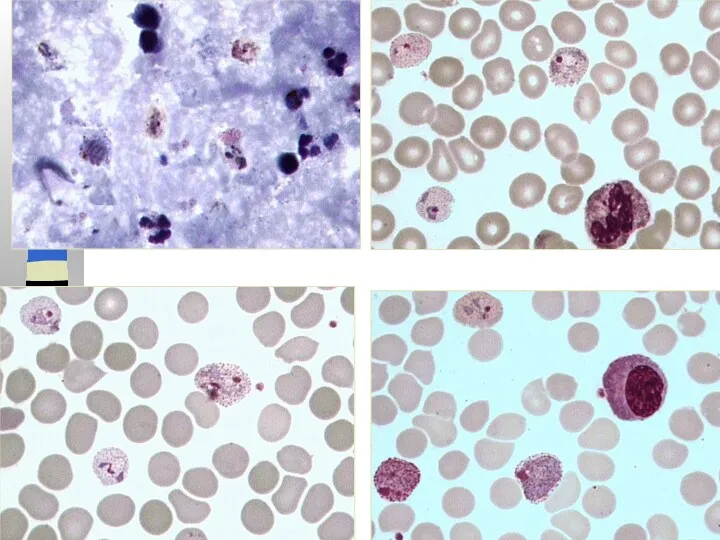
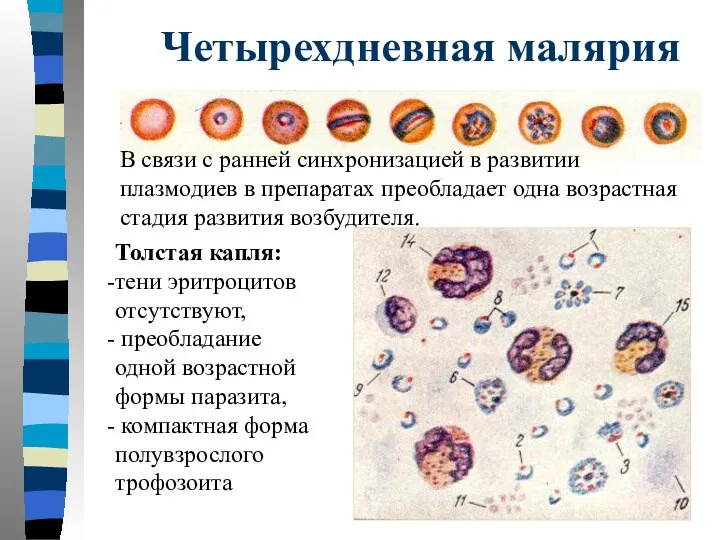
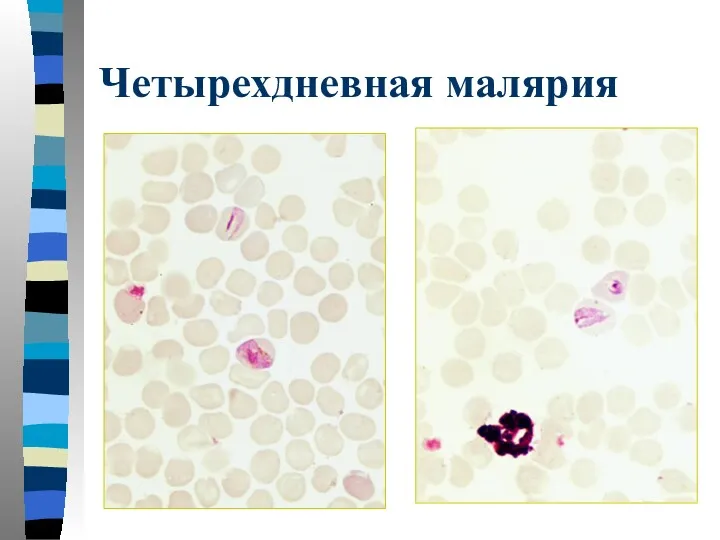
- 44. Четырехдневная малярия Толстая капля: тени эритроцитов отсутствуют, преобладание одной возрастной формы паразита, компактная форма полувзрослого трофозоита
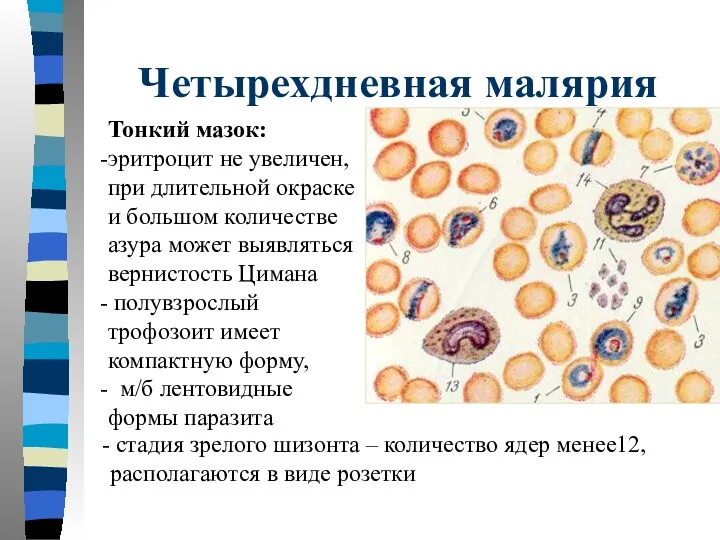
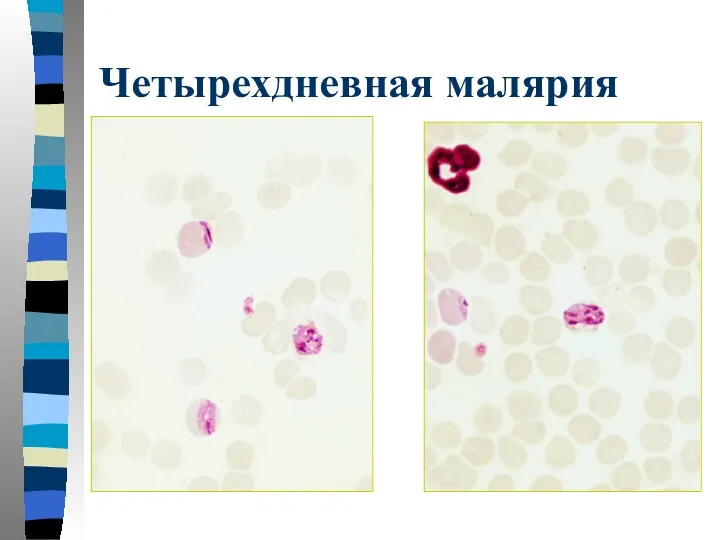
- 45. Четырехдневная малярия Тонкий мазок: эритроцит не увеличен, при длительной окраске и большом количестве азура может выявляться
- 46. Четырехдневная малярия
- 47. Четырехдневная малярия
- 48. Овале малярия Пораженные эритроциты увеличиваются в размере, приобретают вытянутую форму с одним неровным краем. В эритроцитах
- 49. Овале малярия
- 50. Овале малярия
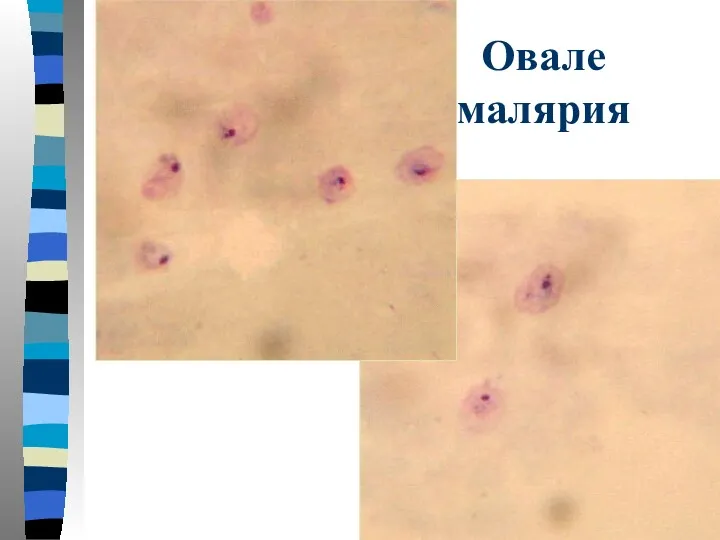
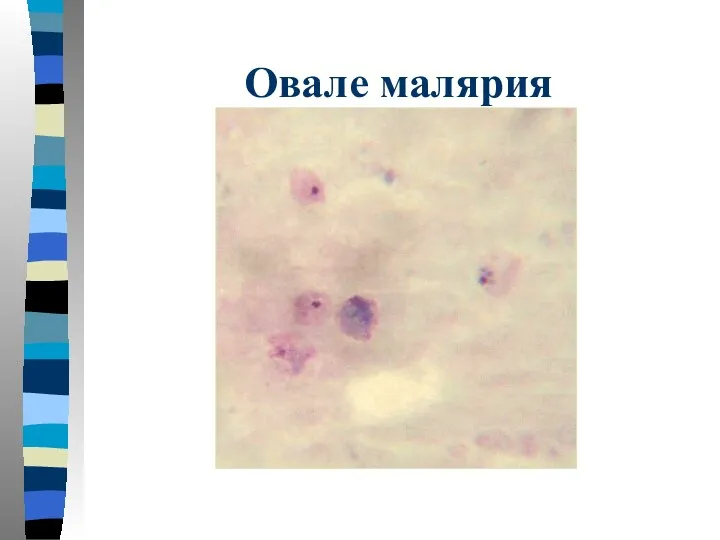
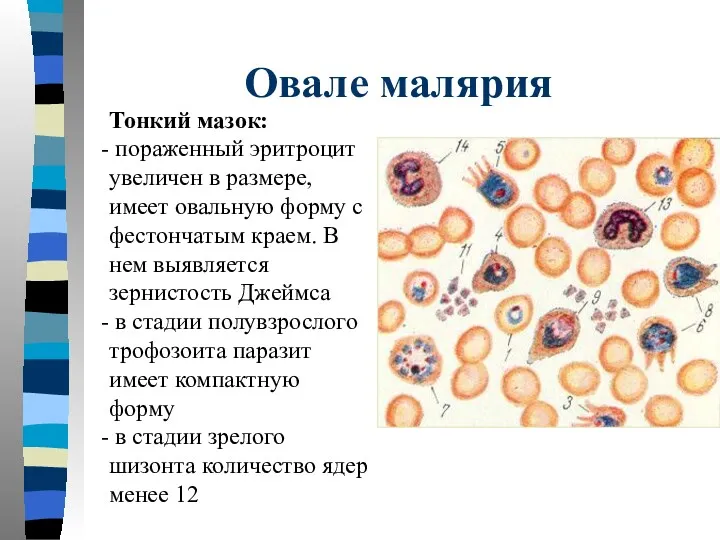
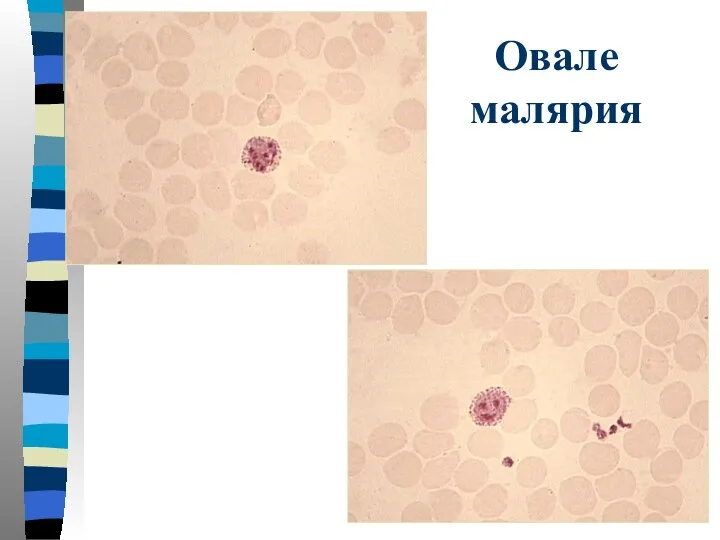
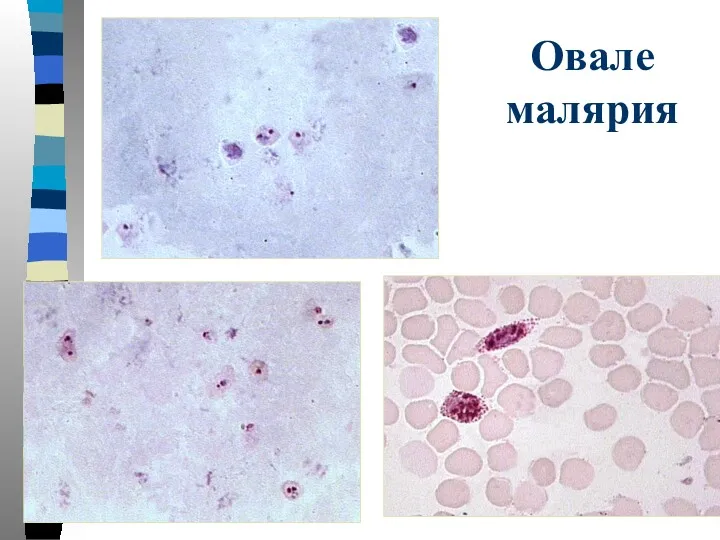
- 51. Овале малярия Тонкий мазок: пораженный эритроцит увеличен в размере, имеет овальную форму с фестончатым краем. В
- 52. Овале малярия
- 53. Овале малярия
- 54. Оценка степени паразитемии Полуколичественная (по препарату «толстой капли»): + - единичные паразиты в препарате; ++ -
- 56. Лейшманиозы
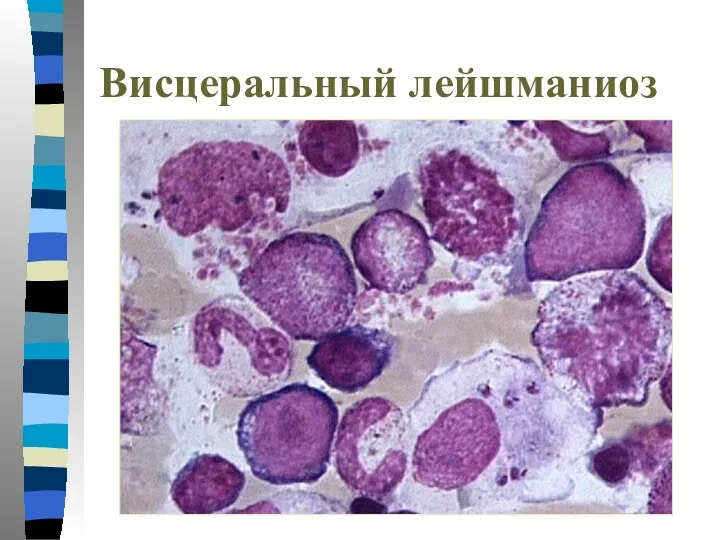
- 57. Лейшманиозы Висцеральный. Протекает в виде общего заболевания с локализацией паразитов во внутренних органах (печени, селезенке, костном
- 58. Лейшмании – внутриклеточные паразиты, развиваются в макрофагах. Число паразитов в клетке может жостигать 20-30 штук. При
- 59. Висцеральный лейшманиоз Возбудитель - Leishmaniae donovani Природно - очаговое заболевание (Средняя Азия, Закавказье). В эндемических очагах
- 60. Висцеральный лейшманиоз Клиническая картина: Неправильная длительная лихорадка Спленомегалия, гепатомегалия Анемия, лейкопения, гранулоцитопения (нейтропения, анэозинофилия), тромбоцитопения
- 61. Висцеральный лейшманиоз Диагностика: Обнаружение лейшманий в пунктатах костного мозга, печени, селезенки Серологические методы - РСК, РИФ,
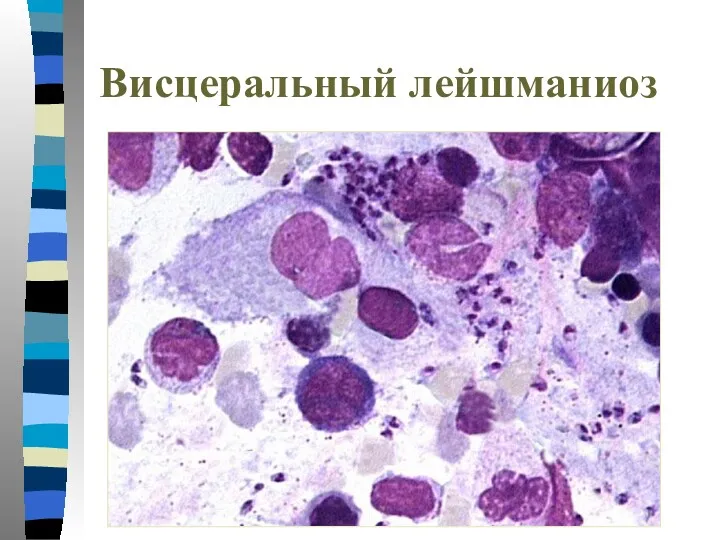
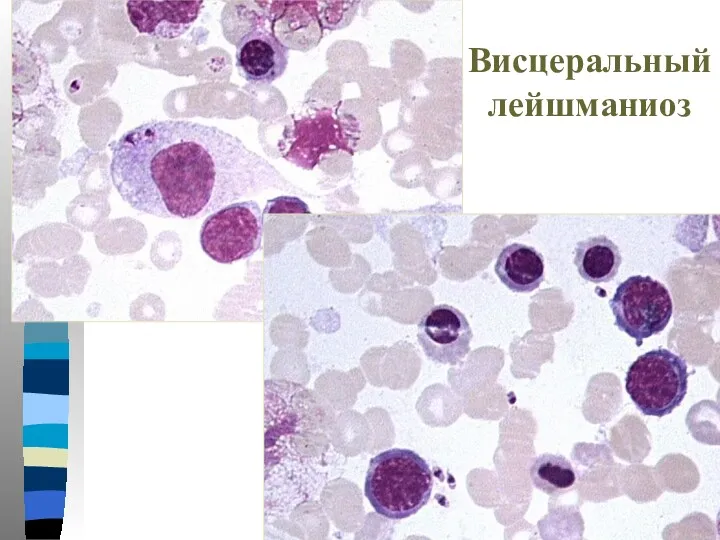
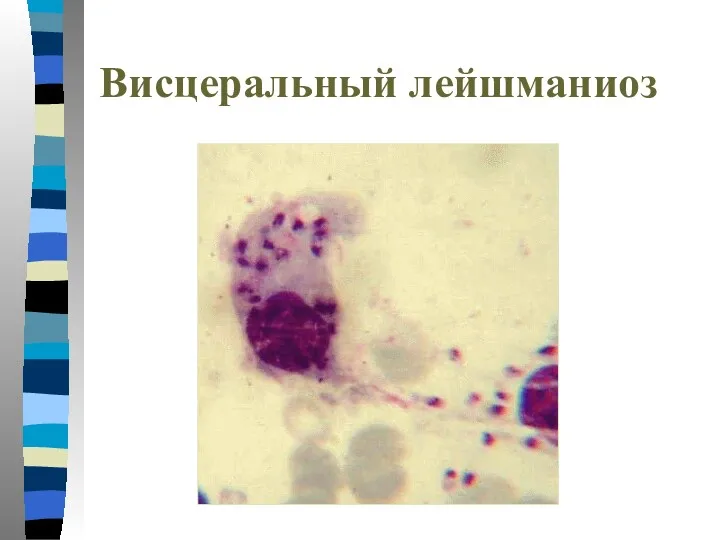
- 62. Висцеральный лейшманиоз
- 63. Висцеральный лейшманиоз
- 64. Висцеральный лейшманиоз
- 65. Висцеральный лейшманиоз
- 66. Кожный лейшманиоз Возбудитель - Leishmaniae tropica 2 формы: Городская (антропонозная) основной резервуар болезни - больные люди
- 67. Кожный лейшманиоз Клиника. На коже в месте внедрения паразита развивается лейшманиома (папула красного цвета) Через 3-6
- 68. Трипаносомоз
- 69. Трипаносомозы – группа трансмиссивных протозойных болезней, вызываемых гемофлагеллятами рода Trypanosoma. Трипаносомоз африканский (синоним – сонная болезнь)
- 70. Патогенными для человека являются: Trypanosoma brucei gambiense Trypanosoma brucei rhodesiense Кровяные формы трипаносом – трипомастиготы :
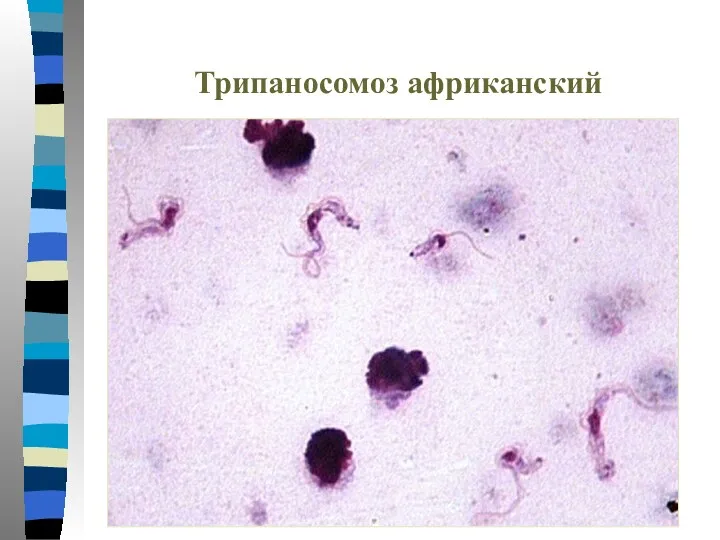
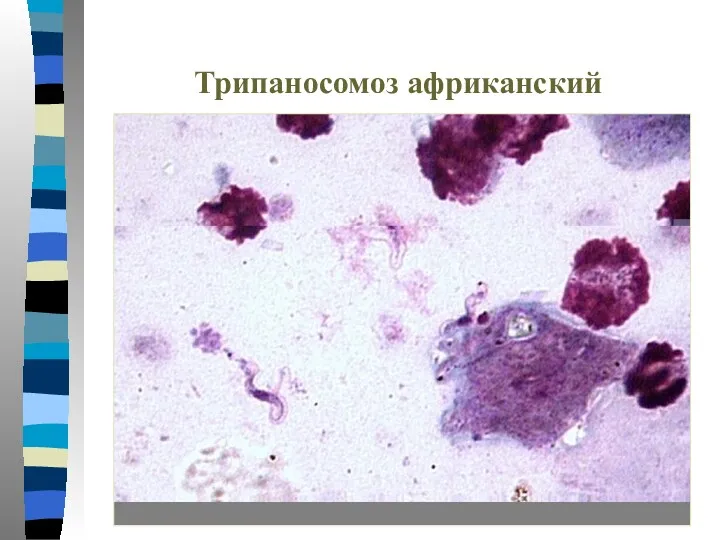
- 71. Трипаносомоз африканский
- 72. Трипаносомоз африканский
- 73. Спирохетозы.
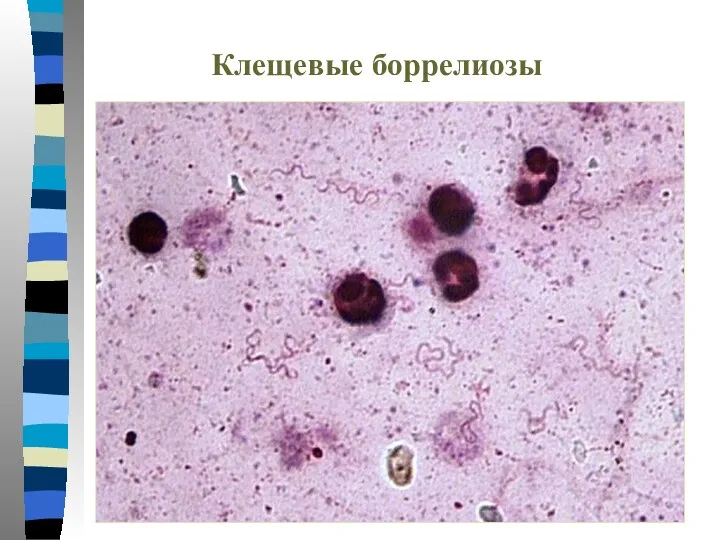
- 74. Клещевые боррелиозы (Синоним – клещевой возвратный тиф.) Группа острых инфекционных болезней, характеризующихся повторными пароксизмами лихорадки, возникающими
- 75. Клещевые боррелиозы
- 77. Скачать презентацию
































 Мәдениеттің даму заңдылықтары
Мәдениеттің даму заңдылықтары Медицинская документация
Медицинская документация Диспансерное наблюдение детей
Диспансерное наблюдение детей Сәбилерді емшекпен емізу туралы ғылыми мақалаларды табу
Сәбилерді емшекпен емізу туралы ғылыми мақалаларды табу Вторичная аменорея неуточненного генеза
Вторичная аменорея неуточненного генеза Модуль 2. Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Модуль 2. Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения Первая помощь - инородные тела дыхательных путей
Первая помощь - инородные тела дыхательных путей Методика Сонатал, способствующая пренатальному воспитанию
Методика Сонатал, способствующая пренатальному воспитанию Клиническая анатомия среднего уха. Средний отит. Перфорация барабанной перепонки. Лечение. Тимпанопластика
Клиническая анатомия среднего уха. Средний отит. Перфорация барабанной перепонки. Лечение. Тимпанопластика Дәрілер технологиясы ғылым ретінде. Дәрілер технологиясының міндеттері. Дәрілік препараттар өндірісін мемлекеттік нормалау
Дәрілер технологиясы ғылым ретінде. Дәрілер технологиясының міндеттері. Дәрілік препараттар өндірісін мемлекеттік нормалау Невротикалық бұзылыстардың психогигиенасы және психопрофилактикасы
Невротикалық бұзылыстардың психогигиенасы және психопрофилактикасы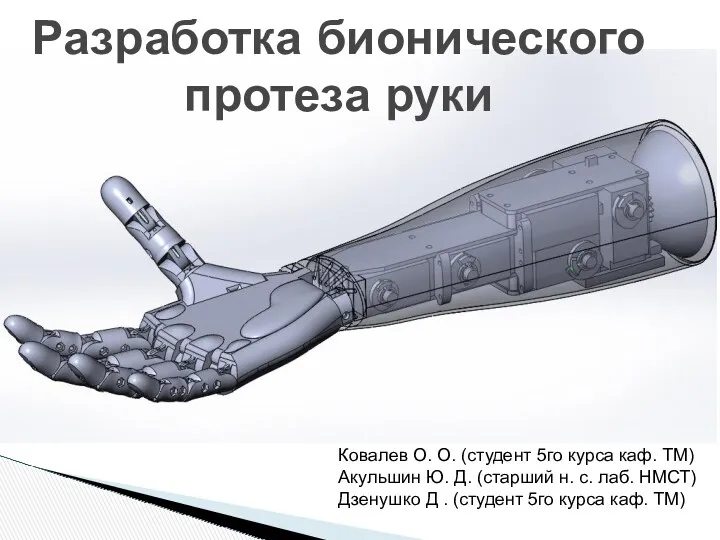 Разработка бионического протеза руки
Разработка бионического протеза руки Еңбек гигиенасы. Пән, мазмұны, міндеті, әдістері. Еңбек гигиенасы маманы жұмысын ұйымдастыру және мазмұны
Еңбек гигиенасы. Пән, мазмұны, міндеті, әдістері. Еңбек гигиенасы маманы жұмысын ұйымдастыру және мазмұны Патофизиология углеводного обмена. Сахарный диабет
Патофизиология углеводного обмена. Сахарный диабет ГУЗ Сретенская ЦРБ. Информация о больнице
ГУЗ Сретенская ЦРБ. Информация о больнице Дәлелді медицина ұстанымдарына негізд еліп клиникалық практикалық басшылықтарды дайындау үрдісі
Дәлелді медицина ұстанымдарына негізд еліп клиникалық практикалық басшылықтарды дайындау үрдісі Myocardial Infarction
Myocardial Infarction Гигиеническое обучение и воспитание населения
Гигиеническое обучение и воспитание населения Роль иммунной системы в патологиях
Роль иммунной системы в патологиях Иммуноглобулины (Ig). Антигены, антитела
Иммуноглобулины (Ig). Антигены, антитела Клинические формы вторичного туберкулеза. Осложнения туберкулеза. Лекция 5
Клинические формы вторичного туберкулеза. Осложнения туберкулеза. Лекция 5 Общая и частная психопатология:определение, методические подходы диагностики, лечения
Общая и частная психопатология:определение, методические подходы диагностики, лечения Коарктация аорты – врожденный сегментарный стеноз (или полная атрезия) аорты в области перешейка
Коарктация аорты – врожденный сегментарный стеноз (или полная атрезия) аорты в области перешейка Жедел бүйрек жеткіліксіздігі
Жедел бүйрек жеткіліксіздігі Аналық бездің рагы және жүктілік
Аналық бездің рагы және жүктілік Принципы диагностики и лечения инфекционных заболеваний
Принципы диагностики и лечения инфекционных заболеваний Нейропатии рук (локтевой, лучевой, срединый.)
Нейропатии рук (локтевой, лучевой, срединый.) Антифосфолипидный синдром
Антифосфолипидный синдром