Содержание
- 2. Лучевая терапия – это лечение больных с помощью ионизирующего излучения. Применяются: Рентгеновское излучение: источник – рентгентрубка
- 3. ПРОТИВОПОКАЗАНИЯ Выраженные изменения крови (анемия, лейкопения) Лучевая болезнь и лучевые повреждения Общее тяжелое состояние больного (выраженная
- 4. При планировании выбирают: 1) вид и энергию пучка излучения; 2) площадь или объем очага и объем,
- 5. ПЛАНИРОВАНИЕ ЛУЧЕВОЙ ТЕРАПИИ Классический вариант тумороцидной дозы в дистан-ционной радиотерапии – доза 60 Гр за 30
- 6. ПЛАНИРОВАНИЕ ЛУЧЕВОЙ ТЕРАПИИ Для дозиметрического планирования объём облучения представляется в виде конкретных геометрических параметров в фиксированной
- 7. Клиническая топометрия - определение объема облучения на основе точной информации о локализации, размерах патологического очага, а
- 8. На поверхности тела больного отмечают границы полей и ориентиры для центрации пучка излучения. Во время укладки
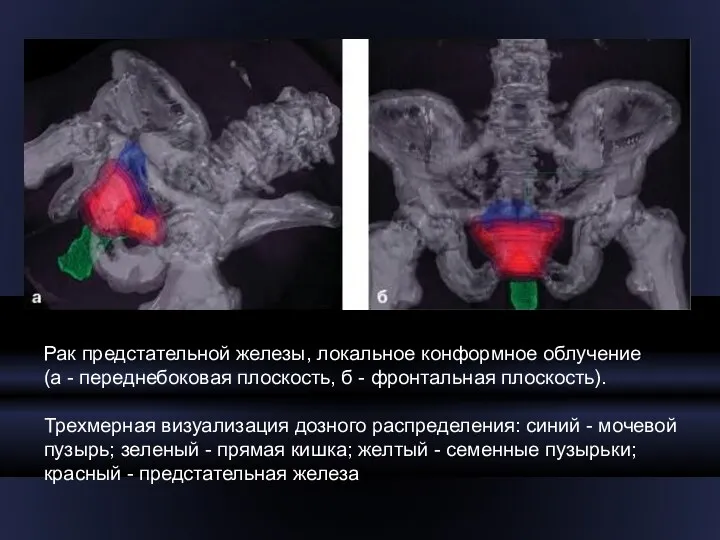
- 9. Рак предстательной железы, локальное конформное облучение (а - переднебоковая плоскость, б - фронтальная плоскость). Трехмерная визуализация
- 10. В результате расчета дозных полей и суммирования доз с каждого поля в опухоли должен быть максимум
- 11. Виды лучевой терапии Радикальная Цель : полностью излечить больного Применение радикальных доз и объемов облучения первичной
- 12. Виды лучевой терапии Паллиативная - направлена на продление жизни больного путем уменьшения размеров опухоли и метастазов,
- 13. Лучевую терапию проводят с различным распределением дозы облучения во времени: — однократное облучение; — фракционированное –
- 14. Радиочувствительность некоторых опухолей Высокая: лимфома, семинома, дисгерминома (вид ткани: лимфоидная, костный мозг, сперматогенный эпителий, эпителий фолликулов
- 15. Методы модификации радиочувствительности тканей Радиосенсибилизация лучевого воздействия — процесс, при котором различные способы приводят к увеличению
- 16. Комбинированные методы лечения — сочетание в различной последовательности хирургического вмешательства, лучевой терапии и химиотерапии. 1. Предоперационное
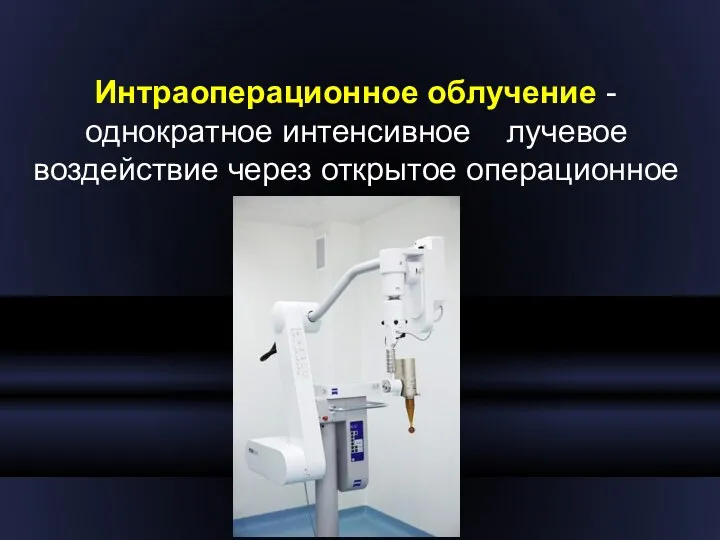
- 17. Интраоперационное облучение - однократное интенсивное лучевое воздействие через открытое операционное поле.
- 18. Послеоперационное облучение Начало проведения через 3—4 нед после операции.
- 19. МЕТОДЫ ЛУЧЕВОЙ ТЕРАПИИ Дистанционные – воздействия, при которых источник излучения находится на расстоянии от облучаемой поверхности.
- 20. Дистанционная ЛТ: статическая и подвижная. При статическом облучении источник излучения неподвижен по отношению к больному. Подвижные
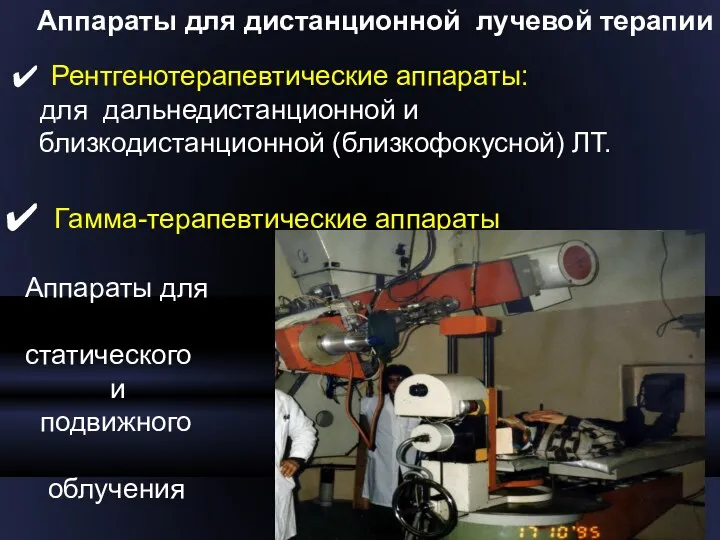
- 21. Аппараты для дистанционной лучевой терапии Рентгенотерапевтические аппараты: для дальнедистанционной и близкодистанционной (близкофокусной) ЛТ. Гамма-терапевтические аппараты Аппараты
- 22. Ускоритель частиц — это физическая установка, в которой с помощью электрических и магнитных полей получают направленные
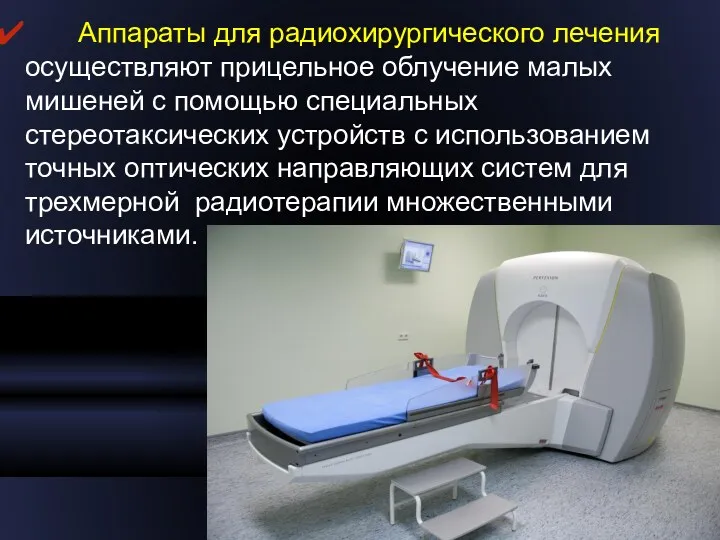
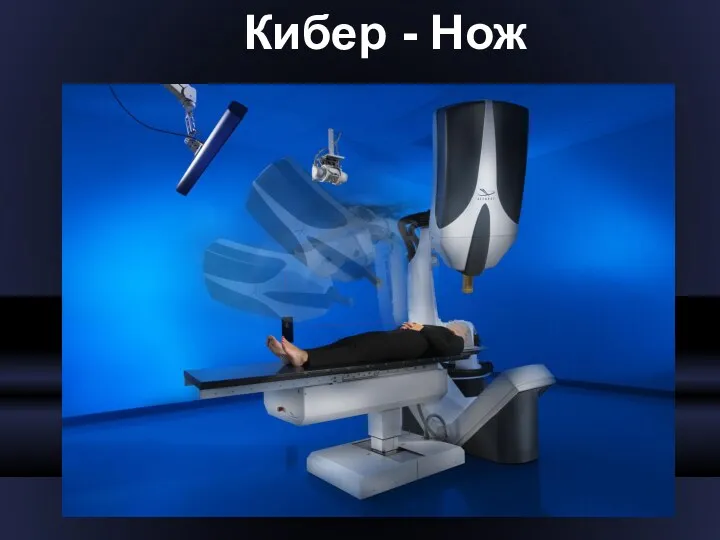
- 23. Аппараты для радиохирургического лечения осуществляют прицельное облучение малых мишеней с помощью специальных стереотаксических устройств с использованием
- 24. Кибер - Нож
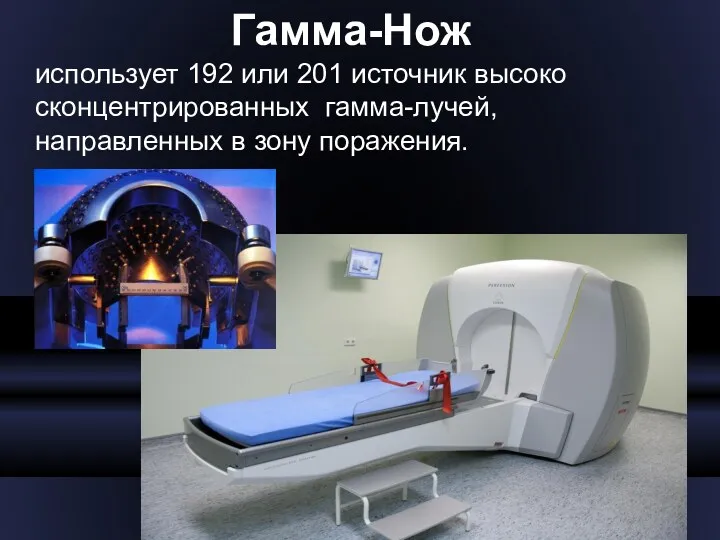
- 25. Гамма-Нож использует 192 или 201 источник высоко сконцентрированных гамма-лучей, направленных в зону поражения.
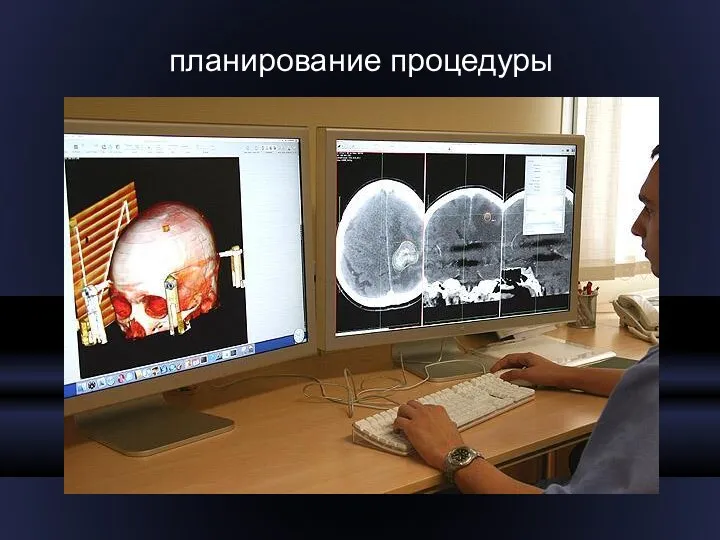
- 26. планирование процедуры
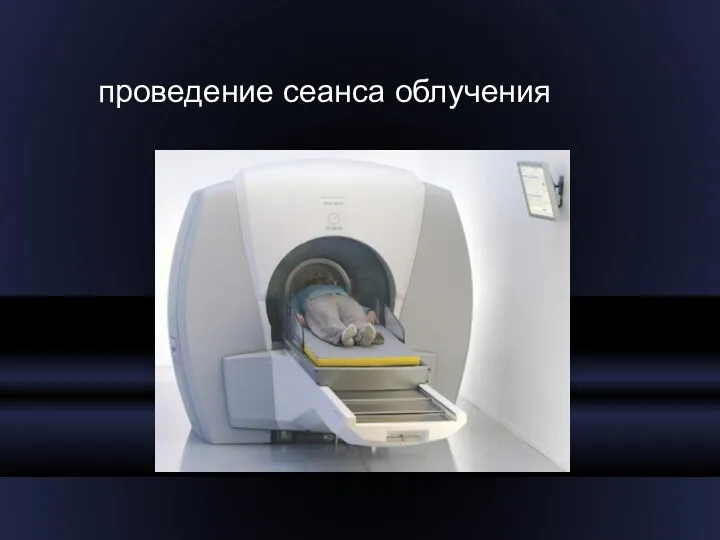
- 27. проведение сеанса облучения
- 28. Брахитерапия - методы, при которых источники излучения вводят в ткани или в полости организма, а также
- 29. Источники излучения вводят в полые органы методом последовательного введения эндостата и источников излучения . Эндостаты: метрокольпостаты,
- 30. Аппараты для контактной ЛТ Эндостаты Шланговые Аппликаторы Капсулы Микросферы
- 31. В брахитерапии для лечения рака предстательной железы, печени и поджелудочной железы используют радиоактивные микроисточники и наноструктурированные
- 32. Самыми важными условиями, предопределяющими эффективность контактной терапии, являются выбор оптимальной поглощенной дозы и распределение ее во
- 33. Селективная внутренняя лучевая терапия опухолей печени – метод основан на введении радиоактивных элементов, называемых SIR-сферами, для
- 34. ЛУЧЕВАЯ ТЕРАПИЯ РАКА ЛЕГКОГО проводится по радикальной программе с паллиативной целью и в рамках комбинированного лечения.
- 35. Предоперационное - у больных с относительно ограниченными новообразованиями или с целью перевода неоперабельной опухоли в операбельную.
- 36. Рак пищевода. Трехмерная визуализация дозного распределения.
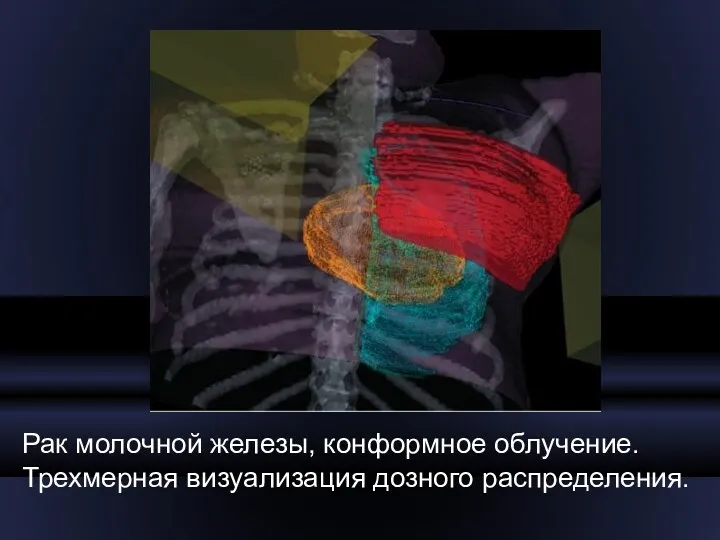
- 37. Рак молочной железы, конформное облучение. Трехмерная визуализация дозного распределения.
- 38. ЛУЧЕВАЯ ТЕРАПИЯ НЕОПУХОЛЕВЫХ ЗАБОЛЕВАНИЙ Применяют малые дозы облучения: 1,5-2,0 Гр при острых, 3,0-10,0 Гр при хронических
- 39. ЛУЧЕВЫЕ ПОВРЕЖДЕНИЯ — патологические изменения в организме, органах и тканях, развивающиеся в результате воздействия ионизирующего излучения.
- 40. Профилактика: рациональный выбор вида энергии излучения, учет особенностей распределения энергии в облучаемом объеме и во времени,
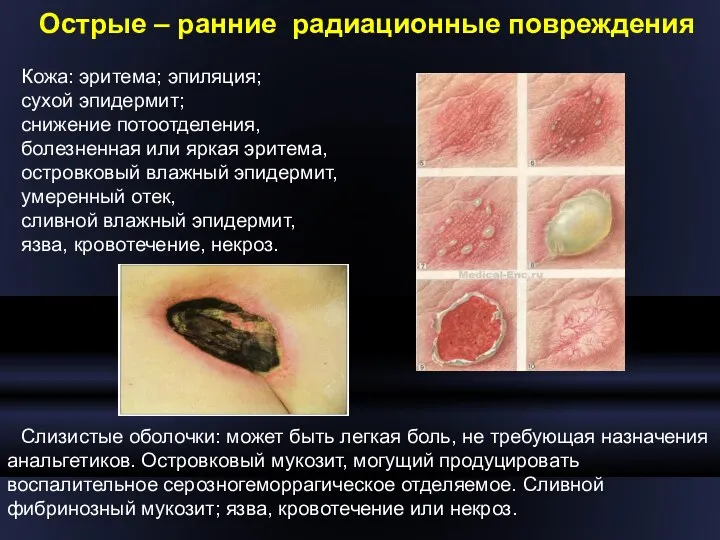
- 41. Острые – ранние радиационные повреждения Кожа: эритема; эпиляция; сухой эпидермит; снижение потоотделения, болезненная или яркая эритема,
- 43. Скачать презентацию





























 Синтетические противомикробные, противогрибковые и противовирусные средства
Синтетические противомикробные, противогрибковые и противовирусные средства Pathomorphology of systemic and local violation of blood circulation
Pathomorphology of systemic and local violation of blood circulation Врожденные пороки развития
Врожденные пороки развития Клинический случай пациента
Клинический случай пациента Натуральная оспа
Натуральная оспа Внутриматочные спирали
Внутриматочные спирали Творчество в шизофрении
Творчество в шизофрении Teri gigiyenasi: teri shikastlanganda 1-yordam berish
Teri gigiyenasi: teri shikastlanganda 1-yordam berish Пищевые токсикоинфекции. Ботулизм
Пищевые токсикоинфекции. Ботулизм Тактика ведения больных в постинсультном периоде
Тактика ведения больных в постинсультном периоде Методы анализа лекарственных средств. Поляриметрия
Методы анализа лекарственных средств. Поляриметрия Стационар мен емханалардың жұмысын ұйымдастыру
Стационар мен емханалардың жұмысын ұйымдастыру Коклюш. Паракоклюш
Коклюш. Паракоклюш Қанның қан тамырларымен қозғалысының гемодинамикалық заңдылықтары. (Дәріс 11)
Қанның қан тамырларымен қозғалысының гемодинамикалық заңдылықтары. (Дәріс 11) Дезагрегантная терапия острого коронарного синдрома на реанимационном этапе
Дезагрегантная терапия острого коронарного синдрома на реанимационном этапе Косметические средства ухода за кожей детей при аномалиях конституции
Косметические средства ухода за кожей детей при аномалиях конституции German Medical Association
German Medical Association Общий уход за больными в предоперационный и послеоперационный период
Общий уход за больными в предоперационный и послеоперационный период Глаукома
Глаукома Лекарственная болезнь
Лекарственная болезнь Дисфункциональные маточные кровотечения. Ювенильные маточные кровотечения
Дисфункциональные маточные кровотечения. Ювенильные маточные кровотечения Arenaviruses: unique virology. Diseases of the Old World and New World
Arenaviruses: unique virology. Diseases of the Old World and New World Витамин Д3
Витамин Д3 Питание в футболе
Питание в футболе Магнитные наночастицы в современной медицине
Магнитные наночастицы в современной медицине Киборг. Искусственный прототип человека
Киборг. Искусственный прототип человека Введение в сексологию
Введение в сексологию Онкологиялық пациенттерге үй жағдайында мейірбикелік күтім көрсету
Онкологиялық пациенттерге үй жағдайында мейірбикелік күтім көрсету