Содержание
- 2. Неотложные состояния — совокупность клинических признаков (симптомов), требующих оказания неотложной медицинской помощи, либо госпитализации пациента. Не
- 3. Акушерские кровотечения (Клинический протокол Приказ МОЗ Украины №205 от 24.03.2014г.): кровотечения при самопроизвольных абортах (аборт в
- 4. Геморрагический шок - это острая сердечно - сосудистая недостаточность, обусловленная несоответствием объема циркулирующей крови емкости сосудистого
- 5. Причиной материнской смерти является не какое-либо кровотечение, а массивная кровопотеря, которая сопровождается тяжелым геморрагическим шоком. Кровопотеря
- 6. 1. Патологический преморбидный фон: - Гиповолемия беременных - Врожденные и приобретенные нарушения гемостаза пороки гемостаза: болезнь
- 7. 3. Кровотечения в поздние сроки беременности или в родах: Преждевременная отслойка плаценты; Предлежание плаценты; Разрывы матки;
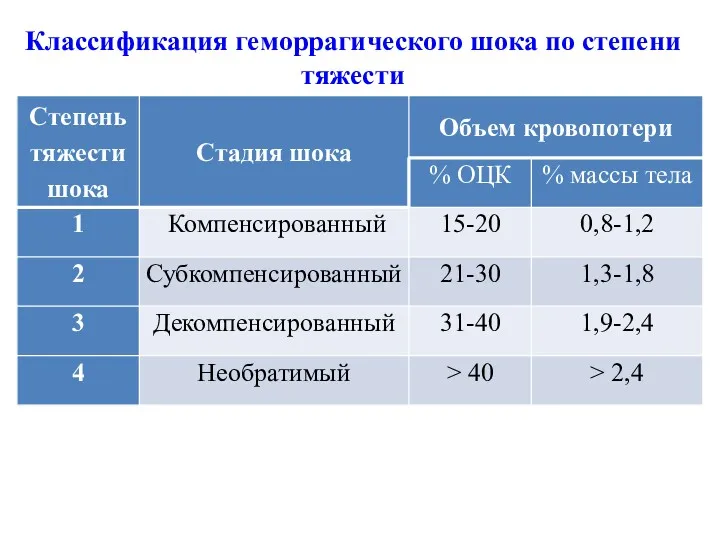
- 8. Классификация геморрагического шока по степени тяжести
- 9. При I степени шока (компенсированный) кровопотеря компенсируется изменениями сердечно-сосудистой деятельности. Сознание сохранено, незначительное беспокойство, кожа бледная,
- 10. Шок III степени (декомпенсированный) характеризуется следующими признаками: сознание спутанное, резкая бледность и «мраморность» кожи, систолическое АД
- 11. Геморрагический шок обычно диагностируется без труда, особенно при наличии большого кровотечения. Однако ранняя диагностика компенсированного шока,
- 12. • характеристика цвета и температуры кожных покровов; • оценка пульса; • определение АД; • определение «шокового
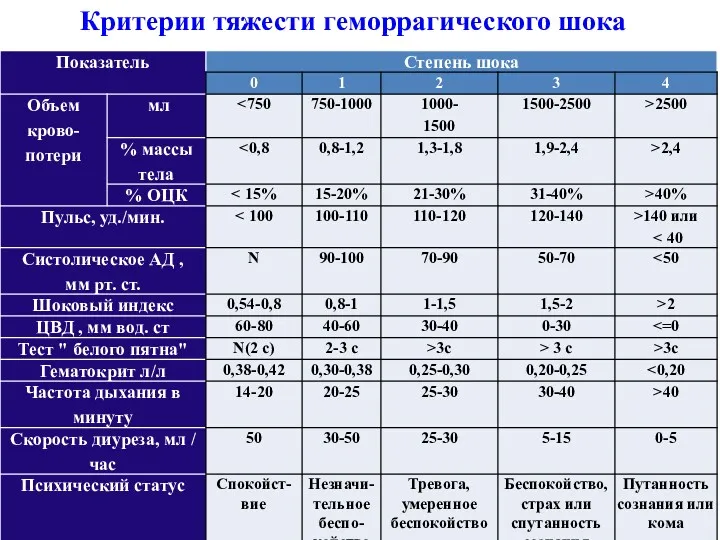
- 13. Критерии тяжести геморрагического шока
- 14. При кровотечении во время самостоятельных родов или в послеродовом периоде объем кровопотери определить не сложно путем
- 15. KП = ОЦКд (M x 75) x Нtисх - Нtф Нtисх Пример: KП = 5250 (70
- 16. Шоковый индекс Альговера Шоковый индекс = ЧСС AД сис где ЧСС - частота сердечных сокращений, AД
- 17. 1) Немедленная остановка кровотечения консервативными или хирургическими методами в зависимости от причины кровотечения 2) Восстановление дефицита
- 18. 1) Оценивают жизненно важные функции (пульс, артериальное давление, частоту и характер дыхания, психический статус, цвет кожи,
- 19. 6) Катетеризуют одну - две периферические вены катетерами большого диаметр ( № 14-16). После забора крови
- 20. 1) Продолжают струйную инфузионно-трасфузионную терапию. 2) Останавливают кровотечение консервативными или хирургическими методами, в зависимости от причины
- 21. Проводят струйную инфузию кристаллоидов (0,9% раствор NaCl или сбалансированные кристаллоиды стерофундин, растворы Рингера, Хартмана ) и
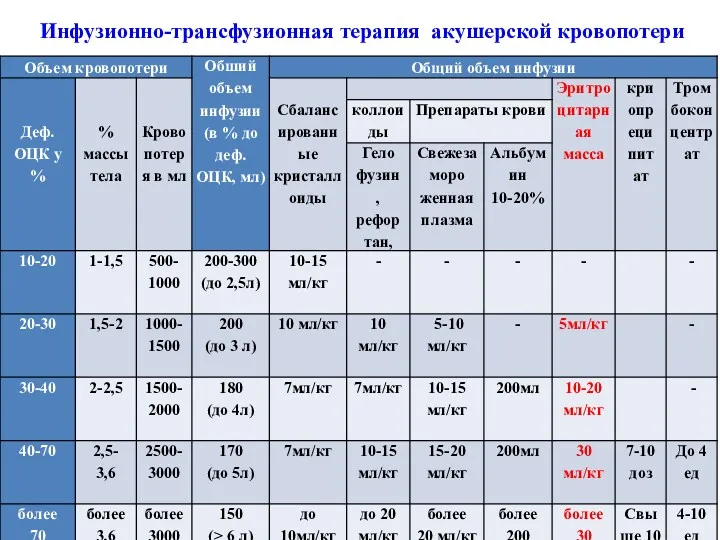
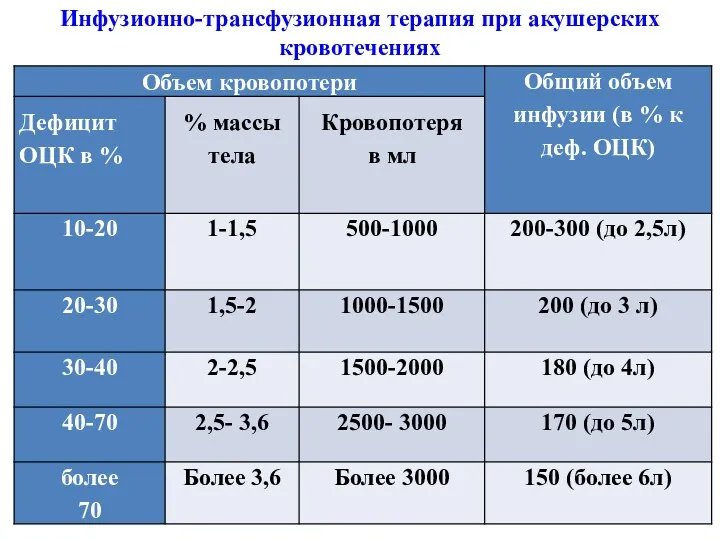
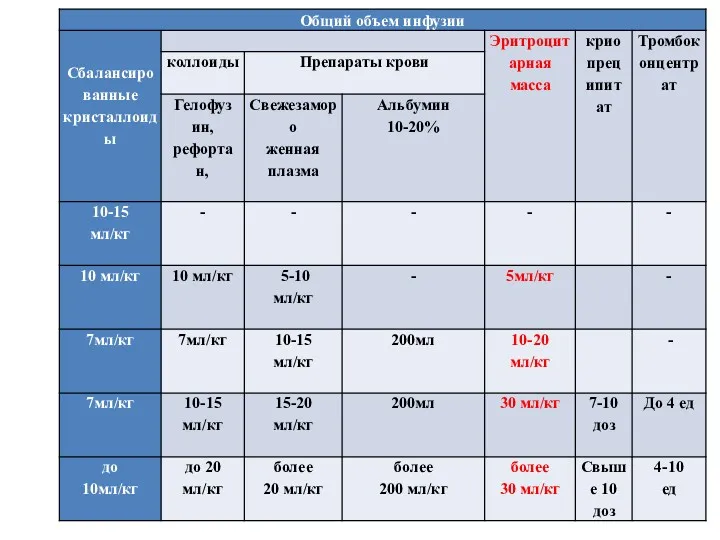
- 22. При кровопотери не более 20% ОЦК (до 1500 мл), возможно введение одних лишь кристаллоидов в объеме
- 23. Показания к гемотрансфузии определяют индивидуально в каждом отдельном случае, но следует ориентироваться на клинические признаки гипоксии
- 24. Инфузионно-трансфузионная терапия акушерской кровопотери
- 25. Инфузионно-трансфузионная терапия при акушерских кровотечениях
- 27. • гипоксемия (РаО2 0,5); • частота дыхания более 40 в минуту; • низкое инспираторное усилия (
- 28. Кровопотеря больше 0,5% от массы тела или более 500 мл Анализ комплекса симптомов и показателей: ЧСС,
- 29. Алгоритм действий врача в случае геморрагического шока (продолжение) Остановка кровотечения консервативным или хирургическим методом. 2. Положение
- 30. Алгоритм действий врача в случае геморрагического шока (продолжение) Мониторное наблюдение: ЧСС, АД, ЦВД, почасовой диурез, ЭКГ,
- 31. Алгоритм действий врача в случае геморрагического шока (продолжение) Геморрагический шок ІІІ или ІV степени тяжести 1.
- 32. ДВС - синдром - патологический синдром, в основе которого лежит активация сосудисто - тромбоцитарного или коагуляционного
- 33. • эмболия околоплодными водами; • шок (геморрагический, анафилактический, септический) • отслойка плаценты; • кровотечение, массивная кровопотеря;
- 34. По клиническому течению: - Мгновенный – течении 1-2 часов; • острыйь – до 1 суток; •
- 35. Диагностика ДВС синдрома базируется на анализе и оценке клинической ситуации с точки зрения вероятности развития этого
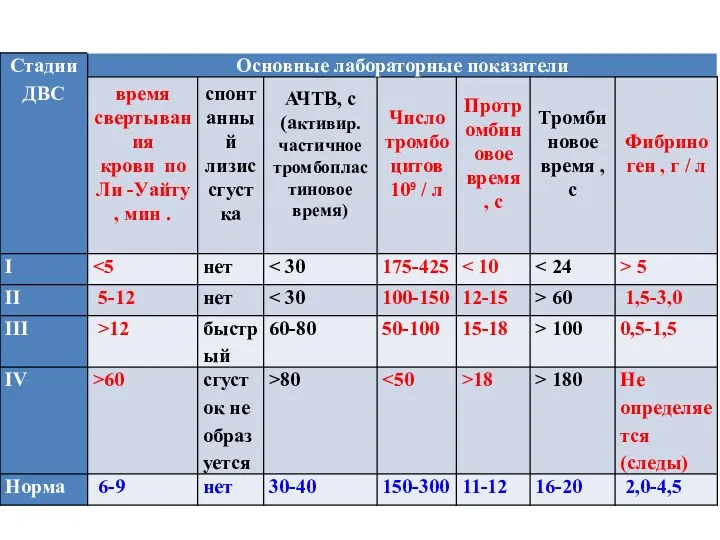
- 36. Основные клинико-патогенетические признаки разных стадий ДВС - синдрома
- 37. Основные клинико-патогенетические признаки разных стадий ДВС - синдрома (продолжение)
- 38. I стадия - гиперкоагуляция. В зависимости от клиники и тяжести основного заболевания в этой стадии ДВС-синдрома
- 39. II стадия - гипокоагуляция без генерализованной активации фибринолиза. В зависимости от основной нозологической формы заболевания клиническая
- 40. III стадия - гипокоагуляция с генерализованной активацией фибринолиза. У всех больных имеет место петехиально-пятнистый тип кровоточивости:
- 41. IV стадия - полное несвертывания крови. Состояние больных крайне тяжелое или терминальный за счет синдрома полиорганной
- 43. Лечение пациенток с ДВС-синдроме базируется на следующих принципах: - Этиотропная терапия; Посиндромную терапия - поддержание основных
- 44. - Приоритетность коррекции гемостаза; - Максимально раннее начало; - Соответствие объема коррекции гемостаза выраженности проявлений коагуляционных
- 45. 1) Лечение основного заболевания, которое привело к развитию ДВС- синдрома (хирургическое вмешательства, медикаментозная и инфузионная терапия).
- 46. Следует помнить о возможности развития TRALI-синдрома (острое посттрансфузионное повреждение легких, которое проявляется интерстициальным отеком легких). Если
- 47. 4) Интенсивная гемостатическая и корректирующая гемостаз терапия. Восстановление факторов свертывания крови путем введения криопреципитата плазмы (
- 48. Препараты апротинина - до 1 000000 ATО в/в болюсно, затем капельно со скоростью до 140000 ATО
- 49. Адекватное, своевременное лечение и профилактика состояний, которые вызывают развитие ДВС - синдрома. Своевременная оценка кровопотери, адекватное
- 50. Эмболия околоплодными водами (ЭОВ) - это критическое состояние, связанное с попаданием околоплодной жидкости и ее элементов
- 51. Частота ЭОВ – 1 на 8-12 тысяч родов, является причиной 5-15% смертей матерей, занимая 2-3 место
- 52. II. Снижение сократительной деятельности матки: • слабая или дискоординированная родовая деятельность; • преждевременная отслойка нормально расположенной
- 53. III. Зияние маточных сосудов: • травмы шейки матки; • отслойка и предлежание плаценты; • ручное удаление
- 54. Попаданию амниотической жидкости (АЖ) из матки в материнский кровоток способствует градиент давления. В последнее время большинством
- 55. Диагностика ЭОВ основывается на клинических данных. Симптомы ЭОВ возникают чаще в I -м или II- м
- 56. Нарастание гипоксии головного мозга вызывает судороги, потерю сознания, кому. Если перечисленные выше симптомы поддаются коррекции, то
- 57. Кардиопульмональный шок - критическое состояние, которое возникает в случаях эмболии амниотической жидкостью при проникновении элементов околоплодных
- 58. • чувство страха; • беспокойство, возбуждение; • озноб и гипертермия; • кашель; • внезапная бледность или
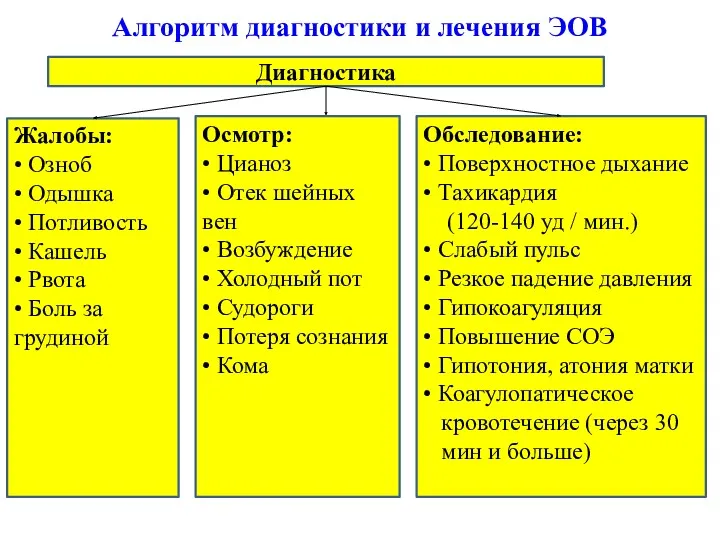
- 59. Алгоритм диагностики и лечения ЭОВ Диагностика Жалобы: • Озноб • Одышка • Потливость • Кашель •
- 60. Лабораторное обследование устанавливает признаки гипокоагуляции и повышение СОЭ. Из дополнительных методов исследования целесообразно использовать ЭКГ (синусовая
- 61. Дифференциальную диагностику необходимо проводить с: • тромбоэмболией легочных артерий - внезапность, общий цианоз лица, головная боль,
- 62. 1 . Переход на ИВЛ с положительным давлением в конце выдоха. 2 . Катетеризация 2-3 вен.
- 63. 1) При остановке кровообращения - проведение сердечно - легочной реанимации. 2) При нарастании признаков дыхательной недостаточности
- 64. Алгоритм диагностики и лечения ЭОВ Акушерская тактика Неотложная помощь: 1. ИВЛ. 2. Катетеризация 2-3 вен. 3.
- 66. Скачать презентацию
























































 Суппозитории
Суппозитории Наследие В.И. Разумовского
Наследие В.И. Разумовского Спазмофилия
Спазмофилия Анафилактический шок
Анафилактический шок Боковой амиотрофический склероз
Боковой амиотрофический склероз МӘМС арқылы денсаулық сақтау мекемесін таңдау
МӘМС арқылы денсаулық сақтау мекемесін таңдау Жатыр мойны қатерлі ісігі
Жатыр мойны қатерлі ісігі Качество медицинской помощи
Качество медицинской помощи Влияние заболеваний почек на изменения артериального давления
Влияние заболеваний почек на изменения артериального давления Нарушения внешнего водного баланса и распределение воды во внутренней среде организма
Нарушения внешнего водного баланса и распределение воды во внутренней среде организма Y-Kelin Orthodontic Care - ортодонтические средства гигиены
Y-Kelin Orthodontic Care - ортодонтические средства гигиены Коммуникативтік дағдылар. Сырқатқа деген көзқарастың түрлері
Коммуникативтік дағдылар. Сырқатқа деген көзқарастың түрлері Анемиялар
Анемиялар Всероссийская служба медицины катастроф
Всероссийская служба медицины катастроф Актуализация формулярной системы в гериатрическом стационаре
Актуализация формулярной системы в гериатрическом стационаре Диетическое питание
Диетическое питание Pheochromocytomas
Pheochromocytomas Клинические особенности опухолей головного мозга
Клинические особенности опухолей головного мозга Балалар бұйымына арналған материалдарды конфекционерлеу
Балалар бұйымына арналған материалдарды конфекционерлеу Дамып келе жатқан және қартайып келе жатқан организм физиологиясы
Дамып келе жатқан және қартайып келе жатқан организм физиологиясы Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults
Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults Ацетилсалициловая кислота
Ацетилсалициловая кислота Двигательная сфера. Лекция 2
Двигательная сфера. Лекция 2 Токсикалық әсердің механизмі
Токсикалық әсердің механизмі Догляд за хворими онкозахворюваннями
Догляд за хворими онкозахворюваннями Несеп – жыныс жүйесінің туберкулезі
Несеп – жыныс жүйесінің туберкулезі Хирургиялық паразитарлық аурулар, хирургиялық негіздері
Хирургиялық паразитарлық аурулар, хирургиялық негіздері Порядок оказания скорой, в том числе скорой специализированной, медицинской помощи
Порядок оказания скорой, в том числе скорой специализированной, медицинской помощи