Содержание
- 2. На сегодняшний день именно хирургическое лечение остается "золотым" стандартом при радикальном лечении злокачественных опухолей желудочно- кишечного
- 3. Современные принципы хирургии рака пищевода: 1) максимальная безопасность вмешательства: правильный выбор оперативного доступа и объема хирургического
- 4. Показания к операции: распространенность опухоли локализация опухоли возраст пациента менее 70 лет общее состояние пациента Операция
- 5. Объем хирургического вмешательства может быть точно определен только во время операции: Радикальные операции предусматривает удаление пищевода
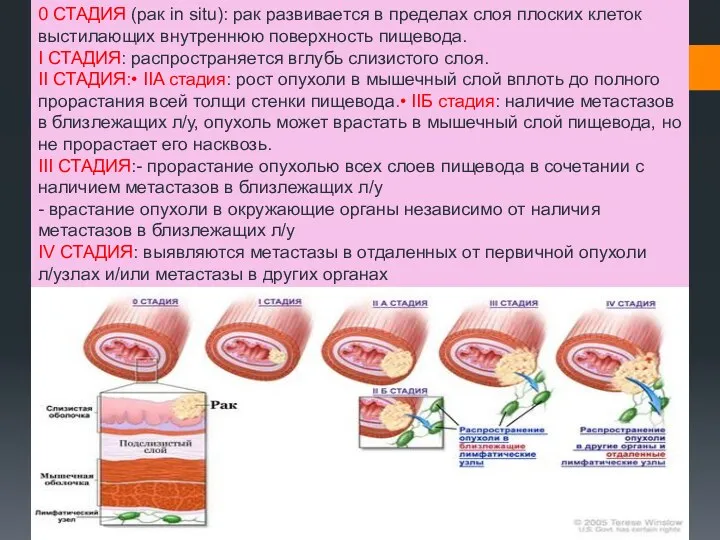
- 6. 0 СТАДИЯ (рак in situ): рак развивается в пределах слоя плоских клеток выстилающих внутреннюю поверхность пищевода.
- 7. Выбор методики проведения радикальной операции зависит от уровня поражения пищевода: Трансторакальная эзофаготомия (ТТЭ) Трансхиатальная эзофаготомия (ТХЭ)
- 8. Способы оперативных вмешательств: Резекция н/3 пищевода и кардии Субтотальная резекция (Операция Льюиса) Экстирпация пищевода в 2
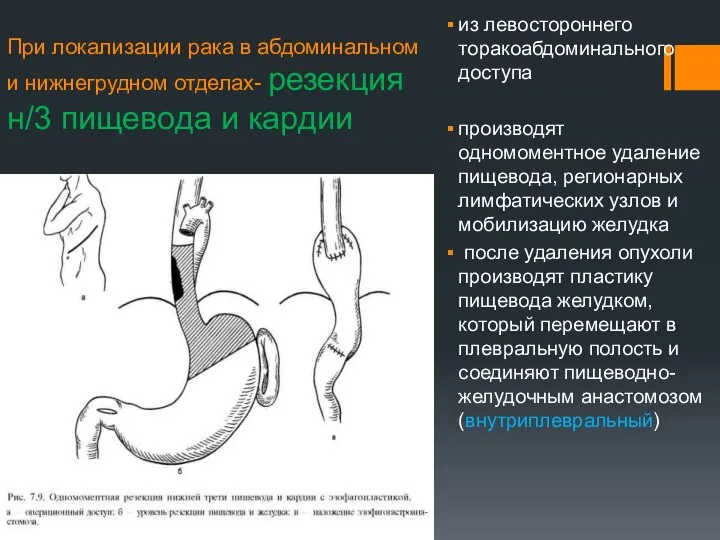
- 9. При локализации рака в абдоминальном и нижнегрудном отделах- резекция н/3 пищевода и кардии из левостороннего торакоабдоминального
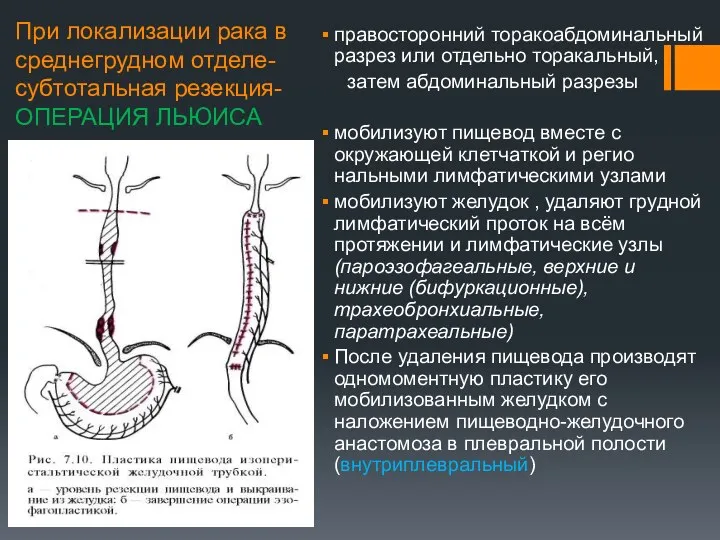
- 10. При локализации рака в среднегрудном отделе- субтотальная резекция-ОПЕРАЦИЯ ЛЬЮИСА правосторонний торакоабдоминальный разрез или отдельно торакальный, затем
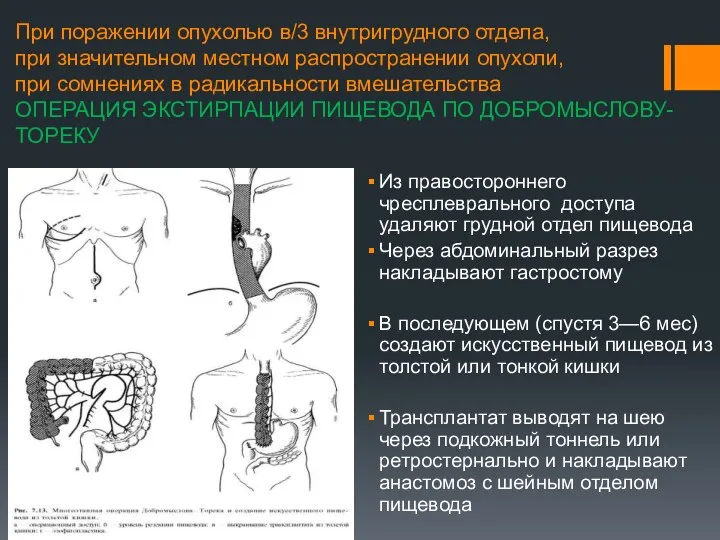
- 11. При поражении опухолью в/3 внутригрудного отдела, при значительном местном распространении опухоли, при сомнениях в радикальности вмешательства
- 12. Недостатки чресплевральных доступов частота дыхательных осложнений и высокая летальность (15—30%) опасность расхождения швов анастомоза в плевральной
- 13. Причины смерти при трансторакальных доступах расхождение швов анастомоза (36%) пневмония (37%) кровотечение (9%) сепсис (6%) другие
- 14. Независимо от уровня поражения пищевода- трансхиатальная резекция пищевода- Цервикально-абдоминальная экстирпация пищевода Абдоминоцервикальный доступ без торакотомии- разрез
- 15. Желудок мобилизуют по обычной методике с перевязкой левой желудочной и желудочно-сальниковой артерий и удалением лимфатических узлов
- 17. Скачать презентацию










 Медицинское имущество, его характеристика и классификация
Медицинское имущество, его характеристика и классификация Стерилизация и ее роль в профилактике ВБИ
Стерилизация и ее роль в профилактике ВБИ Санитарно-эпидемиологические требования к устройству, содержанию и организации работы дошкольных образовательных организаций
Санитарно-эпидемиологические требования к устройству, содержанию и организации работы дошкольных образовательных организаций Послеродовые гнойно-септические заболевания
Послеродовые гнойно-септические заболевания Нарушения сознания и самосознания, пароксизмальные явления
Нарушения сознания и самосознания, пароксизмальные явления Тыныс алу мүшелерінің аурулары кезіндегі функционалдық зерттеу әдістері
Тыныс алу мүшелерінің аурулары кезіндегі функционалдық зерттеу әдістері День донора
День донора Жүктілік физиологиясы
Жүктілік физиологиясы Чипсы: польза или вред
Чипсы: польза или вред Орталыққа әсер ететін анальгетикалық әсерге ие бейапиынды препараттар
Орталыққа әсер ететін анальгетикалық әсерге ие бейапиынды препараттар Балалардың жақ-бет аймағындағы деформациялар мен ақауларды емдеудің негізгі әдістері.Ортодонтиялық емге жастық көрсеткіштер
Балалардың жақ-бет аймағындағы деформациялар мен ақауларды емдеудің негізгі әдістері.Ортодонтиялық емге жастық көрсеткіштер Бинго. Макрофактардын негізгі қызметтері
Бинго. Макрофактардын негізгі қызметтері Цели и задачи микробиологии, вирусологии, иммунологии и их значение в практической деятельности врача
Цели и задачи микробиологии, вирусологии, иммунологии и их значение в практической деятельности врача Клинический случай. Клещевой энцефалит
Клинический случай. Клещевой энцефалит Средства оказания медпомощи
Средства оказания медпомощи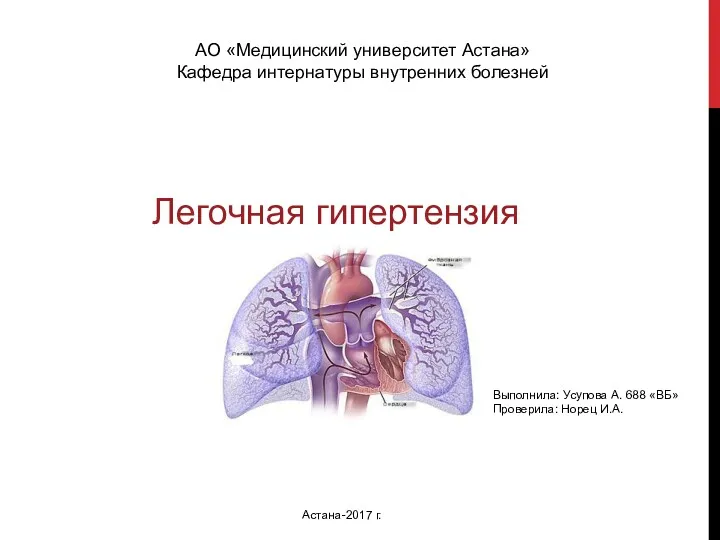 Легочная гипертензия
Легочная гипертензия Введение в эпидемиологию. Причинность в медицине. Причинно-следственные связи. Факторы риска
Введение в эпидемиологию. Причинность в медицине. Причинно-следственные связи. Факторы риска Орбита флегмонасы, орбита веналарының тромбофлебиті, периоститтер этиологиясы, клиникасы, жедел көмек көрсету
Орбита флегмонасы, орбита веналарының тромбофлебиті, периоститтер этиологиясы, клиникасы, жедел көмек көрсету Балалардағы гастрит және ойық жара ауруы
Балалардағы гастрит және ойық жара ауруы Адам генетикасын зерттеу әдістері
Адам генетикасын зерттеу әдістері Diabetes Mellitus
Diabetes Mellitus Рак легкого. Онкология
Рак легкого. Онкология Жедел ревматикалық қызба
Жедел ревматикалық қызба Хромосомы человека. Лекция № 2
Хромосомы человека. Лекция № 2 Противовоспалительные средства
Противовоспалительные средства Первичная хирургическая обработка ран конечностей.Оперативные вмешательства на периферических нервах и сухожилиях
Первичная хирургическая обработка ран конечностей.Оперативные вмешательства на периферических нервах и сухожилиях Обмен гемопротеинов
Обмен гемопротеинов Реабилитация пациентов в акушерстве, гинекологии
Реабилитация пациентов в акушерстве, гинекологии