Слайд 2

Цель операции:
Создание искусственного резервуара для отведения мочи, при невозможности провести органосохраняющую
операцию на мочевом пузыре.
Слайд 3

Показания:
В большинстве случаев - это процесс новообразования в стенке самого мочевого
пузыря или при инфильтративном росте опухолей из соседних тканей. Таким образом, показаниями являются:
Прогрессирующий злокачественный рост опухоли мочевого пузыря, если безуспешны другие методы лечения, включая химиотерапию;
Опухолях, исходящих из соседних органов (предстательной железы у мужчин, из яичников, шейки матки и эндометрия у женщин, из прямой кишки) с прорастанием в мочевой пузырь;
Значительная деформация полости, при резком уменьшении размеров из-за последствий тяжелого течения хронического цистита, травм, больших размеров доброкачественной опухоли;
Выраженное кровотечение;
Рецидивирующий рак после проведения экономной трансуретральной резекции;
Множественные папилломы на слизистой внутри органа для предотвращения перерождения в злокачественную опухоль.
Слайд 4

Противопоказания:
К абсолютными противопоказаниями, делающими операцию невозможной, относят:
тяжелое состояние пациента в связи
с раковой интоксикацией или сопутствующими заболеваниями (перенесенный инсульт, сердечная недостаточность, паралич с нарушением функций тазовых органов);
выявление отдаленных метастазов в головном мозге, печени, легких;
стрессовое недержание мочи;
болезни крови со сниженной свертываемостью.
К относительным противопоказаниям относятся:
состояние недостаточности внутреннего сфинктера шейки пузыря, если обследование устанавливает максимальный показатель запирательного давления менее 30 см вод. ст.;
выявление у больного единичного метастаза в соседнем лимфатическом узле размером в диаметре 5 см и меньше;
обнаружение нескольких аналогичных метастазов в региональной зоне лимфатических узлов;
локализация опухоли в области мочепузырного треугольника.
Слайд 5

Этапы операции:
Адекватное обезболивание.
Радикальная цистэктомия.
Формирование искусственного мочеприемника.
Формирование анастомоза между мочеточниками и неоцистом.
Слайд 6

Адекватное обезболвание:
При операции применялся эндотрахеальный наркоз в сочетании со спинномозговой и
эпидуральной анестезией. Эпидуральную анестезию также исользуют для послеоперационного обезболивания в течение 3-4 суток с целью профилактики осложнений, в особенности пареза кишечника.
Слайд 7

Радикальная цистэктомия:
Проводится по показаниям вне зависимости от возраста пациента
Ставят катетер
в мочевой пузырь, над лобком разрезают кожу в виде якоря или дуги, что позволяет быстро перевязать артерии в подвздошной области для устранения кровотечения, часть брюшины отслаивается или удаляется, пузырь вскрывают и проводят его обследование, перевязывают сосуды, задние и боковые стенки выделяют, при этом у мужчин освобождают семенные пузырьки и предстательную железу от тканей, мочеточник перерезается на 3 см выше опухоли и удерживается фиксаторами. Внутрь ставят катетеры. Семявыводящие протоки перевязываются, как и мочевой пузырь, который при этом сдвигается назад. В лобковой части мышц предстательные и пузырные их части пересекаются, как и связки с обеих сторон, часть уретры удаляют возле простаты. Вынимают мочевой пузырь.
Слайд 8

Формирование искусственного мочеприемника:
1) Выкраивают лоскут: его формируют из участка подвздошной кишки
длиной 65 см на «сосудистой ножке»
Между проксимальным и дистальным концом резецированной кишки формриются илеоилеоанастамоз («конец в конец»; «конец в бок»).
Слайд 9
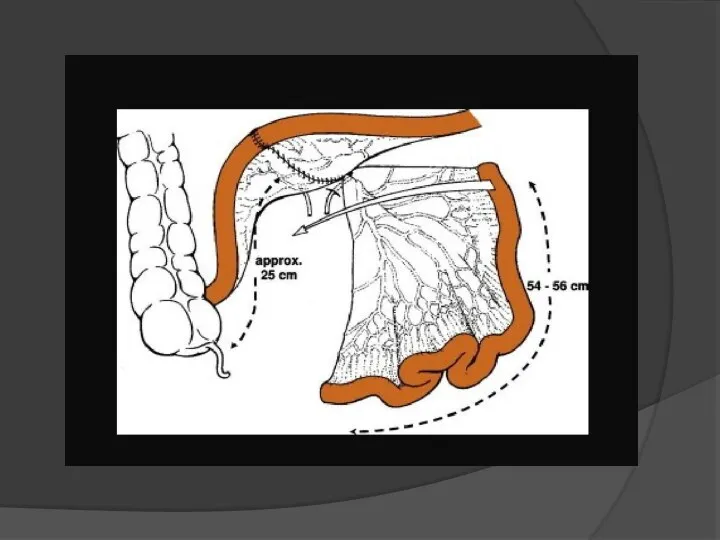
Слайд 10

2) Формирование U-образного сегмента:
Отступя 15 см от илеоцекального клапана, ушивают
конец изолированного кишечного сегмента непрерывными серозно-мышечными швами синтетической рассасывающейся нитью. (1) По противобрыжеечному краю рассекают дистальную часть подвздошно-кишечного сегмента на протяжении примерно 40 см.(2) Вскрытую часть сегмента U-образно складывают, смежные края обоих колен сшивают одним рядом непрерывных серозно-мышечных швов синтетической рассасывающейся нитью. (3) Нижнюю часть полученного U-образного сегмента складывают поперечно кверху.(4)
Слайд 11
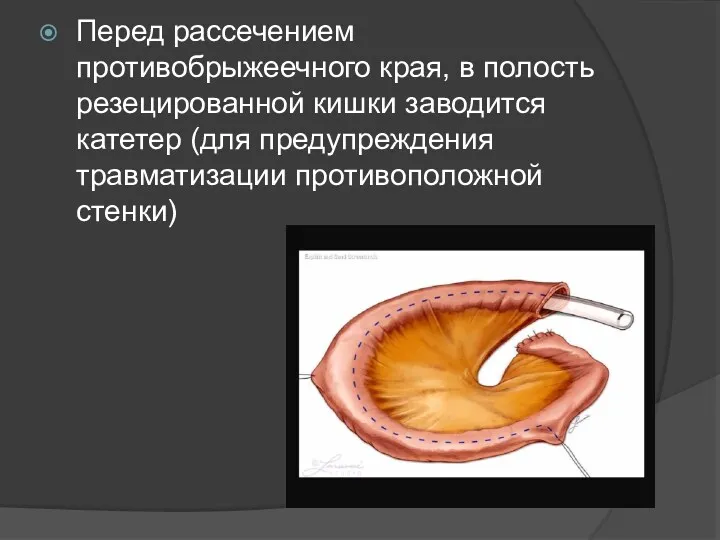
Перед рассечением противобрыжеечного края, в полость резецированной кишки заводится катетер (для
предупреждения травматизации противоположной стенки)
Слайд 12
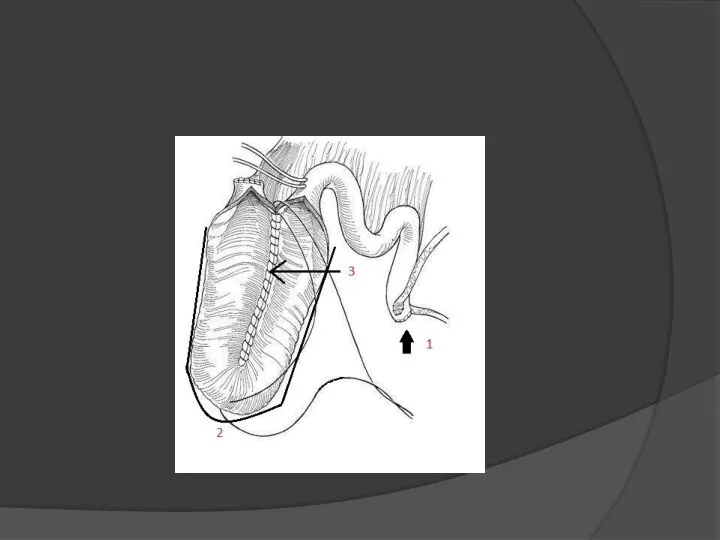
Слайд 13

Нижнюю часть полученного U-образного сегмента складывают поперечно кверху.(4)
Слайд 14

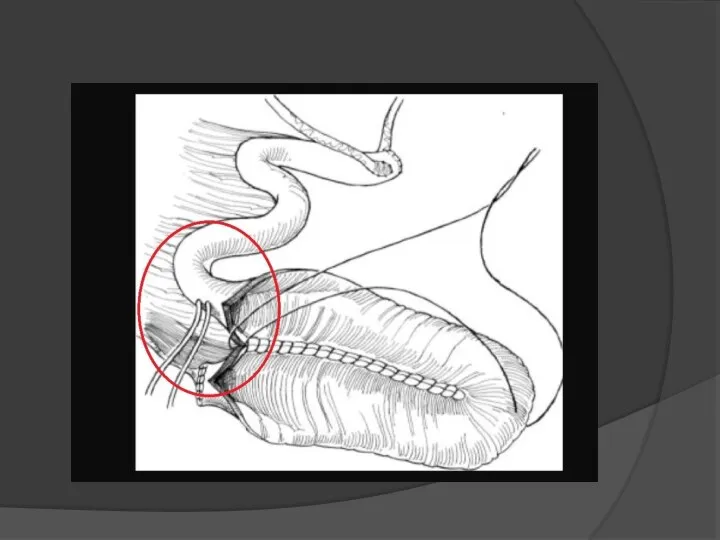
2) Сшивание свободных краев вскрытого сегмента. Перед этим в приводящее колено
подвздошной кишки устанавливают мочеточниковые катетеры, концы которых выводят через стенку резервуара (смотри рисунок далее). Пальпаторно определяют наиболее каудальную часть резервуара (дно) и в этом месте проделывают отверстие, к которому подшивают уретру 6 швами синтетической рассасывающейся нитью 2-0. Швы завязывают после проведения по уретре катетера 18F. Резервуар дренируют цистостомической трубкой 12F, которую выводят вместе с мочеточниковыми стентами через стенку резервуара.
Слайд 15
Слайд 16

Формирование анастомоза между мочеточниками и неоцистом.
Уложив резервуар на место, формируют
изоперистальтическое приносящее колено, чтобы предотвратить заброс мочи из резервуара в мочеточники. Подвздошную кишку рассекают на уровне пересеченных заранее мочеточников - на 18-20 см выше подвздошно-кишечного резервуара. Мочеточники косо срезают, рассекают вдоль и анастомозируют конец в бок с проксимальной невскрытой частью подвздошно-кишечного сегмента.
Слайд 17

Завершение операции:
Стенты, расположенные внутри сегмента, проводят в мочеточники. Восстанавливают непрерывность кишки.
Стенты выводят через переднюю брюшную стенку, в малый таз устанавливают вакуумные дренажи. Стенты удаляют через 7-10 дней, цистостомический дренаж - через 10-12 дней, если при рентгенографии резервуара затеки контрастного вещества отсутствуют. Уретральный катетер удаляют на 14-й день после операции.
Слайд 18
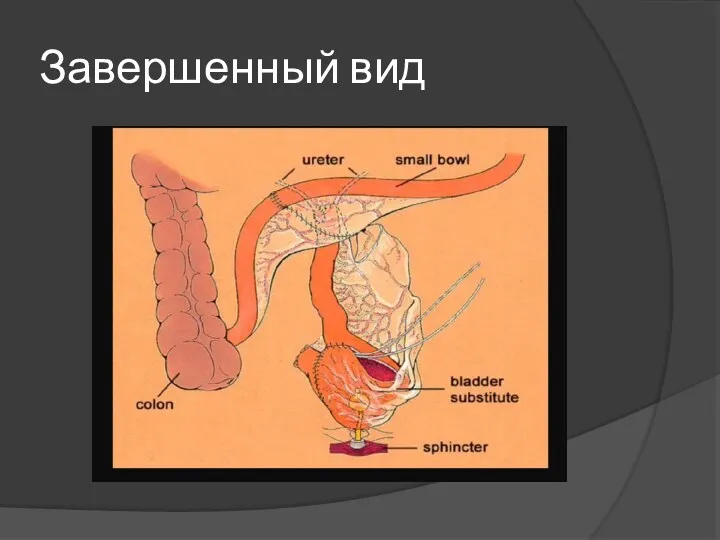
Слайд 19

Плюсы операции по Штудеру:
мочеиспускание ближе к нормальному;
отсутствие стомы на коже;
сохранение привычного образа жизни;
нет возможности для обратного заброса мочи и инфекции.
Слайд 20

Осложнения:
Из ранних послеоперационных осложнений, составивших 9,5%, следует выделить:
ТЭЛА
ОНМК
тромбоз глубоких вен нижних
конечностей
пневмония
летальний исход
Поздние послеоперационные осложнения включают:
стриктуры уретероилеоанастомоза
сужение неоцистоуретрального анастомоза
постоперационная вентеральная грыжа



















 Патофизиология опухолей
Патофизиология опухолей Хирургическое мытье рук
Хирургическое мытье рук Основные мышцы человека и их функции
Основные мышцы человека и их функции Комплексные ИТ-решения для здравоохранения: опыт, результат, эффективность
Комплексные ИТ-решения для здравоохранения: опыт, результат, эффективность Цитогенетический метод изучения наследственности человека
Цитогенетический метод изучения наследственности человека Многоплодная беременность
Многоплодная беременность Дыхательная гимнастика А. Н. Стрельниковой
Дыхательная гимнастика А. Н. Стрельниковой Инструментальные исследования органов зрения
Инструментальные исследования органов зрения Специфическая иммунопрофилактика. Основы дезинфекционного дела. Внутрибольничные инфекции
Специфическая иммунопрофилактика. Основы дезинфекционного дела. Внутрибольничные инфекции Болезнь Шегрена, болезнь Россолимо-Мелькерссона-Розенталя
Болезнь Шегрена, болезнь Россолимо-Мелькерссона-Розенталя Бехчет ауруы
Бехчет ауруы Нарушение устной речи у детей
Нарушение устной речи у детей Классическая чума свиней
Классическая чума свиней Патофизиология липидного обмена
Патофизиология липидного обмена Возможности деятельности Федерации по оптимизации использования ресурсов при обеспечении экстренной медицинской помощи
Возможности деятельности Федерации по оптимизации использования ресурсов при обеспечении экстренной медицинской помощи Аномалии мужской половой системы
Аномалии мужской половой системы Артериялық гипертензия
Артериялық гипертензия Босанғаннан кейінгі ерте кезеңдегі қан кетудің себептері: тонус, тін
Босанғаннан кейінгі ерте кезеңдегі қан кетудің себептері: тонус, тін Операции на селезенке
Операции на селезенке Профилактика и лечение ОРЗ и гриппа
Профилактика и лечение ОРЗ и гриппа Синдромы нарушений высших корковых функций: агнозия, апраксия, нарушения памяти, нарушения мышления и интеллекта
Синдромы нарушений высших корковых функций: агнозия, апраксия, нарушения памяти, нарушения мышления и интеллекта Перечень инструментов на конкурс: ”Знание хирургических инструментов”
Перечень инструментов на конкурс: ”Знание хирургических инструментов” Гормоны надпочечников
Гормоны надпочечников Терминальные состояния
Терминальные состояния Қимылды қамтамасыз ететін нейрофизикалык үрдістер
Қимылды қамтамасыз ететін нейрофизикалык үрдістер Патогенні мікобактерії. Туберкульоз. Лепра
Патогенні мікобактерії. Туберкульоз. Лепра Сүйек. Эктопиялық дамуы
Сүйек. Эктопиялық дамуы Иммуноглобулины
Иммуноглобулины