Содержание
- 2. Осложнения вторичного туберкулеза: Неспецифические (встречаются при любой легочной патологии): Кровохарканье Легочное кровотечение Спонтанный вторичный пневмоторакс Бронхо-плевральные
- 3. Осложнения вторичного туберкулеза: Специфические (характерны только для туберкулезного поражения): Туберкулез бронхов, трахеи, гортани, корня языка (спутагенный
- 4. Легочное кровотечение, кровохарканье «Легочное кровохарканье» - отхождение крови при кашле, обычно с мокротой (прожилками или равномерно
- 5. Классификации ЛК - Однократное. - Рецидивирующее. По объему крови: - Малое (до 300 мл.) - Средние
- 6. По механизму возникновения: - аррозивные (per rhexin, лат. rhexo - разрываю) - при повреждении сосуда. -
- 7. Клинические проявления ЛК При кашле появляется ощущение сдавления за грудиной, чувство удушья, затем с характерным клокотанием
- 8. План обследования при ЛК: Обзорная и боковая рентгенограмма (по показаниям КТ органов грудной клетки). Фибро-бронхоскопия лечебно-диагностическая.
- 9. Лечебная тактика при легочном кровотечении, кровохарканье Экстренная Плановая
- 10. Экстренная: Показание для госпитализации Положение полусидячее, если ясен источник кровотечения, то прилечь на больную сторону (профилактика
- 11. Плановая: При продолжающемся либо рецидивирующем кровотечении – ФБС, легочно-хирургическая консультация Коллапсотерапия Хирургические методы Антибиотикотерапия – профилактика
- 12. Медикаментозная терапия легочного кровотечения Медикаментозная гипотония: уровень систолического давления 80-90 мм.рт.ст. длительность поддержания не менее 2-х
- 13. Спонтанный пневмоторакс Различают : Идиопатический (первичный) – развивается на фоне неизмененной легочной ткани. Факторами риска являются
- 14. Классификация СП: По объему: Ограниченный (пристеночный). Малый – легкое коллабировано не более чем на 1/3. Средний
- 15. При клапанном пневмотораксе развивается патологический симптомокомлекс! В результате повышения внутриплеврального давления (оно становится резко положительным), сдавливается
- 16. Плевропульмональный шок Больные беспокойны и непрестанно меняют положение. Удушье заставляет их приподниматься и садиться, опираясь руками
- 17. План обследования: Обзорная рентгенография на выдохе. Рентгеноскопия. По показаниям торакоскопия, ФБС
- 18. Лечебная тактика при СП: При напряженном СП – перевод в открытый (плевральная пункция с оставлением толстой
- 19. Показания к хирургическому лечению: Продолжающееся кровотечение в плевральную полость. Неэффективное дренирование на активной аспирации более 10-12
- 20. Особенности СП при ТБ ОД: Нередко безболевое начало, болевой синдром нарастает в динамике. Практически всегда осложняется
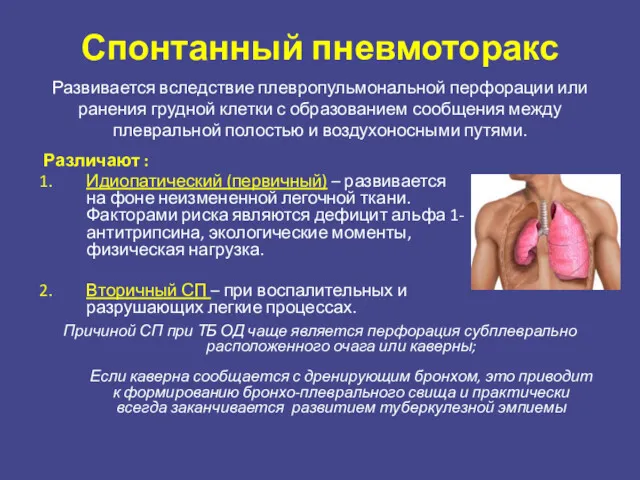
- 21. ?
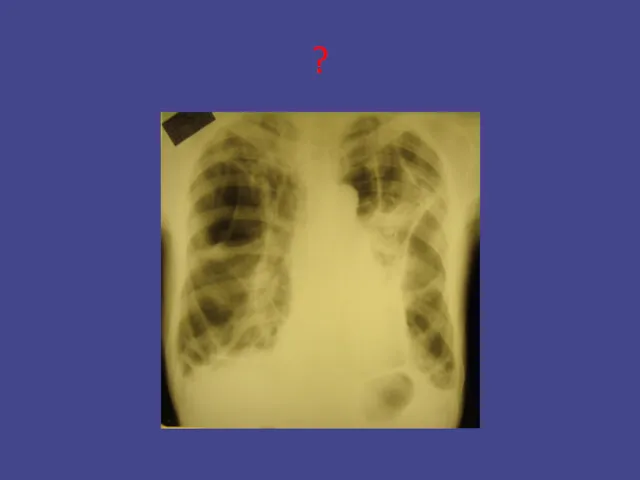
- 22. Состояние после двустороннего СП после эффективного дренирования плевральных полостей у больного с большими остаточными посттуберкулезными изменениями
- 23. Туберкулез бронхов, трахеи, гортани Трахеобронхиальный туберкулез чаще развивается в следствии спутогенного (с мокротой через бронхи) или
- 24. Эндоскопическая картина ТБ бронха Инфильтративный ТБ характеризуется ограниченным округлым или полуовальным невысоким инфильтратом с достаточно четкими
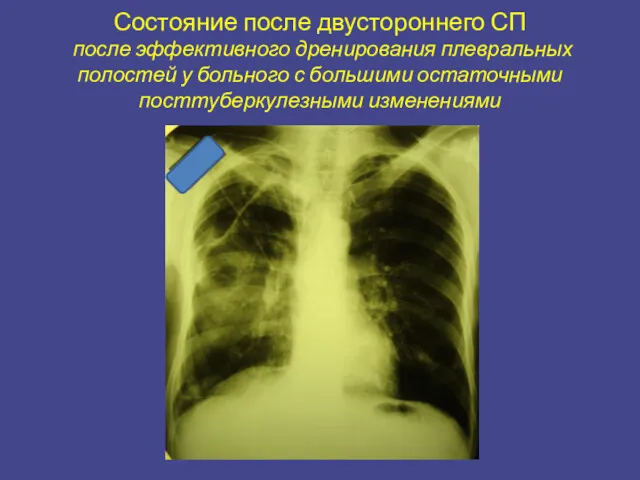
- 25. Инфильтративно-язвенный туберкулез бронха Туберкулез трахеи
- 26. Туберкулез гортани, глотки, корня языка, голосовых связок Инфильтративная форма. Язвенная форма. - Характерны осиплостью голоса и
- 27. Патогенез развития туберкулеза гортани Мокрота из бронхов и трахеи, попадая в гортань, может надолго задерживаться и
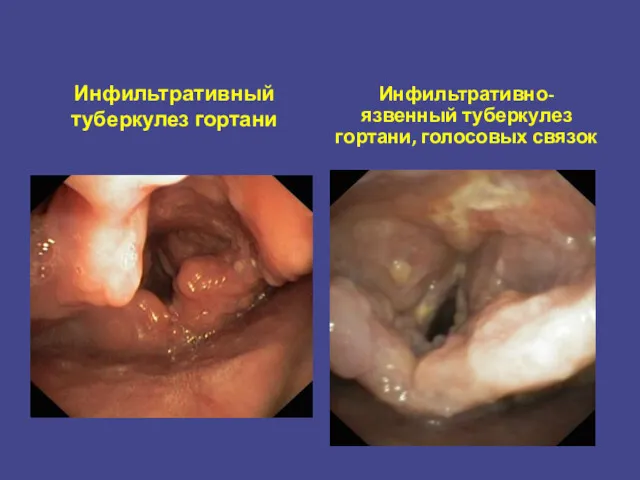
- 28. Инфильтративный туберкулез гортани Инфильтративно-язвенный туберкулез гортани, голосовых связок
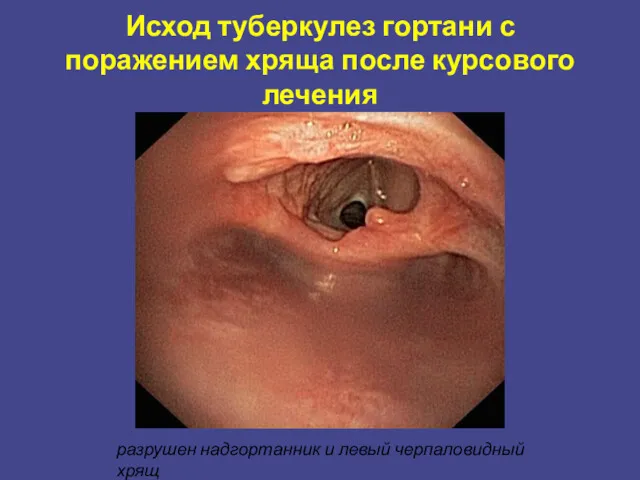
- 29. Исход туберкулез гортани с поражением хряща после курсового лечения разрушен надгортанник и левый черпаловидный хрящ
- 31. Скачать презентацию






















 Болезнь Лайма
Болезнь Лайма Бронхиальная астма у детей
Бронхиальная астма у детей Атеросклероз
Атеросклероз Тип герпесвируса человека
Тип герпесвируса человека Нарушение функций половых желез
Нарушение функций половых желез Нарушения периферического кровообращения
Нарушения периферического кровообращения Surgical operation and post-operation period
Surgical operation and post-operation period Халықтың радиациялық қауіпсіздігін қамтамасыз ету мен қоршаған ортаны радиациядан қорғау бойынша ҚР негізгі заңды актілері
Халықтың радиациялық қауіпсіздігін қамтамасыз ету мен қоршаған ортаны радиациядан қорғау бойынша ҚР негізгі заңды актілері Снотворные средства
Снотворные средства Созылмалы лимфолейкоз
Созылмалы лимфолейкоз Препараты карбапенемы и монобактамы. Спектр действия
Препараты карбапенемы и монобактамы. Спектр действия Грыжи передней брюшной стенки
Грыжи передней брюшной стенки Босанғаннан кейінгі ерте кезеңдегі қан кетудің себептері: травма,тромбин
Босанғаннан кейінгі ерте кезеңдегі қан кетудің себептері: травма,тромбин Урогенитальный хламидиоз
Урогенитальный хламидиоз Кишечные инфекции
Кишечные инфекции Сатып алу логистикасын ұйымдастыруға арналған шығындарды анықтаудың типологиясы
Сатып алу логистикасын ұйымдастыруға арналған шығындарды анықтаудың типологиясы Жақ кисталары. Фолликулярлы және радикулярлы кисталар
Жақ кисталары. Фолликулярлы және радикулярлы кисталар Rickettsial infection
Rickettsial infection Наиболее распространенные варианты остеохондропатий
Наиболее распространенные варианты остеохондропатий Телемедицина. Лекционное занятие
Телемедицина. Лекционное занятие Механізм дії променевої енергії на організм
Механізм дії променевої енергії на організм Навигационная хирургия в дентальной имплантологии. Имплантация в стоматологии
Навигационная хирургия в дентальной имплантологии. Имплантация в стоматологии Бағаналы жасушалардың моральды-этиқалық мәселелері
Бағаналы жасушалардың моральды-этиқалық мәселелері Подъем сегмента ST – всегда ли инфаркт. Электрокардиография
Подъем сегмента ST – всегда ли инфаркт. Электрокардиография Планирование выполнения операции Лабиринт IIIВ
Планирование выполнения операции Лабиринт IIIВ Актуальные проблемы желчнокаменной болезни
Актуальные проблемы желчнокаменной болезни Эвтаназия
Эвтаназия Профилактика сердечно-сосудистых заболеваний
Профилактика сердечно-сосудистых заболеваний