Содержание
- 2. СОДЕРЖАНИЕ Введение Классификация Этиология Патогенез Клиника Диагностика Лечение Заключение Список литературы
- 3. ВВЕДЕНИЕ Острый коронарный синдром (ОКС) – клиническое состояние, отражающее период обострения ишемической болезни сердца (ИБС), ведущим
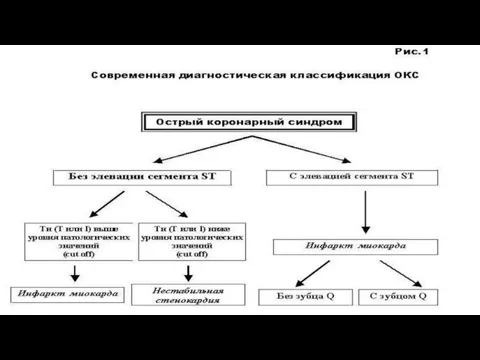
- 5. КЛАССИФИКАЦИЯ По глубине поражения: ИМспST, ИМбпST. По локализации: передне-перегородочный, передне-верхушечный, передне-боковой, передний распространѐнный, нижний, нижне-боковой, задне-базальный,
- 6. Инфаркт миокарда (ИМ) — это ишемический некроз сердечной мышцы, развивающийся в результате острой недостаточности коронарного кровообращения.
- 7. ФАКТОРЫ РИСКА РАЗВИТИЯ ИМ БЕЗ ПОДЪЕМА СЕГМЕНТА ST Пожилой возраст Мужской пол Семейный анамнез ИБС Сахарный
- 8. ЭТИОЛОГИЯ Основной причиной развития ИМ является атеросклероз КА (95%). Редко (не более чем у 5% больных)
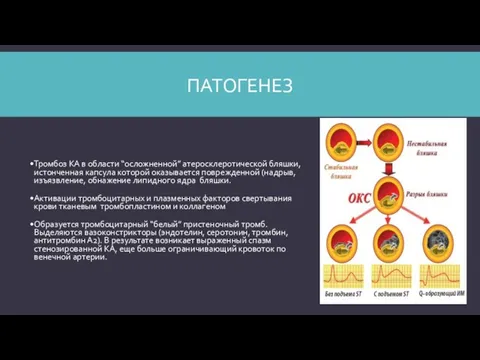
- 9. ПАТОГЕНЕЗ Тромбоз КА в области “осложненной” атеросклеротической бляшки, истонченная капсула которой оказывается поврежденной (надрыв, изъязвление, обнажение
- 10. Продолжительная (>20 мин) ангинозная боль в грудной клетке в покое Впервые возникшая стенокардия напряжения (II или
- 11. КЛИНИКА Болевой синдром. Характер -затянувшихся приступов стенокардии покоя (продолжительностью более 20–30 мин), плохо купирующихся нитроглицерином. Слабость
- 12. ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Преходящее значительное ослабление основных тонов сердца Появление дополнительных тонов (III или IV) во время
- 13. ДИАГНОСТИКА Лабораторное подтверждение острого ИМ основано на выявлении: 1) неспецифических показателей тканевого некроза и воспалительной реакции
- 14. ОАК 1. Лейкоцитоз, не превышающий обычно 12–15 х 109/л. 2. Анэозинофилия. 3. Небольшой палочкоядерный сдвиг формулы
- 15. Мембранный стрип, на который нанесены 2 полосы: поликлональные антитела козы к тропонину I (тестовая полоса “T”)
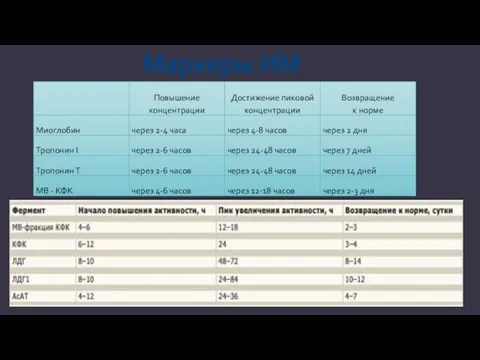
- 16. Маркеры ИМ
- 17. Для ОКСбпST характерны депрессия или преходящий подъем сегмента ST и/или изменения зубца Т, в более чем
- 18. выявить локальные нарушения сократимости ЛЖ; количественно оценить систолическую и диастолическую функции ЛЖ; выявить признаки ремоделирования ЛЖ
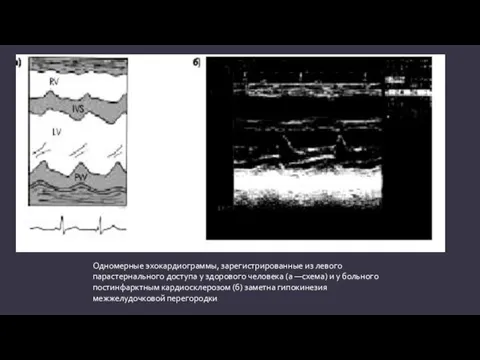
- 19. Одномерные эхокардиограммы, зарегистрированные из левого парастернального доступа у здорового человека (а —схема) и у больного постинфарктным
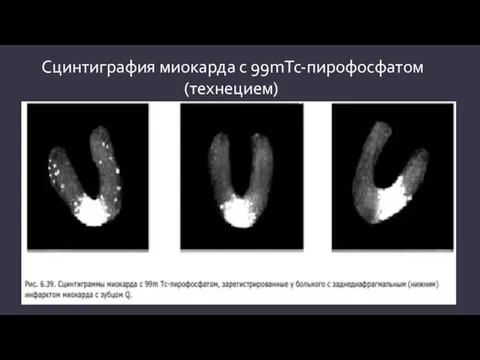
- 20. Сцинтиграфия миокарда с 99mТс-пирофосфатом (технецием)
- 21. ЛЕЧЕНИЕ 1. Кислород для ингаляций (медицинский газ) 4-8 л/мин 2. Метопролол тартрат (ампулы 1% 5,0мл; таблетка
- 23. Скачать презентацию















 Заболевания щитовидной железы
Заболевания щитовидной железы Инновационные методы лечения головной боли
Инновационные методы лечения головной боли Вегетарианство. Вред или польза
Вегетарианство. Вред или польза Интоксикация фосфороорганическими пестицидами. Отравление окислами азота, сероводородом и сернистым ангидридом
Интоксикация фосфороорганическими пестицидами. Отравление окислами азота, сероводородом и сернистым ангидридом Дамудың қатерлі кезеңдері
Дамудың қатерлі кезеңдері Анти-акне MESOLAB®
Анти-акне MESOLAB® Осложнения лекарственной терапии. Побочные действия и токсические свойства лекарств
Осложнения лекарственной терапии. Побочные действия и токсические свойства лекарств Доказательная медицина & Клинический подход
Доказательная медицина & Клинический подход Структура ФБУЗ Центр гигиены и эпидемиологии в городе Москве
Структура ФБУЗ Центр гигиены и эпидемиологии в городе Москве Конструкции различных видов протезов на дентальных имплантатах
Конструкции различных видов протезов на дентальных имплантатах Нейроэндокринные синдромы у женщин
Нейроэндокринные синдромы у женщин Координаторная система. Мозжечок, синдромы поражения. Экстрапирамидная система, синдромы поражения
Координаторная система. Мозжечок, синдромы поражения. Экстрапирамидная система, синдромы поражения Фекально-оральный механизм передачи инфекции
Фекально-оральный механизм передачи инфекции Организационно-правовые аспекты оказания первой помощи
Организационно-правовые аспекты оказания первой помощи АФО органов пищеварения у детей
АФО органов пищеварения у детей Токсоплазмоз. Роль домашних животных
Токсоплазмоз. Роль домашних животных Бауырдың жедел зақымдалуының патофизиологиясы. Жедел гепатиттер сиппатамасы. Бауырдың созылмалы зақымдалуының патофизиологиясы
Бауырдың жедел зақымдалуының патофизиологиясы. Жедел гепатиттер сиппатамасы. Бауырдың созылмалы зақымдалуының патофизиологиясы Клинико-психолого-педагогическая характеристика детей с нарушениями речи
Клинико-психолого-педагогическая характеристика детей с нарушениями речи Аномалии развития и положения женских половых органов
Аномалии развития и положения женских половых органов Форменные элементы крови
Форменные элементы крови Балалардың асқазан - ішек аурулары туралы түсінік беру. Балаларда ішек жұқпасының көріністері
Балалардың асқазан - ішек аурулары туралы түсінік беру. Балаларда ішек жұқпасының көріністері Заманауи гепатопротекторлы заттар
Заманауи гепатопротекторлы заттар Туляремия
Туляремия Маркировка. Лекарства. Качество и Безопасность
Маркировка. Лекарства. Качество и Безопасность Рак молочной железы (РМЖ)
Рак молочной железы (РМЖ) Геморрой. Предрасполагающие факторы
Геморрой. Предрасполагающие факторы Исследование отделяемого половых органов
Исследование отделяемого половых органов Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену
Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену