Содержание
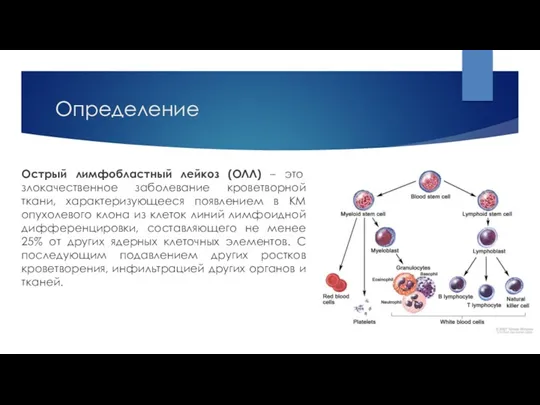
- 2. Определение Острый лимфобластный лейкоз (ОЛЛ) – это злокачественное заболевание кроветворной ткани, характеризующееся появлением в КМ опухолевого
- 3. Статистика ОЛЛ – самое частое онкологическое заболевание детского возраста ОЛЛ составляет около 25% от всех злокачественных
- 4. Этиология неизвестна накопление генетических аномалий: хромосомные аберрации (транслокации, делеции, инверсии, амплификации)ARID5B, CDKN2A/2B, CEBPE, IKZF1, GATA3, PIP4K2A,
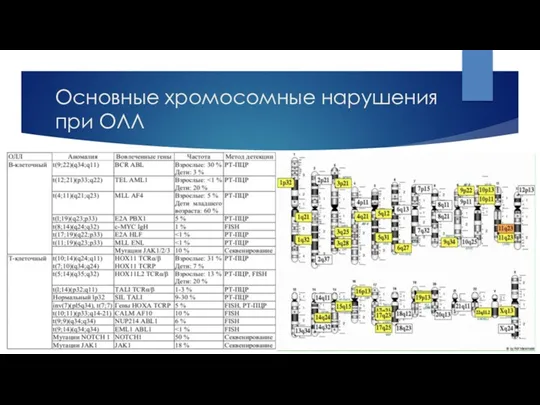
- 5. Основные хромосомные нарушения при ОЛЛ
- 6. t(9;22)(q34;q11) BCR/ABL1 при острых лейкозах 1,5% ОМЛ (M1 или M2); 25% ОЛЛ (Л1 или Л2) у
- 7. Гипердиплоидный кариотип Гипердиплоидный кариотип (52-56 хромосом)при В-ОЛЛ сопряжён с хорошим прогнозом Наиболее часто встречаются трисомии 4,
- 8. Гиподиплоидный кариотип 5-8% от всех ОЛЛ Высокая гиподиплоидия 40-44 хромосом Низкая гипоплоидия 31-39 хромосом Почти гаплоидия
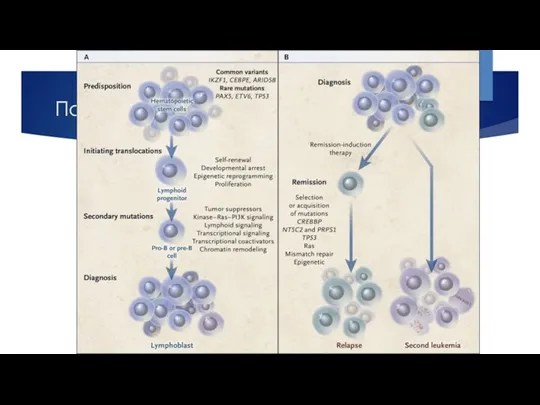
- 9. Патогенез
- 10. Классификация по ВОЗ B- лимфобластный лейкоз/лимфома из B-предшественников (=острый лимфрбластный лейкоз из предшественников В-клеток): B-лимфобластный лейкоз/лимфома
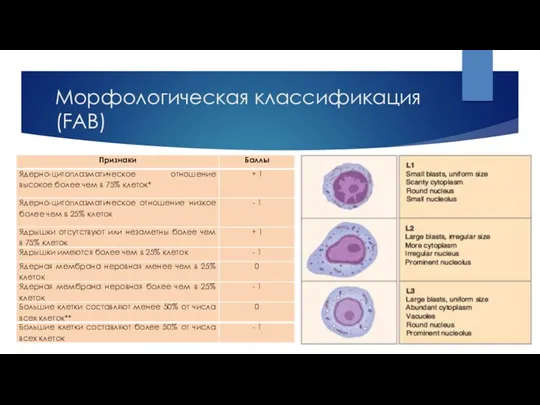
- 11. Морфологическая классификация (FAB)
- 12. Иммунофенотипическая классификация
- 13. Иммунофенотипическая классификация
- 14. Цитохимическая характеристика
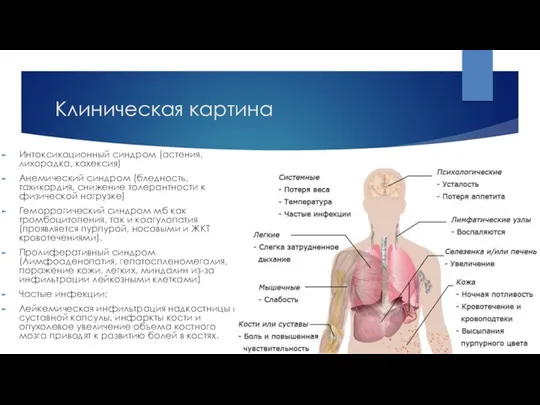
- 15. Клиническая картина Интоксикационный синдром (астения, лихорадка, кахексия) Анемический синдром (бледность, тахикардия, снижение толерантности к физической нагрузке)
- 16. Диагностика Диагноз ОЛЛ устанавливается при обнаружении более 25% лимфобластов в костном мозге. Цитохимическое исследование выявляет PAS
- 17. КМ при ОЛЛ При лейкемии костный мозг отличается гиперклеточностью и обилием лимфобластов, плотные скопления которых замещают
- 18. Дифференциальный диагноз С неоплазиями в костном мозге (острый миелобластный лейкоз, лимфомы, миелодисплазии) Метастатическими поражениями костного мозга
- 19. Стратификация на группы риска в протоколах ALL-MB Группа стандартного риска (SRG – “standard risk”). Инициальный лейкоцитоз
- 20. Тактика лечения: зрелые В-ОЛЛ (Беркит-лейкоз/лимфомы): мощного импульсного (блокового) короткого воздействия + анти-CD20- моноклональными антителами - ритуксимаб(90%
- 21. Тактика лечения:
- 22. Основные этапы лечения: В России проводится лечение по протоколам группы BFM (ALL-BFM-95 или ALL- BFM-2000) или
- 23. Индукция ремиссии по ALL-MB 2002
- 24. Консолидация по ALL-MB 2002
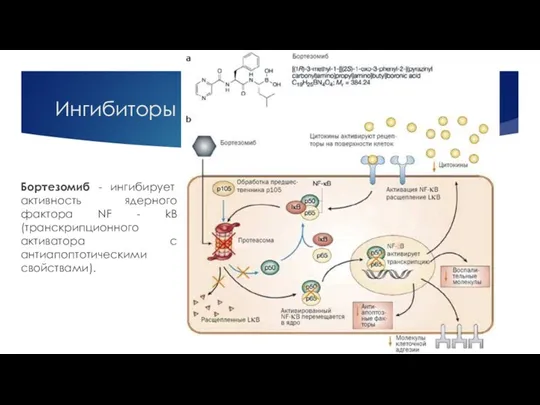
- 25. Ингибиторы протеасом Бортезомиб - ингибирует активность ядерного фактора NF - kB (транскрипционного активатора с антиапоптотическими свойствами).
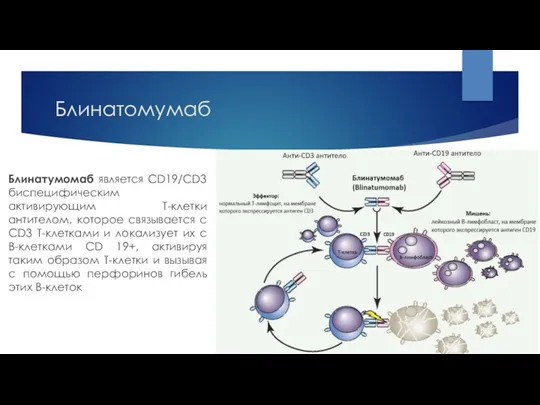
- 26. Блинатомумаб Блинатумомаб является CD19/CD3 биспецифическим активирующим Т-клетки антителом, которое связывается с CD3 Т-клетками и локализует их
- 27. Ингибиторы BCR-ABL тирозинкиназы У пациентов с Ph+ОЛЛ ИТК – 1 линия терапии BCR-ABL – онкобелок, активная
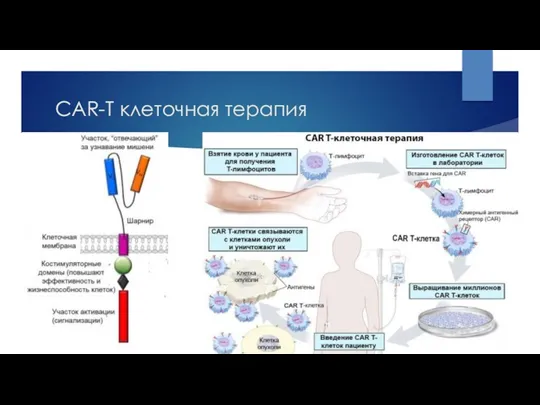
- 28. CAR-T клеточная терапия
- 29. ТГСК Абсолютные показания к трансплантации КМ при ОЛЛ: При первичном ОЛЛ: Отсутствие ремиссии на 33/36 сутки
- 30. Лучевая терапия У части больных (в зависимости от рекомендаций выбранного терапевтического протокола) по окончании консолидации проводится
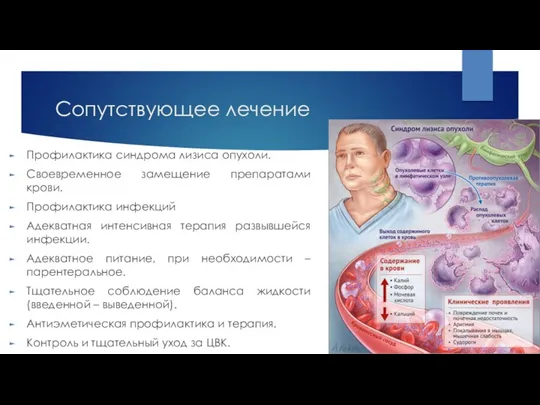
- 31. Сопутствующее лечение Профилактика синдрома лизиса опухоли. Своевременное замещение препаратами крови. Профилактика инфекций Адекватная интенсивная терапия развывшейся
- 32. Прогноз лечения
- 33. Ремиссия,рецидив: Критерии достижения полной ремиссии: менее/равно 5% бластных клеток в регенерирующем костном мозге; периферическая кровь с
- 34. Минимальная остаточная болезнь МОБ - популяция опухолевых клеток, персистирующая в организме после достижения клинико-гематологической ремиссии. Материал
- 35. Источники информации: Hematology in Clinical Practice fifth edition Robert S.Hillman, Kenneth A.Ault, Michel Leporrier, Henry M.Rinder
- 37. Скачать презентацию
























 Инфекционные заболевания нервной системы
Инфекционные заболевания нервной системы Прогрессирующие мышечные дистрофии Дюшена и Беккера
Прогрессирующие мышечные дистрофии Дюшена и Беккера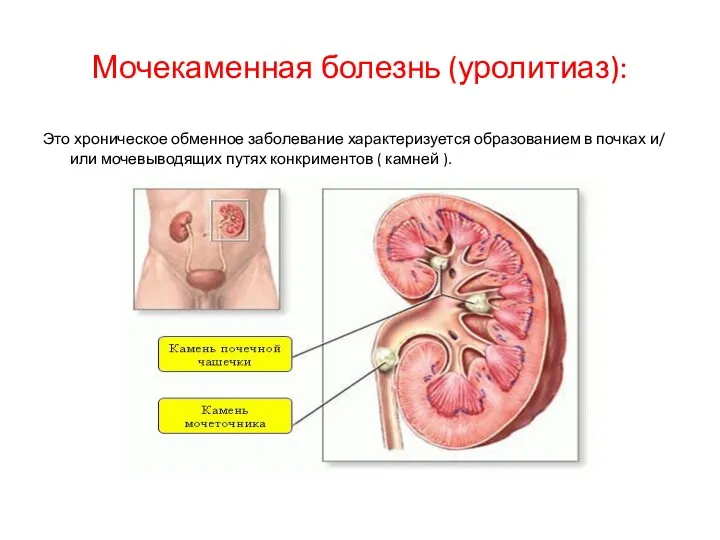 Мочекаменная болезнь (уролитиаз)
Мочекаменная болезнь (уролитиаз) Болезни печени. Обучающая программа
Болезни печени. Обучающая программа Лечение ультразвуком
Лечение ультразвуком Пренатальная психология
Пренатальная психология Phylum tape and flatworms
Phylum tape and flatworms Бизнес-план создания офтальмологической клиники
Бизнес-план создания офтальмологической клиники Халық денсаулығы және денсаулық сақтау жүйесі туралы
Халық денсаулығы және денсаулық сақтау жүйесі туралы Проблема межполушарной асимметрии мозга и межполушарного взаимодействия
Проблема межполушарной асимметрии мозга и межполушарного взаимодействия Патологическая физиология периферического кровообращения и микроциркуляции
Патологическая физиология периферического кровообращения и микроциркуляции Часто болеющие дети и Трансфер фактор
Часто болеющие дети и Трансфер фактор Принципы лучевой терапии. Брахитерпия
Принципы лучевой терапии. Брахитерпия Антиангинальные средства
Антиангинальные средства Коленный сустав. Биомеханика, физиология
Коленный сустав. Биомеханика, физиология Основы производственной санитарии и гигиены труда
Основы производственной санитарии и гигиены труда Заболевания кожи, волос и ногтей
Заболевания кожи, волос и ногтей Клинический случай миелодиспластического синдрома
Клинический случай миелодиспластического синдрома Постинъекционные осложнения. Роль средних медицинских работников в профилактике и лечении данной патологии
Постинъекционные осложнения. Роль средних медицинских работников в профилактике и лечении данной патологии Healthy lifestyle
Healthy lifestyle Вакцинация
Вакцинация Гемолитическая анемия
Гемолитическая анемия Стандарты СМР Медицинского учреждения ООО Лаборатория Гемотест
Стандарты СМР Медицинского учреждения ООО Лаборатория Гемотест Лекарственные и пищевые растения дальнего востока. Черемша
Лекарственные и пищевые растения дальнего востока. Черемша Пульпит. Классификация пульпита
Пульпит. Классификация пульпита Операция конхотомия
Операция конхотомия Остеоартроз
Остеоартроз Новые вакцины: рекомбинантные, синтетические
Новые вакцины: рекомбинантные, синтетические