Содержание
- 2. Diabetes (греч.) - проходить сквозь Сахарный диабет – это заболевание, основным патогенетическим фактором в патогенезе которого
- 3. Этиология и патогенез Ведущим патогенетическим фактором в развитии сахарного диабета является инсулиновая недостаточность
- 4. Существуют 2 формы инсулиновой недостаточности: панкреатическая и внепанкреатическая. Панкреатическая форма инсулиновой недостаточности характеризуется абсолютной инсулиновой недостаточностью,
- 5. Для ΙΙ типа СД (ИНСД) характерна инсулинорезистентность - это снижение реакции инсулиночувствительных тканей на инсулин при
- 6. Причины инсулинорезистентности: 1. Генетические: - нарушение синтеза субстрата инсулинового рецептора; - нарушение встраивания рецептора в мембрану
- 7. Отличия ИЗСД (I типа) и ИНСД (II тип)
- 8. В мире каждый час совершается 55 ампутаций нижних конечностей у больных СД. Диагноз СД II типа
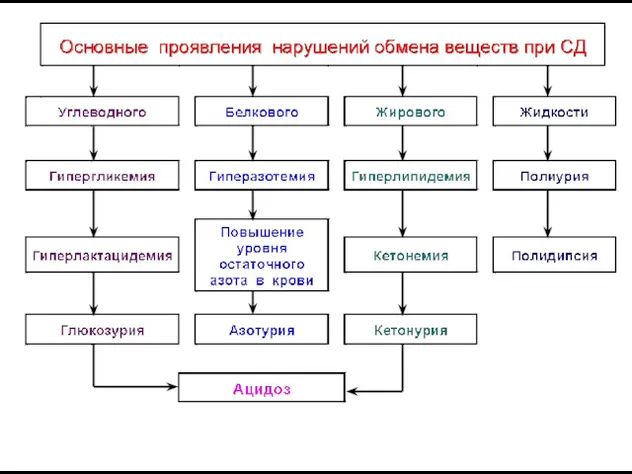
- 9. Нарушения обмена веществ 1. Углеводного 2. Липидного 3. Белкового 4. Водно-солевого
- 11. Метаболический синдром Основа развития - инсулинорезистентность Основные проявления: - Гиперинсулинемия (компенсаторный механизм). - Абдоминально-висцеральное ожирение: ИМТ
- 12. ГЛЮКОЗА 3,33 - 5,55 ммоль/л HB A1c (%) 4 - 6% ( Нарушения углеводного обмена 1.
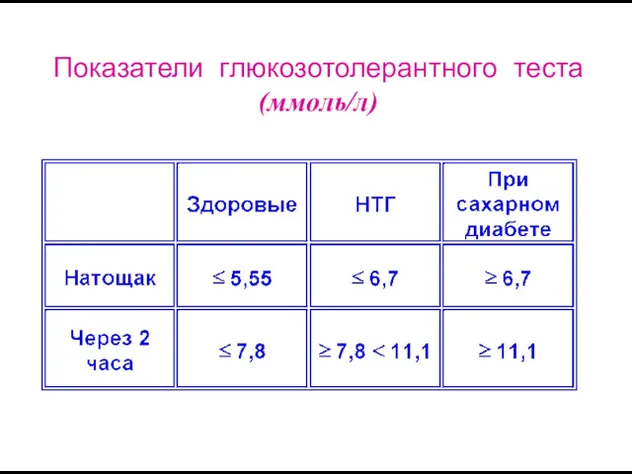
- 13. Показатели глюкозотолерантного теста (ммоль/л)
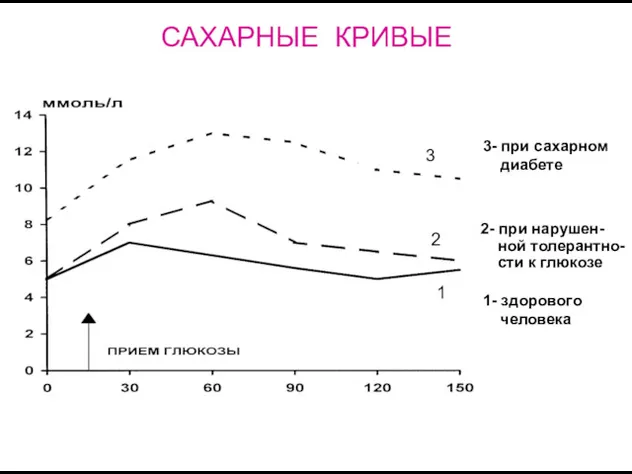
- 14. САХАРНЫЕ КРИВЫЕ 1- здорового человека 2- при нарушен- ной толерантно- сти к глюкозе 3- при сахарном
- 15. Терапевтические цели по гликемии при СД. (Федеральная Целевая Программа «Сахарный диабет»)
- 16. Нарушения жирового обмена 1. Гиперлипидемия ( > СЖК) 2. Жировая инфильтрация печени 3. Гиперкетонемия 4. Гиперхолестеринемия
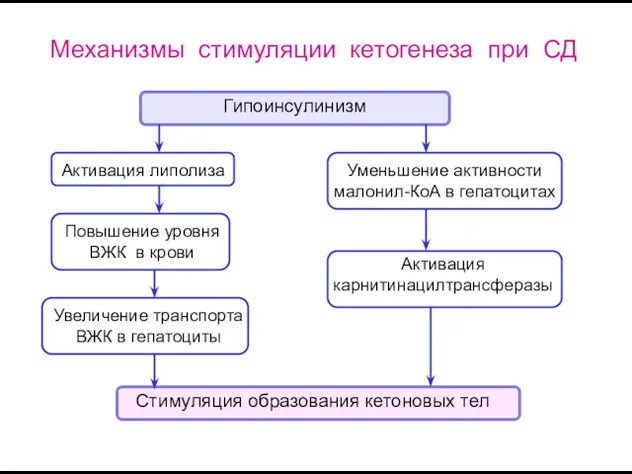
- 17. Механизмы стимуляции кетогенеза при СД Гипоинсулинизм Активация липолиза Повышение уровня ВЖК в крови Увеличение транспорта ВЖК
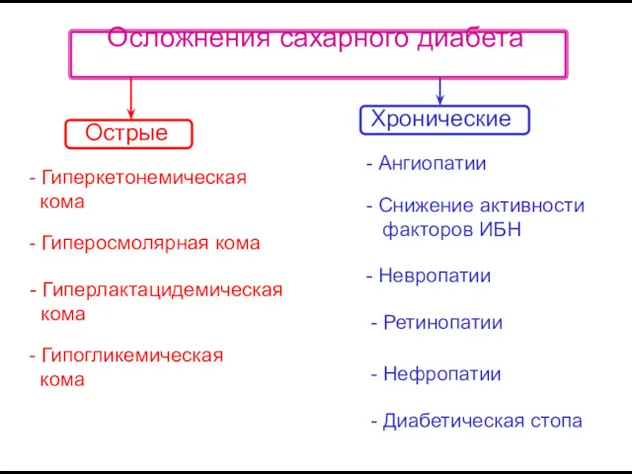
- 18. Осложнения сахарного диабета Острые Хронические - Гиперкетонемическая кома - Гиперосмолярная кома - Гиперлактацидемическая кома - Гипогликемическая
- 19. Осложнения сахарного диабета СД I типа СД II типа - микроангиопатии - макроангиопатии - ретинопатии -
- 20. КОМЫ 1. Кетоацидотическая 2. Гиперосмолярная 3. Гиперлактацидемическая 4. Гипогликемическая
- 21. Гиперкетонемическая кома Патогенез: Клиника: - гиперкетонемия - начало постепенное - метаболический ацидоз (полидипсия, полиурия, слабость, -
- 22. Гиперосмолярная кома Причины: - типична для СД II - может быть без СД в анамнезе -
- 23. Гиперлактацидемическая кома Причины: - встречается при СД I и II - в условиях гипоксии Патогенез: -
- 24. Гипогликемическая кома Причины: - передозировка сахаросни- жающими препаратами у больных СД II - гиперинсулинизм Патогенез: -
- 25. 1. Неферментативное гликозилирование белков базальных мембран капилляров, приводящее: а) к «сшивке» коллагена базальной мембраны сосудов с
- 26. Последствия микроангиопатии Набухание, утолщение и дистрофия эндотелия сосудов. Изменение строения белков базальной мембраны сосудов и приобретение
- 27. 1 Увеличение концентрации глико- и мукопротеидов и отложением гиалина в базальных мембранах и интерстиции сосудов. 2
- 28. 8 Накопление сорбитола в стенке артериальных сосудов. 9 Активация синтеза тромбоксана А2 тромбоцитами, что потенцирует вазоконстрикцию
- 29. Причины: 1. Гиперинсулинемия способствует задержке в организме Na. При этом Na потенцирует действие катехоламинов. 2. Инсулин
- 30. Основные звенья патогенеза диабетической нейропатии: Гликозилирование белков периферических нервов Образование АТ к модифицированным белкам с развитием
- 31. Нефропатии Нарушение функций почек - одна из частых причин инвалидизации и смерти при СД. Причины: Нарушение
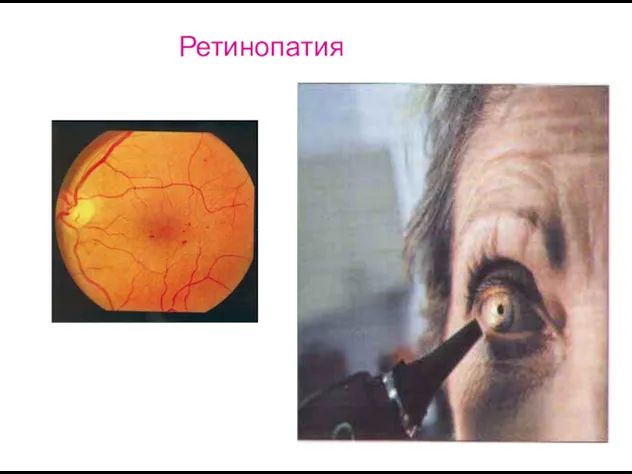
- 32. Ретинопатия Поражение сетчатки глаза при диабете выявляют примерно у 3% больных в дебюте заболевания, более чем
- 33. Ретинопатия
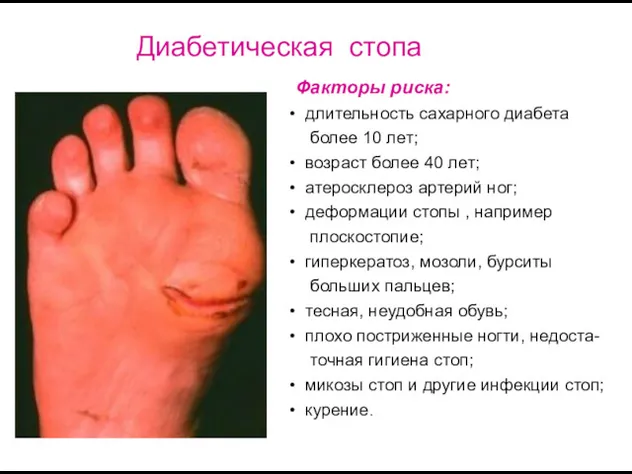
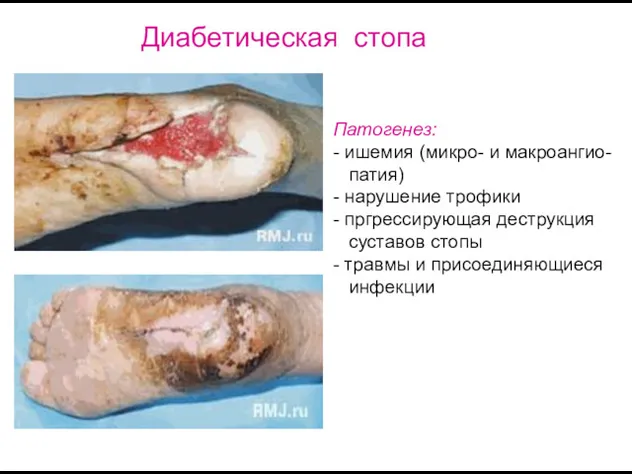
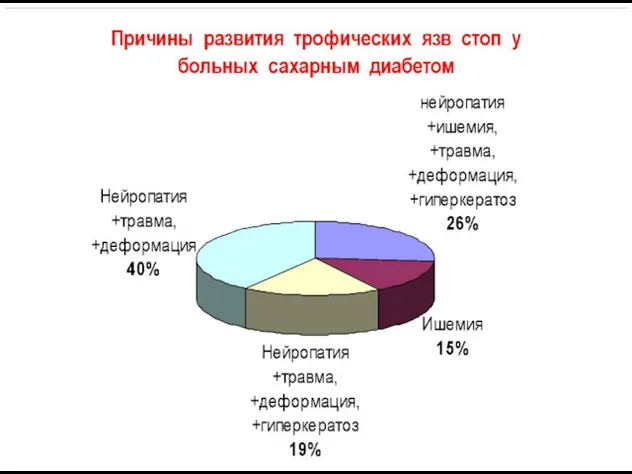
- 34. Диабетическая стопа Факторы риска: длительность сахарного диабета более 10 лет; возраст более 40 лет; атеросклероз артерий
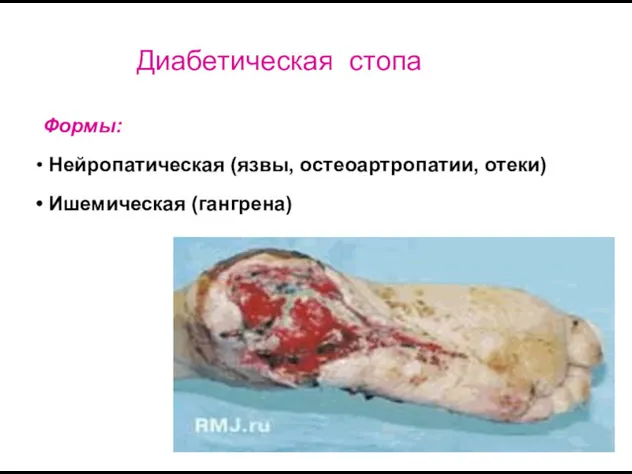
- 35. Формы: Нейропатическая (язвы, остеоартропатии, отеки) Ишемическая (гангрена) Диабетическая стопа
- 36. Патогенез: - ишемия (микро- и макроангио- патия) - нарушение трофики - пргрессирующая деструкция суставов стопы -
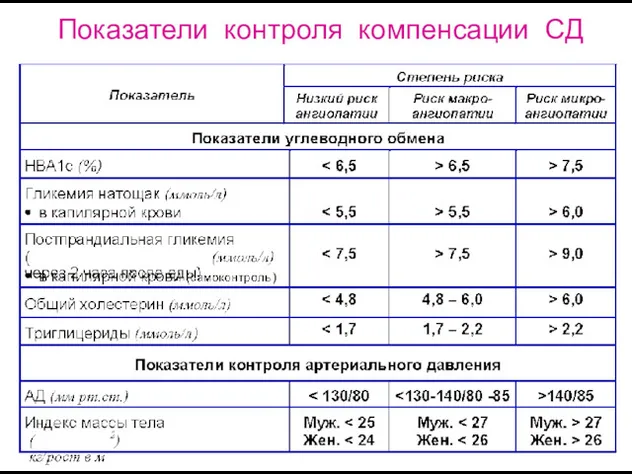
- 38. Показатели контроля компенсации СД
- 40. Скачать презентацию


























 Шовный материал в хирургии
Шовный материал в хирургии Ревматоидты артрит
Ревматоидты артрит Рациональная антибиотикотерапия в акушерско-гинекологической практике
Рациональная антибиотикотерапия в акушерско-гинекологической практике Cовременные представления о смазанном слое и гибридной зоне. Адгезия
Cовременные представления о смазанном слое и гибридной зоне. Адгезия Инфекционные заболевания у детей
Инфекционные заболевания у детей Рахит тәріздес аурудың диагностикалы қ емі,диспансеризациясы
Рахит тәріздес аурудың диагностикалы қ емі,диспансеризациясы Жүкті әйелдерде жүктіліктің 16 аптасына дейін истмико-цервикальды жетіспеушілік кезінде акушерлік пессарий
Жүкті әйелдерде жүктіліктің 16 аптасына дейін истмико-цервикальды жетіспеушілік кезінде акушерлік пессарий Синдром поликистозных яичников (овариальная гиперандрогения неопухолевого генеза, синдром Штейна- Левенталя)
Синдром поликистозных яичников (овариальная гиперандрогения неопухолевого генеза, синдром Штейна- Левенталя) Периоды детского возраста, их характеристика, особенности
Периоды детского возраста, их характеристика, особенности Лайелла синдромы
Лайелла синдромы Балалардағы көмірсу алмасу
Балалардағы көмірсу алмасу Философия медицины
Философия медицины Кишечные свищи
Кишечные свищи Система работы по коррекции звукопроизношения. Основные этапы ее содержания
Система работы по коррекции звукопроизношения. Основные этапы ее содержания Основы электрокардиографии. Нормальная электрокардиограмма
Основы электрокардиографии. Нормальная электрокардиограмма Острая и хроническая почечная недостаточность
Острая и хроническая почечная недостаточность Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика
Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика Остаточный член в логарифмических моделях
Остаточный член в логарифмических моделях Первая помощь при травме
Первая помощь при травме Акушерские кровотечения
Акушерские кровотечения Острая кровопотеря
Острая кровопотеря Клиническая фармакология лекарственных средств для лечения бронхообструктивного синдрома
Клиническая фармакология лекарственных средств для лечения бронхообструктивного синдрома Закрытая травма сердца. Классификация. Диагностика. Клиника
Закрытая травма сердца. Классификация. Диагностика. Клиника Ортогнатическая хирургия при аномалиях величины и расположения челюстей
Ортогнатическая хирургия при аномалиях величины и расположения челюстей Иммунотропные средства
Иммунотропные средства Эпителиальные злокачественные опухоли поджелудочной железы
Эпителиальные злокачественные опухоли поджелудочной железы Идеальный реципиент трансплантата тонкой кишки
Идеальный реципиент трансплантата тонкой кишки Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии
Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии