Послеоперационные вентральные грыжи. Сепарационная герниопластика. Лапороскопическая герниопластика презентация
Содержание
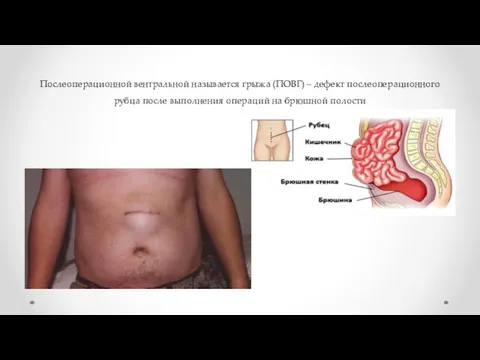
- 2. Послеоперационной вентральной называется грыжа (ПОВГ) – дефект послеоперационного рубца после выполнения операций на брюшной полости
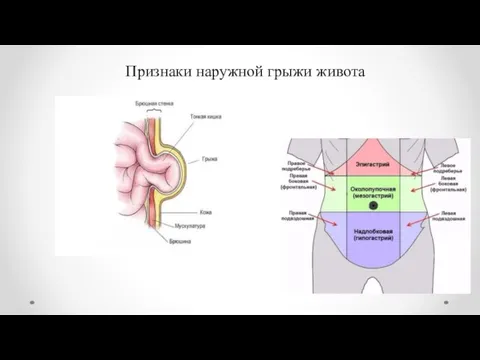
- 3. Признаки наружной грыжи живота
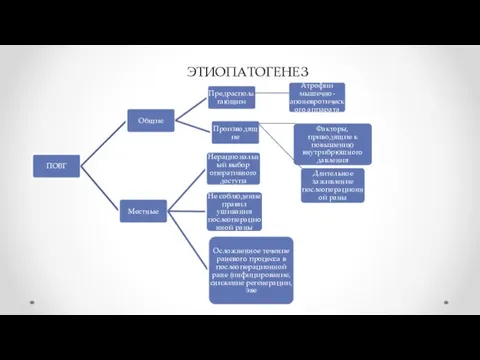
- 4. ЭТИОПАТОГЕНЕЗ
- 5. КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА Клинические проявления ПОВГ определяются следующими характеристиками: локализация, размер, форма грыжевых ворот, функциональное
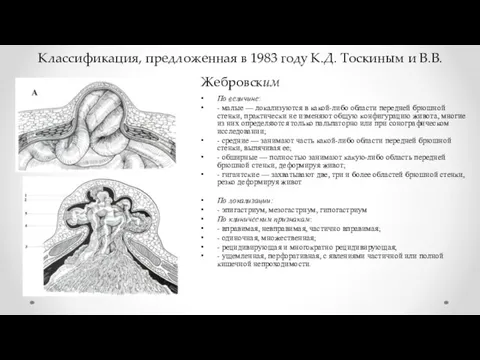
- 6. Классификация, предложенная в 1983 году К.Д. Тоскиным и В.В. Жебровским По величине: - малые — локализуются
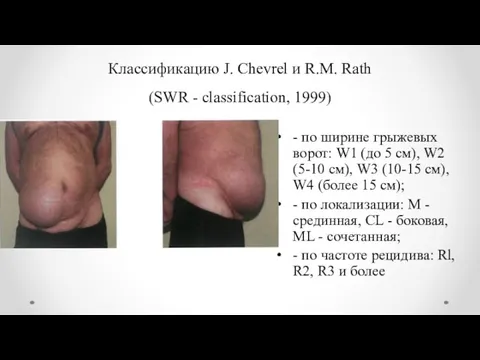
- 7. Классификацию J. Chevrel и R.M. Rath (SWR - classification, 1999) - по ширине грыжевых ворот: W1
- 8. Жалобой больных с вентральными грыжами боли, которые локализуются в области грыжевого выпячивания ближе к послеоперационному рубцу
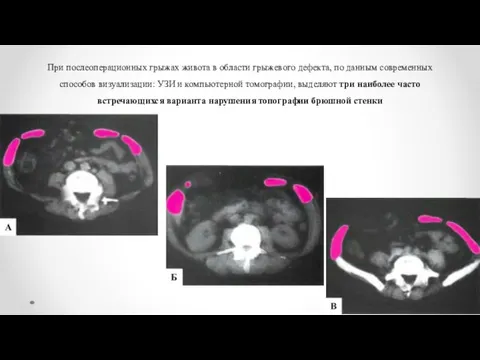
- 9. При послеоперационных грыжах живота в области грыжевого дефекта, по данным современных способов визуализации: УЗИ и компьютерной
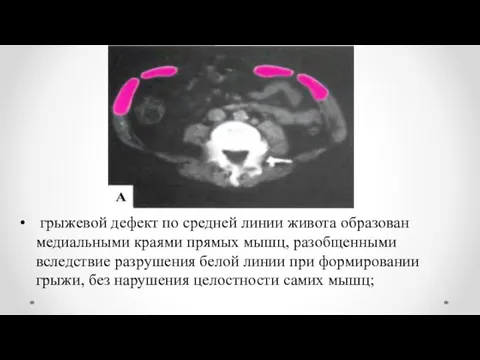
- 10. грыжевой дефект по средней линии живота образован медиальными краями прямых мышц, разобщенными вследствие разрушения белой линии
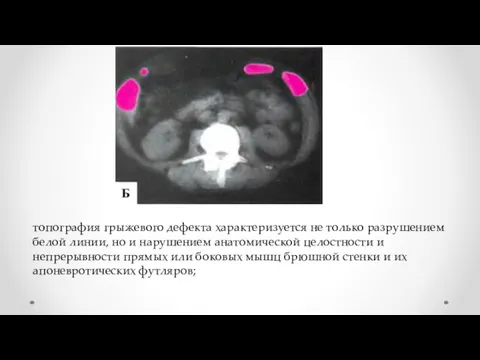
- 11. топография грыжевого дефекта характеризуется не только разрушением белой линии, но и нарушением анатомической целостности и непрерывности
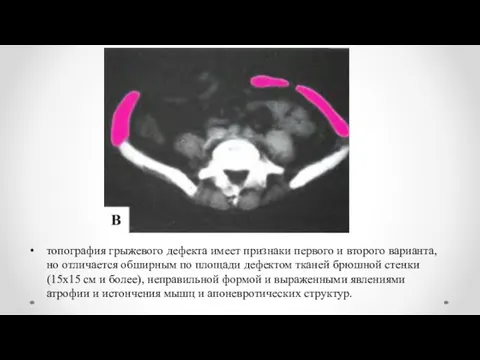
- 12. топография грыжевого дефекта имеет признаки первого и второго варианта, но отличается обширным по площади дефектом тканей
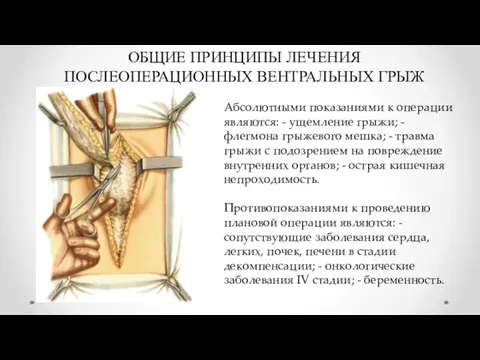
- 13. ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ Абсолютными показаниями к операции являются: - ущемление грыжи; - флегмона
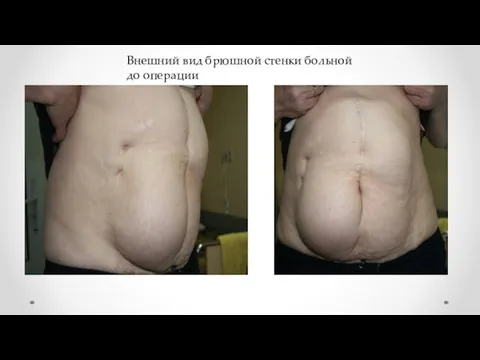
- 14. Внешний вид брюшной стенки больной до операции
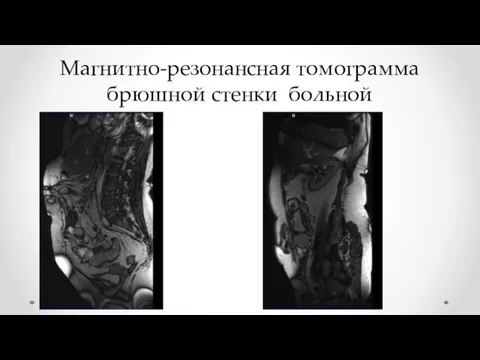
- 15. Магнитно-резонансная томограмма брюшной стенки больной
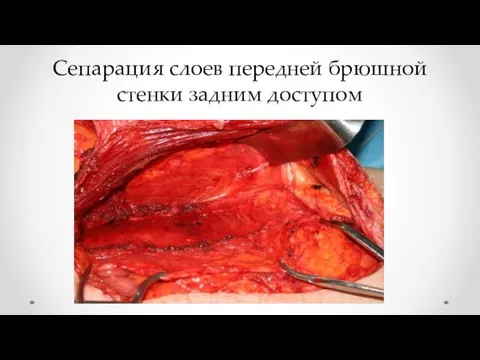
- 16. Сепарация слоев передней брюшной стенки задним доступом
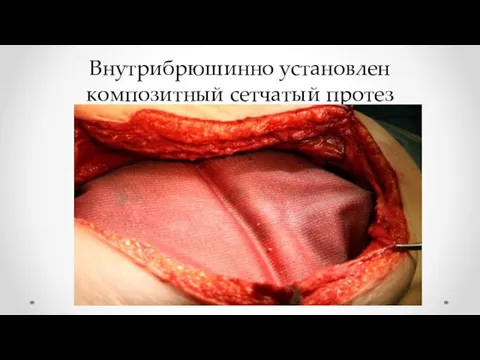
- 17. Внутрибрюшинно установлен композитный сетчатый протез
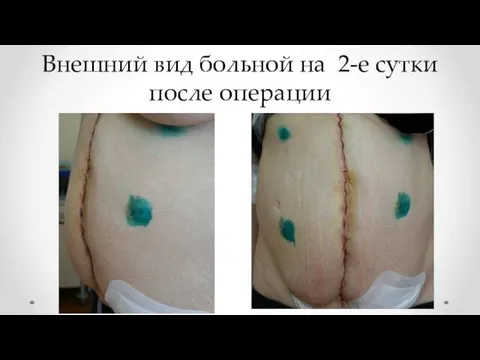
- 18. Внешний вид больной на 2-е сутки после операции
- 19. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ Общепринятые этапы оперативного вмешательства: - оперативный доступ к грыжевым воротам; -
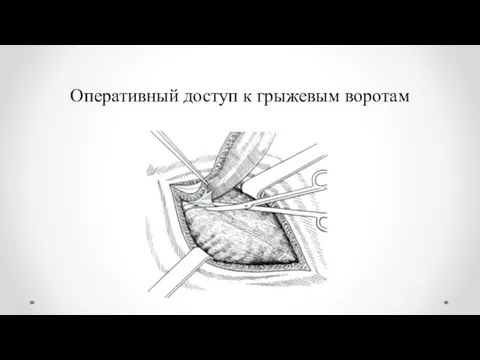
- 20. Оперативный доступ к грыжевым воротам
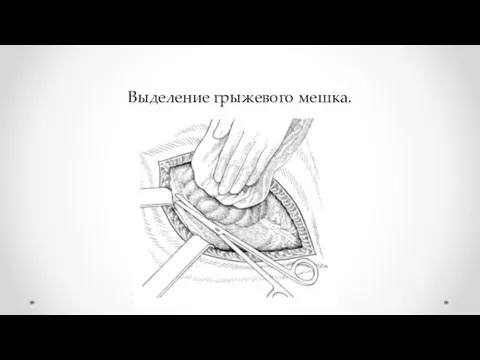
- 21. Выделение грыжевого мешка.
- 22. Вскрытие грыжевого мешка
- 23. Рассечение сращений между петлями тонкой кишки.
- 24. Отсепаровка краев грыжевого дефекта перед иссечением грыжевого мешка
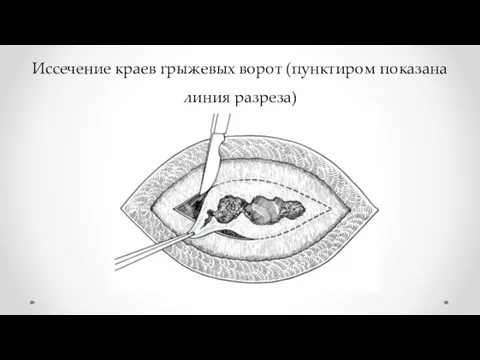
- 25. Иссечение краев грыжевых ворот (пунктиром показана линия разреза)
- 26. Способ Генриха
- 27. Способ Н.З. Монакова
- 28. Методика Н.И. Напалкова
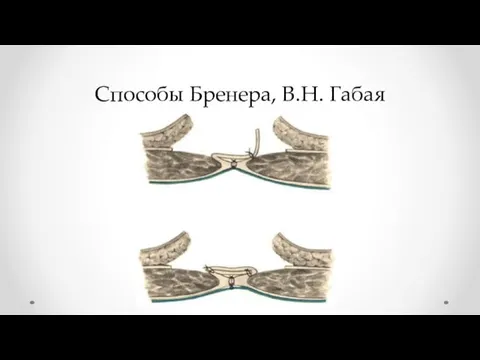
- 29. Способы Бренера, B.H. Габая
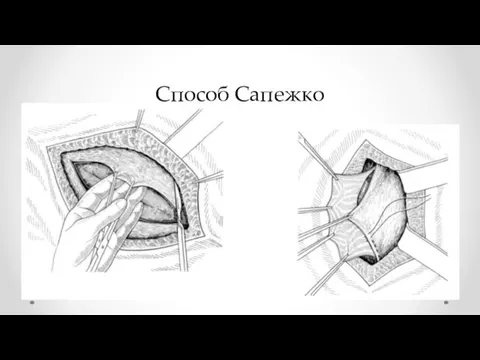
- 30. Способ Сапежко
- 32. «onlay» имплантации недостатками техники «onlay» является частое развитие сером, вследствие широкой мобилизации подкожно-жировой клетчатки Применение техники
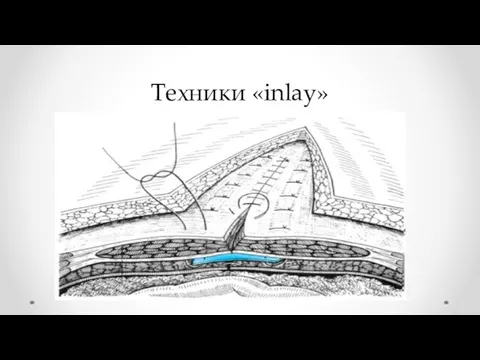
- 33. Техники «inlay»
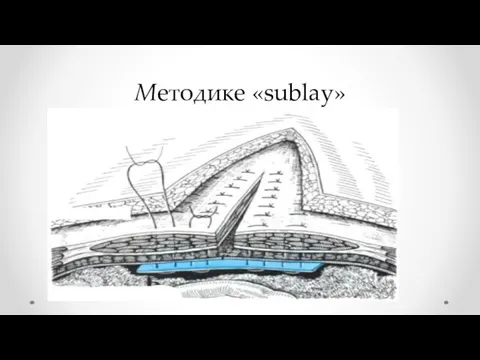
- 34. Методике «sublay»
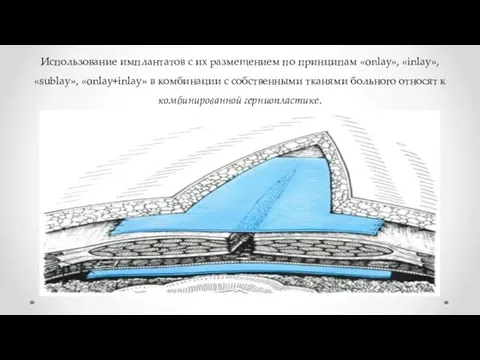
- 35. Использование имплантатов с их размещением по принципам «onlay», «inlay», «sublay», «onlay+inlay» в комбинации с собственными тканями
- 36. Способ Тоскина-Жебровского эвентрация
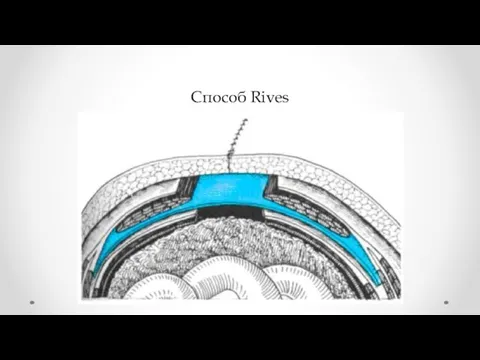
- 37. Способ Rives
- 38. Лапороскопическая герниопластика Преимущества эндоскопического протезирования 1) снижения травматичности и длительности оперативного вмешательства, сокращения пребывания в стационаре
- 51. Скачать презентацию

















 Клиническая анатомия конечностей. Современная ангиология
Клиническая анатомия конечностей. Современная ангиология Аритмиялар (өміріне қауіп төндірген аритмия кезінде ауруханаға жатқызғанға дейін шұғыл және жедел көмек көрсету)
Аритмиялар (өміріне қауіп төндірген аритмия кезінде ауруханаға жатқызғанға дейін шұғыл және жедел көмек көрсету) Guidelines for the use of antiretroviral agents in adults and adolescents
Guidelines for the use of antiretroviral agents in adults and adolescents Катаракта. Причины катаракты
Катаракта. Причины катаракты Сүйек және буын туберкулезі
Сүйек және буын туберкулезі Повреждение костей таза и тазовых органов
Повреждение костей таза и тазовых органов Профилактика внутрибольничных инфекций, связанных и оказанием медицинской помощи
Профилактика внутрибольничных инфекций, связанных и оказанием медицинской помощи Рахит. Этиопатогенез рахита
Рахит. Этиопатогенез рахита Урология. Несеп-жыныс жүйесінің жарақаты
Урология. Несеп-жыныс жүйесінің жарақаты Дифтерия: этиология, классификация, клиника, лечение
Дифтерия: этиология, классификация, клиника, лечение Сестринский уход при сахарном диабете. Часть 1
Сестринский уход при сахарном диабете. Часть 1 Реакция отторжения трансплантата
Реакция отторжения трансплантата Острые тромбозы и эмболии аорты и магистральных артерий
Острые тромбозы и эмболии аорты и магистральных артерий Патологиялық анатомия. Кардиосклероз
Патологиялық анатомия. Кардиосклероз Табиғи ошақты және антропозоонозды инвазиялар
Табиғи ошақты және антропозоонозды инвазиялар Перевязочные материалы. Виды, потребительские свойства, оценка качества
Перевязочные материалы. Виды, потребительские свойства, оценка качества Лекарственные растения. Берёзовая роща
Лекарственные растения. Берёзовая роща Кардиальный синдром Х. Микроваскулярная стенокардия small vessel disease, дистальный тип поражения коронарного русла
Кардиальный синдром Х. Микроваскулярная стенокардия small vessel disease, дистальный тип поражения коронарного русла Актиномицеты сем. Actinomycetaceae
Актиномицеты сем. Actinomycetaceae Основные клинико-лабораторные методы оценки качества зубных щеток
Основные клинико-лабораторные методы оценки качества зубных щеток Отечественный опыт медицинского обслуживания международных спортивных мероприятий на примере Республики Татарстан
Отечественный опыт медицинского обслуживания международных спортивных мероприятий на примере Республики Татарстан Особенности этиопатогенетических факторов у пациентов с различными видами нехимических зависимостей
Особенности этиопатогенетических факторов у пациентов с различными видами нехимических зависимостей Introduction about ticks
Introduction about ticks Иммунопатология
Иммунопатология Вакцинация и ревакцинация. Вакцина БЦЖ
Вакцинация и ревакцинация. Вакцина БЦЖ Артериалды гипертензия
Артериалды гипертензия Мочевой синдром
Мочевой синдром 16_Polovye_gormony
16_Polovye_gormony