Содержание
- 2. Настоящая скрининговая программа дородовой диагностики и профилактики врожденных и наследственных заболеваний у детей разработана в целях
- 3. Цели и задачи Внедрение в Республике Казахстан генетического скрининга для максимально раннего (дородового) выявления детей с
- 4. Профилактика Ведущую роль в профилактике врожденных и наследственных болезней играет медико–генетическое консультирование. Цель консультации врача–генетика ––
- 5. Задачи медико–генетическое консультирования: – консультирование супругов до планирования зачатия; – консультирование больных наследственными болезнями и ВПР;
- 6. Планирование деторождения включает три основные направления: • учет оптимального репродуктивного возраста супругов: для женщины в интервале
- 7. Основные рекомендации по планированию деторождения с низкой степенью риска для плода и ребенка: • планирование зачатия
- 8. • санация хронических очагов инфекции (кариес, хронический тонзиллит) в организме женщины до наступления беременности; • вакцинация
- 9. Система проведения генетического скрининга состоит из дородового (пренатального) скрининга и неонатального скрининга новорожденных. Дородовое обследование беременных
- 10. На первом уровне обследование беременных включает: 1) трехкратное скрининговое ультразвуковое исследование: в срок 10-14 недель (оценка
- 11. 2) исследование уровня не менее двух биохимических маркеров врожденной патологи плода: плазменного протеина, связанного с беременностью
- 12. Основная цель материнского скрининга по отклонениям в содержании сывороточных маркеров выделить группы высокого генетического и акушерского
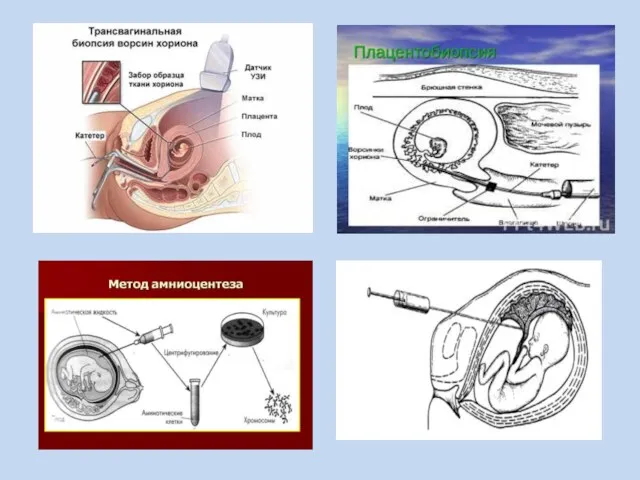
- 13. Обследование второго уровня включает: У генетического диагноза внутриутробного плода путем проведения инвазивных пренатальных процедур: хорионбиопсии плацентобиопсии
- 15. !!!Основная цель второго этапа - установить или исключить генетический диагноз внутриутробного плода для решения дальнейшей тактики
- 16. На второй уровень обследования должны быть направлены беременные, которые входят в фактор риска: Ж. в возрасте
- 17. Обследование второго уровня включает: 1) медико-генетическое консультирование беременных с риском генетического поражения плода; 2) комплексное ультразвуковое
- 18. Заключение При выявлении патологии плода, тактика ведения беременности определяется с учетом данных биохимического скрининга, для чего
- 19. Спасибо за внимание!
- 21. Скачать презентацию
















 Ортопедические и комплексные методы лечения деформации зубных рядов
Ортопедические и комплексные методы лечения деформации зубных рядов Новокузнецкая городская детская клиническая больница
Новокузнецкая городская детская клиническая больница Внематочная беременность
Внематочная беременность Вакцины в биотехнологии
Вакцины в биотехнологии Синкопальные состояния у детей и подростков
Синкопальные состояния у детей и подростков Патанатомия.3леч3пед2стом.11.Болезни печени
Патанатомия.3леч3пед2стом.11.Болезни печени Қазақстан республикасы бойынша Конго-Қырым геморрагиялық қызбасымен сырқаттанушылықты талдау
Қазақстан республикасы бойынша Конго-Қырым геморрагиялық қызбасымен сырқаттанушылықты талдау Организация службы скорой медицинской помощи
Организация службы скорой медицинской помощи Острые пневмонии у детей
Острые пневмонии у детей Рентген-диагностика повреждений плеча и надплечья
Рентген-диагностика повреждений плеча и надплечья Риносинусогенді орбитальды асқынулар
Риносинусогенді орбитальды асқынулар Оказание первой медицинской помощи при тепловом и солнечном ударе, отморожении и ожоге
Оказание первой медицинской помощи при тепловом и солнечном ударе, отморожении и ожоге Diplom-1
Diplom-1 Туберкулездің алдын алу. Туберкулездің алдын алу туралы тұрғындар арасындағы санитарлыағарту жұмысы
Туберкулездің алдын алу. Туберкулездің алдын алу туралы тұрғындар арасындағы санитарлыағарту жұмысы Психологическое консультирование клиентов, имеющих специфические проявления личности
Психологическое консультирование клиентов, имеющих специфические проявления личности Аппарат Ulthera System
Аппарат Ulthera System Инфузионная терапия
Инфузионная терапия Методы оценки физического состояния человека
Методы оценки физического состояния человека Валеология. Уход за зубами
Валеология. Уход за зубами Ограниченные диеты. Диеты для снижения веса
Ограниченные диеты. Диеты для снижения веса Организмнің реактивтілігі мен резистенттілігінің патологиядағы маңызы
Организмнің реактивтілігі мен резистенттілігінің патологиядағы маңызы Факторы, ассоциированные с профессиональным выгоранием у врачей
Факторы, ассоциированные с профессиональным выгоранием у врачей Pathomorphology of systemic and local violation of blood circulation
Pathomorphology of systemic and local violation of blood circulation Пульмонологиядагы микробиологиялық зерттеу әдістері
Пульмонологиядагы микробиологиялық зерттеу әдістері Общая характеристика инфекционных болезней с фекально-оральным механизмом передачи. Брюшной тиф, паратифы А и В
Общая характеристика инфекционных болезней с фекально-оральным механизмом передачи. Брюшной тиф, паратифы А и В Пищевые токсикоинфекции
Пищевые токсикоинфекции Введение в доказательную медицину (ДМ). Принципы клинической эпидемиологии
Введение в доказательную медицину (ДМ). Принципы клинической эпидемиологии Алкоголизм. Алкогольные психозы
Алкоголизм. Алкогольные психозы