Содержание
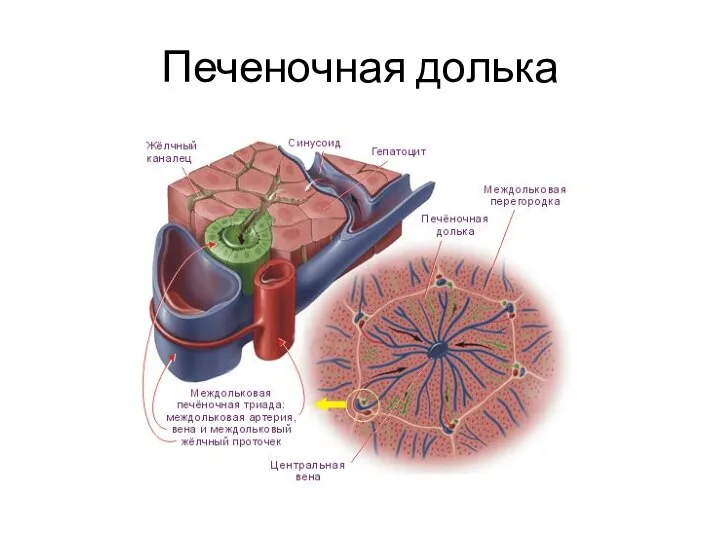
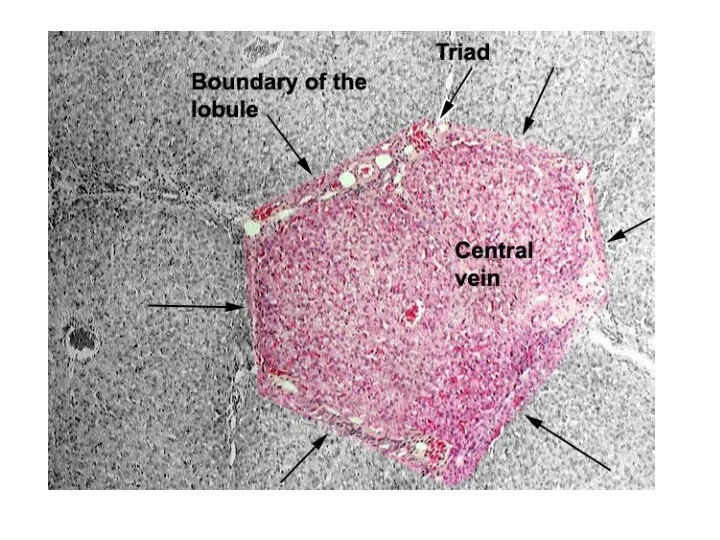
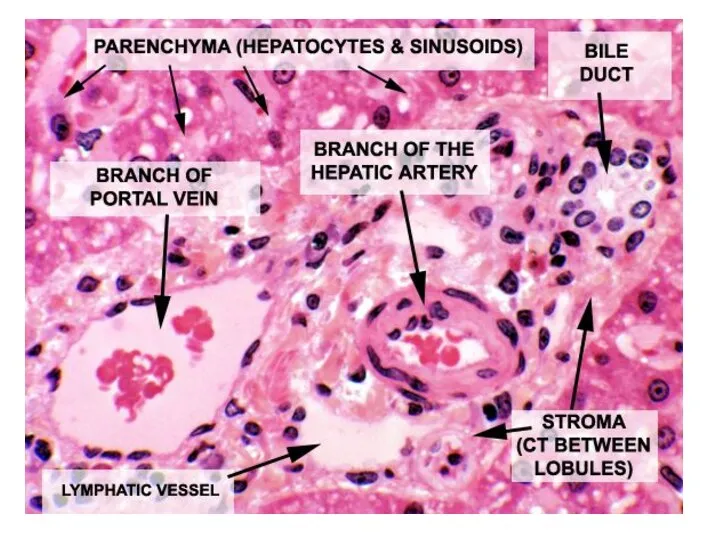
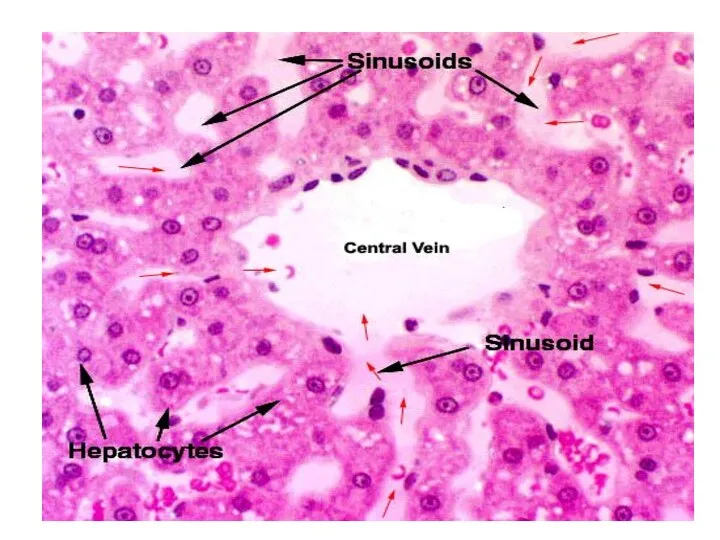
- 2. Печеночная долька
- 6. ГЕПАТОЗ ГЕПАТИТ ЦИРРОЗ
- 7. ГЕПАТОЗЫ – характеризуются дистрофией и некрозом гепатоцитов. Наследственные (обменные заболевания печени) белки (цистиноз, аминоацидурия – Дебре-де
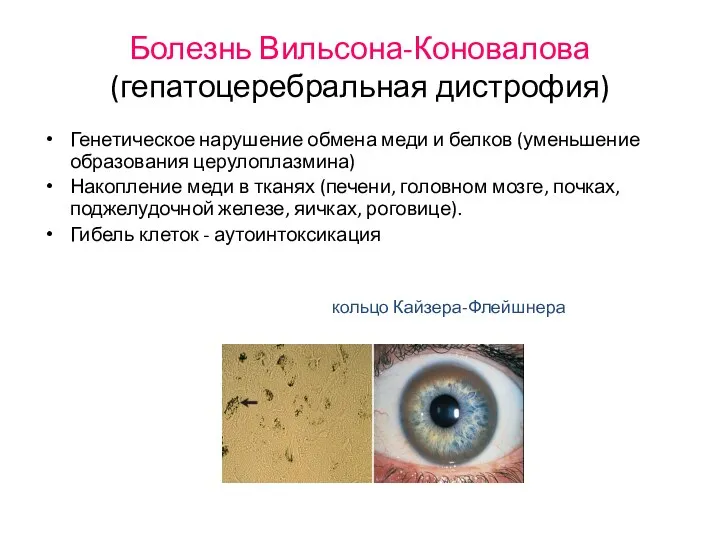
- 8. Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия) Генетическое нарушение обмена меди и белков (уменьшение образования церулоплазмина) Накопление меди в
- 9. Приобретенные острые хронические
- 10. ОСТРЫЙ ГЕПАТОЗ синонимы - (токсическая дистрофия печени (ТДП); прогрессирующий массивный некроз печени) заболевание печени, характеризующееся развитием
- 11. Этиология ТДП Вирусный гепатит. Отравление гепатотропными ядами (тетрахлорэтан, тринитротолуол, инсектициды, грибы, суррогатами алкоголя и др.). Отравления
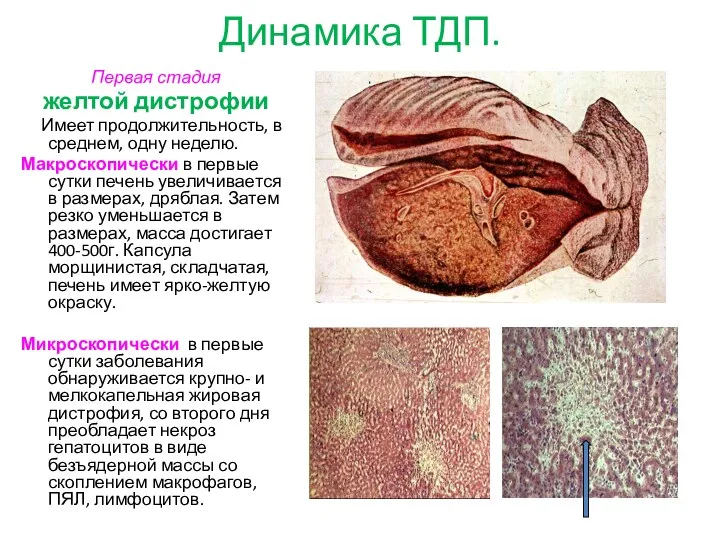
- 12. Динамика ТДП. Первая стадия желтой дистрофии Имеет продолжительность, в среднем, одну неделю. Макроскопически в первые сутки
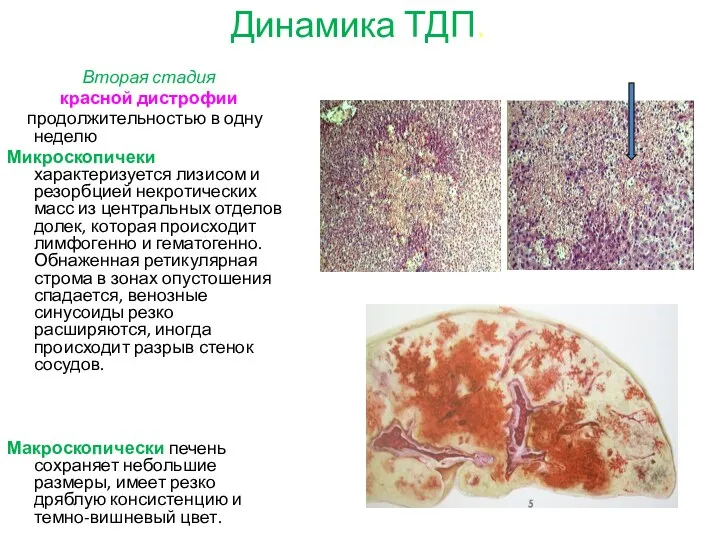
- 13. Динамика ТДП. Вторая стадия красной дистрофии продолжительностью в одну неделю Микроскопичеки характеризуется лизисом и резорбцией некротических
- 14. Внепеченочные изменения характеризуются: паренхиматозной желтухой геморрагическим синдромом острой гепатогенной энцефалопатией с клиникой печеночной комы гепаторенальным синдромом
- 15. При благоприятном исходе развивается постнекротический крупноузловой цирроз печени Смерть больных обусловлена: печеночноклеточной недостаточностью (1 неделя) печеночно-почечной
- 16. ХРОНИЧЕСКИЙ ГЕПАТОЗ ( жировой гепатоз, стеатоз печени) хроническое заболевание, которое характеризуется накоплением липидов в гепатоцитах. Этиология:
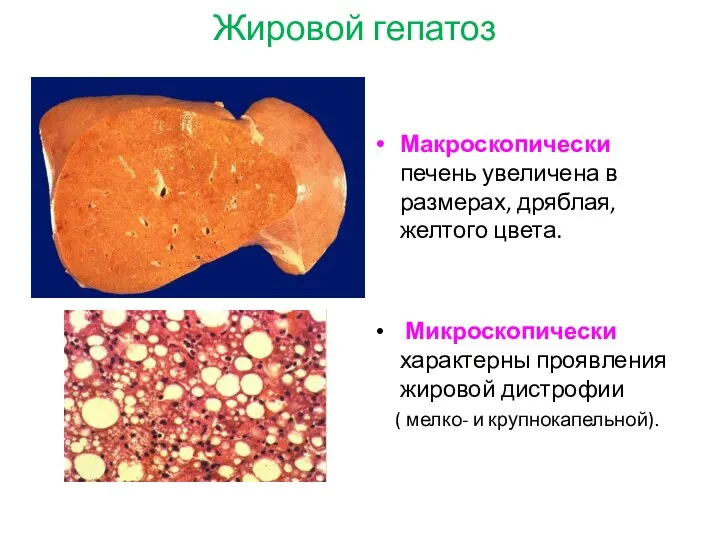
- 17. Жировой гепатоз Макроскопически печень увеличена в размерах, дряблая, желтого цвета. Микроскопически характерны проявления жировой дистрофии (
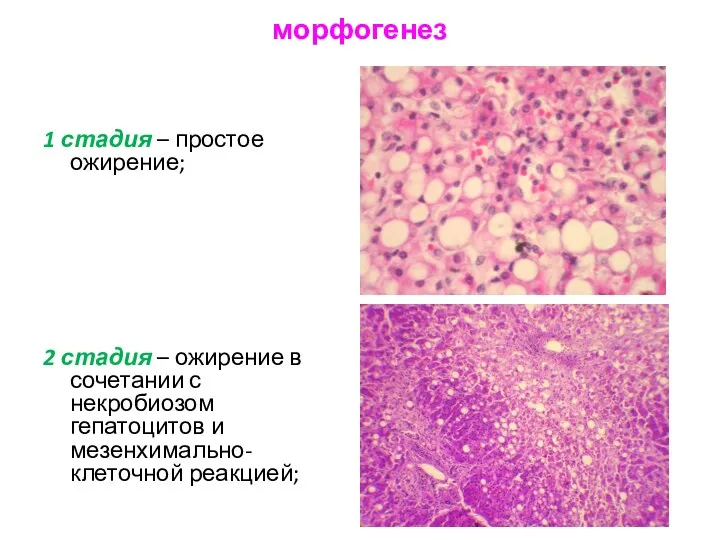
- 18. морфогенез 1 стадия – простое ожирение; 2 стадия – ожирение в сочетании с некробиозом гепатоцитов и
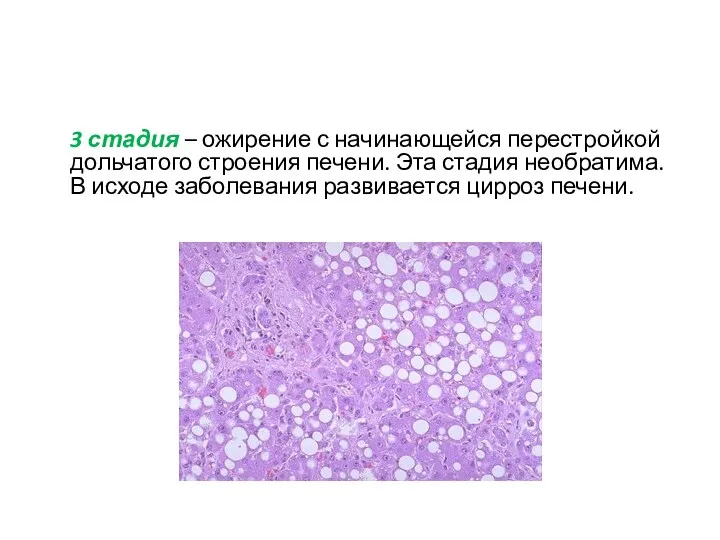
- 19. 3 стадия – ожирение с начинающейся перестройкой дольчатого строения печени. Эта стадия необратима. В исходе заболевания
- 20. ГЕПАТИТ группа заболеваний, характеризующихся острыми и хроническими воспалительными процессами в печени различной этиологии.
- 21. Острый и хронический варианты течения гепатитов выделяют на основании длительности течения, морфологических и клинических проявления патологии.
- 22. Классификация гепатитов по этиологии: вирусный; алкогольный; медикаментозный; аутоиммунный.
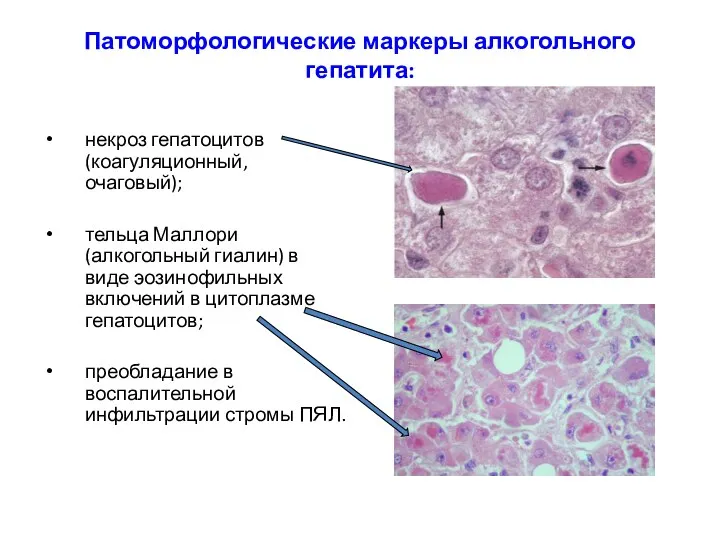
- 23. Патоморфологические маркеры алкогольного гепатита: некроз гепатоцитов (коагуляционный, очаговый); тельца Маллори (алкогольный гиалин) в виде эозинофильных включений
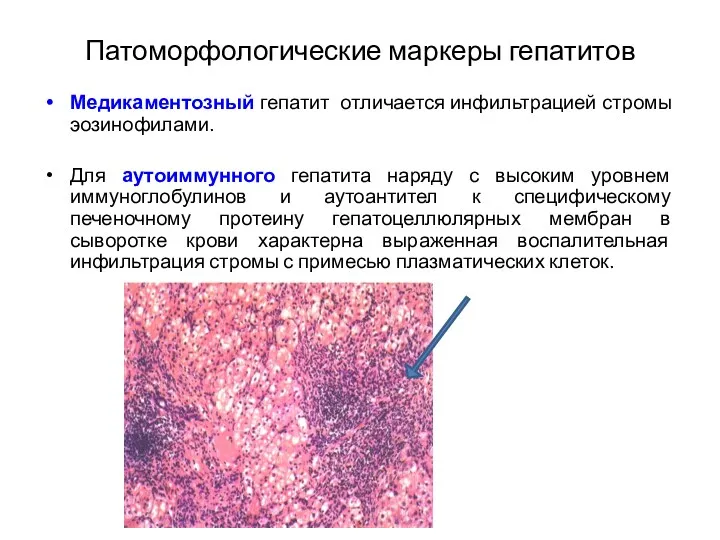
- 24. Патоморфологические маркеры гепатитов Медикаментозный гепатит отличается инфильтрацией стромы эозинофилами. Для аутоиммунного гепатита наряду с высоким уровнем
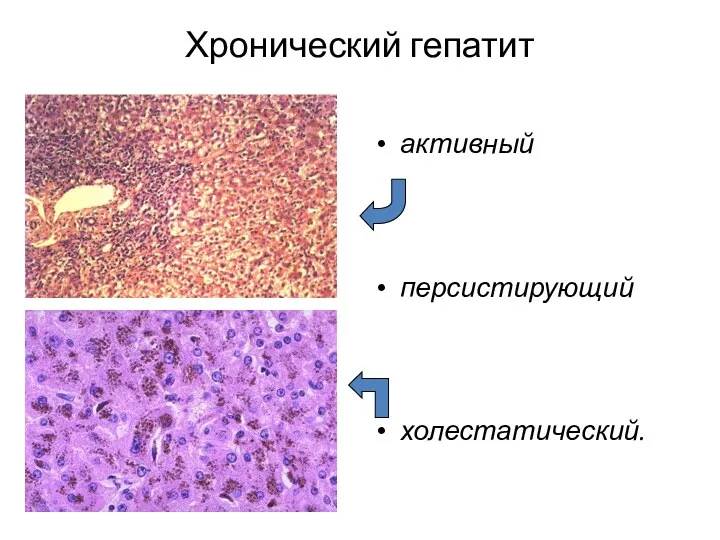
- 25. Хронический гепатит активный персистирующий холестатический.
- 26. Исходы гепатитов острый гепатит может заканчиваться выздоровлением больного с восстановлением структуры печени или переходить в ХГ;
- 27. ЦИРРОЗ ПЕЧЕНИ необратимое хроническое заболевание печени, характеризующееся диффузным фиброзом и перестройкой структуры печени с образованием узлов
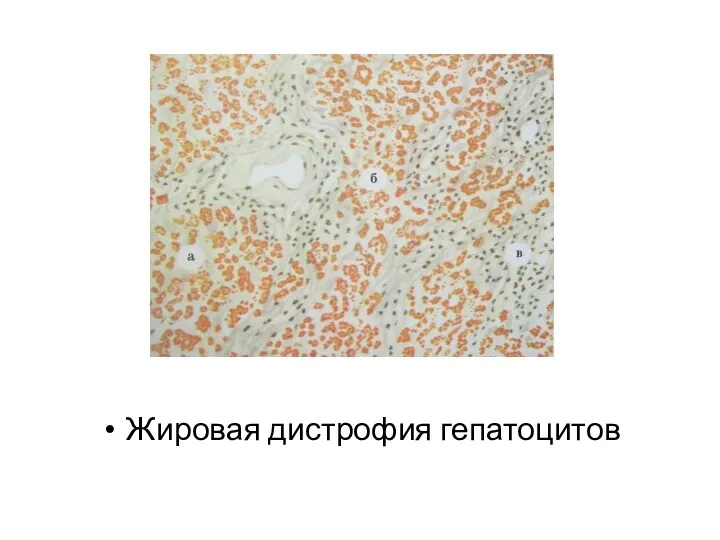
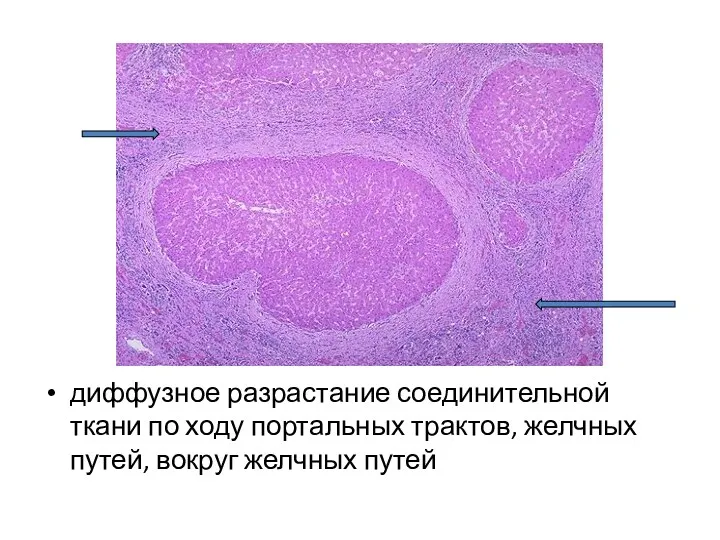
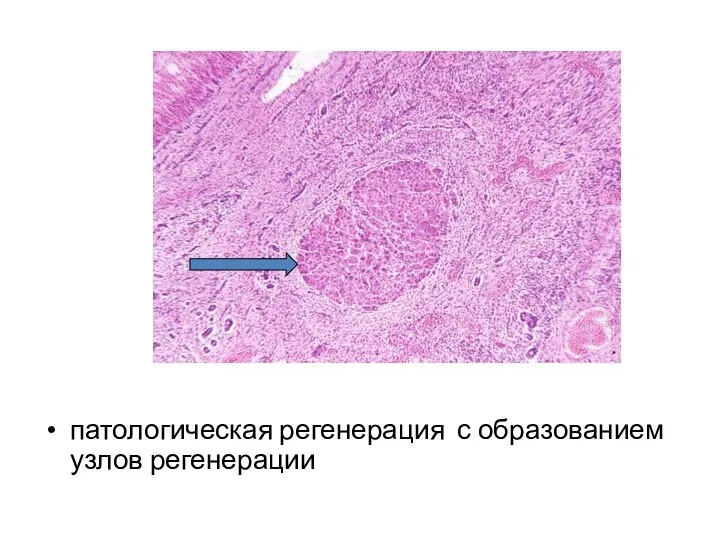
- 28. Структурной основой цирроза являются: дистрофия гепатоцитов (чаще – жировая) с переходом в некроз; диффузное разрастание соединительной
- 29. Жировая дистрофия гепатоцитов
- 30. диффузное разрастание соединительной ткани по ходу портальных трактов, желчных путей, вокруг желчных путей
- 31. патологическая регенерация с образованием узлов регенерации
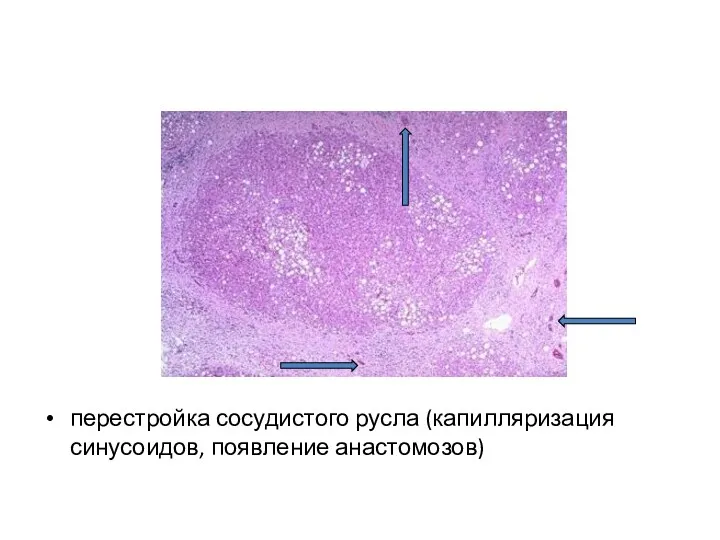
- 32. перестройка сосудистого русла (капилляризация синусоидов, появление анастомозов)
- 33. деформация органа
- 34. Классификация цирроза печени А. По этиологии: инфекционный (вирусный), токсический (алкогольный), билиарный, обменный, циркуляторный (мускатный), криптогенный.
- 35. Макроскопически печень при циррозе уменьшена в размерах, плотной консистенции с мелко- или крупнобугристой поверхностью.
- 36. Классификация цирроза печени Б. По морфологии (макроскопической картине): мелкоузловой (до 1 см),
- 37. Классификация цирроза печени Б. По морфологии (макроскопической картине): крупноузловой (свыше 1см) смешанный.
- 38. Классификация цирроза печени В. По морфогенезу: портальный (билиарный), постнекротический, смешанный.
- 39. Классификация цирроза печени Г. По микроскопическому строению: монолобулярный, мультилобулярный.
- 40. Портальный цирроз развивается чаще в исходе алкогольного гепатоза и гепатита, при обменно-алиментарных нарушениях. Постнекротический цирроз развивается
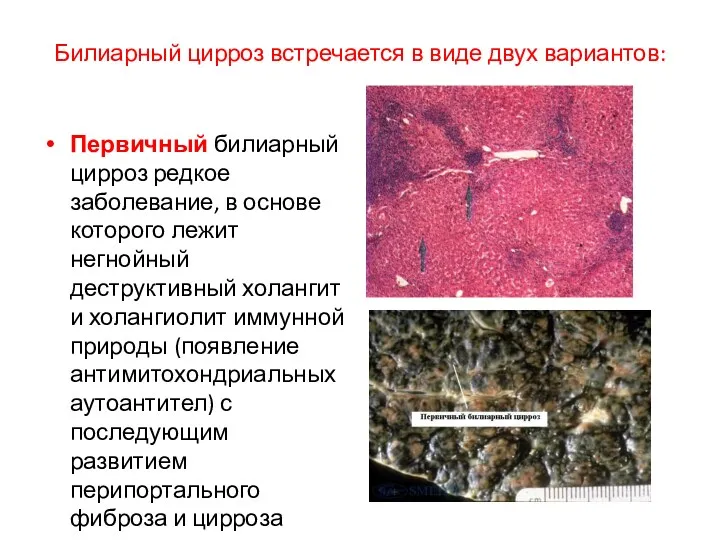
- 41. Билиарный цирроз встречается в виде двух вариантов: Первичный билиарный цирроз редкое заболевание, в основе которого лежит
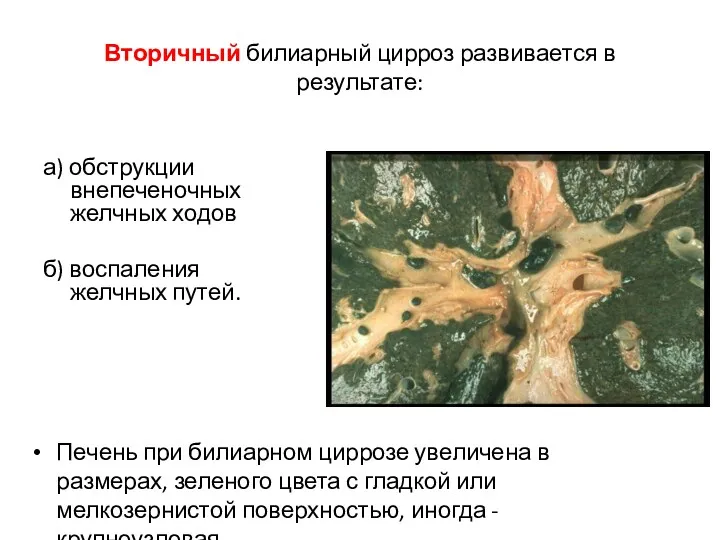
- 42. Вторичный билиарный цирроз развивается в результате: а) обструкции внепеченочных желчных ходов б) воспаления желчных путей. Печень
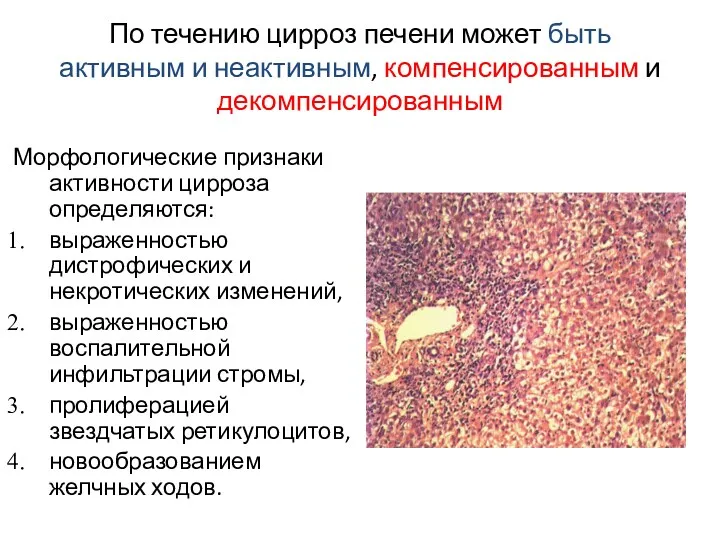
- 43. По течению цирроз печени может быть активным и неактивным, компенсированным и декомпенсированным Морфологические признаки активности цирроза
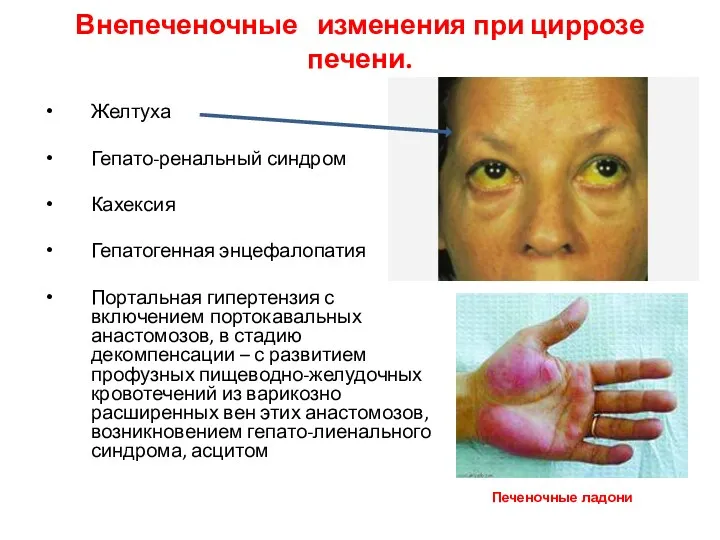
- 44. Внепеченочные изменения при циррозе печени. Желтуха Гепато-ренальный синдром Кахексия Гепатогенная энцефалопатия Портальная гипертензия с включением портокавальных
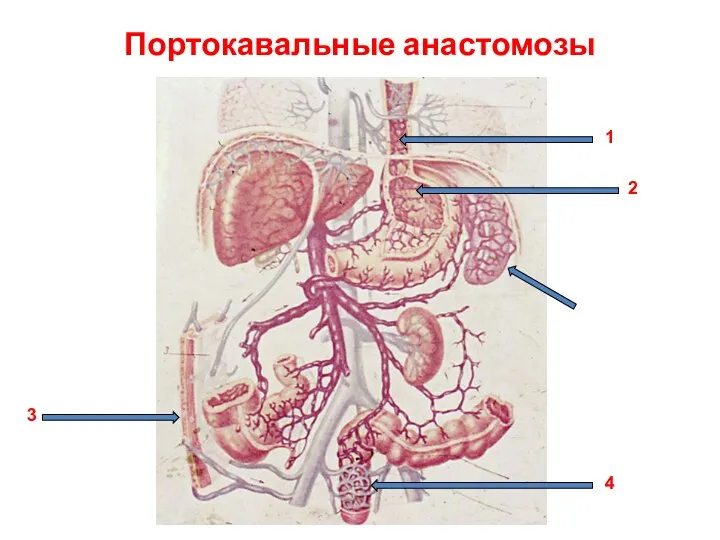
- 45. Портокавальные анастомозы 1 2 3 4
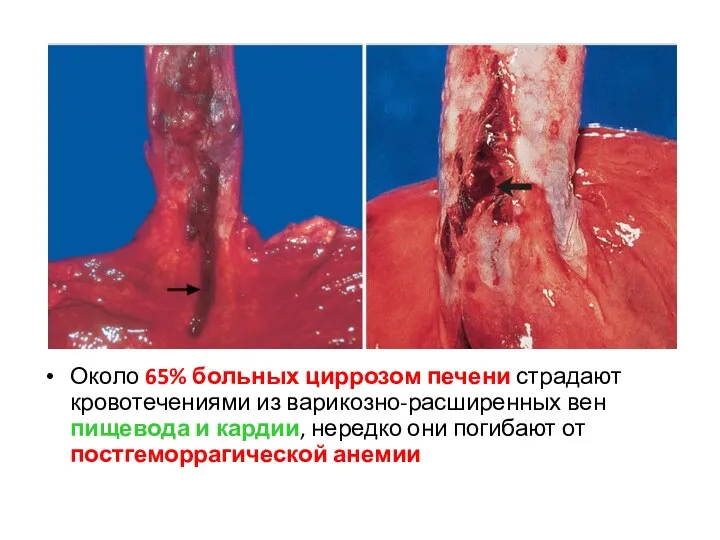
- 46. Около 65% больных циррозом печени страдают кровотечениями из варикозно-расширенных вен пищевода и кардии, нередко они погибают
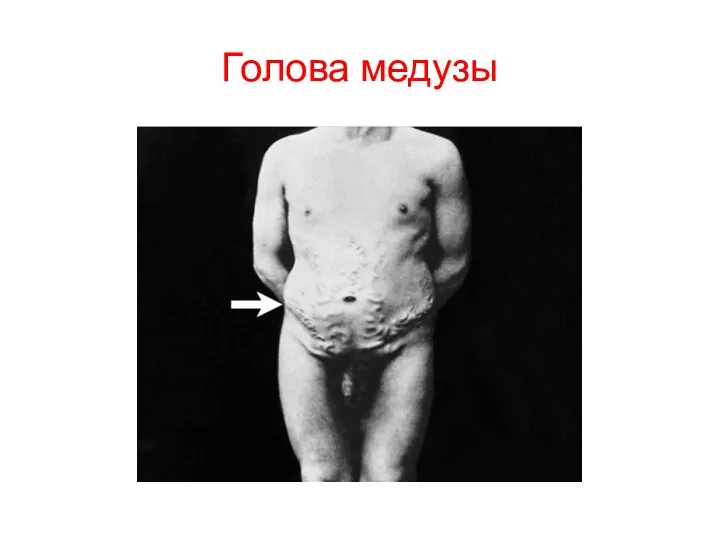
- 47. Голова медузы
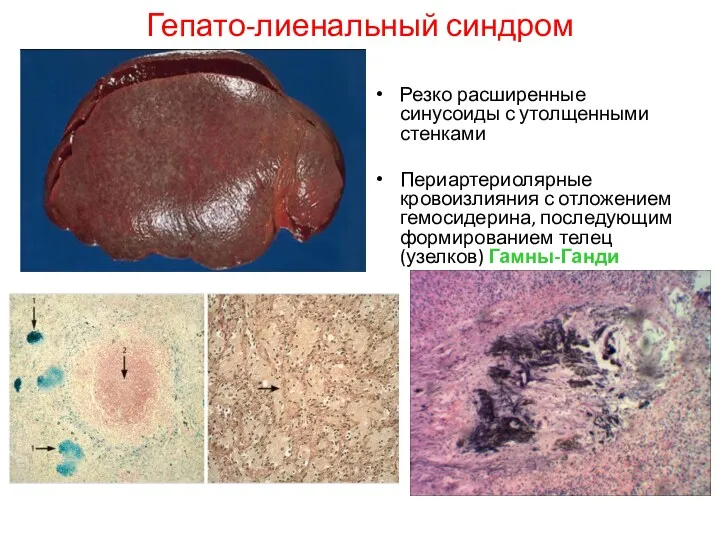
- 48. Гепато-лиенальный синдром Резко расширенные синусоиды с утолщенными стенками Периартериолярные кровоизлияния с отложением гемосидерина, последующим формированием телец
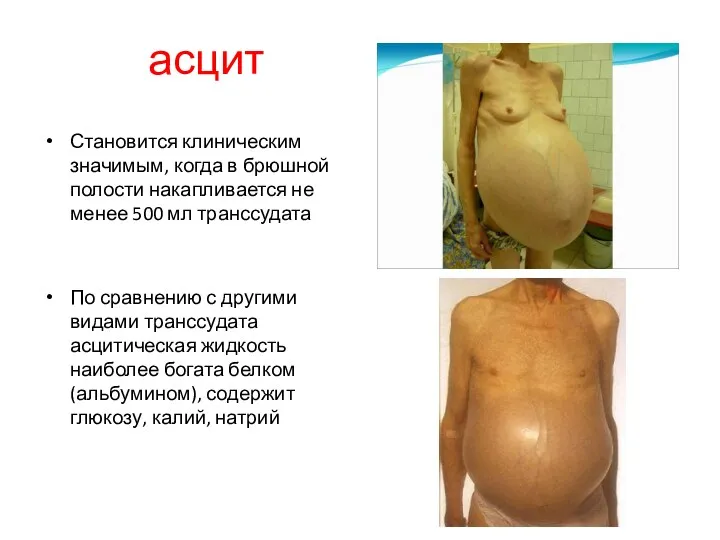
- 49. асцит Становится клиническим значимым, когда в брюшной полости накапливается не менее 500 мл транссудата По сравнению
- 50. Причины смерти больных циррозом печени: Печеночная недостаточность. Асцит – перитонит. Кровотечение из варикозно расширенных вен пищевода.
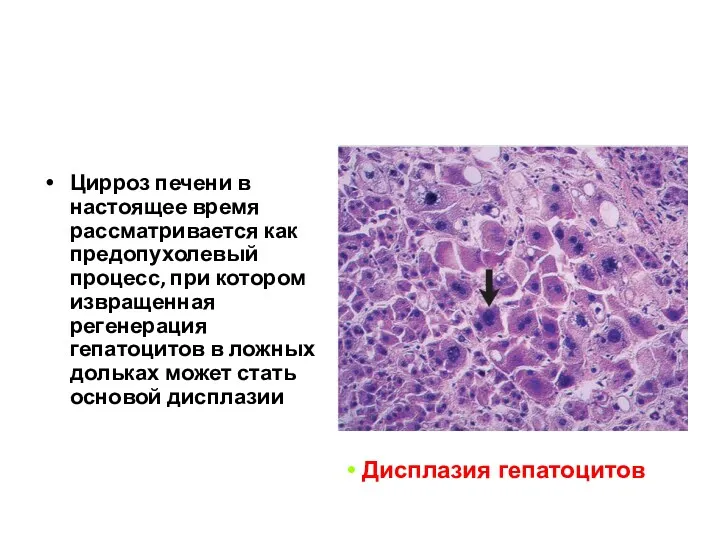
- 51. Цирроз печени в настоящее время рассматривается как предопухолевый процесс, при котором извращенная регенерация гепатоцитов в ложных
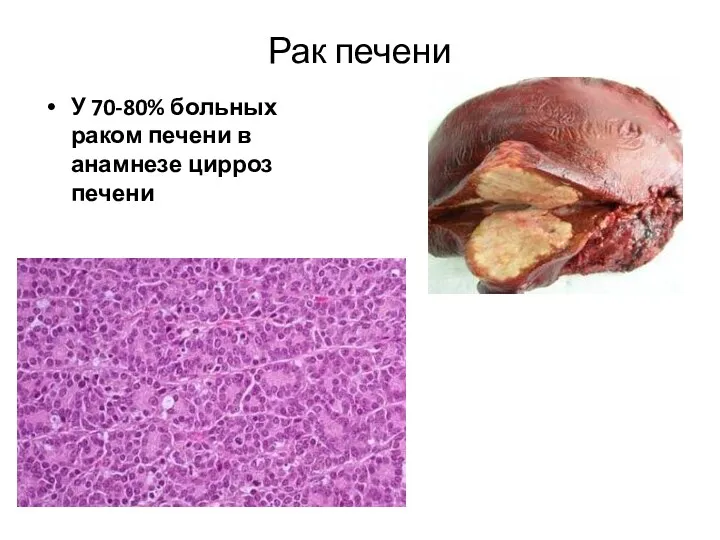
- 52. Рак печени У 70-80% больных раком печени в анамнезе цирроз печени
- 53. БОЛЕЗНИ ЖЕЛЧНОГО ПУЗЫРЯ, ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- 54. БОЛЕЗНИ ЖЕЛЧНОГО ПУЗЫРЯ Воспалительные (холециститы) Острый эмпиема Хронический калькулезный Камни Рак
- 55. Холецистит – заболевание, характеризующееся воспалением желчного пузыря В возникновении этого заболевания играют роль несколько факторов, среди
- 56. Среди других факторов, способствующих развитию холецистита следует отметить: расстройства кровообращения (ГБ, АТ, СД, узелковом периартериите); попадание
- 57. Классификация холецистита Острый, хронический Калькулезный, некалькулезный.
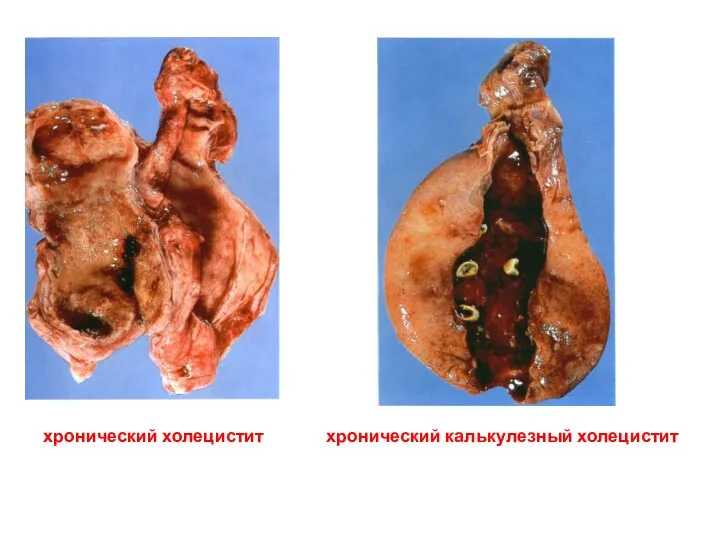
- 58. хронический холецистит хронический калькулезный холецистит
- 59. Острый холецистит 1) катаральный, 2) деструктивный: дифтеритический гнойный (флегмонозный) флегмонозно-язвенный гангренозный.
- 60. Хронический холецистит – может развиться самостоятельно или является исходом острого холецистита, формы: катаральный и гнойный.
- 61. Осложнения холецистита: перитонит (при перфорации стенки) абсцессы брюшной полости – поддиафрагмальный, подпеченочный холедохолитиаз холангит панкреатит гепатит
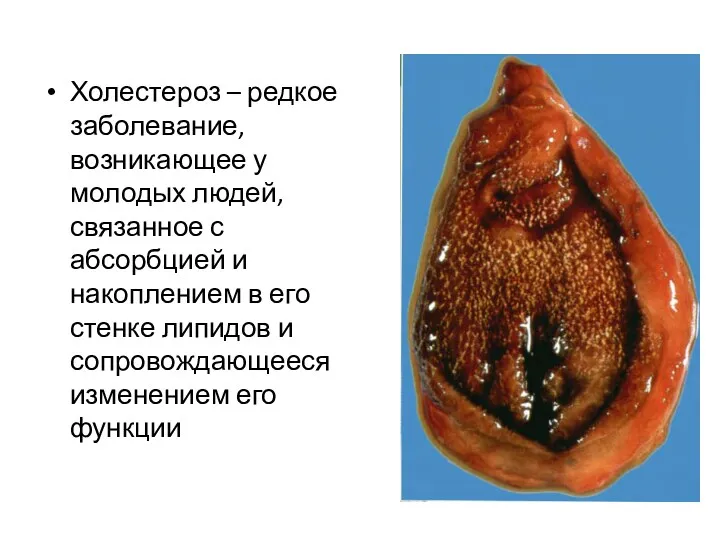
- 62. Холестероз – редкое заболевание, возникающее у молодых людей, связанное с абсорбцией и накоплением в его стенке
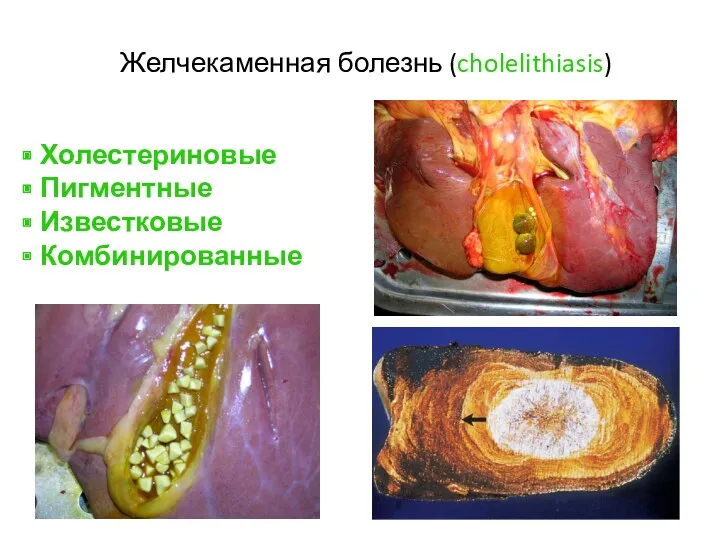
- 63. Желчекаменная болезнь (cholelithiasis) Холестериновые Пигментные Известковые Комбинированные
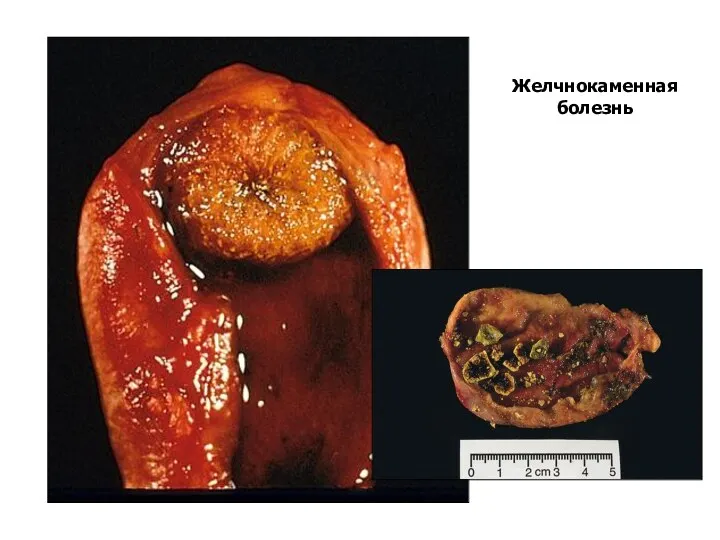
- 64. Желчнокаменная болезнь
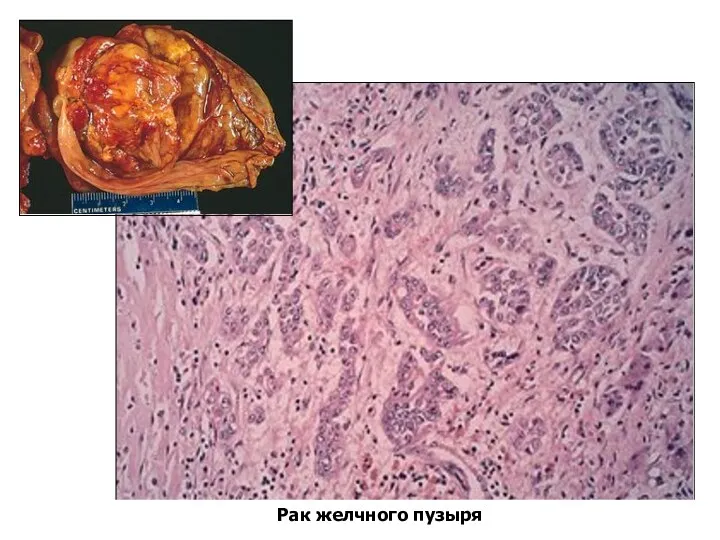
- 65. Рак желчного пузыря
- 66. ПАНКРЕАТИТ воспалительно-деструктивное поражение поджелудочной железы, развивающееся в результате ферментативного аутолиза
- 67. Развитие панкреатита обусловлено различными факторами, которые оказывают повреждающее действие на ткань поджелудочной железы (дистрофия, некроз), вслед
- 68. Острый панкреатит серозный (п/ж - увеличена, уплотнена) гнойный геморрагически-некротический Острый панкреатит характеризуется развитием жировых некрозов (стеариновых
- 69. По распространенности: диффузно-очаговый (0,2 – 1 см) крупно-очаговый (2 – 4 см) – гнойное расплавление с
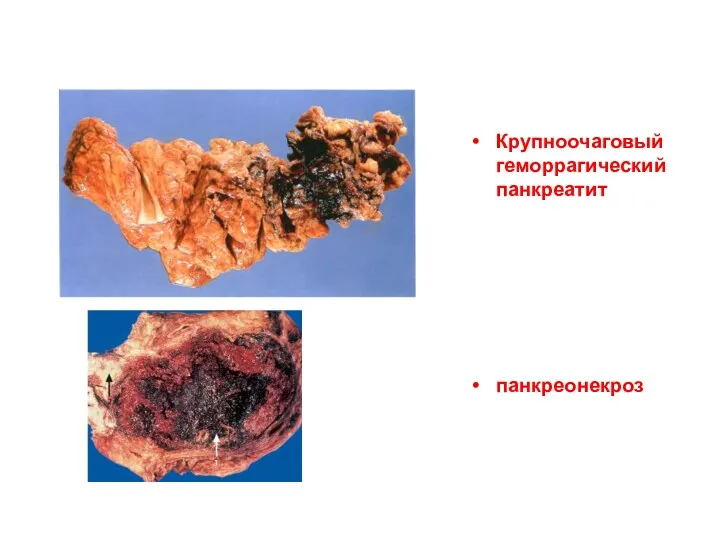
- 70. Крупноочаговый геморрагический панкреатит панкреонекроз
- 71. Хронический панкреатит Частота развития до 6 %, встречается чаще в среднем и пожилом возрасте, преимущественно у
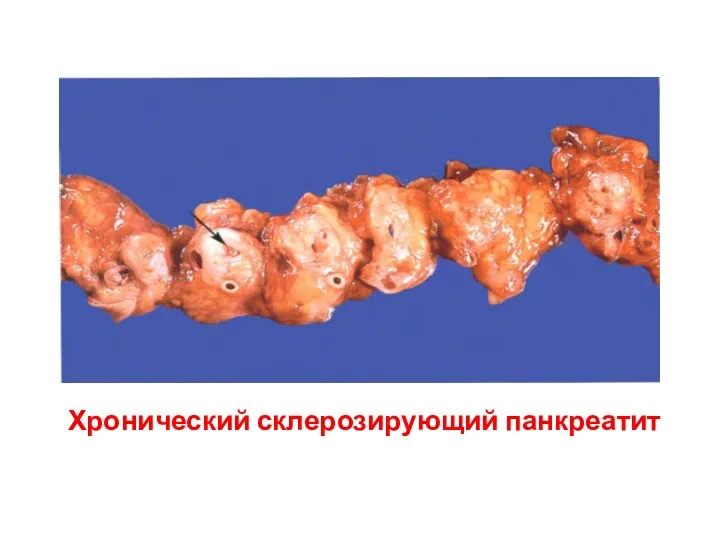
- 72. Хронический склерозирующий панкреатит
- 73. Уважаемые студенты! После изучения материала лекции пройдите тестовый контроль на закрепление знаний по ссылке https://forms.gle/vUU6twGoeFzLEx9D7
- 75. Скачать презентацию





































 Факторы патогенности микроорганизмов
Факторы патогенности микроорганизмов Анализ ассортимента и порядка отпуска антидепрессантов, используемых с целью злоупотребления
Анализ ассортимента и порядка отпуска антидепрессантов, используемых с целью злоупотребления Генетика пола. Наследование, сцепленное с полом
Генетика пола. Наследование, сцепленное с полом prezentatsiya_sibirskaya_yazva
prezentatsiya_sibirskaya_yazva Рак шейки матки и беременость
Рак шейки матки и беременость Ұлпа қабынуының этиологиясы мен патогенезі, патологиялық анатомиясы
Ұлпа қабынуының этиологиясы мен патогенезі, патологиялық анатомиясы Возбудитель сибирской язвы
Возбудитель сибирской язвы Үйреншікті жүктілікті көтере алмаушылық
Үйреншікті жүктілікті көтере алмаушылық Современные подходы к лечению эндометриоидных кист яичников
Современные подходы к лечению эндометриоидных кист яичников Некроз, Апоптоз
Некроз, Апоптоз Опухоли слюнных желез
Опухоли слюнных желез Ембріональний розвиток нервової системи
Ембріональний розвиток нервової системи Особенности визуального исследования органов кроветворения в детском возрасте
Особенности визуального исследования органов кроветворения в детском возрасте Аппендицит у беременных
Аппендицит у беременных Бешенство
Бешенство Вирусные заболевания слизистой полости рта у детей. Этиология патогенез. Методы диагностики, клиника
Вирусные заболевания слизистой полости рта у детей. Этиология патогенез. Методы диагностики, клиника Наркотические и ненаркотические анальгетики
Наркотические и ненаркотические анальгетики Бактериялық вагиноз (гарднереллалар)
Бактериялық вагиноз (гарднереллалар) Этика и деонтология в педиатрии. Периоды детского возраста. Особенности ухода за детьми различного возраста
Этика и деонтология в педиатрии. Периоды детского возраста. Особенности ухода за детьми различного возраста Чума́ (лат. pestis) — острое природно-очаговое инфекционное заболевание группы карантинных инфекций
Чума́ (лат. pestis) — острое природно-очаговое инфекционное заболевание группы карантинных инфекций Если хочешь быть здоровым - закаляйся
Если хочешь быть здоровым - закаляйся Клещевой энцефалит
Клещевой энцефалит Первая помощь при утоплении
Первая помощь при утоплении Вибриондар
Вибриондар Патофизиология эндокринной системы. (Лекция 34, 35)
Патофизиология эндокринной системы. (Лекция 34, 35) 3D моделирование в медицине
3D моделирование в медицине Коронавирусная инфекция
Коронавирусная инфекция Гиперпластические процессы эндометрия. Определение. Этиология. Патогенез
Гиперпластические процессы эндометрия. Определение. Этиология. Патогенез