Профилактика профессионального заражения медицинского персонала гемоконтактными инфекциями презентация
Содержание
- 2. Аварийные ситуации, связанные с вероятностью инфицирования медработников, чаще всего происходят: - при выполнении инъекций; - заборе
- 3. Риск заражения ВИЧ-инфекцией при уколе контаминированной иглой составляет 0,3 %, гепатитом В — от 1 до
- 4. В России наиболее часто профессиональному риску заражения ВИЧ подвергаются: -медицинские сестры, выполняющие инвазивные манипуляции, в том
- 5. Возникновению аварийных ситуаций среди медицинских работников способствуют следующие факторы: - дефицит рабочего времени; - высокая нервно-эмоциональная
- 6. Передача ВИЧ в условиях ЛПУ возможна: От пациента медработнику От медработника к пациенту при использовании инвазивных
- 7. Основной из установленных причин возникновения аварийных ситуаций: несоблюдение правил техники безопасности при работе с острыми инструментами
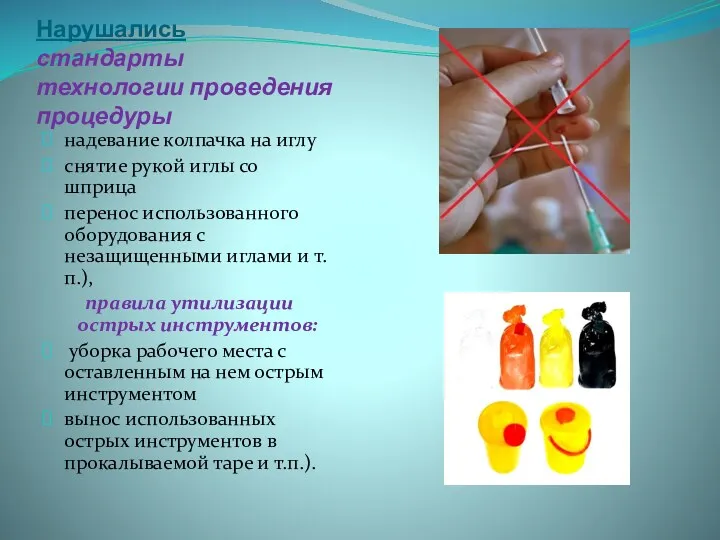
- 8. Нарушались стандарты технологии проведения процедуры надевание колпачка на иглу снятие рукой иглы со шприца перенос использованного
- 9. Предотвращение передачи инфекции в ЛПУ: Устранения опасности контакта с инфицированными предметами за счет использования средств защиты,
- 10. Предотвращение передачи инфекции в ЛПУ: Безопасная организация труда Непрерывное обучение персонала методам профилактики инфекции проводится не
- 11. Рекомендуемый состав аптечки для экстренной профилактики парентеральных вирусных гепатитов и ВИЧ-инфекции Состав укладки экстренной профилактики парентеральных
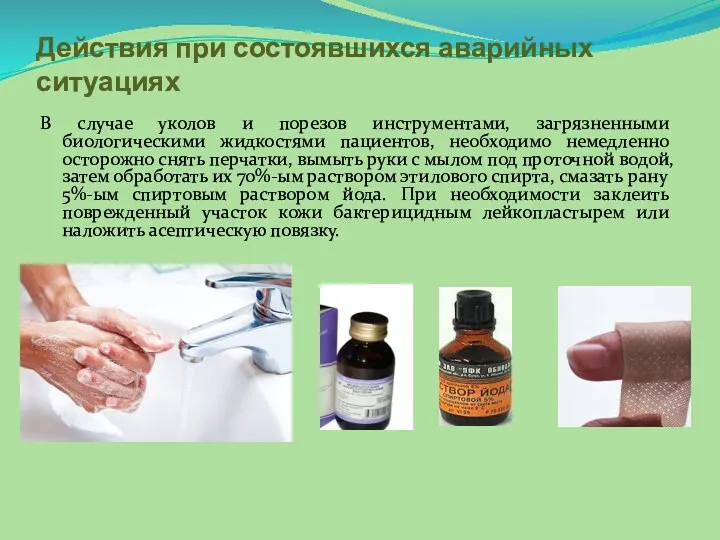
- 12. Действия при состоявшихся аварийных ситуациях В случае уколов и порезов инструментами, загрязненными биологическими жидкостями пациентов, необходимо
- 13. Действия при состоявшихся аварийных ситуациях При попадании крови на халат, одежду: необходимо снять и погрузить в
- 14. ДОКУМЕНТИРОВАНИЕ АВАРИЙНОЙ СИТУАЦИИ При возникновении аварийной ситуации медицинский работник обязан информировать о случившемся своего непосредственного руководителя
- 16. Химиопрофилактика парентеральной передачи ВИЧ 1. В медицинском учреждении должна быть четкая и простая инструкция, когда и
- 18. Скачать презентацию













 Аномалии конституции в детском возрасте
Аномалии конституции в детском возрасте Инфекция - ассоциированный (постинфекционный) гломерулонефрит
Инфекция - ассоциированный (постинфекционный) гломерулонефрит Дәлелді медицина мамандарының қоғамы туралы түсінік. ТМД және біздің елдегі дәлелді медицина орталықтары
Дәлелді медицина мамандарының қоғамы туралы түсінік. ТМД және біздің елдегі дәлелді медицина орталықтары Классификация акушерских кровотечений во время беременности
Классификация акушерских кровотечений во время беременности Профілактика анемії у дітей
Профілактика анемії у дітей Переломы костей таза
Переломы костей таза Токсоплазмоз
Токсоплазмоз Новообразования надпочечников. Лечение согласно клиническим протоколам и международным рекомендациям
Новообразования надпочечников. Лечение согласно клиническим протоколам и международным рекомендациям Перитонит у детей
Перитонит у детей Мужское бесплодие
Мужское бесплодие Ұйқы безінің лапароскопиялық хирургиясы
Ұйқы безінің лапароскопиялық хирургиясы Основы современной анестезиологии
Основы современной анестезиологии Өкпе артерияларының эмболиясы
Өкпе артерияларының эмболиясы Болезни, поражающие все части глаза
Болезни, поражающие все части глаза Пароксизмальная тахикардия
Пароксизмальная тахикардия Острый холецистит
Острый холецистит Планирование семьи
Планирование семьи СП при острой сосудистой недостаточности
СП при острой сосудистой недостаточности Задние афазии
Задние афазии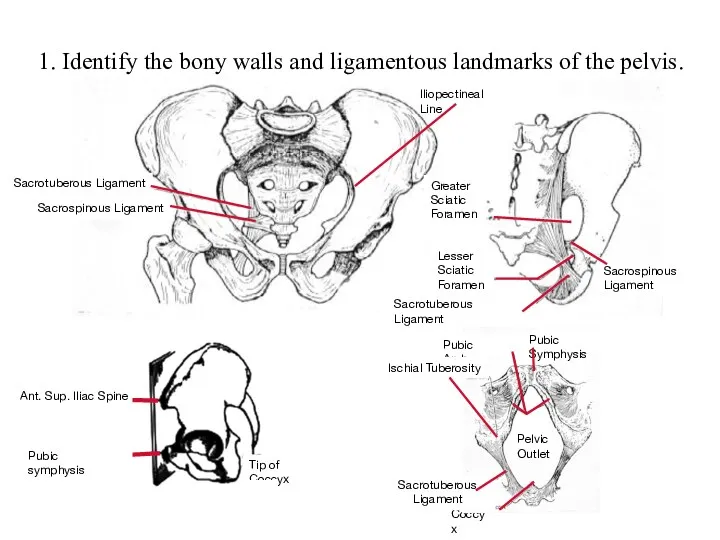 Identify the bony walls and ligamentous landmarks of the pelvis
Identify the bony walls and ligamentous landmarks of the pelvis Физическое развитие детей. Центильные таблицы
Физическое развитие детей. Центильные таблицы Предмет, задачи, особенности анатомии, физиологии, гигиены как науки. Основные закономерности роста и развития организма
Предмет, задачи, особенности анатомии, физиологии, гигиены как науки. Основные закономерности роста и развития организма Что такое иммунитет?
Что такое иммунитет? Экстренная анестезиология
Экстренная анестезиология Выделительная система
Выделительная система Введение в курс оперативной хирургии и топографической анатомии. (Лекция 1)
Введение в курс оперативной хирургии и топографической анатомии. (Лекция 1) Перикардит. Этиология
Перикардит. Этиология Балаларда инфекциялық және соматикалық аурулар кезінде ауыз қуысы кілегей қабығының өзгеруі
Балаларда инфекциялық және соматикалық аурулар кезінде ауыз қуысы кілегей қабығының өзгеруі