Содержание
- 2. ОСН — одно из грозных осложнений многих заболеваний у детей разного возраста. Диагностика и правильный выбор
- 3. ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ При ОСН сердце ребенка не обеспечивает потребности организма в кровоснабжении. Она развивается в
- 4. У детей первых 3 лет жизни причинами ОСН могут быть: врожденный порок сердца, острые инфекционные заболевания,
- 5. Различают 3 стадии ОСН: Первая стадия характеризуется уменьшением минутного объема крови, умеренной гиперволемией, одышкой, тахикардией, признаками
- 6. Вторая стадия, кроме перечисленных выше признаков, сопровождается отчетливой олигурией, явными периферическими отеками, признаками отека легких. ЧД/ЧСС=1:4—1:5.
- 7. По патогенетическому механизму различают энергетически-динамическую и гемодинамическую формы ОСН. В первом случае в основе ОСН лежит
- 8. Традиционно различают левожелудочковую, правожелудочковую и смешанную клинические формы ОСН. Однако в чистом виде первые 2 формы
- 9. Левожелудочковая ОСН обычно развивается при остром воспалительном миокардите, врожденном кардите, ревмокардите. Остро возникшее снижение сократительной способности
- 10. Функция правого желудочка в таких случаях нарушается меньше, поэтому объем крови, поданный правым желудочком в малый
- 11. Клинически левожелудочковая ОСН проявляется синдромом сердечной астмы и альвеолярного отека легких. Отмечаются резкая бледность кожи, тахикардия,
- 12. Сердечная астма проявляется нарастающей инспираторной одышкой, дыхание становится стонущим, в акте дыхания участвует вспомогательная мускулатура, отмечается
- 13. Правожелудочковая ОСН возникает вследствие резкого ограничения кровотока в малом круге кровообращения. Основными причинами этого варианта ОСН
- 14. Клинически правожелудочковая ОСН проявляется ощущением нехватки воздуха, диффузного цианоза, холодного липкого пота, тахикардии, боли в правом
- 15. На ЭКГ определяются признаки острой перегрузки правых отделов сердца: повышение амплитуды зубца Р и его заостренность,
- 16. Смешанная ОСН в практике врача-педиатра встречается наиболее часто при диагностике синдрома ОСН. В клинической картине отмечаются
- 17. Основными принципами лечения ОСН у детей является применение сердечных гликозидов (чаще дигоксин для парентерального введения), мочегонных
- 18. при I стадии основное внимание придается улучшению микроциркуляции, кардиотрофической терапии, включая аэротерапию. при II стадии лечение
- 19. В случае доминирования в клинике сердечной астмы (перегрузка левых отделов сердца) должны быть предусмотрены следующие меры:
- 20. при тахикардии показано назначение сердечных гликозидов — строфантин (в дозе 0,007—0,01 мг/кг) или коргликон (0,01 мг/кг),
- 21. При манифестации альвеолярного отека легких добавляется следующее лечение: ингаляция кислорода через30% раствора спирта в течение 20
- 22. возможно назначение в комплексной терапии отека легких ганглиоблокаторов (пентамин), при заведомо известном гипертонусе легочных сосудов и
- 23. При правожелудочковой ОСН показаны также: выявление и скорейшая ликвидация причин, вызвавших ОСН (пневмоторакс, бронхоспазм и др.);
- 24. АРИТМИИ Относительно частой причиной недостаточности кровообращения у детей является развитие различных вариантов нарушений ритма сердечных сокращений.
- 25. Общепринятой классификации аритмии сердца пока не существует, однако можно воспользоваться классификацией А.П. Мешкова (1996), в которой
- 26. Аритмии 1-й группы возникают, как правило, в результате изменения вегетативной регуляции работы сердца (неврозы, стрессы и
- 27. При появлении аритмий больные жалуются на усиленное сердцебиение, тревожность, слабость. Нарушается не только ритм сердца, но
- 28. Различают пароксизмальные и хронические аритмии. Под пароксизмальным нарушением ритма понимают внезапность возникновения и исчезновения. Отличительным признаком
- 29. Только при ПНТ эффективны рефлекторные методы терапии (лед к щеке, одностороннее раздражение каротидного синуса, рефлексы Ашнера,
- 30. Сердечные гликозиды (дигоксин в дозе насыщения 0,05мг/кг с введением ее дробно за 24—36 ч) находят применение
- 31. Усиливает эффект антиаритмической терапии введение детям препаратов калия в виде поляризующей смеси, аспаркама, затем — нестероидных
- 32. Сердечные гликозиды и верапамил (финоптин и др.) противопоказаны при синдроме WPW и других вариантах преждевременного сокращения
- 33. Желудочковые экстрасистолы отличаются отсутствием зубца Р и расширенными (> 0,12 с) комплексами QRS. Они могут быть
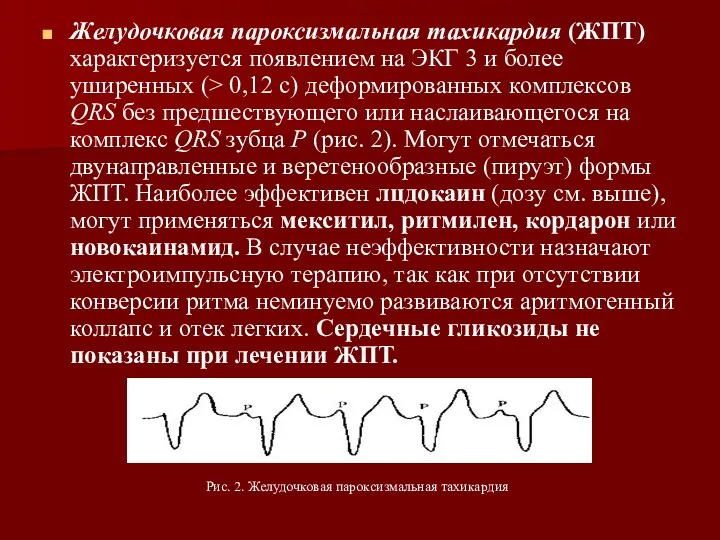
- 34. Желудочковая пароксизмальная тахикардия (ЖПТ) характеризуется появлением на ЭКГ 3 и более уширенных (> 0,12 с) деформированных
- 35. Мерцательная пароксизмальная аритмия (МПА) обусловлена трепетанием (число сокращений составляет 220—350 в минуту) или мерцанием (> 350
- 36. По мнению М. А. Школьниковой и соавт. (1999), при лечении МПА используют дигоксин (особенно при тахиформе
- 37. Важное значение имеет применение мембраностабилизирующих (цитохром С, поляризующая смесь — калий, глюкоза), антиоксидантных (димефосфон, аевит и
- 38. Общие принципы терапии аритмий: этиотропное лечение, включающее психотерапию, седативные средства при неврозах, средства, стабилизирующие нейровегетативную регуляцию,
- 39. препараты, относящиеся к разным группам антиаритмических средств: блокаторы натриевых каналов или мембранодепрессанты (подгруппа 1а — хинидин,
- 40. . Она может быть и у здоровых взрослых людей и подростков. При патологии брадикардия различается по
- 41. При синусовой брадикардии на ЭКГ перед комплексом QRS всегда есть положительный зубец Р. Нейрогенная синусовая брадикардия
- 42. В лечении синусовой брадикардии обычно испольуется атроаин в дозе 0,05—0,1 мл 0,1 % раствора на 1
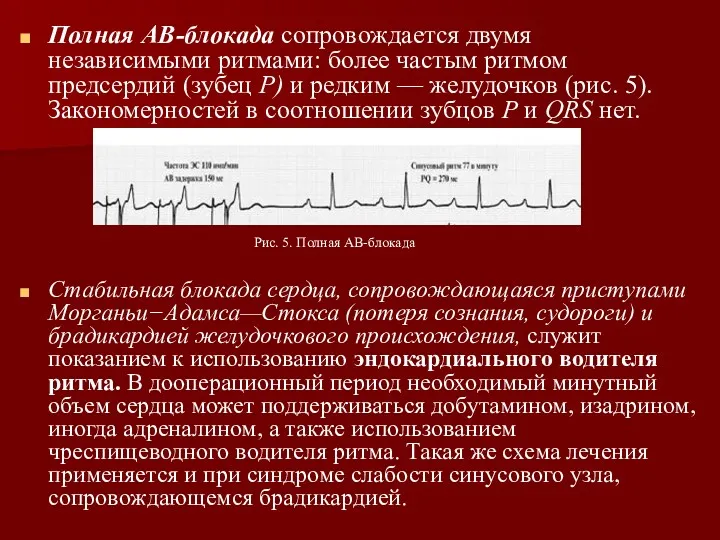
- 43. Полная АВ-блокада сопровождается двумя независимыми ритмами: более частым ритмом предсердий (зубец Р) и редким — желудочков
- 44. Вероятность антиаритмического эффекта у большинства антиаритмических средств составляет 50 % и лишь при нескольких клинических формах
- 45. АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ И ГИПЕРТОНИЧЕСКИЙ КРИЗ Повышенное АД выявляется при профилактических медицинских осмотрах в среднем у 1—2
- 46. У детей до 10 лет повышение АД чаще обусловлено почечной патологией. У старших детей АД повышается
- 47. Таблица 1. Причины АГ у детей и подростков
- 48. Размер манжеты для измерения должен составлять примерно половину окружности плеча или 2/3 его длины. При окружности
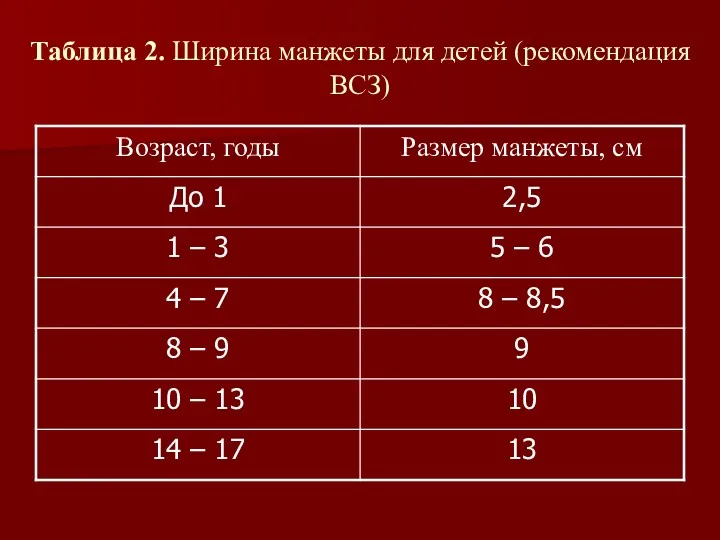
- 49. Таблица 2. Ширина манжеты для детей (рекомендация ВСЗ)
- 50. К АГ следует относить значения АД, находящиеся в 95 перцентильном коридоре, а при использовании сигмальных критериев
- 51. Внезапное и значительное повышение АД, которое сопровождается яркой клинической картиной, принято называть гипертоническим кризом. Чаще доминирует
- 52. Принято различать нейровегетативный криз (1-го типа, адреналовый) и водно-солевой (криз 2-го типа, норадреналовый). Для криза 1-го
- 53. Криз, который сопровождается судорогами, называют также эклампсией. Больные вначале жалуются на пульсирующую, острую, распирающую головную боль,
- 54. Лечение АГ Основными антигипертензивными препаратами являются диуретики, β-адреноблокаторы, антагонисты кальция, ингибиторы ангиотензинпревращающий фермент (АПФ), антагонисты ангиотензина
- 55. резерпин (раувазан и другие препараты из группы раувольфии) — 0,02—0,07мг/(кг/сут); можно адельфан (часть таблетки); каптоприл (капотен
- 56. 2. Лечение при кризах: При остром приступе АГ (кризе) необходимо снижение АД в течение 1—2 ч
- 57. диазоксид— 2—5 мг/кг внутривенно струйно медленно, можно повторить через 30 мин (обладает контринсулярным эффектом); арфонад— 10—15
- 58. При нейровегетативной форме криза используется атенолол (1 мг/ кг) или клонидин (клофелин и др.) в дозе
- 59. При феохромоцитоме: празозин — 1—15 мг/кг внутрь или фентоламин— 0,1 мг/кг(максимум 5мг/сут) внутривенно. При эклампсии на
- 60. При отсутствии эффекта необходимы срочная гемофильтрация, гемодиализ. В большинстве случаев при повышении у детей АД врач
- 61. С учетом оценки результатов предшествующих лечебных воздействий врач строит программу по принципу «шаг за шагом», стремясь
- 63. Скачать презентацию

























































 Острые отравления хлорпирофосом
Острые отравления хлорпирофосом Туберкулез және тыныс алу мүшелерінің созылмалы бейарнамалы аурулары
Туберкулез және тыныс алу мүшелерінің созылмалы бейарнамалы аурулары Дисфункция синусового узла в электрокардиографии
Дисфункция синусового узла в электрокардиографии Нанотехнологии в медицине
Нанотехнологии в медицине ИБС: нестабильная стенокардия
ИБС: нестабильная стенокардия Синдром аспирации мекония
Синдром аспирации мекония Контрацепция. Современные методы профилактики аборта
Контрацепция. Современные методы профилактики аборта Становление анатомии как науки
Становление анатомии как науки Аневризма брюшного отдела аорты
Аневризма брюшного отдела аорты Бауыр және ұйқы безі
Бауыр және ұйқы безі Патофизиология печени
Патофизиология печени Особенности лечения хронической боли
Особенности лечения хронической боли Формирование речевого дыхания у заикающихся
Формирование речевого дыхания у заикающихся ЖКБ. Острый холецистит
ЖКБ. Острый холецистит Преэклампсия. Актуальность
Преэклампсия. Актуальность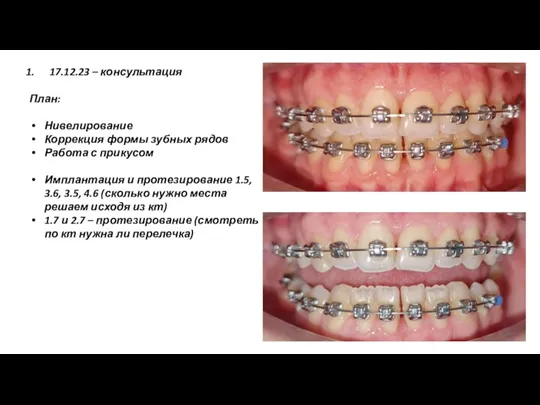 Нивелирование. Коррекция формы зубных рядов
Нивелирование. Коррекция формы зубных рядов Инструменты для разъединения тканей
Инструменты для разъединения тканей Методика сложного удаления зубов и их корней
Методика сложного удаления зубов и их корней Синдром скопления жидкости и воздуха в плевральной полости. Плевриты. Пневмоторакс. Легочно-сердечная недостаточность
Синдром скопления жидкости и воздуха в плевральной полости. Плевриты. Пневмоторакс. Легочно-сердечная недостаточность Аритмии. Нарушения ритма сердца и проводимости у детей
Аритмии. Нарушения ритма сердца и проводимости у детей Дифференциальная диагностика кровохарканья и легочного кровотечения
Дифференциальная диагностика кровохарканья и легочного кровотечения Reconstruction Pré-prothétique par technique indirecte
Reconstruction Pré-prothétique par technique indirecte Введение в специальность. Инфекция. Инфекционный процесс
Введение в специальность. Инфекция. Инфекционный процесс Хирургическая инфекция
Хирургическая инфекция базовый реанимационный комплекс
базовый реанимационный комплекс Острое повреждение почек
Острое повреждение почек Бактериальный вагиноз
Бактериальный вагиноз Профилактикалық медициналық қарап-тексерулерге жататын адамдардың нысаналы топтарын, сондай-ақ осы қарап-тексерулерді өткізудің
Профилактикалық медициналық қарап-тексерулерге жататын адамдардың нысаналы топтарын, сондай-ақ осы қарап-тексерулерді өткізудің