Содержание
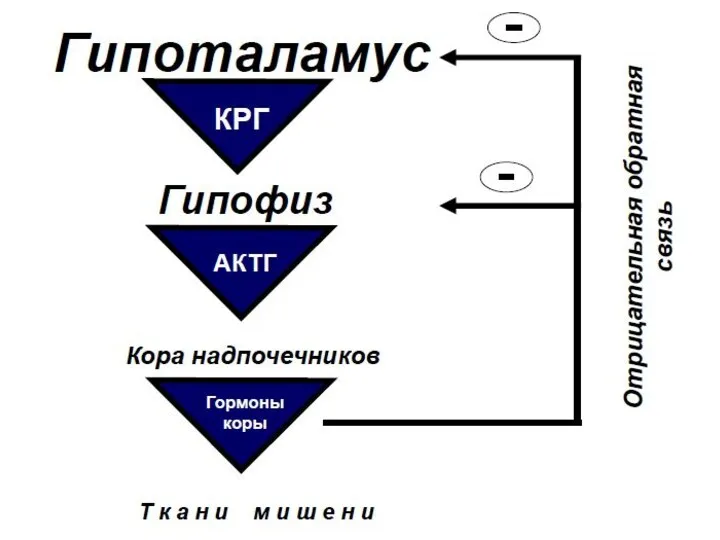
- 2. Определение (ВОЗ) Симптоматическая артериальная гипертензия – вторичное гипертензивное состояние, развивающееся вследствие патологии органов, осуществляющих регуляцию артериального
- 3. Факторы позволяющие заподозрить симптоматическую АГ Начало в возрасте младше 20 лет или старше 60 лет; АД
- 4. Классификация
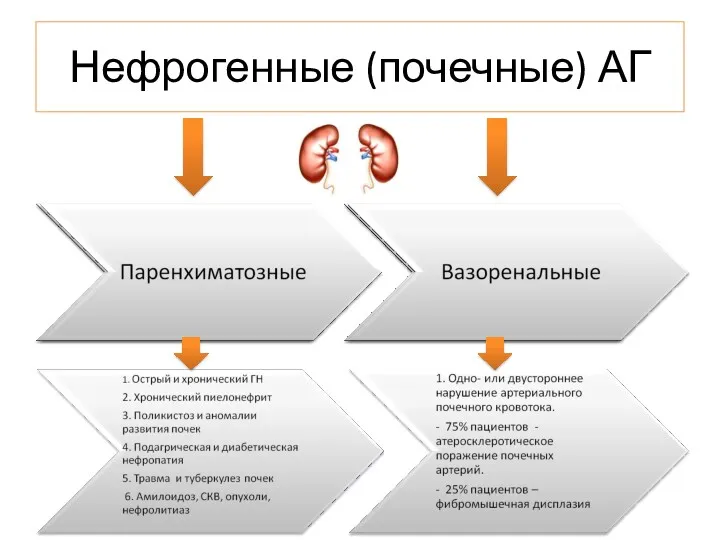
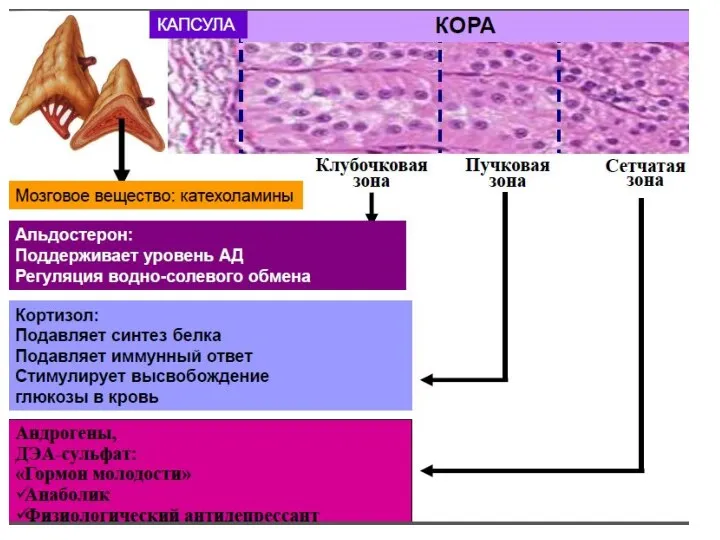
- 5. Нефрогенные (почечные) АГ
- 6. Паренхиматозные АГ Особенности Гипертензия развивается при выраженных поражениях ткани или аппарата почек. Преимущественно молодой возраст пациентов.
- 7. Паренхиматозные АГ Диагностика Клиника/анамнез Исследование мочи Определение креатинина и мочевины УЗИ почек МСКТ Радиоизотопные методы Биопсия
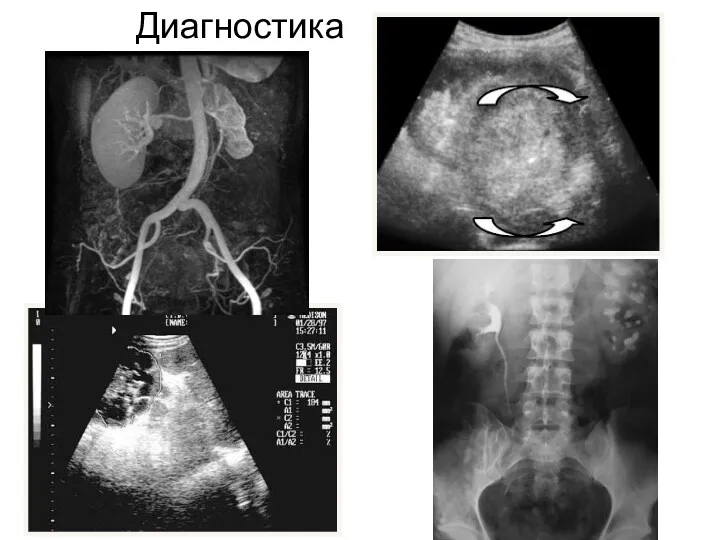
- 8. Диагностика
- 9. Лечение АГ при паренхиматозных заболеваниях почек Лечение основного заболевания!!! ИАПФ и сартаны (если нет противопоказаний) Недигидропиридиновые
- 10. Вазоренальные АГ Особенности Начало в возрасте менее 25 или более 50 лет Начало на фоне облитерирующих
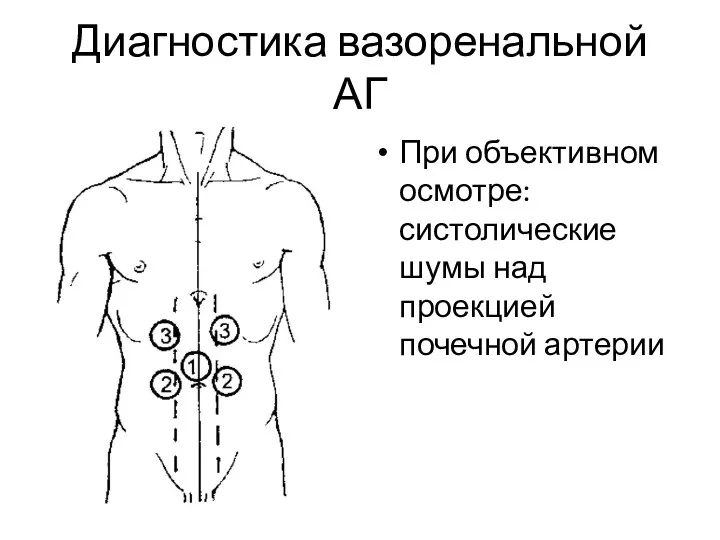
- 11. Диагностика вазоренальной АГ При объективном осмотре: систолические шумы над проекцией почечной артерии
- 12. Диагностика вазоренальной АГ При ультрасонографии и урографии – уменьшение одной почки, замедление выведения контраста. На УЗИ
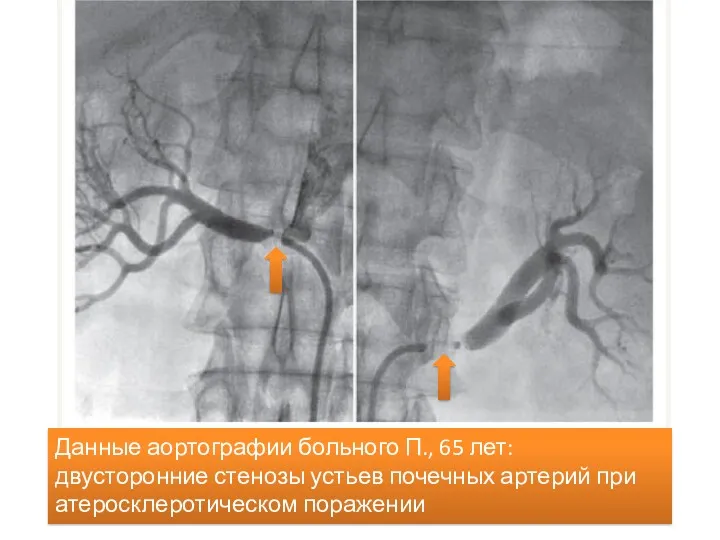
- 13. Данные аортографии больного П., 65 лет: двусторонние стенозы устьев почечных артерий при атеросклеротическом поражении
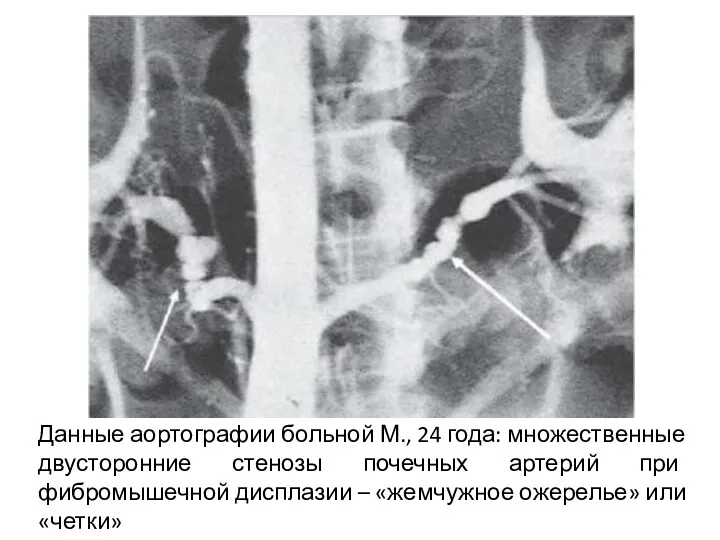
- 14. Данные аортографии больной М., 24 года: множественные двусторонние стенозы почечных артерий при фибромышечной дисплазии – «жемчужное
- 15. Лечение вазоренальной АГ Комбинированная терапия: АК, диуретики, могут также приниматься препараты, блокирующие РААС (при одностороннем стенозе
- 16. Эндокринные Надпочечниковые Тиреоидные и паратиреоидные Гипофизарные
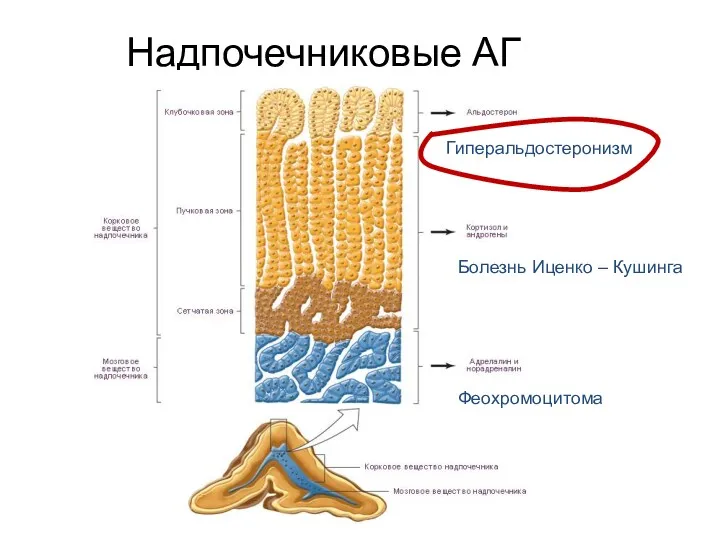
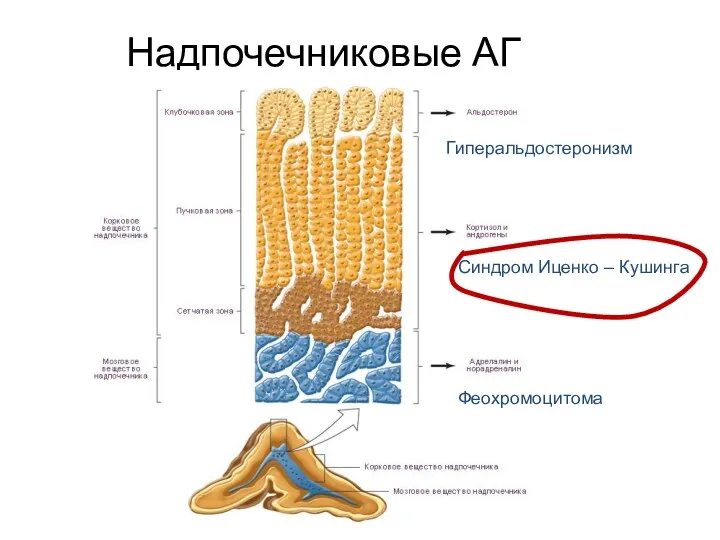
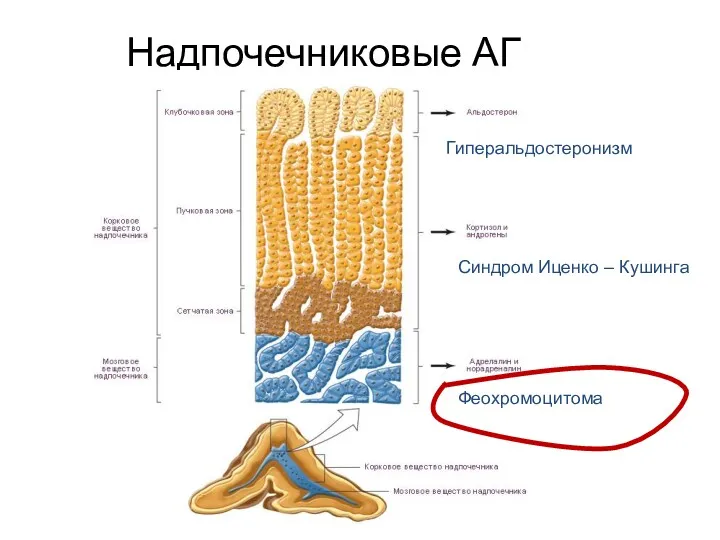
- 18. Надпочечниковые АГ Гиперальдостеронизм Болезнь Иценко – Кушинга Феохромоцитома
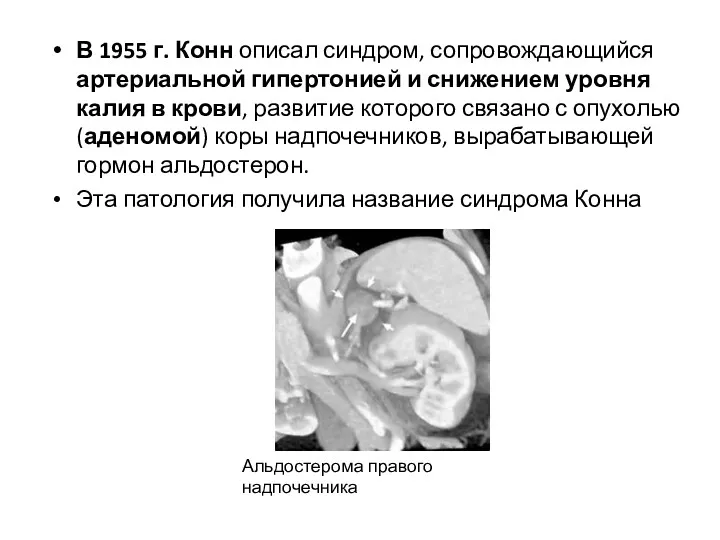
- 19. В 1955 г. Конн описал синдром, сопровождающийся артериальной гипертонией и снижением уровня калия в крови, развитие
- 20. Первичный гиперальдостеронизм (ПГА) Определение Совокупность нарушений, при которых производство альдостерона значительно повышено, относительно автономно от основных
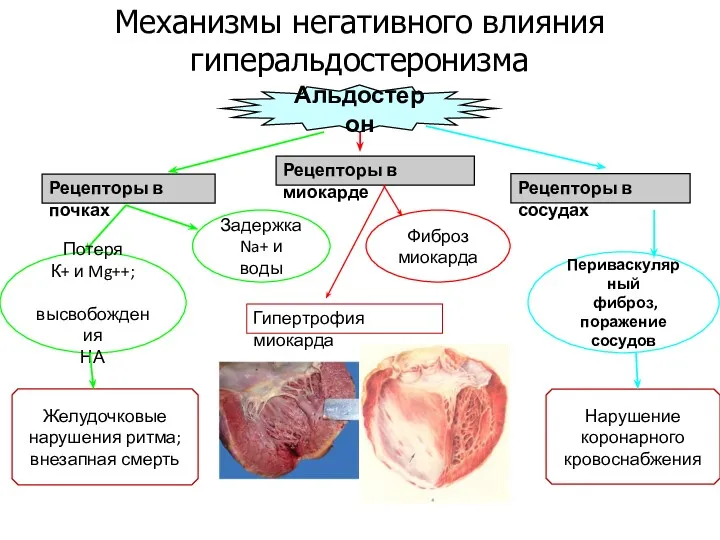
- 21. Рецепторы в почках Альдостерон Рецепторы в миокарде Рецепторы в сосудах Потеря К+ и Mg++; высвобождения НА
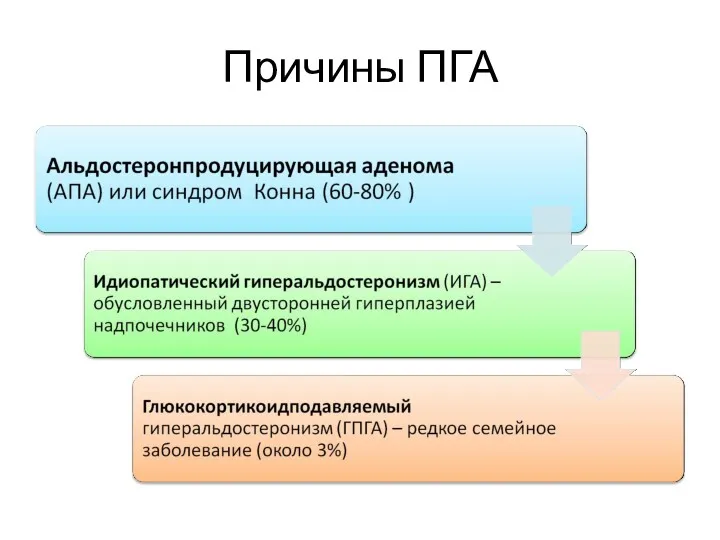
- 22. Причины ПГА
- 23. Клинические проявления ПГА Сердечно-сосудистый синдром Нейромышечный синдром Почечный синдром
- 24. Клинические проявления ПГА Сердечно-сосудистый синдром: артериальная гипертензия и ее проявления Встречается практически у 100% больных ПГА!
- 25. Клинические проявления ПГА Нейро-мышечный синдром Мышечная слабость, утомляемость, судороги в мышцах В тяжелых случаях: парезы и
- 26. Клинические проявления ПГА Почечный синдром: Изменение функции почечных канальцев в условиях гипокалиемии Полиурия, изогипостенурия, никтурия
- 27. Обратите внимание! Указанные выше симптомы могут иметь непостоянный, преходящий характер Единственным постоянным синдромом ПГА является АГ
- 28. Рекомендовано проведение диагностики ПГА у следующих групп пациентов (2А): со стабильно повышенным АД>150 мм рт. ст.
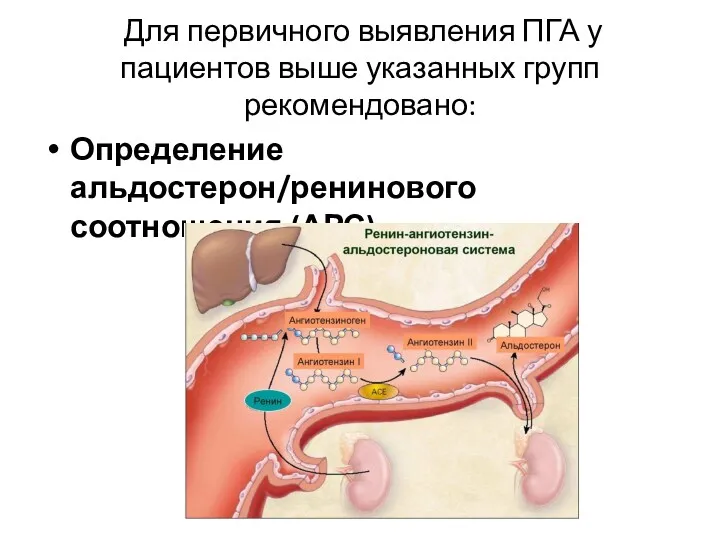
- 29. Для первичного выявления ПГА у пациентов выше указанных групп рекомендовано: Определение альдостерон/ренинового соотношения (АРС)
- 30. Влияние лекарств на АРС Отменить на 4 недели до исследования: спиронолактон, эплеренон, триамтерен, амилорид Оменить на
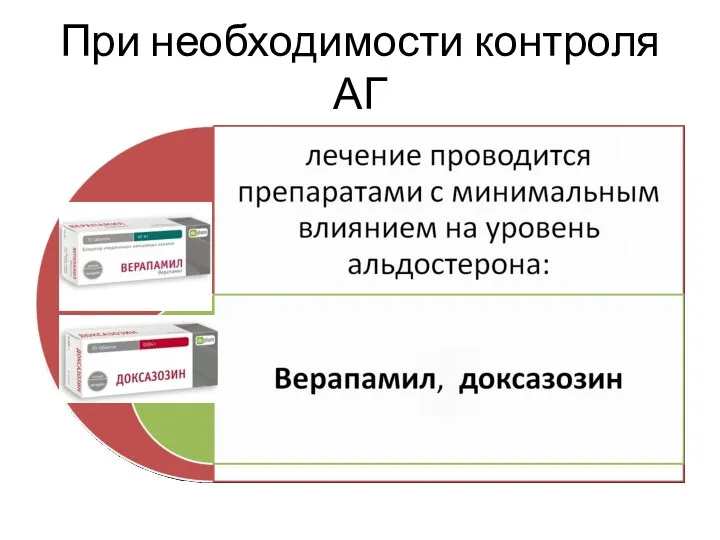
- 31. При необходимости контроля АГ
- 32. Диагноз ПГА считается установленным без проведения дальнейшего подтверждающего тестирования При сочетании: спонтанной гипокалиемии, неопределяемого уровня ренина
- 33. ПГА считается подтвержденным при Соотношении А(нг/дл)/Р (нг/мл) более 50 нг/дл Результат АРС менее 20 нг/дл исключает
- 34. Подтверждающие тесты Тест c пероральной натриевой нагрузкой, Нагрузочный тест с физиологическим раствором (ТФР), Подавляющий тест с
- 35. Диагностика формы ПГА Рекомендовано: проведение КТ надпочечников для определения подтипа ПГА и исключения адренокортикального рака
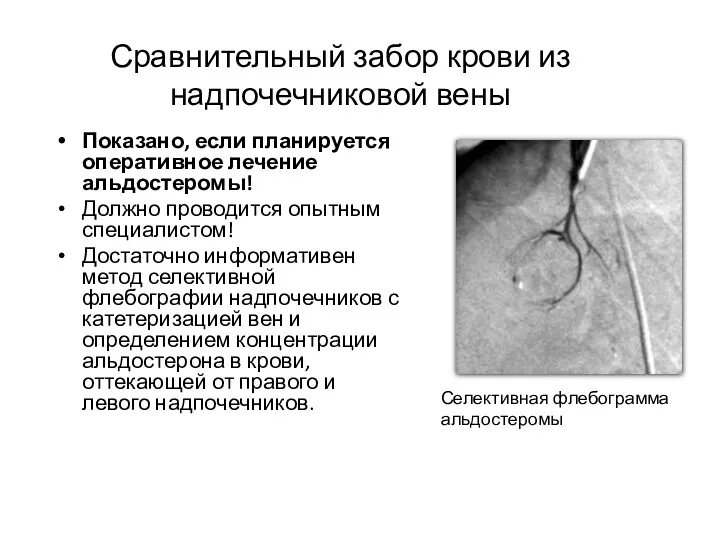
- 36. Сравнительный забор крови из надпочечниковой вены Показано, если планируется оперативное лечение альдостеромы! Должно проводится опытным специалистом!
- 37. Генетическое тестирование на глюкокортикоид-зависимый ПГА Проводится: у больных с дебютом ПГА в возрасте до 20 лет
- 38. Лечение альдостеронпродуцирующей аденомы Эндоскопическая адреналэктомия В предоперационном периоде, а также при отказе больных от хирургического лечения:
- 39. Лечение идиопатического гиперальдостеронизма При двусторонней гиперплазии надпочечников рекомендовано вести больных с применением антагонистов минералкортикоидных рецепторов (АМКР):
- 40. Лечение глюкокортикоидподавляемого гиперальдостеронизма Предпочтительно использование синтетических глюкокортикоидов: Дексаметазон или преднизолон Прием ночью для эффективной супрессии утреннего,
- 41. Надпочечниковые АГ Гиперальдостеронизм Синдром Иценко – Кушинга Феохромоцитома
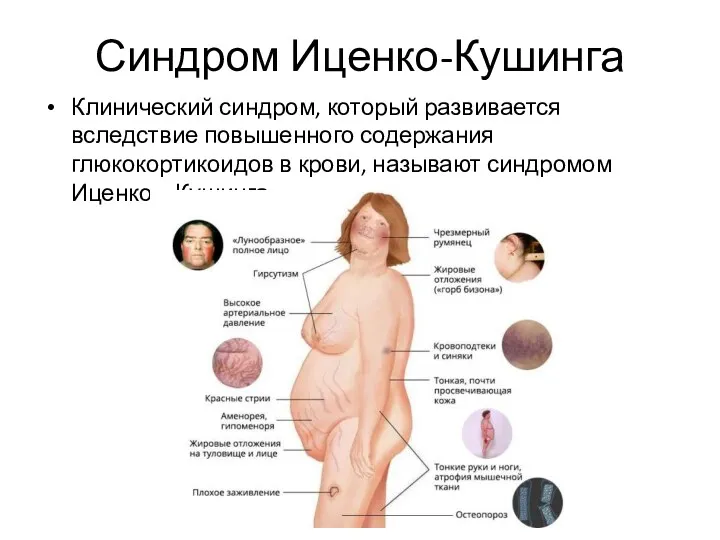
- 43. Синдром Иценко-Кушинга Клинический синдром, который развивается вследствие повышенного содержания глюкокортикоидов в крови, называют синдромом Иценко –
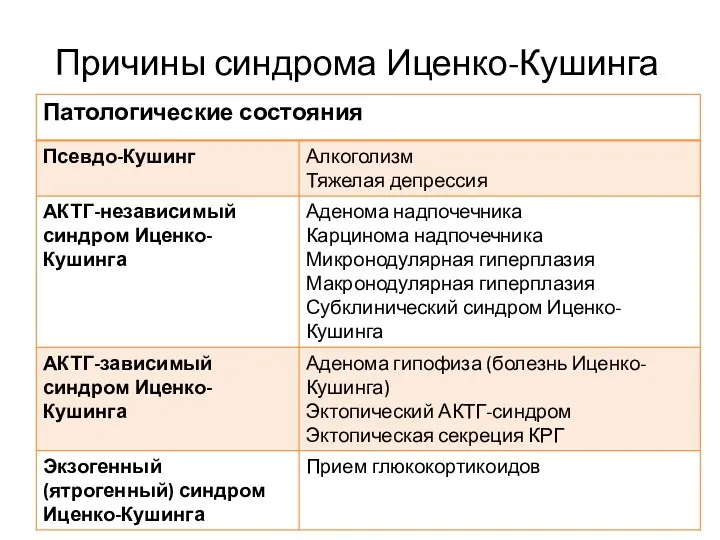
- 44. Причины синдрома Иценко-Кушинга
- 45. Клинические признаки
- 46. Клинические признаки
- 47. Скрининговые тесты исследование кортизола в суточной моче (проводится двукратно для верификации гиперкортизолизма, если не сочетается с
- 48. Малый ночной подавляющий дексаметозоновый тест Протокол пробы: в 23.00 пациент принимает 1 мг Дексаметазона в 8.00
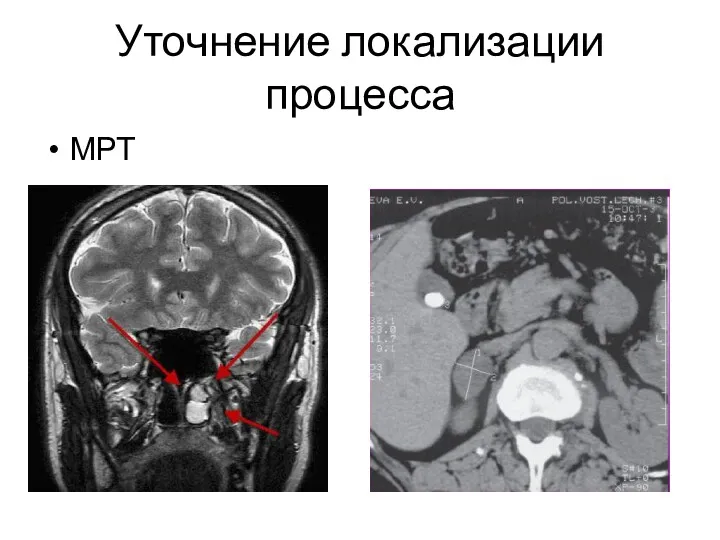
- 49. Уточнение локализации процесса МРТ
- 50. После того как локализован первичный патологический процесс, вызвавший гиперпродукцию кортизола, исследуют его природу, что и представляет
- 51. Тактика Определяется консилиумом врачей с обязательным участием эндокринолога; Лечение как правило оперативное
- 52. Надпочечниковые АГ Гиперальдостеронизм Синдром Иценко – Кушинга Феохромоцитома
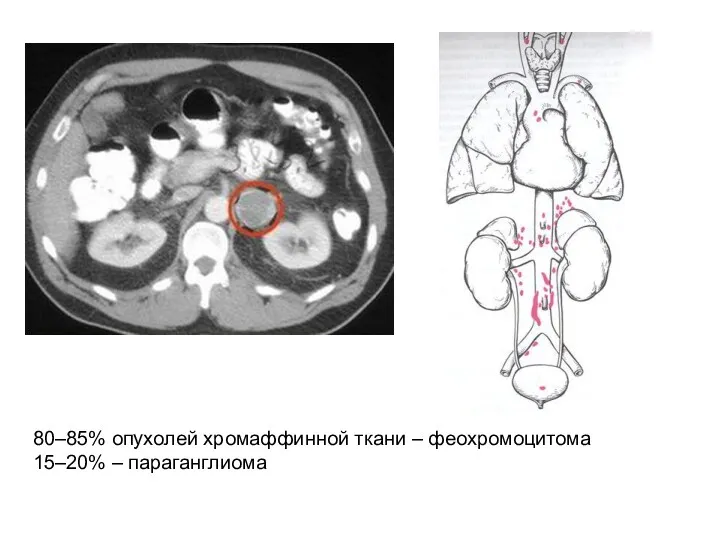
- 53. Феохромоцитома (ФХЦ) Феохромоцитома – это опухоль мозгового слоя надпочечника, состоящая из хромаффинных клеток, продуцирующая катехоламины (адреналин,
- 54. 80–85% опухолей хромаффинной ткани – феохромоцитома 15–20% – параганглиома
- 55. Показания для диагностики феохромоцитомы симптомы ФХЦ/ПГ, особенно пароксизмального типа (артериальная гипертензия (АГ), тахикардия, головная боль, профузная
- 56. гипертензия устойчивая (60 %), устойчивая + пароксизмальная (50 %), пароксизмальная(30 %), головные боли (80 %), ортостатические
- 57. Клинические симптомы (2) В 10 % определяется генетическая предрасположенность к опухоли, при этом характерно ее сочетание
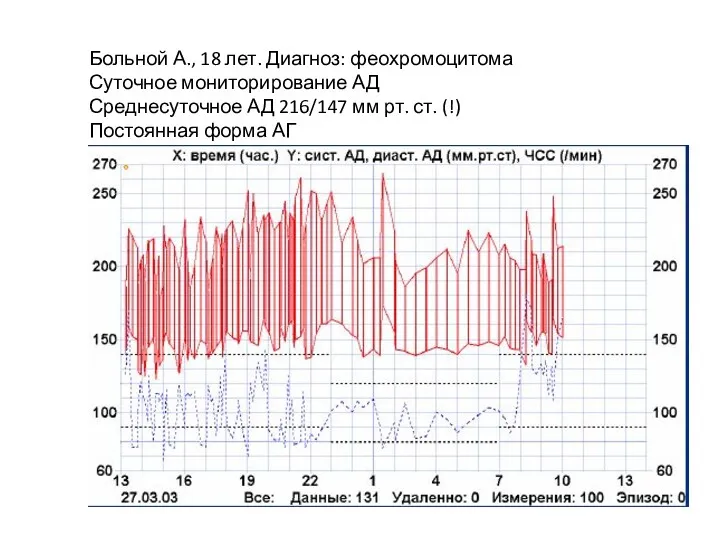
- 58. Больной А., 18 лет. Диагноз: феохромоцитома Суточное мониторирование АД Среднесуточное АД 216/147 мм рт. ст. (!)
- 59. Диагностика Метод первичной диагностики ФХЦ/ПГ: определение свободных метанефринов плазмы или фракционированных метанефринов суточной мочи
- 60. Диагностика Всем пациентам с положительным результатом тестирования необходимо углубленное обследование для исключения или подтверждения ФХЦ/ПГ: Сцинтиграфия
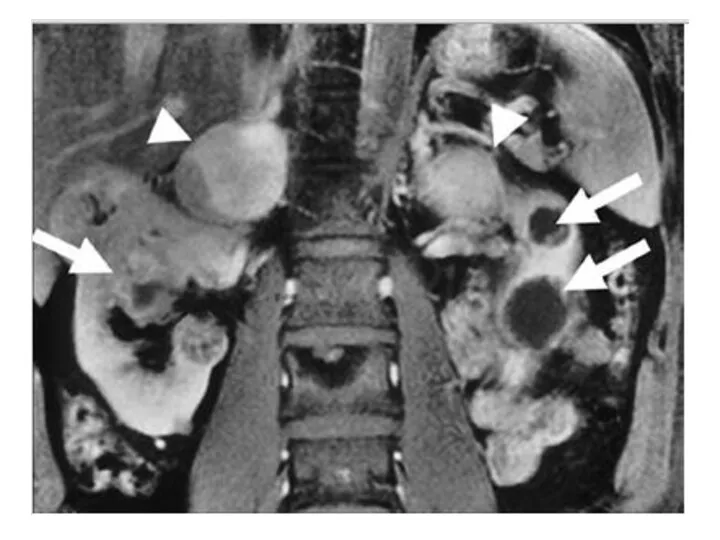
- 61. Топическая диагностика ФХЦ/ПГ Только при наличии лабораторных данных о диагностически значимом повышении метанефринов! МРТ: при параганглиомах
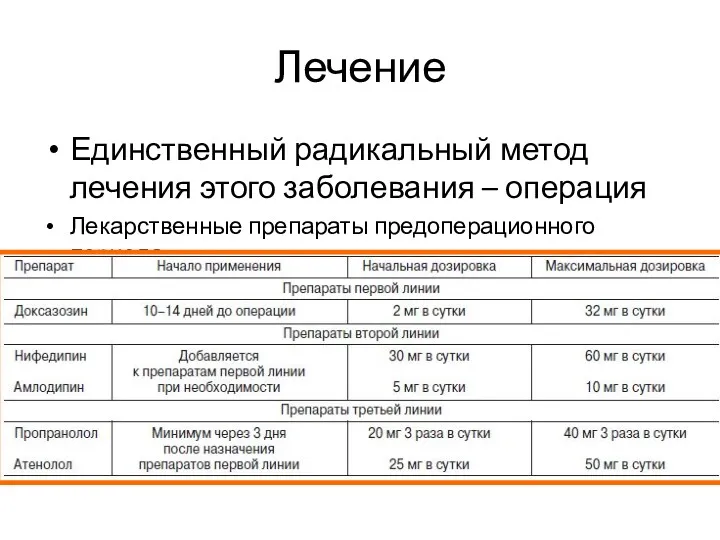
- 63. Лечение Единственный радикальный метод лечения этого заболевания – операция Лекарственные препараты предоперационного периода
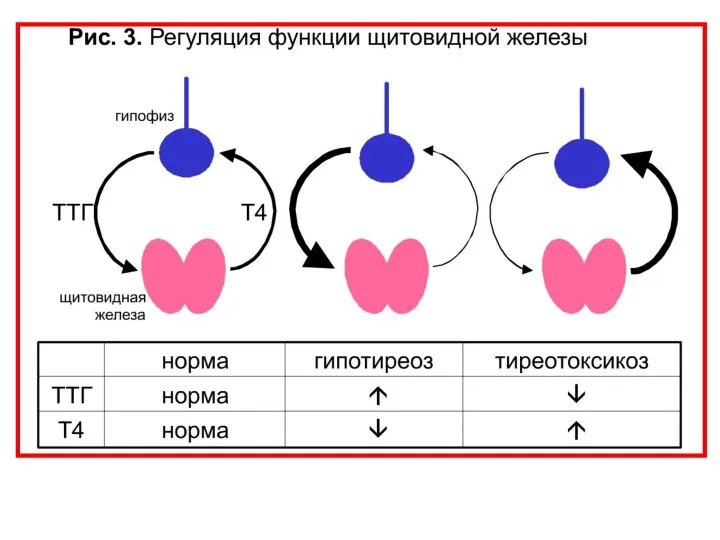
- 64. Артериальные гипертензии при заболеваниях щитовидной железы Гипертония может наблюдаться при тиреотоксикозе при гипотиреозе
- 66. Обследование пациентов с заболеваниями щитовидной железы Изучение анамнеза и клиники Пальпация щитовидной железы Ультразвуковое исследование Гормональное
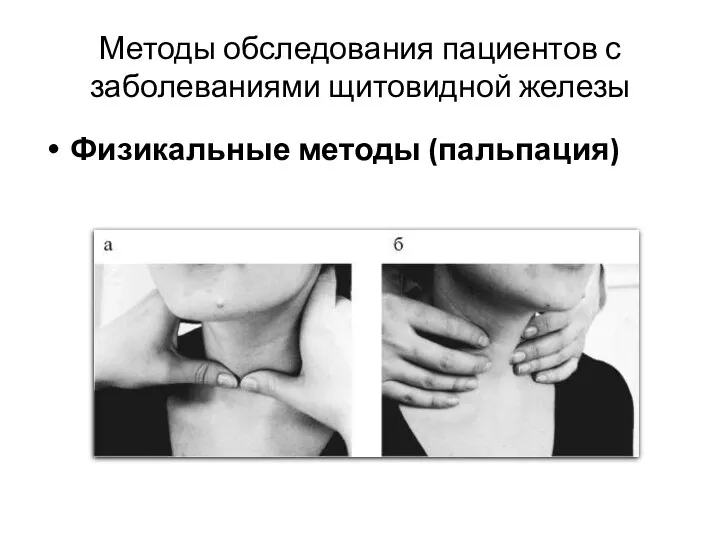
- 67. Методы обследования пациентов с заболеваниями щитовидной железы Физикальные методы (пальпация)
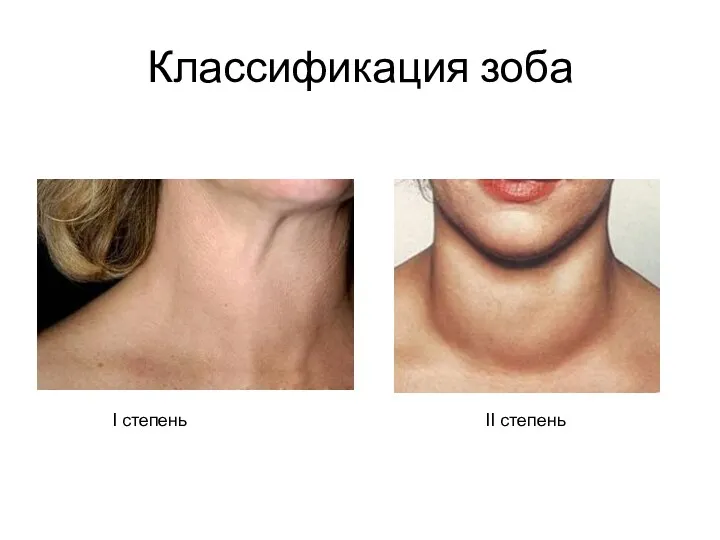
- 68. Классификация зоба по ВОЗ: (осмотр + пальпация)
- 69. Классификация зоба І степень ІІ степень
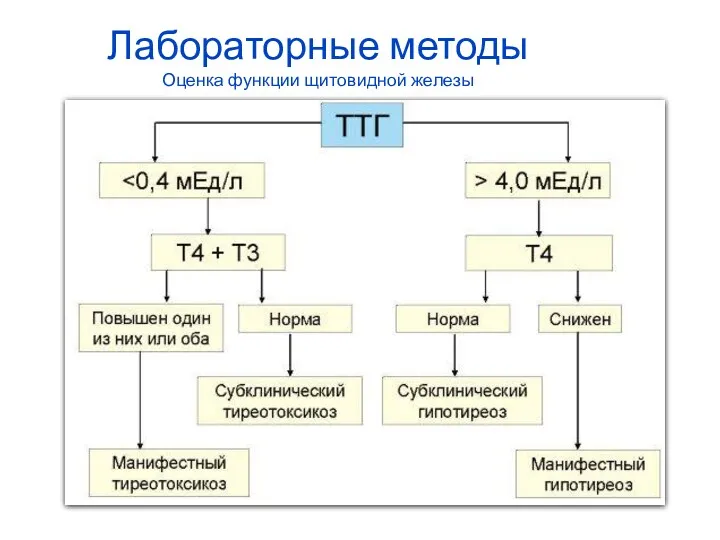
- 70. Лабораторная диагностика ТТГ основной, необходимый и, как правило достаточный тест для оценки функции ЩЖ Более информативно
- 71. Лабораторные методы Оценка функции щитовидной железы
- 72. Диагностика аутоиммунных заболеваний ЩЖ Антитела к тиреоглобулину (АТ-ТГ); Антитела к тиреоидной пероксидазе (АТ-ТПО) (у 70-90 %
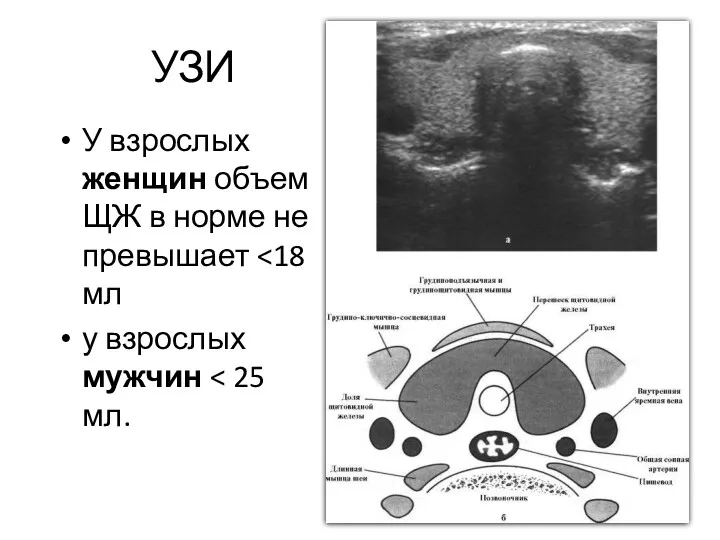
- 73. Ультразвуковое исследование щитовидной железы Показания: Не должно проводиться с целью «скрининга» Увеличение железы по данным пальпации
- 74. УЗИ У взрослых женщин объем ЩЖ в норме не превышает у взрослых мужчин
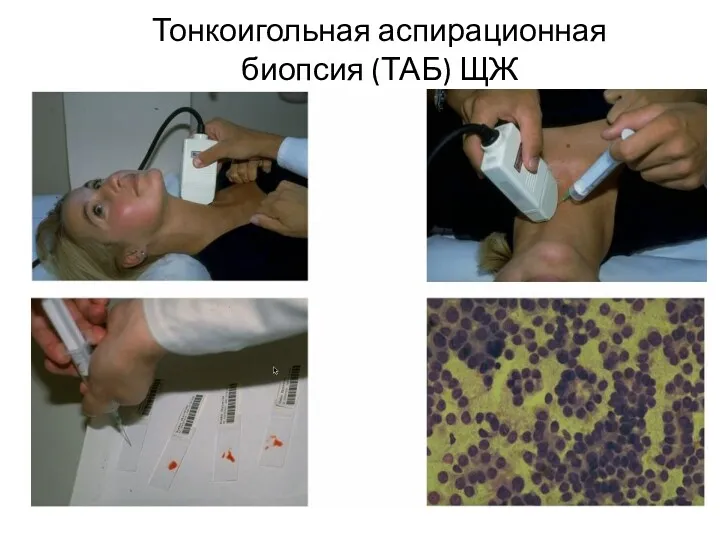
- 75. Тонкоигольная аспирационная биопсия (ТАБ) ЩЖ
- 76. Тонкоигольная аспирационная биопсия (ТАБ) ЩЖ Показана при всех пальпируемых узловых образованиях, а также при образованиях, превышающих
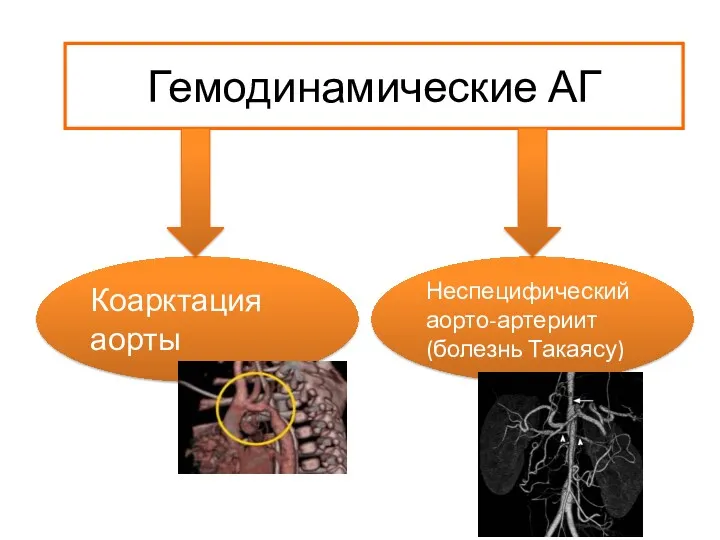
- 77. Гемодинамические АГ Коарктация аорты Неспецифический аорто-артериит (болезнь Такаясу)
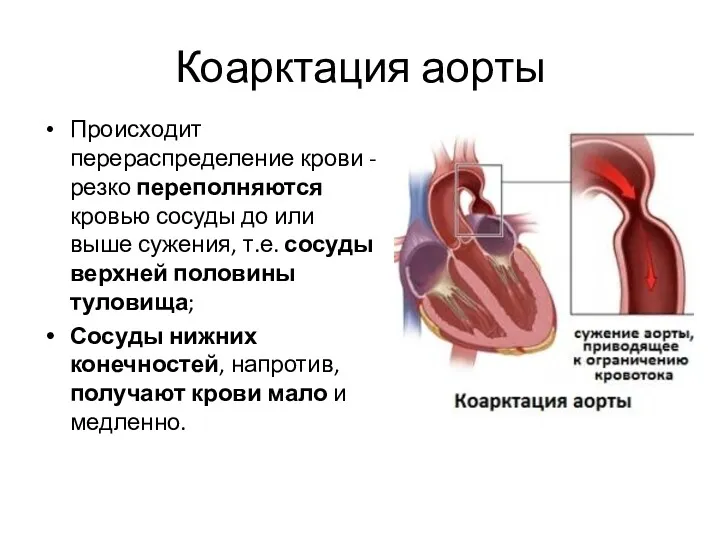
- 78. Коарктация аорты Происходит перераспределение крови - резко переполняются кровью сосуды до или выше сужения, т.е. сосуды
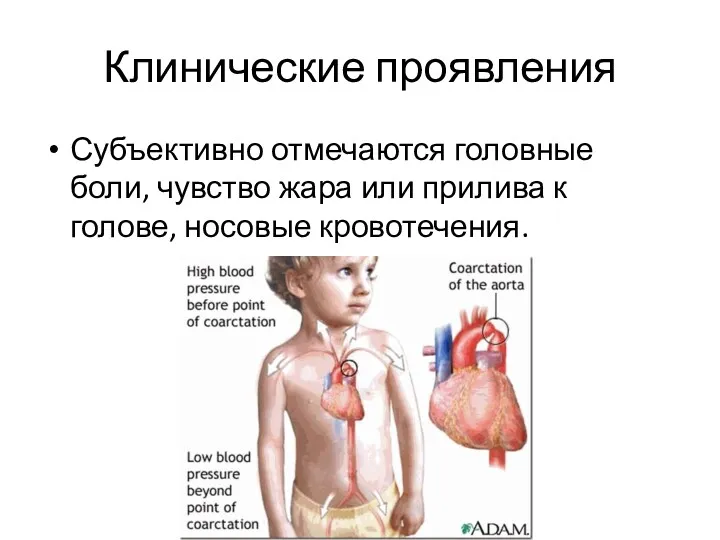
- 79. Клинические проявления Субъективно отмечаются головные боли, чувство жара или прилива к голове, носовые кровотечения.
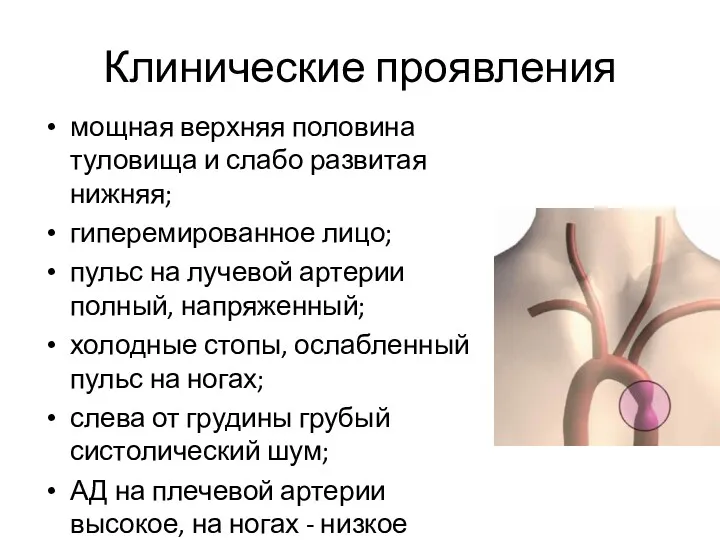
- 80. Клинические проявления мощная верхняя половина туловища и слабо развитая нижняя; гиперемированное лицо; пульс на лучевой артерии
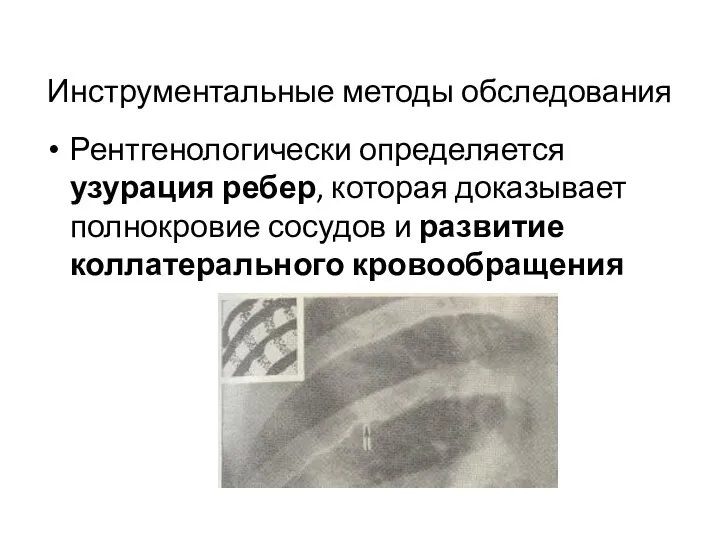
- 81. Инструментальные методы обследования Рентгенологически определяется узурация ребер, которая доказывает полнокровие сосудов и развитие коллатерального кровообращения
- 82. Инструментальные методы обследования ЭКГ, ЭхоКГ - гипертрофия левого желудочка, обусловленная артериальной гипертензией Диагноз коарктации аорты окончательно
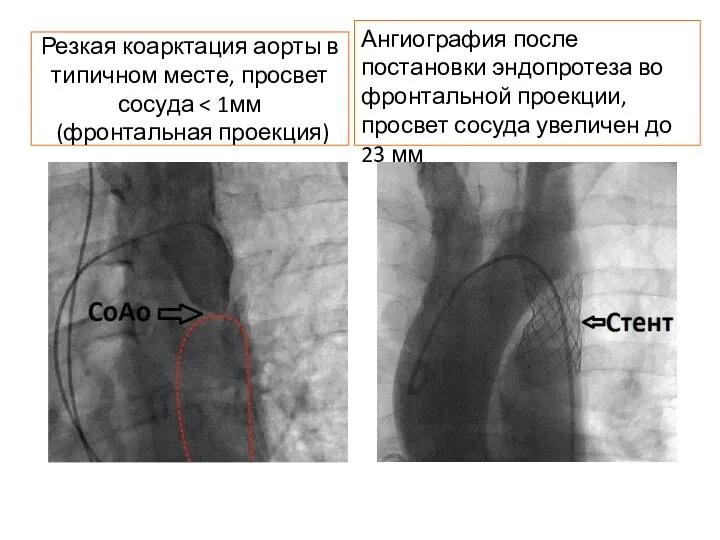
- 83. Резкая коарктация аорты в типичном месте, просвет сосуда Ангиография после постановки эндопротеза во фронтальной проекции, просвет
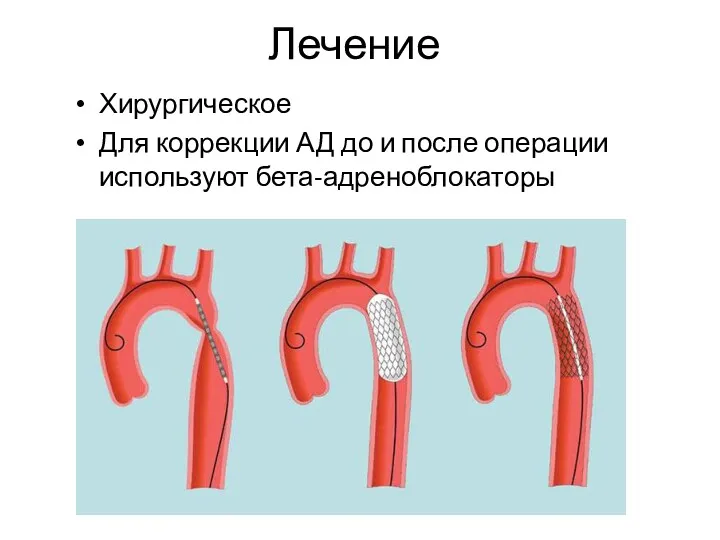
- 84. Лечение Хирургическое Для коррекции АД до и после операции используют бета-адреноблокаторы
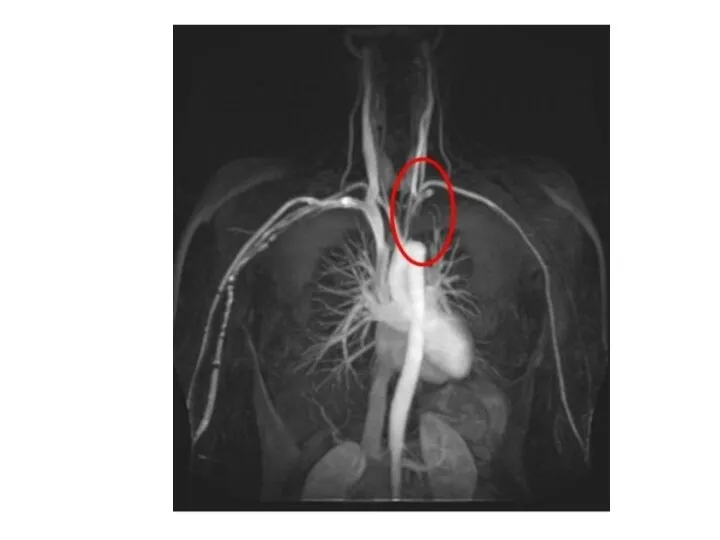
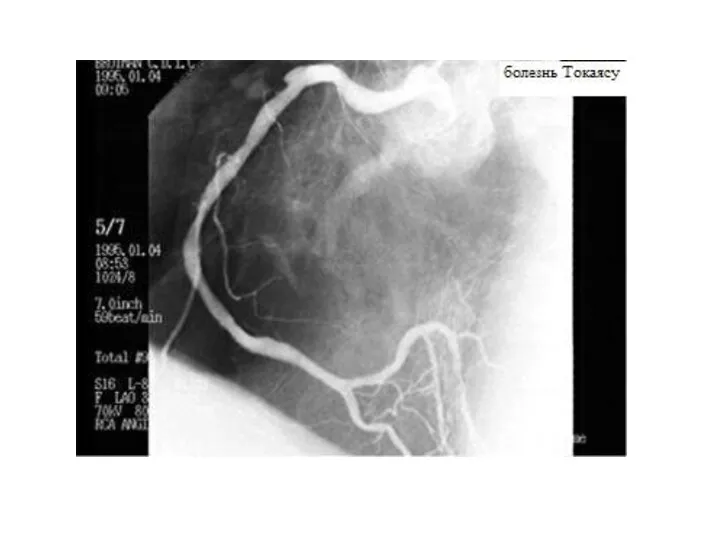
- 85. Синдром Такаясу (неспецифический аортоартериит) Относится к группе системных васкулитов Характеризуется развитием в стенке крупных артерий продуктивного
- 88. Нейрогенные АГ Повышение внутричерепного давления Опухоль мозга Энцефалит Тотальный паралич конечностей (квадриплегия) Острая порфирия Отравление свинцом
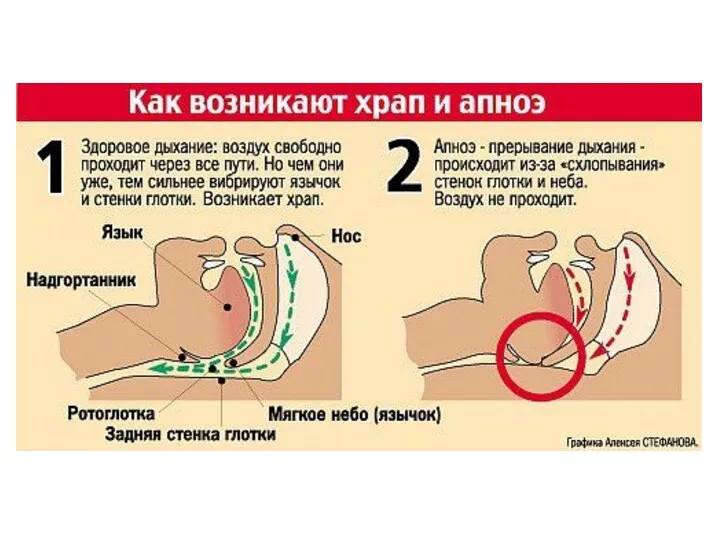
- 89. Синдром апноэ во время сна Термином “сонное или ночное апноэ” определяют синдром полного прекращения дыхания во
- 91. На наличие СОАС должны быть обследованы Пациенты с АГ и ожирением С резистентностью к антигипертензивной терапии
- 92. беспокойный, неосвежающий сон; учащенное ночное мочеиспускание; дневная сонливость; разбитость, головные боли по утрам; хроническая усталость; снижение
- 93. Полисомнография включает одновременную регистрацию во время сна электроэнцефало-, электроокуло- электромиограммы, чтобы оценить: структуру сна, поток дыхания
- 94. Оценка степени тяжести СОАС Рассчитывают индекс апное/гипопное за один час ночного сна. Легкое течение – от
- 95. Лечение снижение веса; отказ от курения; отказ от приема транквилизаторов и снотворных препаратов; мероприятия направленные на
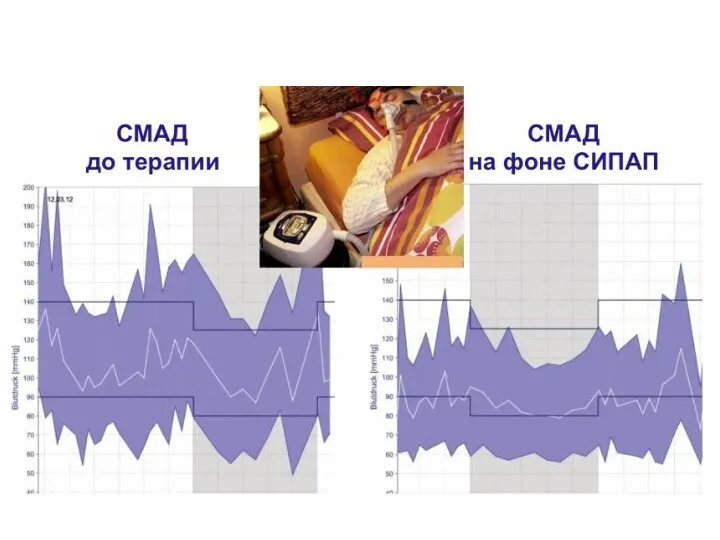
- 96. Лечение Основной метод лечения больных с СОАС – создание постоянного положительного давления воздуха в дыхательных путях
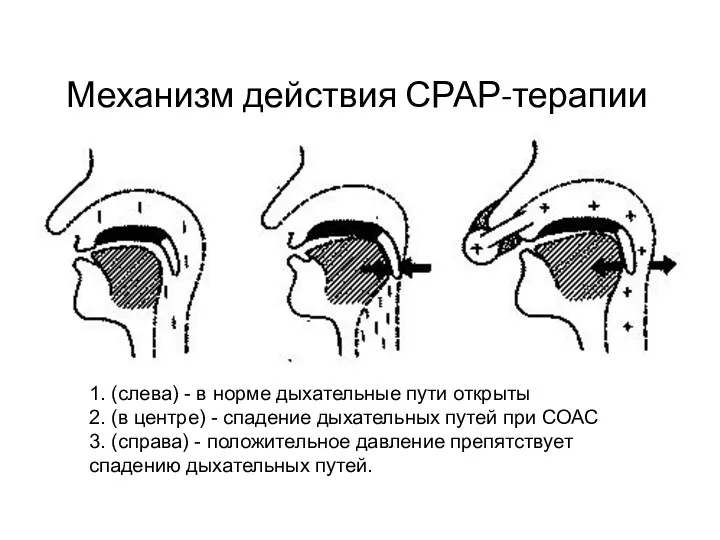
- 97. Механизм действия СРАР-терапии 1. (слева) - в норме дыхательные пути открыты 2. (в центре) - спадение
- 99. Средства которые могут повлиять на контроль АД К лекарственным средствам способным повысить АД относятся: Ненаркотические анальгетики
- 100. Представленный спектр вторичных форм АГ включает не только наиболее часто выявляемые почечные симптоматические АГ, но и
- 102. Скачать презентацию
























































 Противовирусные средства
Противовирусные средства Алкогольная болезнь печени. Современный взгляд на проблему
Алкогольная болезнь печени. Современный взгляд на проблему Современные методы лечения сахарного диабета: инсулиновая помпа
Современные методы лечения сахарного диабета: инсулиновая помпа ВИЧ. СПИД
ВИЧ. СПИД Цирроз печени
Цирроз печени Медико-статистикалық ақпараттық жүйе- ҚР-ның медициналық ұйымдардың бәсекелестік қабілетіне әсер етуші тетік
Медико-статистикалық ақпараттық жүйе- ҚР-ның медициналық ұйымдардың бәсекелестік қабілетіне әсер етуші тетік Клетчаточные пространства головы и шеи
Клетчаточные пространства головы и шеи История становления отечественной дефектологии
История становления отечественной дефектологии Структура психиатрической службы в РФ. Организация психиатрической службы. Законы о психиатрической помощи
Структура психиатрической службы в РФ. Организация психиатрической службы. Законы о психиатрической помощи Мостовидные протезы
Мостовидные протезы Организационные вопросы онкологической помощи в Российской Федерации
Организационные вопросы онкологической помощи в Российской Федерации Остеоартроз. Фактори ризику
Остеоартроз. Фактори ризику Физическое развитие ребёнка
Физическое развитие ребёнка Іріңді паротит. Мастит. Парапроктит, лимфангаит, лимфаденит, тромбофлебит
Іріңді паротит. Мастит. Парапроктит, лимфангаит, лимфаденит, тромбофлебит Осложнения лекарственной терапии. Побочные действия и токсические свойства лекарств
Осложнения лекарственной терапии. Побочные действия и токсические свойства лекарств Спадкові та хромосомні захворювання. Обстеження дітей з патологією
Спадкові та хромосомні захворювання. Обстеження дітей з патологією Құрастырушыларды жоспарлау және бағалау. Денсаулық сақтаудағы мемлекеттiк және өріптестік
Құрастырушыларды жоспарлау және бағалау. Денсаулық сақтаудағы мемлекеттiк және өріптестік Особенности проведения предоперационной подготовки и раннего послеоперационного периода у пациентов с эндокринной патологией
Особенности проведения предоперационной подготовки и раннего послеоперационного периода у пациентов с эндокринной патологией Демиелинизирующие заболевания ЦНС
Демиелинизирующие заболевания ЦНС Қазіргі балалар хирургиясындағы науқастарға болжам мен реабилитация
Қазіргі балалар хирургиясындағы науқастарға болжам мен реабилитация Аневризма аорты
Аневризма аорты Анатомо-физиологические особенности недоношенного ребенка. Особенности ухода и организация выхаживания
Анатомо-физиологические особенности недоношенного ребенка. Особенности ухода и организация выхаживания Медицинская реабилитация при пневонии
Медицинская реабилитация при пневонии Тренинг по перемещению
Тренинг по перемещению Циркадные ритмы
Циркадные ритмы Иммуннобиологические препараты
Иммуннобиологические препараты Простатит. Факторы, способствующие развитию простатита
Простатит. Факторы, способствующие развитию простатита Понятия здоровья и болезни в религиозных культурах
Понятия здоровья и болезни в религиозных культурах