Содержание
- 2. Цирроз печени (ЦП) – диффузное воспалительно-дистрофическое заболевание печени, характеризующееся массивным фиброзом, нарушением архитектоники печеночной дольки с
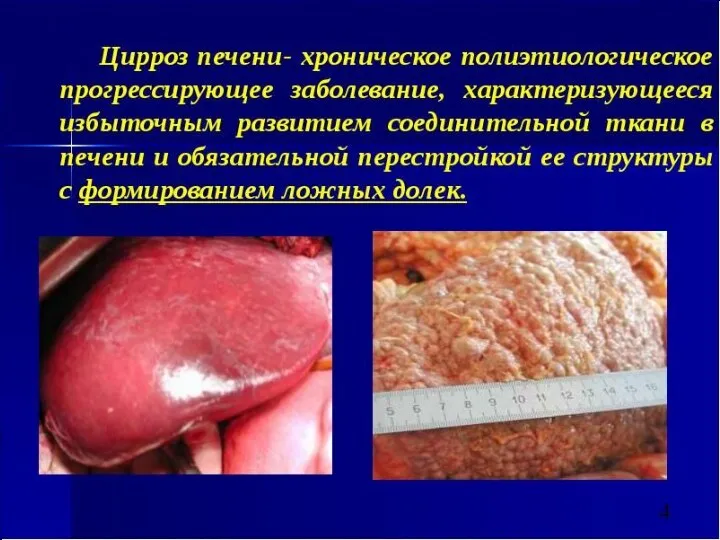
- 4. Определение. Цирроз печени - конечная стадия ее хронических болезней, характеризующаяся нарушением архитектоники долькового строения паренхимы органа,
- 5. Этиология. хронические вирусные гепатиты В, С, Б, аутоиммунные гепатиты, алкоголизм. хронические гепатиты при приеме медикаментов (цитостатики,
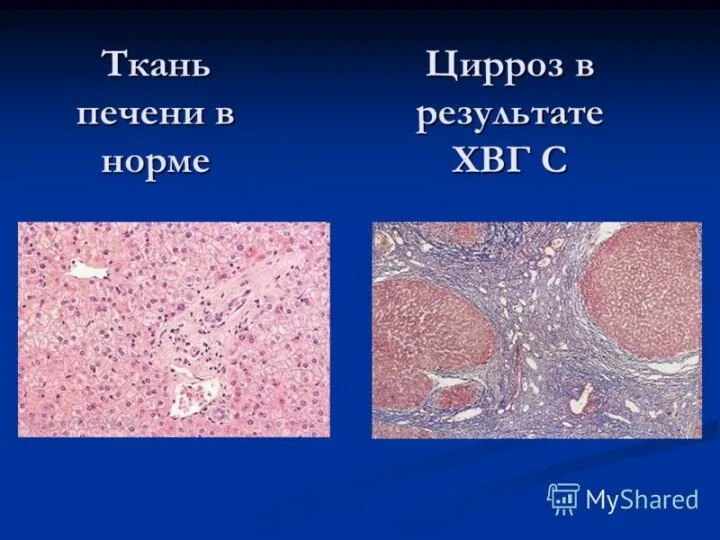
- 6. Патогенез. Ведущий пусковой механизм цирроза печени - мостовидные некрозы ее паренхимы. На месте погибших геатоцитов развивается
- 22. Клиника. В начальном периоде слабость, утомляемость, раздражительность, бессонница, плохое настроение, тупые боли в правом подреберье, тошнота,
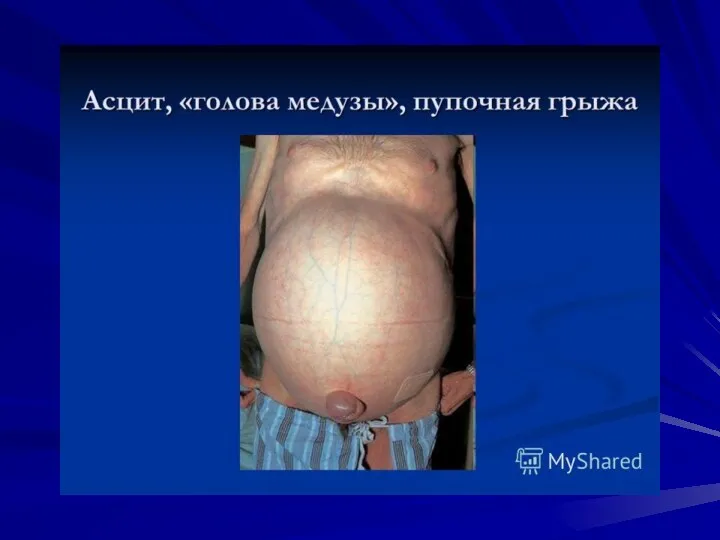
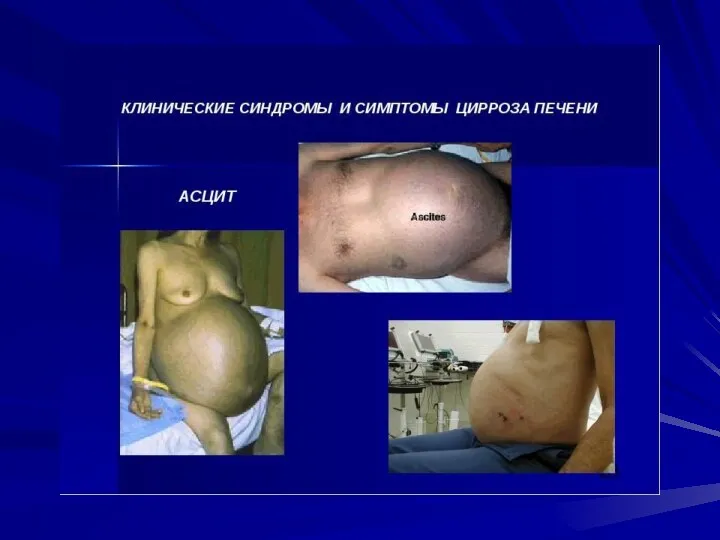
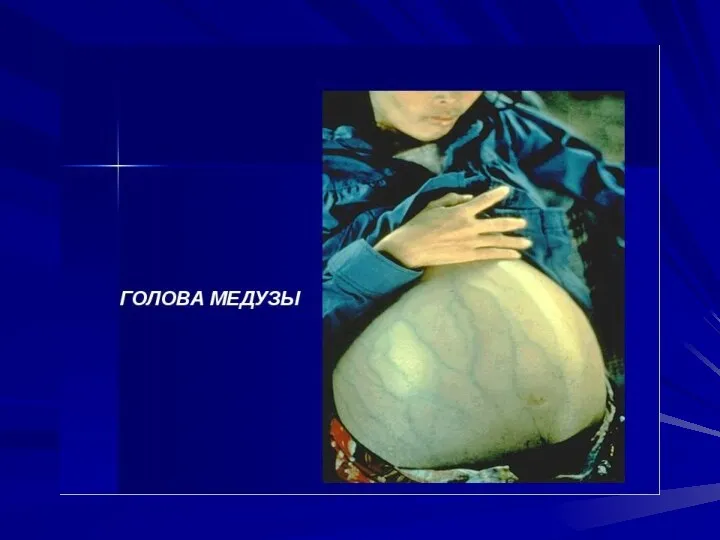
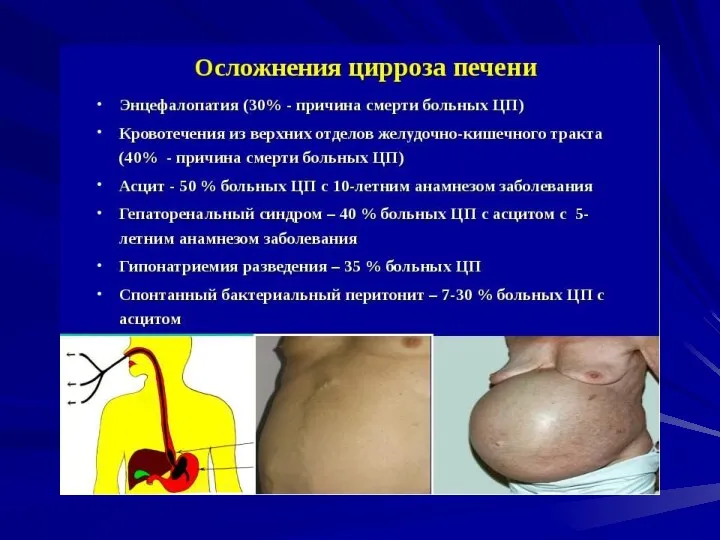
- 23. В периоде развернутых клинических проявлений: синдром портальной гипертензии (спленомегалия, асцит, варикозные вены нижней трети пищевода и
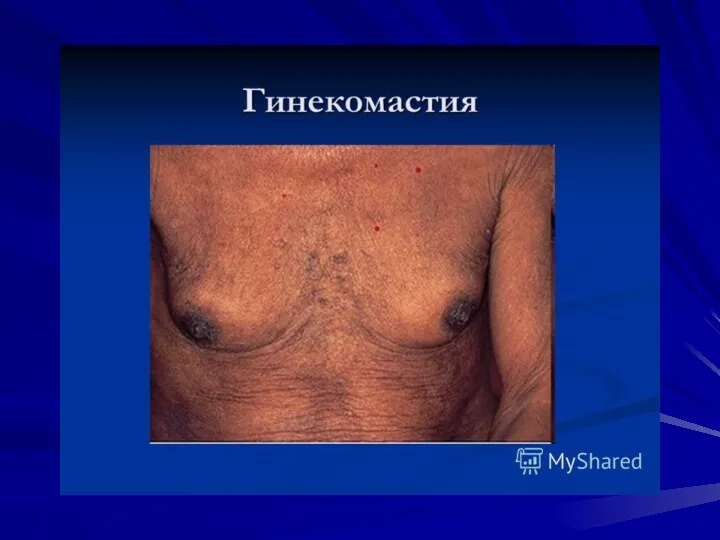
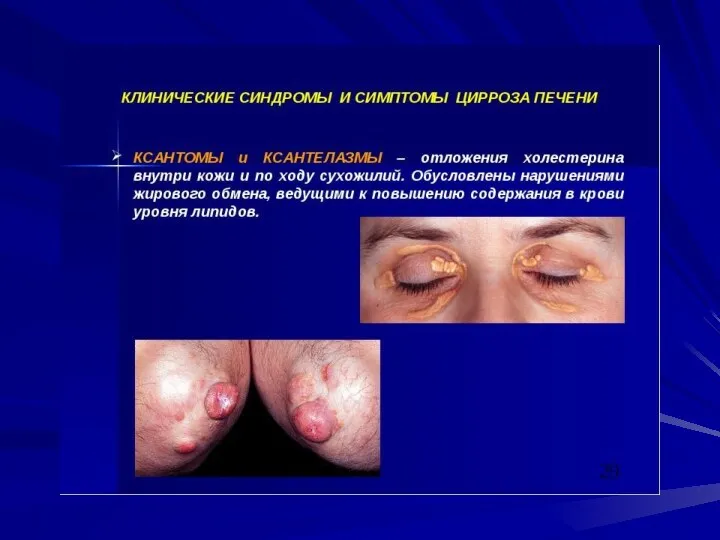
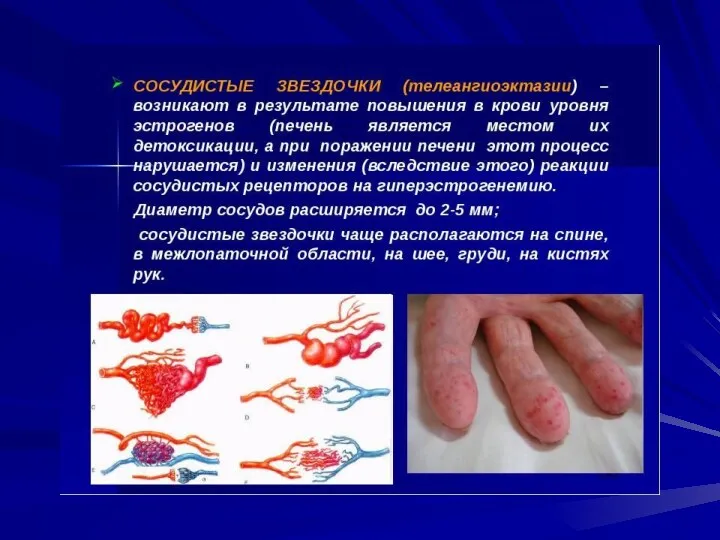
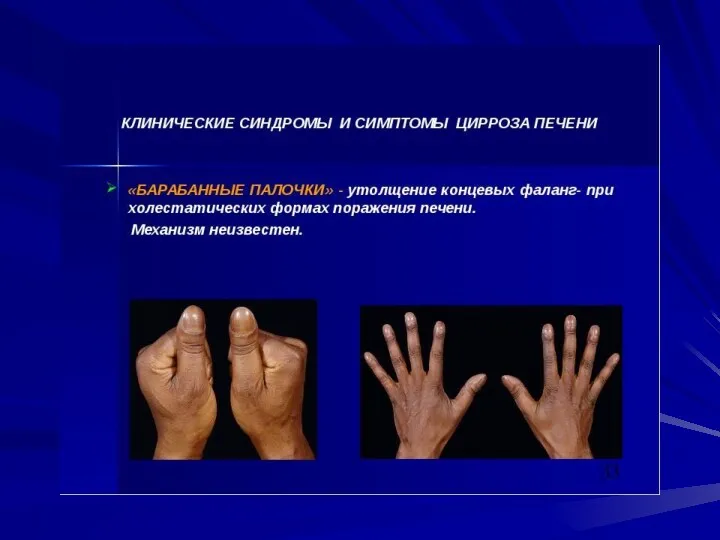
- 24. гиперспленизм (увеличение селезенки, лейкопения, тромбоцитопения, анемия); язвы и эрозии желудочно-кишечного тракта, панкреатиты с синдромом диареистеатореи; дистрофия
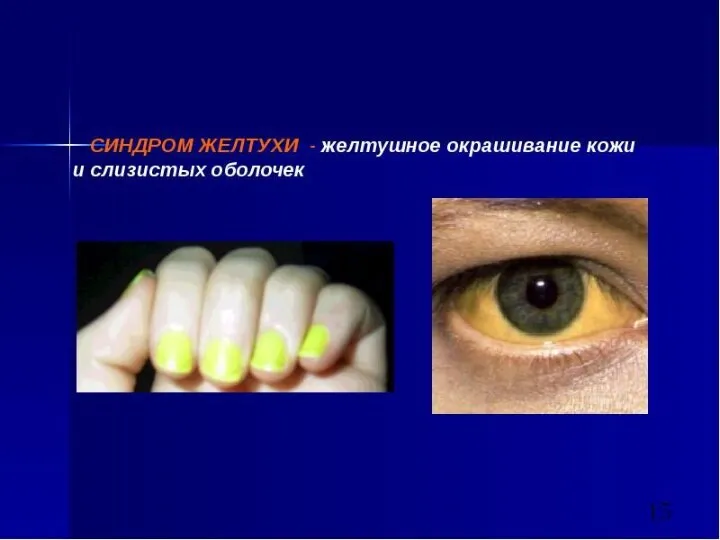
- 25. Терминальная стадия: - некорригируемые желтуха, портальная гипертензия, гиперспленизм; - энцефалопатия (ступор, сопор, печеночная кома); - гепаторенальный
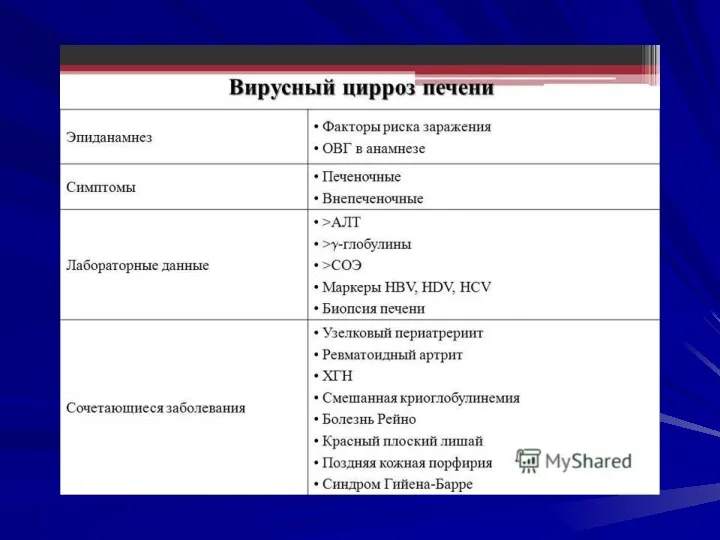
- 28. Вирусный цирроз печени может развиться уже через 8-24 мес. от начала вирусного гепатита (при наличии мостовидных
- 30. Алкогольный цирроз печени. Факторы риска: генетически обусловленная низкая активность фермента алкогольдегидрогеназы, алиментарная недостаточность (малое потребление белка,
- 35. Цирроз печени в исходе аутоиммунного гепатита. Цирроз формируется через 2-5 лет от начала гепатита (в нелеченных
- 59. При лабораторном исследовании наиболее выражен синдром печеночно-клеточной недостаточности, проявляющийся гипоальбуминемией, уменьшением синтеза факторов свертывания крови, что
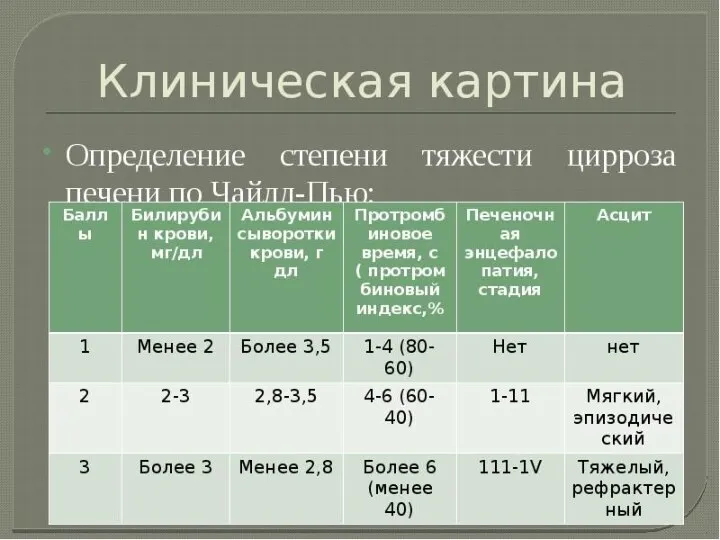
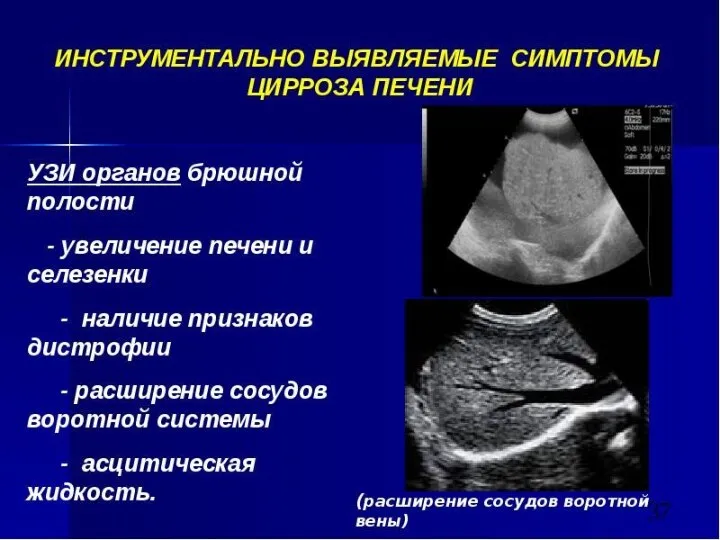
- 60. 3 стадии портальной гипертензии I. Компенсированная: - тяжесть в правом подреберье и метеоризм. - на УЗИ
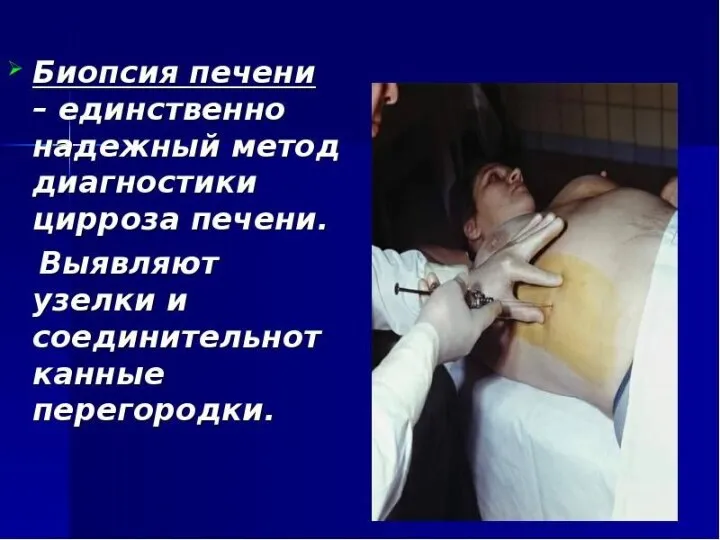
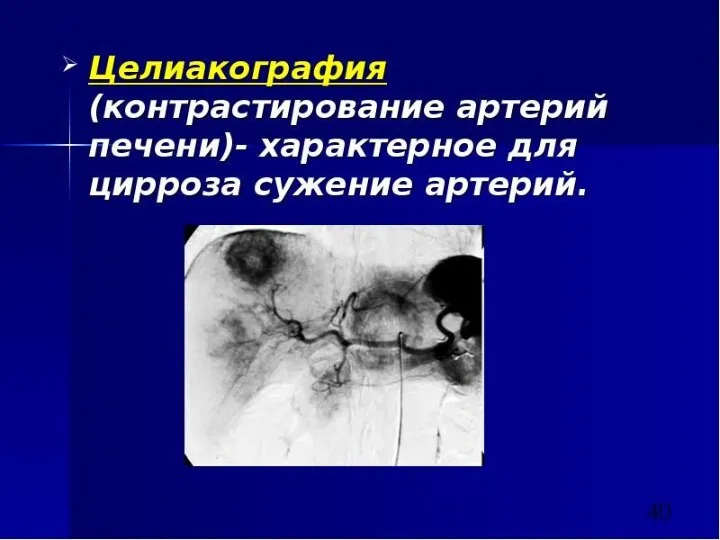
- 61. В диагностике ЦП используется: Рентгенологическое исследование пищевода и желудка RRS – геморроидальные вены КТ МРТ Лапароскопия
- 70. В терапии цирроза печени применяются препараты, воздействующие на этиологические факторы: - Вирусы гепатита В и С
- 71. СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ ЦП -применение ингибиторов протонной помпы -полиферментных препаратов и препаратов “антигаз” -применение гепатопротекторов -применение препаратов,
- 74. Кровотечения из варикозно-расширенных вен (ВРВ) Кровотечения обусловлены портальной гипертензией + гипокоагуляцией и тромбоцитопенией К факторам риска
- 75. Лечебные мероприятия Перевод в отделение интенсивной терапии (контроль за гемодинамикой: АД 120/70, ЧСС 80 уд/мин) Обеспечение
- 76. Вазопрессин в/в по 20 ед в 100,0 5% р-ра глюкозы за 20 мин, а затем капельно
- 78. Спонтанный бактериальный перитонит Инфицирование микробной флорой асцитической жидкости Попадание бактерий гематогенно, транслокационно (через кишечную стенку)
- 79. Клиника Разлитая боль в брюшной полости Лихорадка, ознобы Рвота Диарея Признаки септического шока (АД 100) Почечная
- 80. Лечение Цефалоспарин 3го поколения – цефотаксим по 2 г 3 р/с в/в 7 дней (минимальная гепатотоксичность)
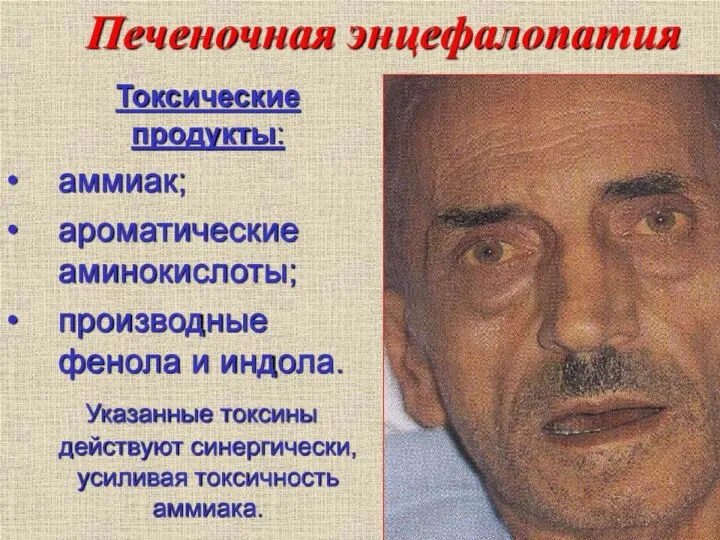
- 81. Печеночная энцефалопатия Печеночная энцефалопатия – патологическое изменение функций головного мозга в виде изменения сознания, интеллекта, поведения,
- 83. Патогенез печеночной энцефалопатии выглядит следующим образом: Эндогенные нейротоксины (АММИАК) + аминокислотный дисбаланс приводят к отеку и
- 84. Факторы, провоцирующие развитие печеночной энцефалопатии Употребление пищи, чрезмерно богатой белком Желудочно-кишечное кровотечение Быстрое удаление большого количества
- 86. Лечение Диета с ограничением белка до 20-30 г/с с постепенным увеличением на 10г каждые 3 дня
- 87. Уменьшение образования аммиака в кишечнике Назначение лактулозы (дюфалак, нормазе) Лактулоза – синтетический дисахарид, который гидролизуется бактериальными
- 88. Уменьшение аммиака в кишечнике достигается назначением антибиотиков: ципрофлоксацин 0,25 – 2р/с, норфлоксацин 400мг 2р/с, 7-10 дней,
- 89. Уменьшение образования аммиака в печени L-орнитин-L-аспартат (LoLa) – Гепамерц. Способствует обезвреживанию аммиака в печени за счет
- 90. Связывание аммиака в крови при в/в введении растворов Гепасол (нео) или гепастерил по 500мл капельно 2р
- 91. Реабилитационная терапия Больные циррозом печени наблюдаются общепрактикующим врачом или участковым терапевтом при консультации гастроэнтеролога. Кратность вызовов
- 92. Медико-социальная экспертиза. Показания для направления на МСЭК. Цирроз печени с синдромами портальной гипертензии, печеночноклеточной недостаточности малой
- 93. Советы пациенту и его семье: Режим щадящий, исключающий физические и психоэмоциональные нагрузки. Следует избегать переохлаждения, перегревания,
- 95. Скачать презентацию







































































 Реабилитация инвалидов. Услуги по профессиональной реабилитации инвалидов
Реабилитация инвалидов. Услуги по профессиональной реабилитации инвалидов Генные и хромосомные болезни
Генные и хромосомные болезни Odleżyna to miejscowa martwica tkanek
Odleżyna to miejscowa martwica tkanek Пароксизмальная тахикардия
Пароксизмальная тахикардия Организация оказания медицинской помощи детям на территории муниципального образования город Екатеринбург
Организация оказания медицинской помощи детям на территории муниципального образования город Екатеринбург Функциональная гастроэнтерология
Функциональная гастроэнтерология Врожденная умственная отсталость и геронтопсихиатрия
Врожденная умственная отсталость и геронтопсихиатрия Анализ финансовой деятельности медицинских организаций
Анализ финансовой деятельности медицинских организаций Побочное действие диуретических ЛС. Побочное действие противодиабетических и сахароснижающих ЛС
Побочное действие диуретических ЛС. Побочное действие противодиабетических и сахароснижающих ЛС Жүре пайда болған жүрек ақаулары
Жүре пайда болған жүрек ақаулары Интересные факты про беременность
Интересные факты про беременность Копия история болезни Девятковской
Копия история болезни Девятковской Острый бронхит и пневмонии. Уход при данной патологии. Диспансеризация
Острый бронхит и пневмонии. Уход при данной патологии. Диспансеризация Сестринское сопровождение детей первого года жизни
Сестринское сопровождение детей первого года жизни Иммуноферментный анализ
Иммуноферментный анализ Биохимия крови
Биохимия крови Я зоровье сберегу, сам себе я помогу
Я зоровье сберегу, сам себе я помогу Балалар стоматологиясындағы визуализацияның заманауи әдістері
Балалар стоматологиясындағы визуализацияның заманауи әдістері Болезни органов дыхательной системы
Болезни органов дыхательной системы Диагностика кровотечений
Диагностика кровотечений Биохимия патологических процессов
Биохимия патологических процессов Ветеринарлық акушерлік және гинекология пәні және оның мәні. Ұрғашы малдың жыныс аппаратының физиологиясы
Ветеринарлық акушерлік және гинекология пәні және оның мәні. Ұрғашы малдың жыныс аппаратының физиологиясы Организация наблюдения за новорожденными на педиатрическом участке
Организация наблюдения за новорожденными на педиатрическом участке Патофизиология эндокринной системы
Патофизиология эндокринной системы Иммунодиагностика (лекция для врачей)
Иммунодиагностика (лекция для врачей) Эфирные масла в родах
Эфирные масла в родах Этическая оценка метода ЭКО с точки зрения православия и студенчества ГрГМУ в констексте современной науки
Этическая оценка метода ЭКО с точки зрения православия и студенчества ГрГМУ в констексте современной науки Лекарственная терапия НМРЛ при наличии мутации EGFR
Лекарственная терапия НМРЛ при наличии мутации EGFR