Слайд 2

Смешанные дистрофии -
дистрофии, при которых продукты нарушенного обмена могут располагаться
как в цитоплазме клеток, так и внеклеточно.
Слайд 3

К смешанным дистрофиям относятся:
Нарушение обмена хромопротеидов;
Нарушение обмена нуклеопротеидов;
Нарушение минерального обмена.
Слайд 4
Нарушение обмена хромопротеидов
Хромопротеиды –
окрашенные белки
или пигменты.
Слайд 5

Функции хромопротеидов:
Перенос кислорода;
Осуществление дыхания;
Защита от УФ-излучения;
Синтез биологически активных веществ;
Синтез секретов (желчь);
Регуляция
обмена микроэлементов;
Регуляция обмена витаминов.
Слайд 6

Классификация хромопротеидов
1) По строению:
Гемоглобиногенные;
Протеиногенные (в состав входят аминокислоты тирозин и триптофан);
Липидогенные.
2)
По распространению:
Общие;
Местные.
3) По происхождению:
Наследственные;
Приобретённые.
Слайд 7

Гемоглобиногенные пигменты
Встречаются в норме:
Гемосидерин
Ферритин
Билирубин
Образуются в условиях патологии:
Порфирин
Гематоидин
Гематины
Слайд 8

Гемосидероз
(нарушение обмена гемосидерина)
Гемосидерин – зерна коричневого цвета (при окраске гематоксилин
– эозин).
Для специального выявления –
реакция Перлса (реакция «берлинской лазури»): сине-зелёный цвет, реакция возможна за счёт содержания железа.
По распространенности гемосидероз:
общий,
местный
Слайд 9

Общий гемосидероз
Основное условие для его развития – внутрисосудистый гемолиз эритроцитов.
Причины:
1) Болезни
крови (при анемиях);
2) При интоксикациях (свинцом);
3) Инфекции (сепсис, малярия);
4) При переливании несовместимой крови;
5) При резус-конфликте.
Слайд 10

Общий гемосидероз
Механизм развития:
Под влиянием каких-либо причин в сосудистом русле происходит распад
эритроцитов. Распавшиеся эритроциты захватываются клетками ретикулоэндотелиальной системы, в них идёт синтез гемосидерина. Эти клетки называются сидерофаги. Их много в печени, селезёнке, лимфатических узлах, костном мозге. Все эти органы увеличиваются в объёме и приобретают ржавый цвет.
Слайд 11

Местный гемосидероз
Основное условие для его развития – внесосудистый гемолиз эритроцитов.
Причины и
локализация:
Очаги кровоизлияния;
При хроническом венозном застое;
При наследственных заболеваниях – в селезёнке при различных видах ферментопатий.
Слайд 12

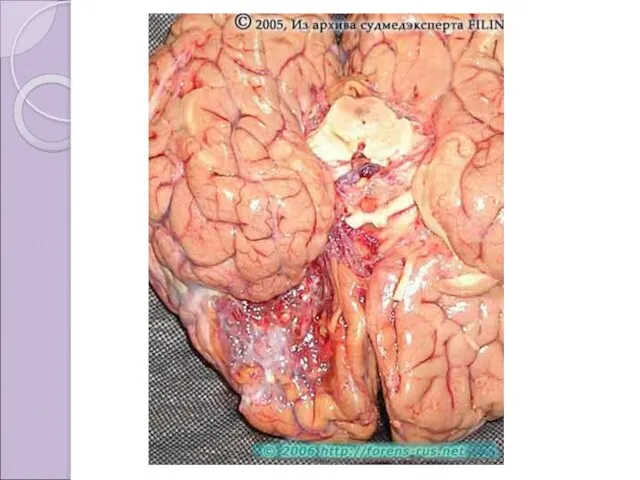
В очагах кровоизлияния гемосидерин образуется на границе между здоровыми тканями и
сгустками крови. Именно поэтому при старом кровоизлиянии в мозге у человека образуется киста со стенками ржавого цвета.
Слайд 13
Слайд 14

В лёгком при длительном венозном застое в связи с повышенной проницаемостью
сосудистой стенки эритроциты выходят в просвет альвеол, где захватываются альвеолоцитами, в них образуется гемосидерин.
Лёгкое при этом процессе получило название гемосидероз или бурая индурация лёгкого (цвет за счёт гемосидерина; индурация – уплотнение за счёт разрастания соединительной ткани).
Слайд 15
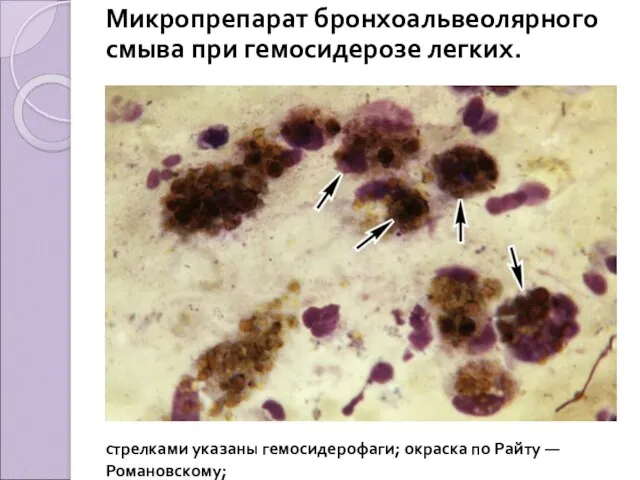
Микропрепарат бронхоальвеолярного смыва при гемосидерозе легких.
стрелками указаны гемосидерофаги; окраска по Райту —
Романовскому;
Слайд 16

ПЕЧЕНЬ И ПОЧКА ПРИ ГЕМОСИДЕРОЗЕ.
Слайд 17
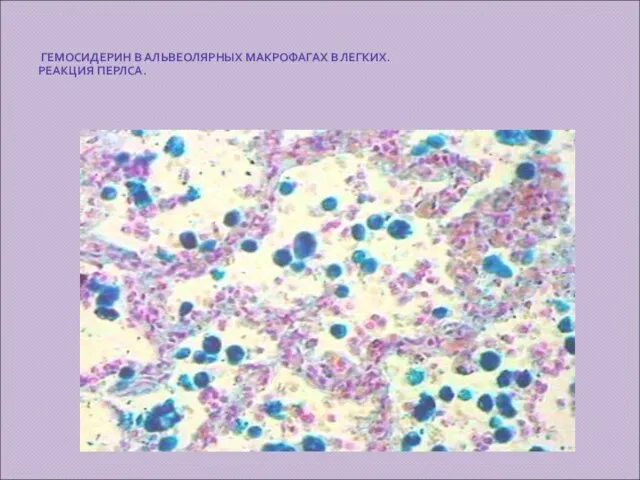
ГЕМОСИДЕРИН В АЛЬВЕОЛЯРНЫХ МАКРОФАГАХ В ЛЕГКИХ.
РЕАКЦИЯ ПЕРЛСА.
Слайд 18

Метаболизм билирубина
1) При разрушении гемоглобина гем теряет железо и превращается в
билливердин;
2) Билливердин восстанавливается в билирубин;
3) Гепатоциты захватывают билирубин, конъюгируют его с глюкуроновой кислотой и выделяют в желчные протоки;
3) С желчью билирубин поступает в кишечник, часть его выводится (стеркобилин), а часть – обратно всасывается и выводится через почки (уробилин).
Слайд 19
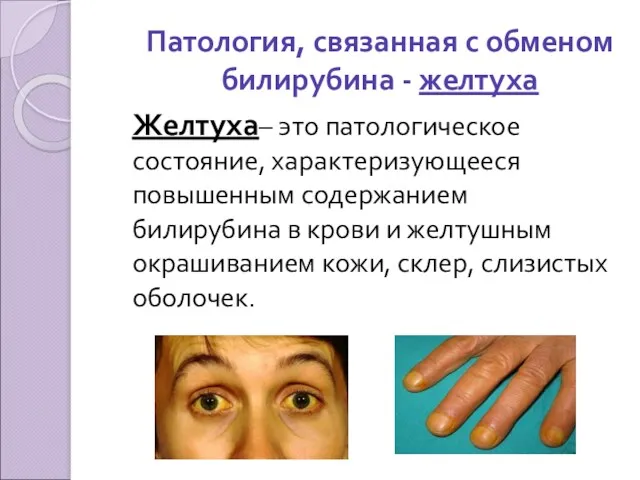
Патология, связанная с обменом билирубина - желтуха
Желтуха– это патологическое состояние,
характеризующееся повышенным содержанием билирубина в крови и желтушным окрашиванием кожи, склер, слизистых оболочек.
Слайд 20

Виды желтух по механизму развития:
гемолитическая (надпечёночная);
паренхиматозная (печёночная);
механическая (подпечёночная).
Слайд 21

Гемолитическая желтуха
Массивный внутрисосудистый гемолиз эритроцитов и повышенное образование прямого и
непрямого билирубина.
Причины:
1) Болезни крови (при анемиях);
2) При интоксикациях (свинцом);
3) Инфекции ( сепсис, малярия);
4) При переливании несовместимой крови;
5) При резус-конфликте.
Слайд 22

Паренхиматозная желтуха
Причины:
Болезни печени: гепатиты, циррозы;
Уменьшение билирубинообразовательной функции гепатоцитов;
Поступление в кровь
неконъюгированного, непрямого билирубина.
Слайд 23

Механическая желтуха
Развивается в результате возникновения препятствия оттока желчи – в результате
прямой, конъюгированный билирубин поступает в кровь.
Причины:
Опухоль головки поджелудочной железы;
Желчекаменная болезнь;
Сдавление общего желчного протока (жидкостью, спайками);
Метастазы в ворота печени.
Слайд 24

По клиническому течению наиболее тяжелой является механическая желтуха, так как при
ней желчные кислоты попадают в кровь и вызывают развитие геморрагического синдрома, кожного зуда, развитие интоксикации и энцефалопатии.
Слайд 25

Гематины
Солянокислый гематин;
Гемомеланин;
Формалиновый пигмент.
Солянокислый гематин
Образуется в дне язвы и эрозий желудка
при взаимодействии крови с соляной кислотой.
Слайд 26

Гемомеланин
(малярийный пигмент)
Образуется в теле малярийного плазмодия, который паразитирует в
эритроцитах. При распаде эритроцитов гемомеланин выходит в кровь, а далее как при общем гемосидерозе. В результате органы резко увеличиваются в объёме и приобретают серо-чёрный цвет.
Слайд 27

ПЕЧЕНЬ И СЕЛЕЗЕНКА ПРИ МАЛЯРИИ
Слайд 28
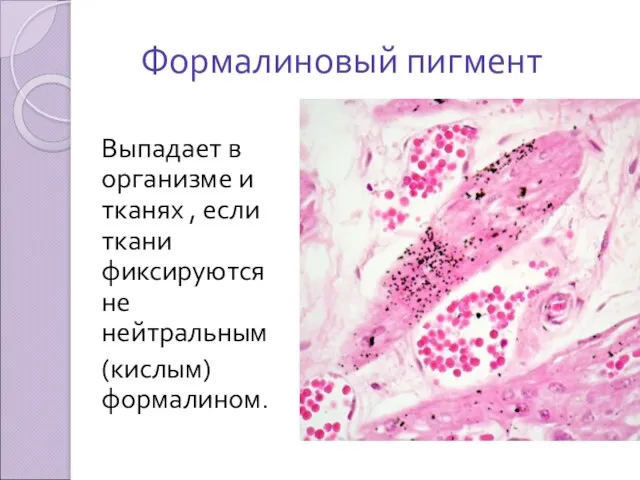
Формалиновый пигмент
Выпадает в организме и тканях , если ткани фиксируются не
нейтральным
(кислым) формалином.
Слайд 29

Протеиногенные пигменты
Меланин;
Адренохром;
Пигмент гранул энтерохромаффинных клеток.
Слайд 30

Меланин
Функции:
защита от УФЛ;
синтез и депонирование БАВ.
Образуется в меланоцитах (клетках нейроэктодермального
происхождения) при окислении тирозина до ДОФА при участии тирозиназы.
В норме: меланоциты располагаются в базальном слое эпидермиса, в сетчатке и радужке глаз, мягких мозговых оболочках.
Слайд 31

Нарушение обмена меланина
Гиперпигментация
распространенный гипермеланоз (при пигментной ксеродерме (врождённая непереносимость УФЛ),
болезни Адиссона (поражение надпочечников – туберкулёз, амилоидоз)
местный гипермеланоз
меланоз толстой кишки, невус (врождённый порок развития кожи, при котором меланоциты из базального слоя эпидермиса смещаются в дерму).
Слайд 32

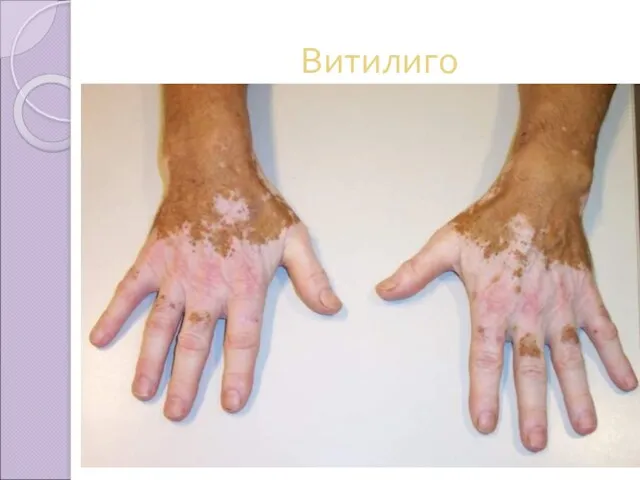
Нарушение обмена меланина
Гипопигментация
Альбинизм – распространённая врождённая гипопигментация.
Витилиго, лейкодерма – очаговая
гипопигментация
Слайд 33
Слайд 34

Липидогенные пигменты
Липофусцин;
Пигмент недостаточности витамина E;
Гемофусцин ;
Цероид;
Липохромы.
Слайд 35

Липофусцин (пигмент старения)
Образуется в клетках печени, миокарда, мышцах при старении,
кахексии, истощении. При накоплении в печени и миокарде в этих органах развивается бурая атрофия. Органы уменьшены в объеме, на разрезе бурого цвета.
Липохром
Накапливается в жировой клетчатке при тех же состояниях. Жировая клетчатка приобретает охряно-жёлтый (оранжевый) цвет.
Слайд 36
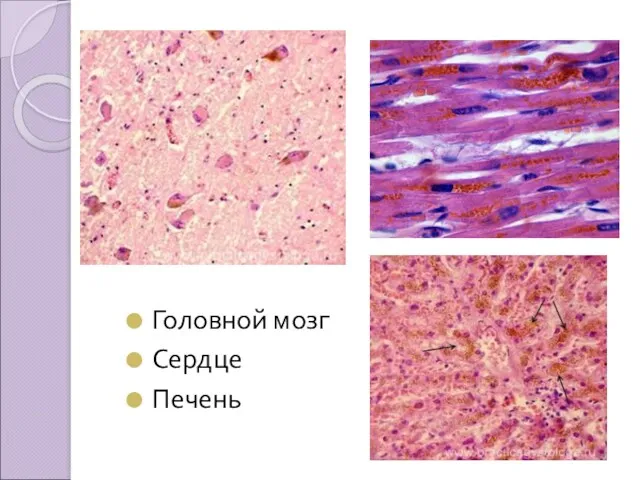
Головной мозг
Сердце
Печень
Слайд 37

Нуклеопротеиды
Это конечные продукты обмена мочевой кислоты.
При нарушении обмена нуклеопротеидов
могут развиться:
- Мочекислый инфаркт - состояние, развивается у новорождённых, проживших не менее 2 суток. Обусловлено повышением обменных процессов в организме и интенсивным выведением солей мочевой кислоты.
Слайд 38

Подагра – отложение солей мочевой кислоты в суставах, с повреждением
суставных поверхностей, развитием воспаления, а затем фиброза и формирование подагрических шишек. Кроме суставов поражаются почки, развивается хроническая почечная недостаточность.
Мочекаменная болезнь
Слайд 39

Нарушение минерального обмена
Нарушение обмена Ca
Роль Са в организме:
Формирование скелета;
Проницаемость клеточных мембран;
Возбудимость
нервно-мышечных окончаний;
Свёртывание крови;
Регуляция кислотно-щелочного равновесия.
Слайд 40

По механизму развития выделяют 3 вида обызвествления:
Дистрофическое – соли Са откладываются
в очагах некроза и дистрофии;
Метастатическое - единственный вид обызвествления, при котором повышается уровень Ca в крови. Может быть при множественных переломах, при нарушении функций щитовидной и паращитовидных желёз.
Ca откладывается в почках, миокарде, печени, в лёгких, слизистой желудка.
Слайд 41
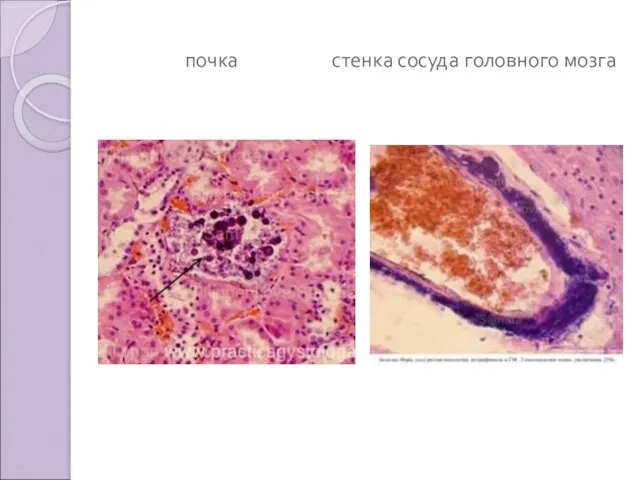
почка стенка сосуда головного мозга
Слайд 42

Метаболическое
Причины точно не установлены, однако предполагают, что это связано
с нестойкостью буферных систем. В этих случаях Ca откладывается по ходу фасций, апоневрозов, в мышцах, коже.
Слайд 43

Образование камней
Наиболее часто камни локализуются в:
Жёлчный пузырь;
Почки;
Мочевой пузырь;
Протоки слюнных
железы;
Вены;
Бронхи;
Зубы.
Слайд 44

Форма, величина, цвет, структура камней зависит от локализации, химического состава, механизма
образования.
Слайд 45

Причины камнеобразования:
Нарушение обмена солей;
Наследственные факторы;
Застой секрета;
Воспалительные процессы.
Слайд 46

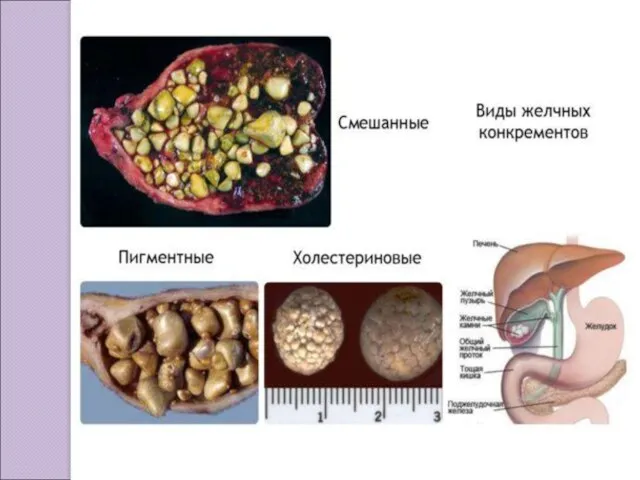
По химическому составу:
Жёлчные камни:
Холестериновые;
Пигментные;
Известковые;
Смешанные.
Мочевые камни:
Ураты;
Фосфаты;
Оксалаты;
Смешанные.
Слайд 47
Слайд 48

На разрезе камни могут быть:
Коллоидные;
Кристаллоидные.
Форма камней обусловлена местом образования: в
лоханке почек – отросчатые камни, при множественных камнях – фассетированные
Слайд 49

Последствия камнеобразования:
Пролежни;
Перфорация;
хроническое воспаление, спайки;
Закупорка протока;
Гидронефроз;
Желтуха;
Желчекаменная болезнь;
Мочекаменная болезнь.
















































 Частная патология. Учение о болезни. Болезни органов кроветворения. Анемии
Частная патология. Учение о болезни. Болезни органов кроветворения. Анемии Сестринская помощь при скарлатине и коклюше
Сестринская помощь при скарлатине и коклюше ИПРА. Категории детей-инвалидов
ИПРА. Категории детей-инвалидов Свойства эфирных масел
Свойства эфирных масел Тағамның маңызы құрамы және қызметі
Тағамның маңызы құрамы және қызметі Медицинская гельминтология. Нематоды – паразиты человека
Медицинская гельминтология. Нематоды – паразиты человека Вкладки. Классификация вкладок
Вкладки. Классификация вкладок Коматозні стани
Коматозні стани Организация работы специализированных и линейных бригад скорой помощи
Организация работы специализированных и линейных бригад скорой помощи Рак підшлункової залози
Рак підшлункової залози Повышенный риск кумуляции. Биологическое воздействие лекарств на организм. 7-тема СРИ
Повышенный риск кумуляции. Биологическое воздействие лекарств на организм. 7-тема СРИ Грипп и острые респираторные вирусные инфекции
Грипп и острые респираторные вирусные инфекции Аноректальные пороки развития у детей
Аноректальные пороки развития у детей Сестринская деятельность и сестринский уход в реабилитации пациентов с патологией дыхательной системы
Сестринская деятельность и сестринский уход в реабилитации пациентов с патологией дыхательной системы Врожденные пороки сердца с препятствием кровотоку (с синдромом шлюза)
Врожденные пороки сердца с препятствием кровотоку (с синдромом шлюза) Асқорыту органдарының қатерсіз және қатерлі ісіктері
Асқорыту органдарының қатерсіз және қатерлі ісіктері Раннее выявление и диагностика туберкулеза
Раннее выявление и диагностика туберкулеза Пациент-орталықтандырылған күтімнің принциптері мен мәселелері
Пациент-орталықтандырылған күтімнің принциптері мен мәселелері Острая дыхательная недостаточность
Острая дыхательная недостаточность Классификация по этиологии
Классификация по этиологии Планирование семьи. Регулирование рождаемости. Контрацепция
Планирование семьи. Регулирование рождаемости. Контрацепция Медицинские показания и противопоказания для обеспечения инвалидов протезами с внешним источником энергии
Медицинские показания и противопоказания для обеспечения инвалидов протезами с внешним источником энергии Операции на нервных стволах
Операции на нервных стволах Взаимоотношения врача и фармацевтического работника
Взаимоотношения врача и фармацевтического работника Pirmās palīdzības apmācība
Pirmās palīdzības apmācība Принципы рационального питания
Принципы рационального питания Иммунитет. Термины. Виды иммунитета. ВИЧ и СПИД
Иммунитет. Термины. Виды иммунитета. ВИЧ и СПИД Исследование отделяемого половых органов
Исследование отделяемого половых органов