Содержание
- 2. Цель: восстановление кровотока
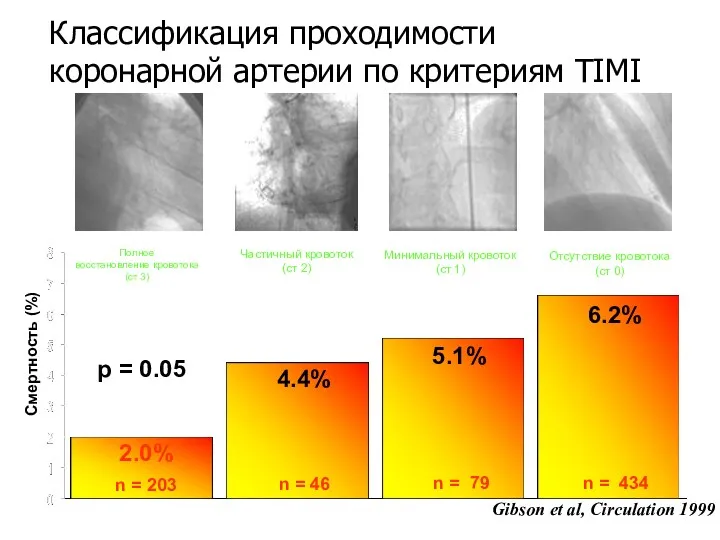
- 3. Оценка степени восстановления коронарного кровотока по критериям исследования ТIMI Chesebro et al. Circulation 76: 142-154, 1987
- 4. Классификация проходимости коронарной артерии по критериям TIMI 6.2% 4.4% 2.0% n = 203 n = 46
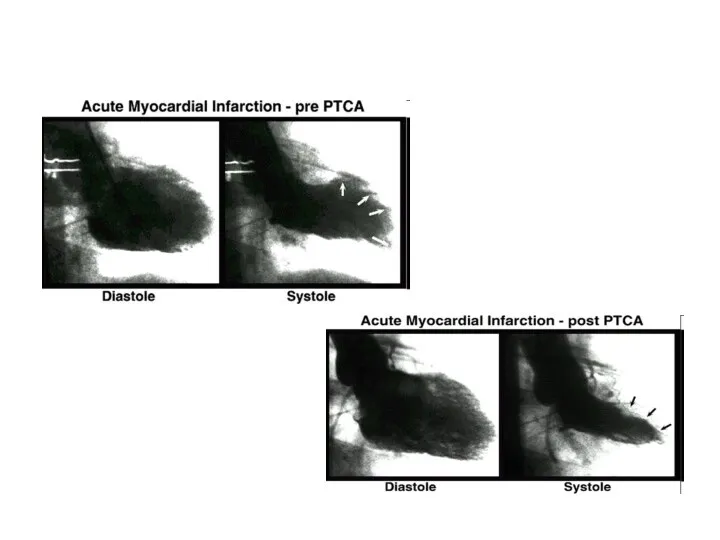
- 5. Проведение первичной ангиопластики показано при инфаркте миокарда (I) Альтернатива тромболизиса б-ным с подъемом ST или «свежей»
- 6. Проведение первичной ангиопластики показано при инфаркте миокарда (II) Пациентам моложе 75 лет, у которых в течение
- 8. ИДЕАЛЬНЫЙ ТРОМБОЛИТИЧЕСКИЙ ПРЕПАРАТ В 100% вызывает реперфузию соответствующего сосуда После применения не бывает реокклюзии, реинфаркта Быстрое
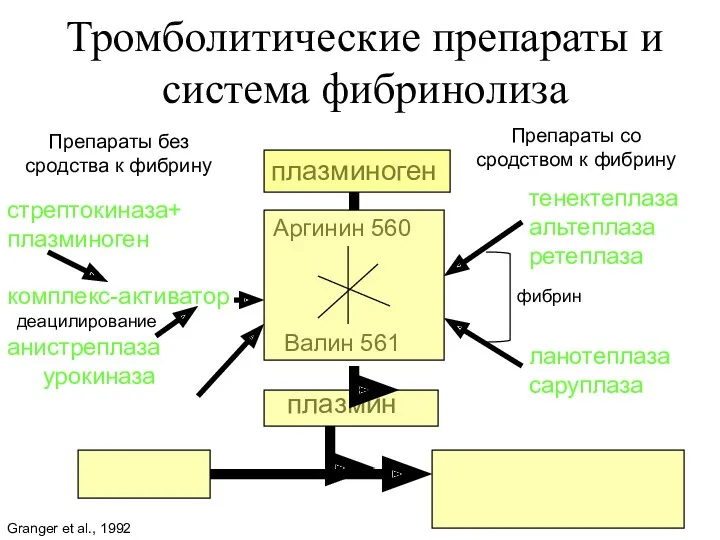
- 9. Тромболитические препараты и система фибринолиза плазминоген Аргинин 560 Валин 561 плазмин Фибрин продукты распада фибрина Препараты
- 10. Российские рекомендации по ИМ с ↑ ST 2007 г. Тромбо- (фибрино-) литики Аспирин + клопидогрел *
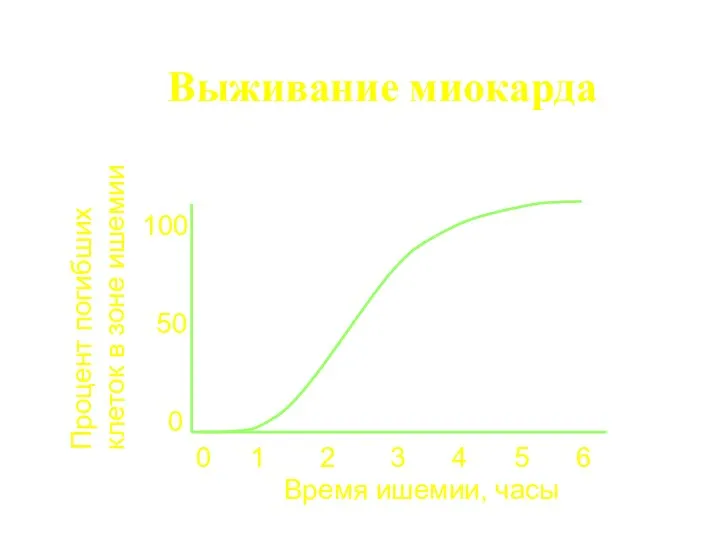
- 11. Выживание миокарда 100 50 0 Процент погибших клеток в зоне ишемии 0 1 2 3 4
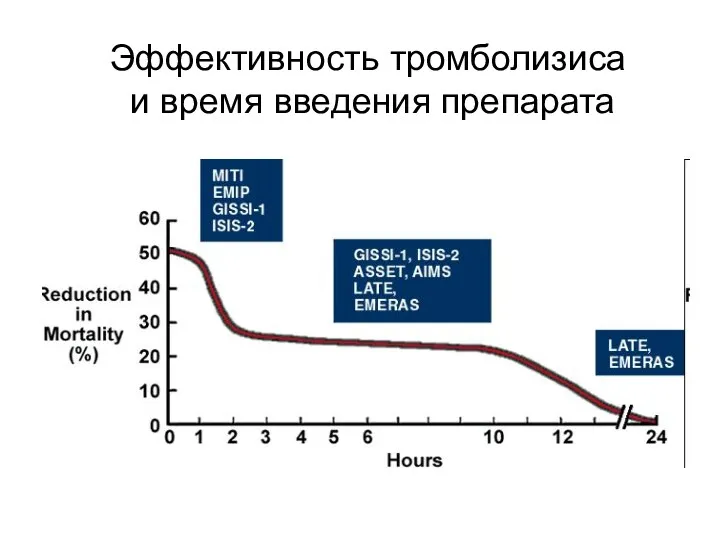
- 12. Эффективность тромболизиса и время введения препарата
- 13. Показания для проведения ТЛТ время от начала ангинозного приступа не превышает 12 часов, ЭКГ отмечается подъем
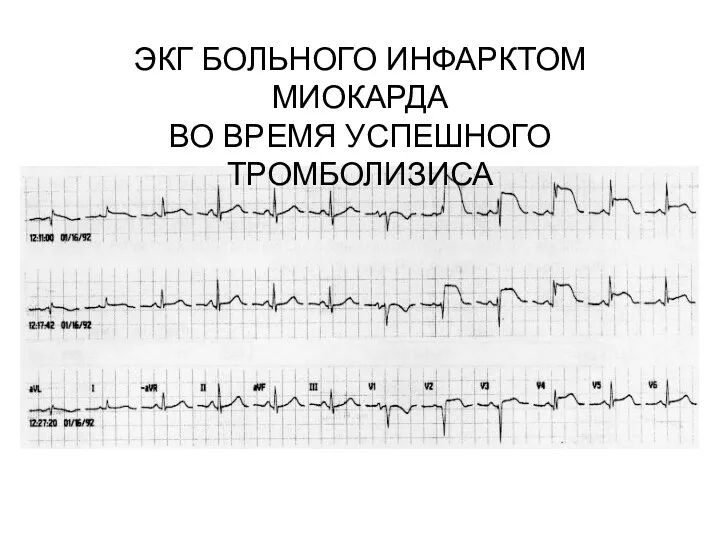
- 14. ЭКГ БОЛЬНОГО ИНФАРКТОМ МИОКАРДА ВО ВРЕМЯ УСПЕШНОГО ТРОМБОЛИЗИСА
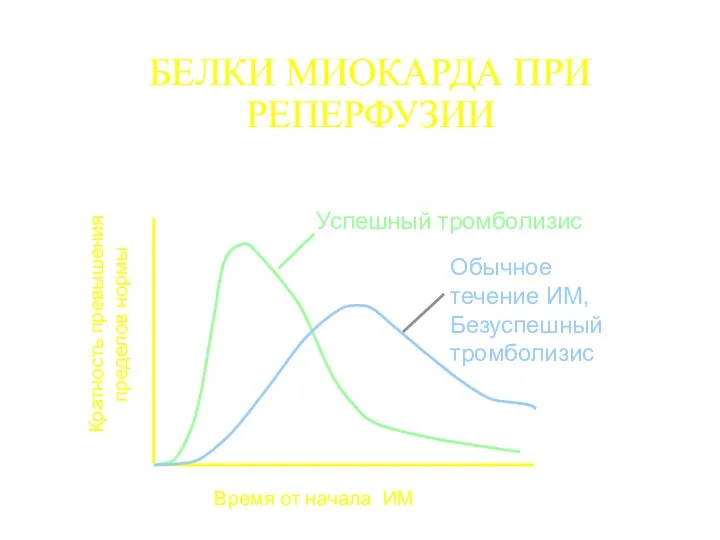
- 15. БЕЛКИ МИОКАРДА ПРИ РЕПЕРФУЗИИ Кратность превышения пределов нормы Время от начала ИМ Успешный тромболизис Обычное течение
- 16. Абсолютные противопоказания к фибринолитической терапии Предшествующие недавние кровотечения или цереброваскулярные случаи в течении 1 года Известные
- 17. Относительные противопоказания к фибринолитической терапии Неконтролируемая гипертензия (АД более 180/100) Цереброваскулярные случаи и внутричерепная патология, не
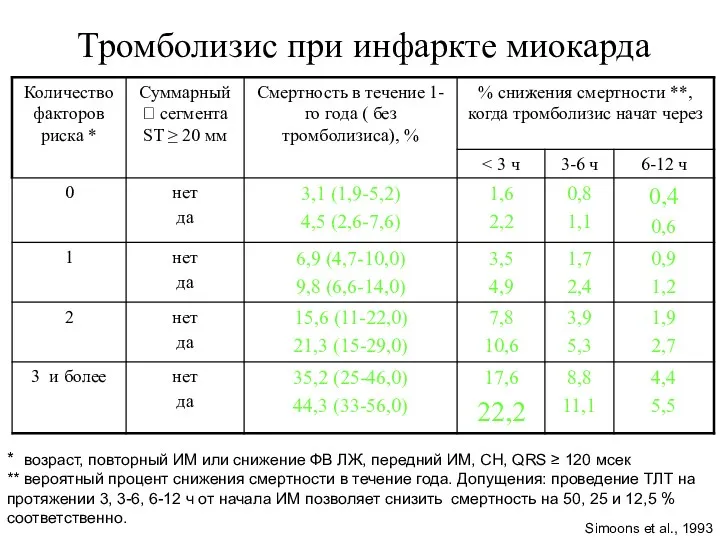
- 18. Тромболизис при инфаркте миокарда * возраст, повторный ИМ или снижение ФВ ЛЖ, передний ИМ, СН, QRS
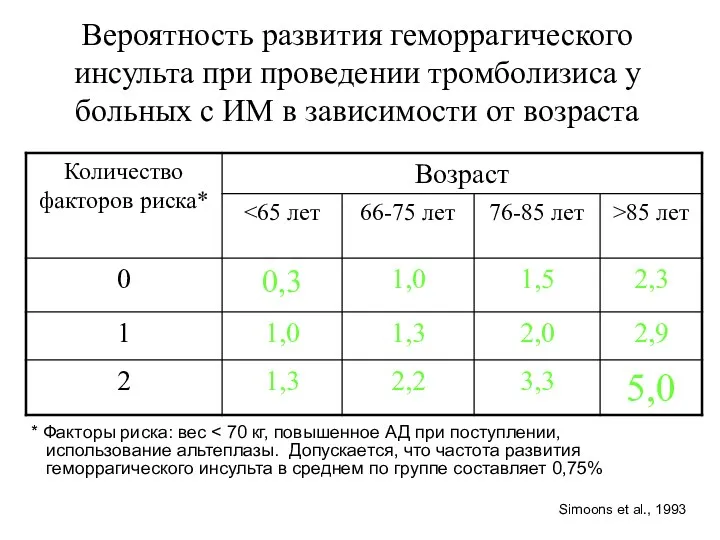
- 19. Вероятность развития геморрагического инсульта при проведении тромболизиса у больных с ИМ в зависимости от возраста *
- 20. Цель: предотвращение ретромбоза
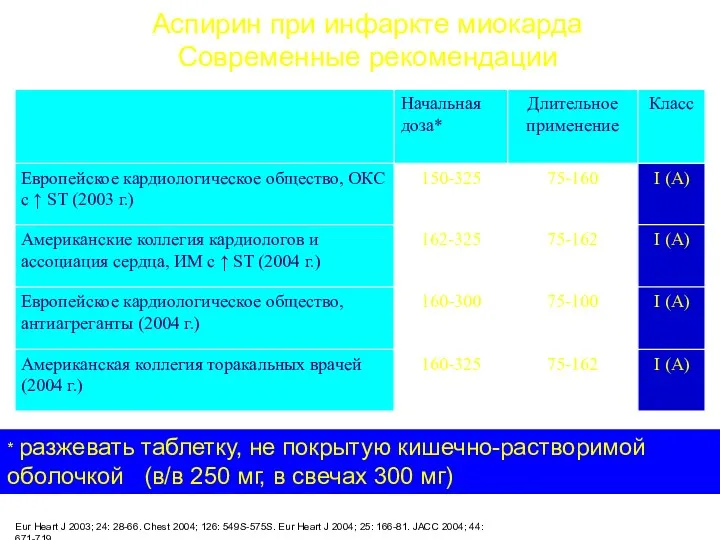
- 21. Eur Heart J 2003; 24: 28-66. Chest 2004; 126: 549S-575S. Eur Heart J 2004; 25: 166-81.
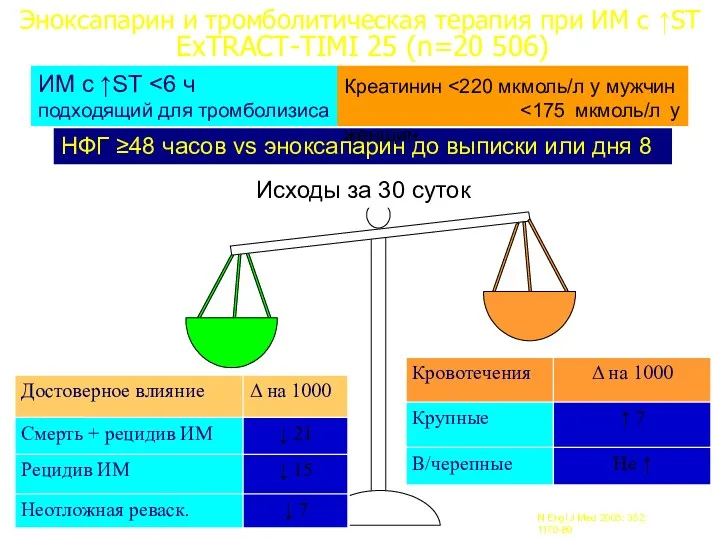
- 22. НФГ ≥48 часов vs эноксапарин до выписки или дня 8 Исходы за 30 суток Эноксапарин и
- 23. Клопидогрель при ИМ с ↑ST COMMIT/CCS-2 (Китай, n=45 852) Возможный ИМ Аспирин vs аспирин + клопидогрел
- 24. Новые показания к клопидогрелу Одобрены EMEA в 2006 г. ИМ с ↑ ST: клопидогрел назначается по
- 25. Предпосылки для назначения ß-адреноблокаторов в остром периоде инфаркта миокарда Уменьшают потребность миокарда в кислороде Защищают миокард
- 26. Снижают частоту развития желудочковых аритмий, возможно повышают порог фибрилляции Снижают частоту возникновения разрывов миокарда Снижают частоту
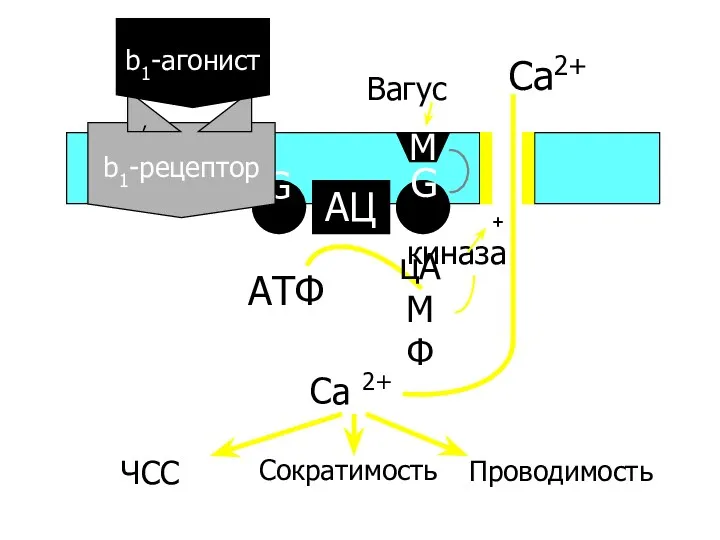
- 27. M AЦ Gs Gi b1-рецептор , b1-агонист киназа АТФ Ca2+ Ca 2+ ЧСС Проводимость Сократимость Вагус
- 28. Бета-адреноблокаторы – разнородная группа препаратов, единственным общим свойством которой является блокада бета-1-адренорецепторов
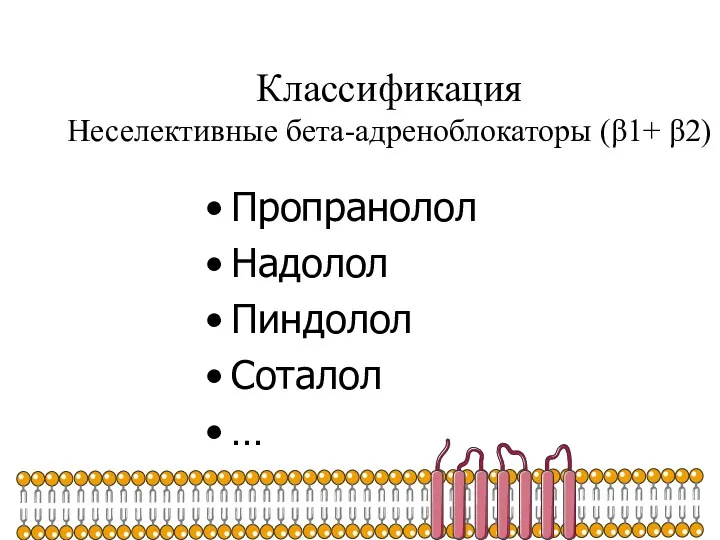
- 29. Классификация Неселективные бета-адреноблокаторы (β1+ β2) Пропранолол Надолол Пиндолол Соталол …
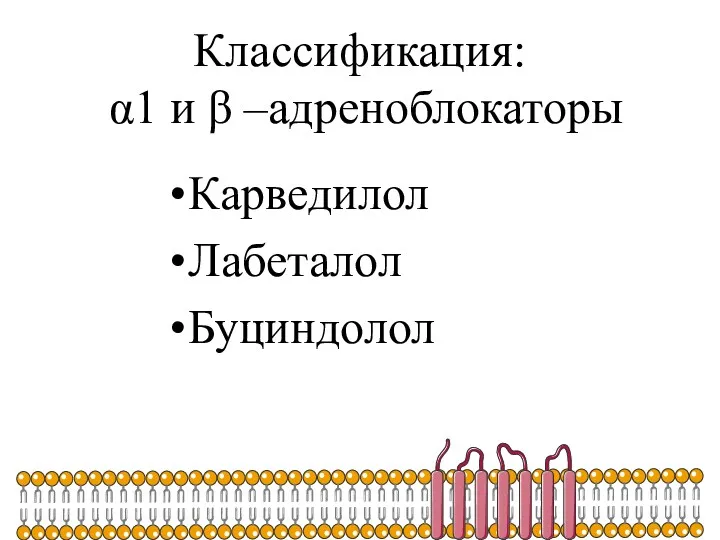
- 30. Классификация: α1 и β –адреноблокаторы Карведилол Лабеталол Буциндолол
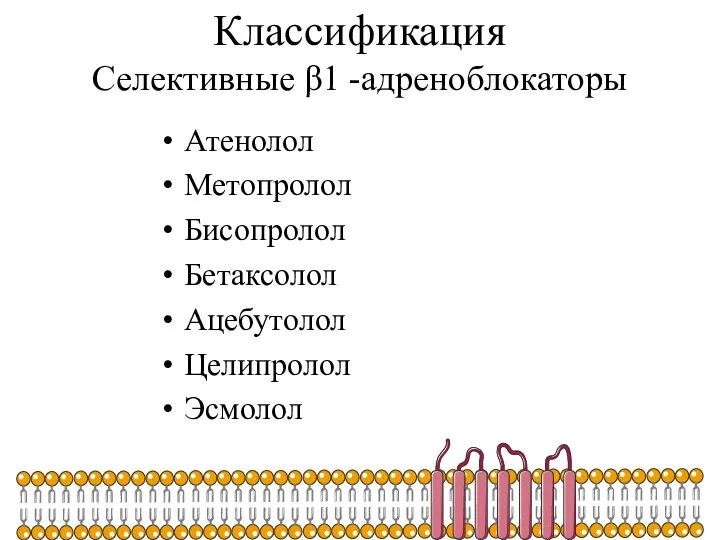
- 31. Классификация Селективные β1 -адреноблокаторы Атенолол Метопролол Бисопролол Бетаксолол Ацебутолол Целипролол Эсмолол
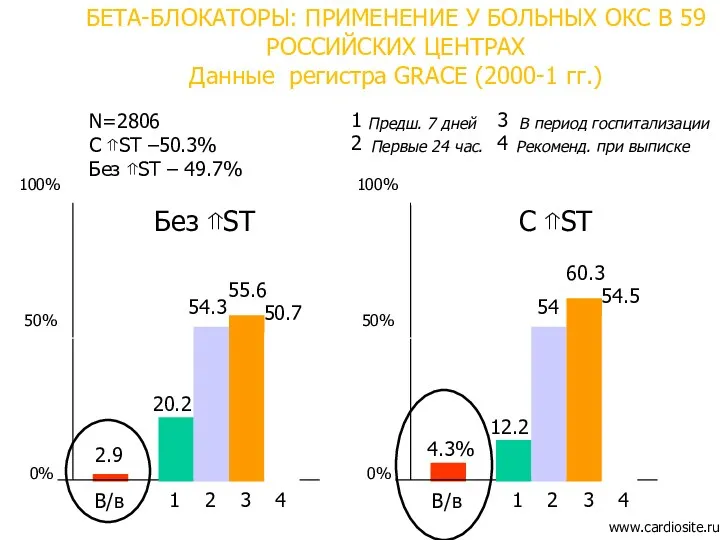
- 32. В/в 2.9 100% 50% www.cardiosite.ru БЕТА-БЛОКАТОРЫ: ПРИМЕНЕНИЕ У БОЛЬНЫХ ОКС В 59 РОССИЙСКИХ ЦЕНТРАХ Данные регистра
- 33. Фармакокинетика внутривенного метопролола При инфузии в течение 10 мин максимальное действие отмечается на 20-й минуте Эквивалентные
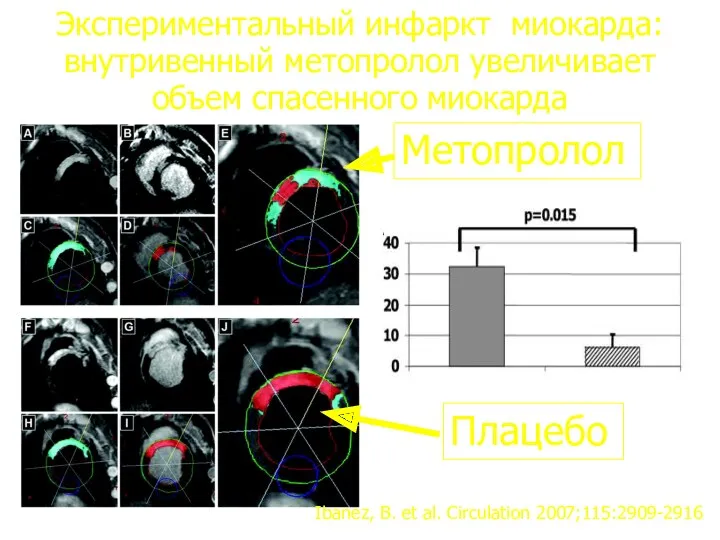
- 34. Ibanez, B. et al. Circulation 2007;115:2909-2916 Экспериментальный инфаркт миокарда: внутривенный метопролол увеличивает объем спасенного миокарда Метопролол
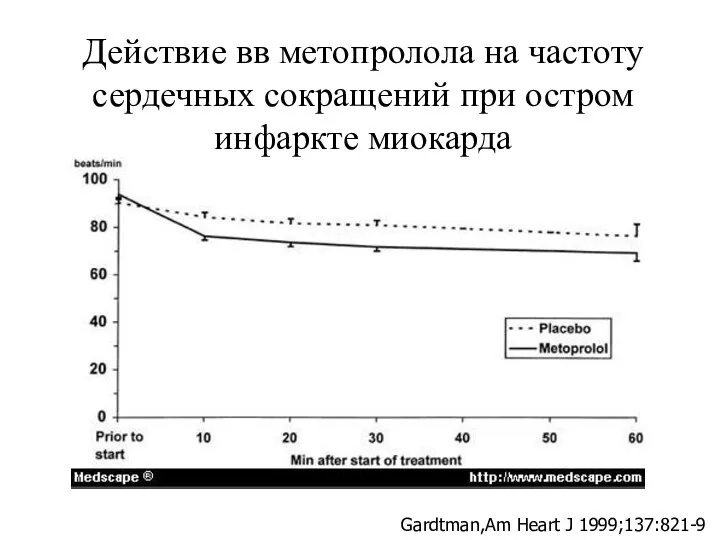
- 35. Действие вв метопролола на частоту сердечных сокращений при остром инфаркте миокарда Gardtman,Am Heart J 1999;137:821-9
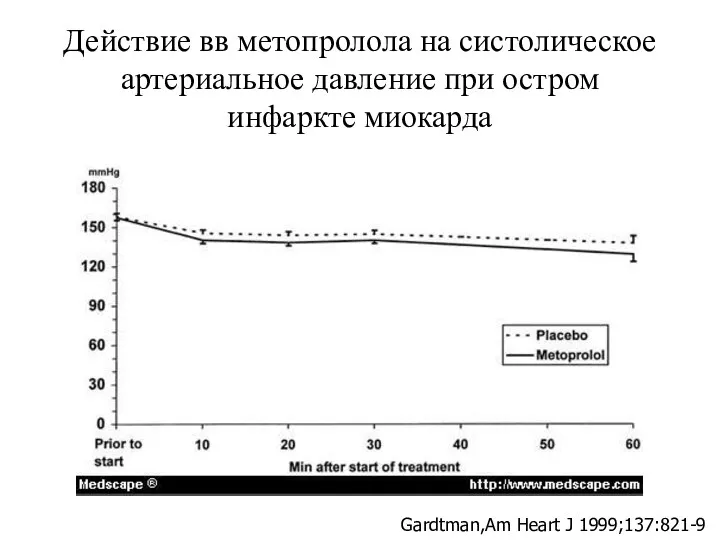
- 36. Действие вв метопролола на систолическое артериальное давление при остром инфаркте миокарда Gardtman,Am Heart J 1999;137:821-9
- 37. Преимущества ранней ( До тромболитиков • Göteborg trial (метопролол) • MIAMI trial (метопролол) • ISIS-1 trial
- 38. Гётеборгское исследование метопролола 1395 пациента с подозрением на острый Инфаркт Миокарда 697 пациентов – принимали плацебо
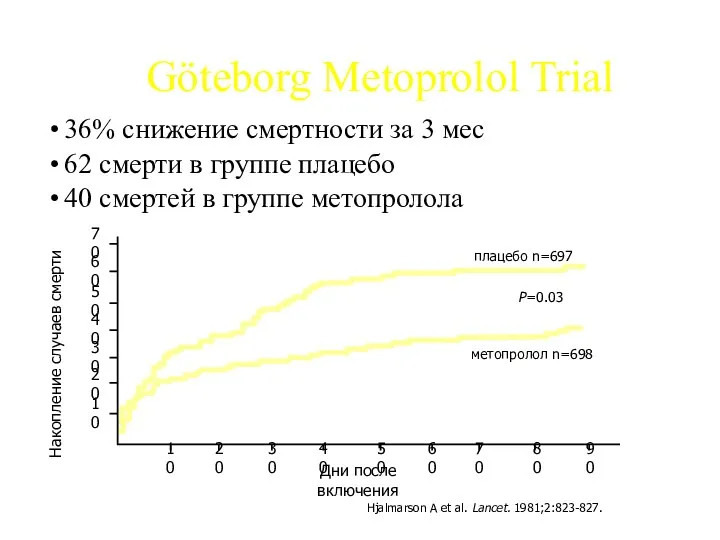
- 39. Göteborg Metoprolol Trial 36% снижение смертности за 3 мес 62 смерти в группе плацебо 40 смертей
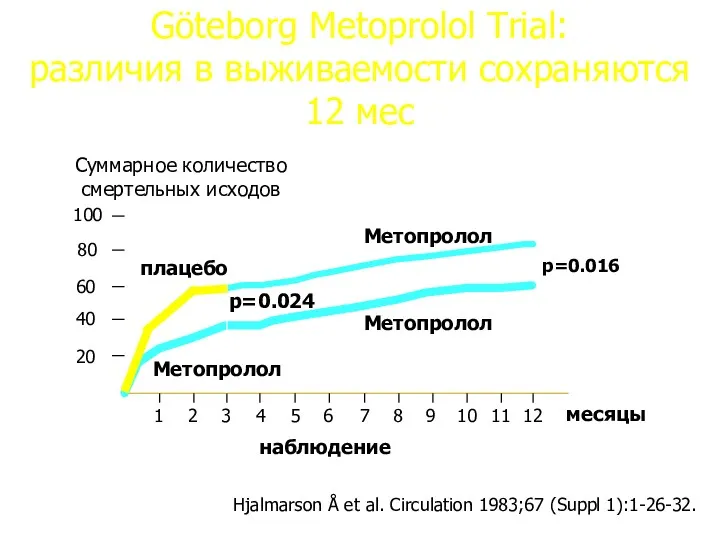
- 40. Göteborg Metoprolol Trial: различия в выживаемости сохраняются 12 мес Hjalmarson Å et al. Circulation 1983;67 (Suppl
- 41. Исследование COMMIT-CCS2: ограничение для вв бета-адреноблокаторов Внутривенные бетаблокаторы не должны назначаться Больным, с классом СН по
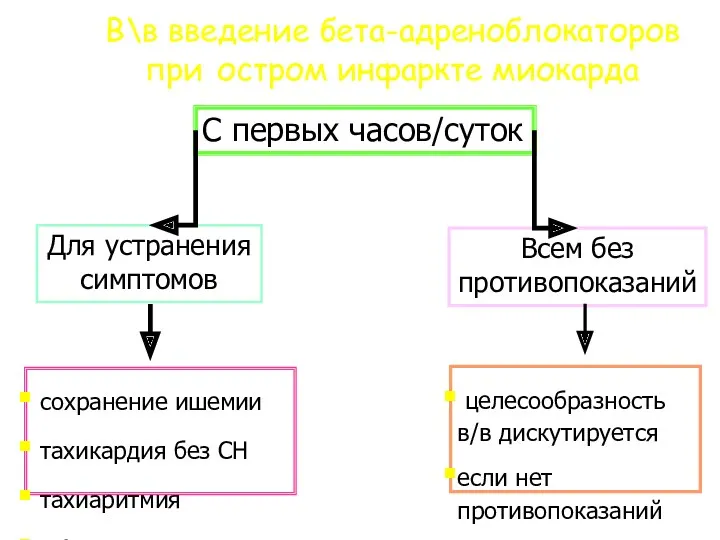
- 42. C первых часов/суток Для устранения симптомов Всем без противопоказаний сохранение ишемии тахикардия без СН тахиаритмия ↑
- 43. Введение внутривенного введения бета-адреноблокаторов должно проводиться опытным медперсоналом… (из инструкции по применению внутривенного метопролола)
- 44. Если исходно принято решение не вводить бета-адреноблокаторы внутривенно: Ежедневно оценивать возможность назначения бета-адреноблокаторов При необходимости использовать
- 45. Бета-адреноблоктаоры при ИМпST Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST
- 46. Бета-адреноблоктаоры при ИМпST Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST
- 47. Фаза лечения Острая фаза вторичная профилактика Всего Общее к-во больных 28,970 24,298 53,268 0.5 1 2
- 48. Цель: предотвращение ремоделирования
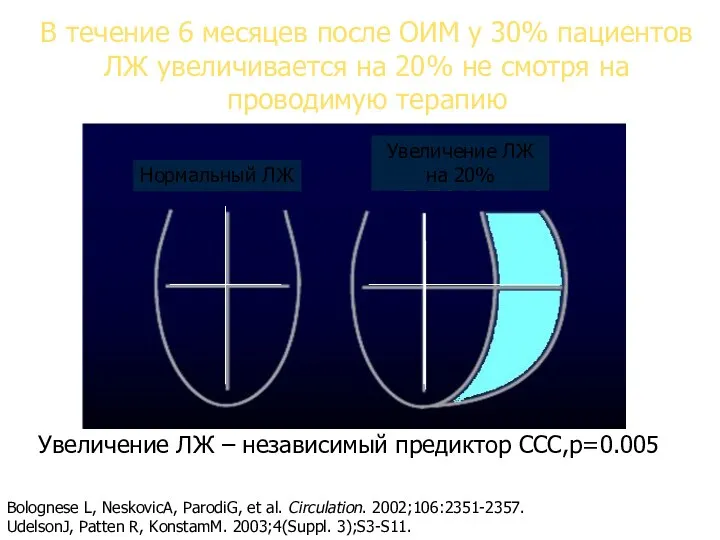
- 49. В течение 6 месяцев после ОИМ у 30% пациентов ЛЖ увеличивается на 20% не смотря на
- 50. Рамиприл при инфаркте миокарда: исследование AIRE (Acute Infarction Ramipril Efficacy) Дозировка: • Рамиприл 2.5 mg х
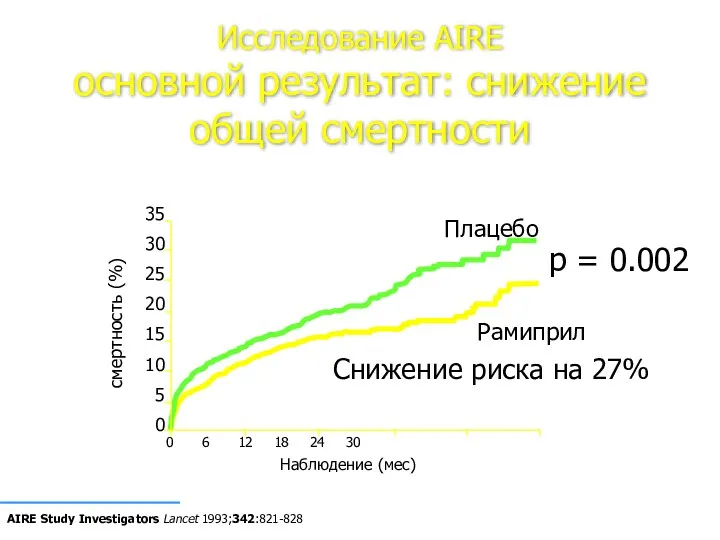
- 51. Исследование AIRE основной результат: снижение общей смертности Наблюдение (мес) 0 6 12 18 24 30 35
- 52. Вторичная профилактика инфаркта миокарда с подъемом сегмента ST Полное прекращение курения Определить количество употребляемого табака, настойчиво
- 53. Вторичная профилактика инфаркта миокарда с подъемом сегмента ST Контроль артериального давления Цель: Если АД 120/80 мм
- 54. Вторичная профилактика инфаркта миокарда с подъемом сегмента ST Компенсация сахарного диабета Гликозилированный Hb Адекватная гипокликемическая терапия
- 55. Вторичная профилактика инфаркта миокарда с подъемом сегмента ST Физическая активность минимум: 30 минут 2-4 раза в
- 56. Вторичная профилактика инфаркта миокарда с подъемом сегмента ST Контроль веса Цель: Индекс массы тела 18,5 –
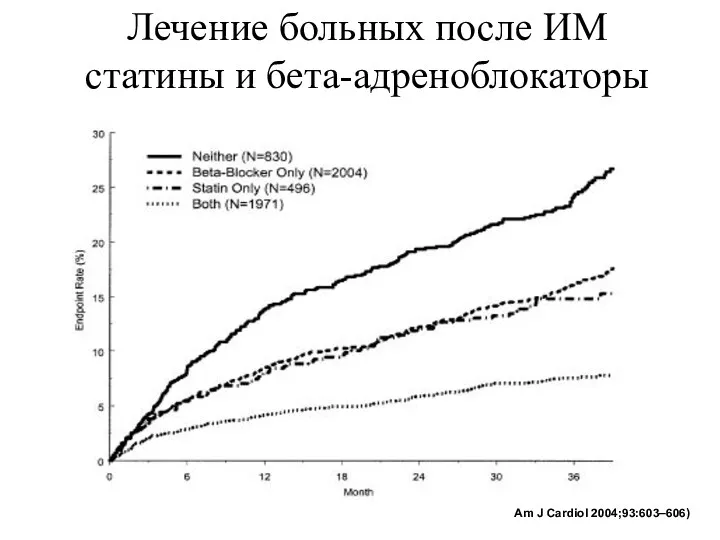
- 57. Лечение больных после ИМ статины и бета-адреноблокаторы Am J Cardiol 2004;93:603–606)
- 58. Рекомендации по лечению инфаркта миокарда с подъемом сегмента ST Антикоагулянты/ антитромбоцитарные препараты Начать и продолжать неопределенно
- 59. Рекомендации по лечению инфаркта миокарда с подъемом сегмента ST Ингибиторы ренин – ангиотензин – альдостероновой системы
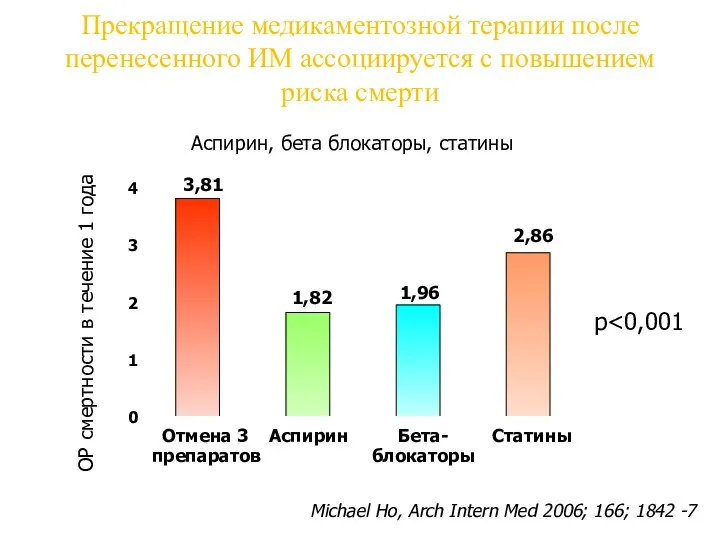
- 60. Прекращение медикаментозной терапии после перенесенного ИМ ассоциируется с повышением риска смерти Michael Ho, Arch Intern Med
- 61. Организационные проблемы ведения больных с острым коронарным синдромом
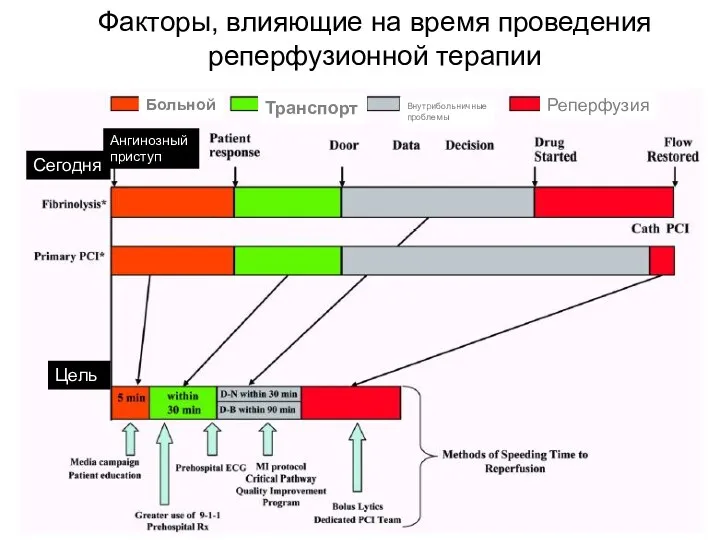
- 62. Факторы, влияющие на время проведения реперфузионной терапии Больной Транспорт Внутрибольничные проблемы Реперфузия Сегодня Цель Ангинозный приступ
- 63. 55%: некоронарогенная Частота пропущенных инфарктов У больных без типичных болей (4-13%) Боль в груди
- 64. Диагностика причины боли в кардиореанимации (США) 5 млн госпитализаций Только ¼ - истинный ОКС Успешность лечения
- 65. Дифференциальный диагноз болей в груди – не только клиническая, но и организационная проблема, решаемая в диагностических
- 66. Задачи организации отделений Быстрое выявление больных с острым инфарктом для организации мероприятий по реваскуляризации После исключения
- 67. Выбор тестов для диагностических отделений для пациентов с болью в груди
- 69. Скачать презентацию






































 Российский Красный Крест
Российский Красный Крест Сахарный диабет. Определение
Сахарный диабет. Определение Вирусы атакуют. Программы профилактики и комплексного лечения вирусных заболеваний
Вирусы атакуют. Программы профилактики и комплексного лечения вирусных заболеваний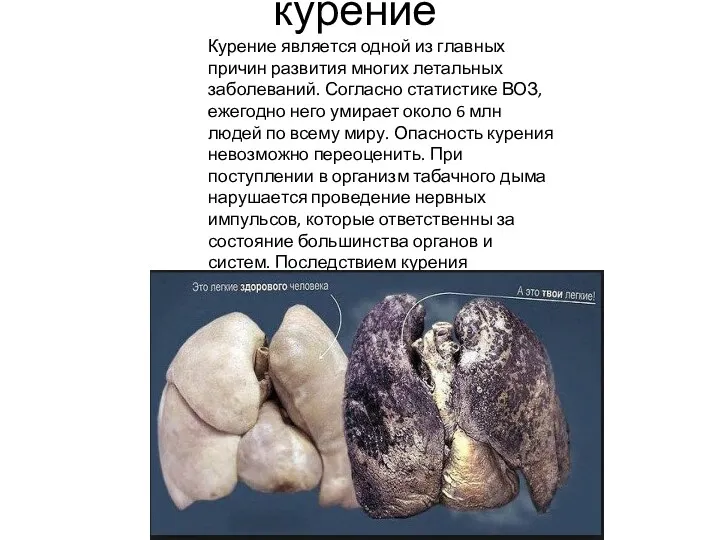 Вред курения, алкголя, наркотиков
Вред курения, алкголя, наркотиков Токсокароз. Жизненный цикл токсокар
Токсокароз. Жизненный цикл токсокар Топическая диагностика поражения N.Oculomotorius
Топическая диагностика поражения N.Oculomotorius Воспаление. Этиология. Медиаторы. Виды. Острое воспаление
Воспаление. Этиология. Медиаторы. Виды. Острое воспаление Расстройства кровообращения и лимфообращения
Расстройства кровообращения и лимфообращения Радиобиологиялық әсерлер
Радиобиологиялық әсерлер Самое страшное оружие массового уничтожения - вирус иммунодефицита человека - ВИЧ
Самое страшное оружие массового уничтожения - вирус иммунодефицита человека - ВИЧ Внутренняя среда. Значение крови и ее состав
Внутренняя среда. Значение крови и ее состав Гастроэзофагеальная рефлюксная болезнь
Гастроэзофагеальная рефлюксная болезнь Балық және балық өнімдерін микроорганизмдермен ластандырмау жолдары
Балық және балық өнімдерін микроорганизмдермен ластандырмау жолдары Фонові та передракові захворювання
Фонові та передракові захворювання Атеросклероз. Заболевания периферических сосудов. Этиология. Патогенез. Классификация
Атеросклероз. Заболевания периферических сосудов. Этиология. Патогенез. Классификация Стерилизация хирургических инструментов
Стерилизация хирургических инструментов Методика и техника эндоскопического исследования ЛОР - органов у детей и взрослых
Методика и техника эндоскопического исследования ЛОР - органов у детей и взрослых Телекоммуникационные системы в медицине. (Лекция 7)
Телекоммуникационные системы в медицине. (Лекция 7) Послеродовые гнойно-септические заболевания
Послеродовые гнойно-септические заболевания Хромосомные заболевания
Хромосомные заболевания Общая характеристика, особенности токсического действия бактериальных токсинов. Применение веществ в медицинских целях
Общая характеристика, особенности токсического действия бактериальных токсинов. Применение веществ в медицинских целях Синдром Бругада
Синдром Бругада Адаптация и стресс
Адаптация и стресс Семиотика поражения органов мочевыделения у детей
Семиотика поражения органов мочевыделения у детей Высшая нервная деятельность
Высшая нервная деятельность Аталық жыныс мүшесі және ұма ағзаларының аномалиялары
Аталық жыныс мүшесі және ұма ағзаларының аномалиялары Molar pregnancy
Molar pregnancy Қартаюдың биологиялық, медициналық және әлеуметтік жайттары. Қартаю теориялары
Қартаюдың биологиялық, медициналық және әлеуметтік жайттары. Қартаю теориялары