Содержание
- 2. ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ – ( от лат. terminalis относящийся к концу, пограничный) – состояния пограничные между жизнью
- 3. Предагональное состояние: общая заторможенность сознание спутанное, АД не определяется, пульс на периферических артериях отсутствует, но пальпируется
- 4. Агональное состояние: отсутствие сознания и глазных рефлексов, неопределяемое АД, отсутствие пульса на периферических и резкое ослабление
- 5. Клиническая смерть: полная остановка кровообращения, дыхания и выключения функциональной активности ЦНС. обменные процессы резко понижаются, однако
- 6. Остановка кровообращения Кардиальные причины ИБС, инфаркт миокарда; Стенокардия, спазм коронарных сосудов; Электролитный дисбаланс; Разрыв и расслоение
- 7. Методы оживления: Air way open – восстановить проходимость дыхательных путей; Breathe for victim – начать ИВЛ;
- 8. Обеспечение проходимости дыхательных путей: Ослабление ремня, расстегивание пуговиц на одежде. А-открывание рта: скрещенными пальцами; С захватом
- 9. Искусственная вентиляция легких Способ «изо рта в рот» Производя глубокий вдох, реаниматор плотно обхватывает губами рот
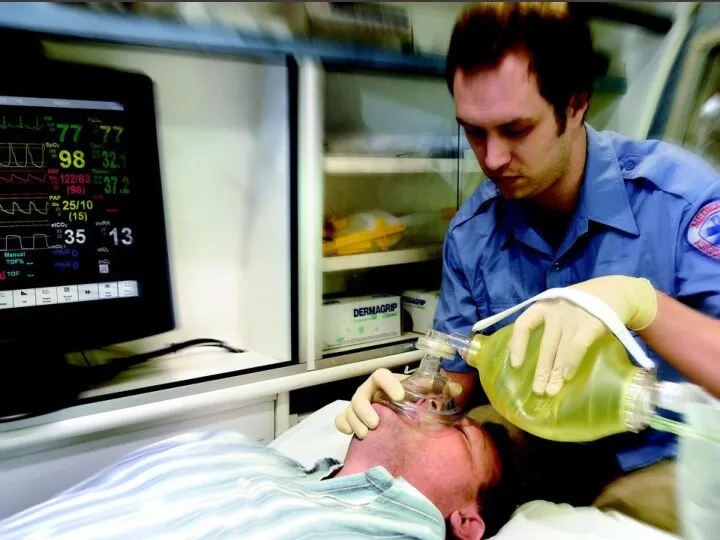
- 10. Искусственная вентиляция легких С помощью мешка Амбу. Применение мешка Амбу улучшает физиологическую основу искусственной вентиляции (атмосферный
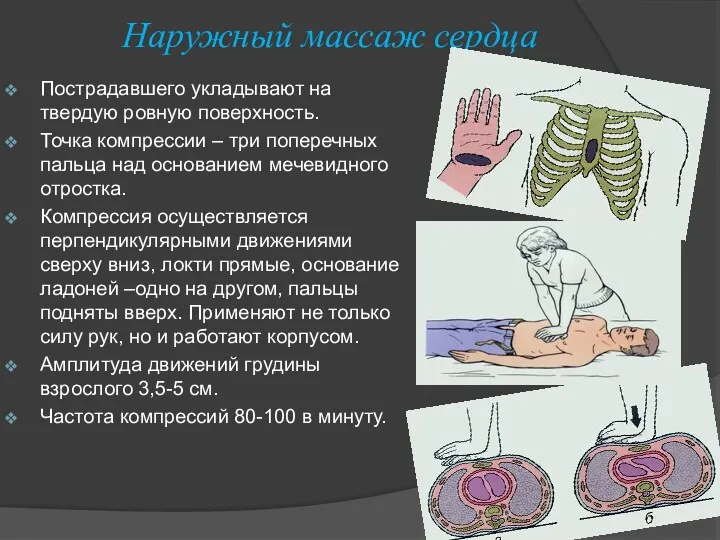
- 11. Наружный массаж сердца Пострадавшего укладывают на твердую ровную поверхность. Точка компрессии – три поперечных пальца над
- 12. Лекарственная терапия Эпинефрин (адреналин)-начальная доза - 0,5-1,0 мг в/в; повторные дозы - 0,5 мг в/в; Лидокаин-
- 13. Прекардиальный удар Техника выполнения- удар кулаком по центру грудины в прекордиальную область наносят с расстояния 30
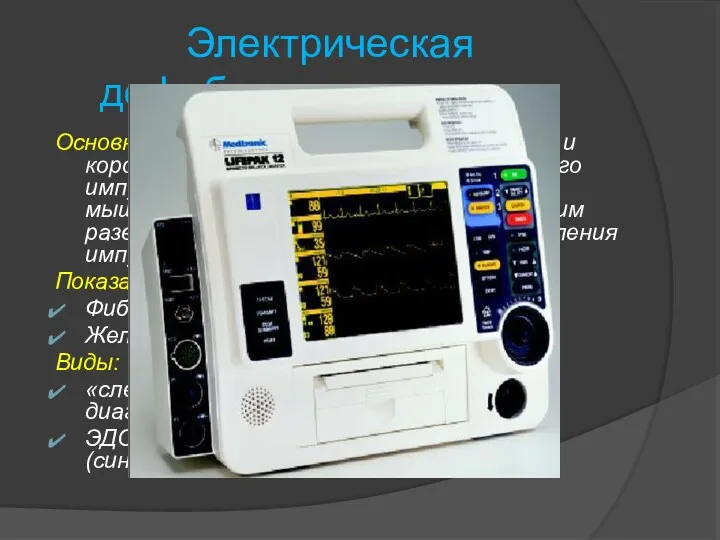
- 14. Электрическая дефибрилляция сердца Основной принцип: под действием мощного и короткодействующего(0,1с)электрического импульса происходит деполяризация всех мышечных волокон
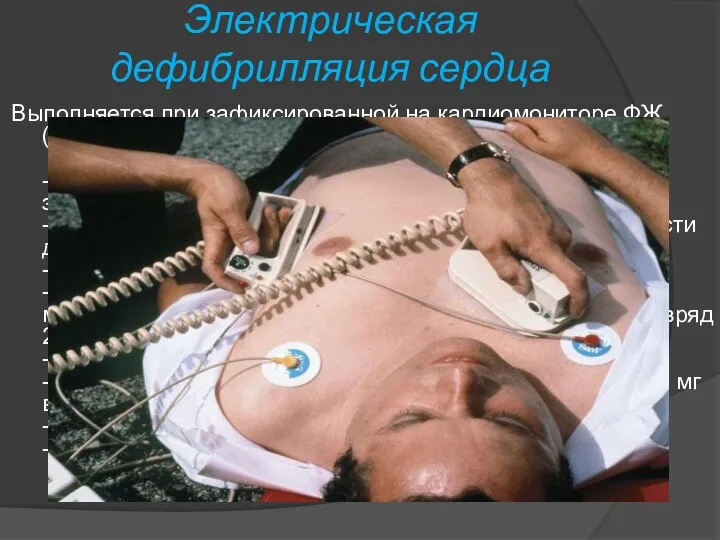
- 15. Электрическая дефибрилляция сердца Выполняется при зафиксированной на кардиомониторе ФЖ ( длительностью более 1 мин ) -
- 16. Прямой массаж сердца Применяется в качестве последней попытки оживления при неудачной неинвазивной СЛР. Показания для открытого
- 17. Клинические показатели эффективности проводимых реанимационных мероприятий появление пульсации на крупных сосудах - сонной, бедренной и локтевой
- 18. Клинические показатели эффективности проводимых реанимационных мероприятий Если через 15 - 30 минут от начала эффективного массажа
- 19. СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ
- 20. Принципы реанимации новорожденных Принцип А – установка правильной позиции новорожденного, отсасывание слизи и околоплодных вод из
- 21. Особенности ИВЛ новорожденных ИВЛ проводят если: Ребенок не откликается на тактильную стимуляцию; Отсутствует самостоятельное дыхание; Имеются
- 22. Особенности ИВЛ новорожденных Проведение ИВЛ Вентиляция проводится с помощью мешка Амбу, масок, эндотрахеальной трубки. Дыхание проводится
- 23. Особенности ИВЛ новорожденных При восстановление эффективной сердечной деятельности ( более 100 уд в мин) и спонтанного
- 24. Особенности ИВЛ новорожденных Особенности интубационной трубки Интубация проводится максимально щадяще ( у новорожденных слизистая более нежная,
- 25. Особенности непрямого массажа сердца у новорожденных Осуществляется через 15 – 30 сек после начала ИВЛ. Точка
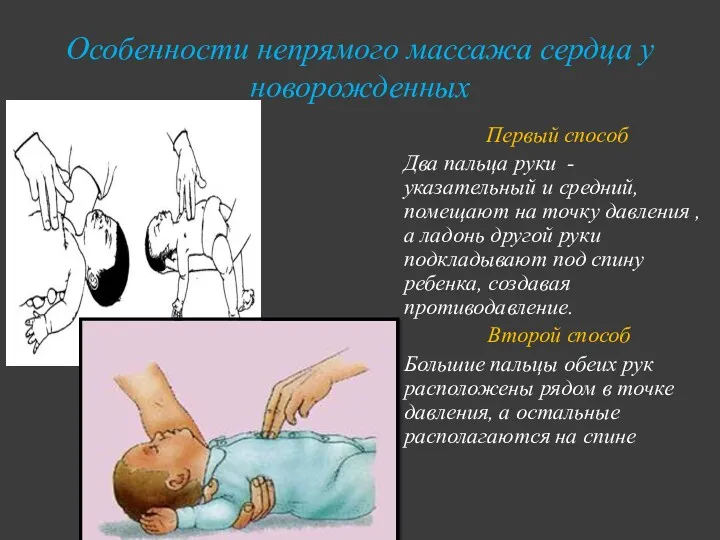
- 26. Особенности непрямого массажа сердца у новорожденных Первый способ Два пальца руки - указательный и средний, помещают
- 27. Особенности СЛР у новорожденных Контроль ЧСС каждые 30 сек; если менее 80 уд в мин продолжают
- 28. Особенности сердечно – легочной реанимации у детей
- 29. Особенности Маленький диаметр дыхательных путей большое сопротивление потоку вдыхаемого воздуха. Вдохи должны быть медленными, а частота
- 30. Особенности ИВЛ Способы ИВЛ: «Рот в рот» «Рот в нос» «В рот и нос» С помощью
- 31. Особенности непрямого массажа сердца Область сдавления грудной клетки у новорожденных и грудных детей – на ширину
- 33. Скачать презентацию






















 Виллебранд ауруы. Вазопатиялар
Виллебранд ауруы. Вазопатиялар Лапароскопическая хирургия. Основные принципы выполнения операций и техника
Лапароскопическая хирургия. Основные принципы выполнения операций и техника Лечение деменции
Лечение деменции Эндодонтия
Эндодонтия Хроническая ишемия мозга
Хроническая ишемия мозга Рожа. Возбудитель рожи
Рожа. Возбудитель рожи Рак поджелудочной железы. Диагностика, методы лечения, прогноз
Рак поджелудочной железы. Диагностика, методы лечения, прогноз Химические реакции с участием макромолекул
Химические реакции с участием макромолекул Скрининг новорожденных на галактоземию
Скрининг новорожденных на галактоземию История отечественного здравоохранения. Характеристика дисциплины Общественное здоровье и здравоохранение
История отечественного здравоохранения. Характеристика дисциплины Общественное здоровье и здравоохранение Трансплантация печени
Трансплантация печени Халықтың табиғи қозғалысын бағалау
Халықтың табиғи қозғалысын бағалау Ауыз қуысы кілегей қабығының және ерін қызыл жиегінің ісік алды аурулары. Этиология, патогенезі, клиникасы, диагностикасы
Ауыз қуысы кілегей қабығының және ерін қызыл жиегінің ісік алды аурулары. Этиология, патогенезі, клиникасы, диагностикасы Хламидиоз у детей
Хламидиоз у детей Вибрационная болезнь
Вибрационная болезнь Т-клеточная лимфома с поражением кожи спины, груди
Т-клеточная лимфома с поражением кожи спины, груди Ревматоидный артрит и его диагностика
Ревматоидный артрит и его диагностика Балалардың жақ-бет аймағындағы деформациялар мен ақауларды емдеудің негізгі әдістері.Ортодонтиялық емге жастық көрсеткіштер
Балалардың жақ-бет аймағындағы деформациялар мен ақауларды емдеудің негізгі әдістері.Ортодонтиялық емге жастық көрсеткіштер Повреждения голени, голеностопного сустава и стопы
Повреждения голени, голеностопного сустава и стопы Сердечно-легочная реанимация
Сердечно-легочная реанимация Жыныс фукциясының бқзылыстары. Климакс
Жыныс фукциясының бқзылыстары. Климакс Токсикология. Действие токсических веществ. (Лекция 4)
Токсикология. Действие токсических веществ. (Лекция 4) Гормональная регуляция физиологических функций. Общая характеристика эндокринных желез, общие свойства гормонов, классификация
Гормональная регуляция физиологических функций. Общая характеристика эндокринных желез, общие свойства гормонов, классификация Применение эпидемиологических методов в общественном здоровье и управлении здравоохранением
Применение эпидемиологических методов в общественном здоровье и управлении здравоохранением PRISCA - биохимический скрининг хромосомной патологии плода
PRISCA - биохимический скрининг хромосомной патологии плода Болезнь Стилла взрослых
Болезнь Стилла взрослых Профилактика заболеваний мочевыводящей системы
Профилактика заболеваний мочевыводящей системы Ботулизм. Возбудители ботулизма
Ботулизм. Возбудители ботулизма