Слайд 2

1.ПОНЯТИЕ
Трофобластическая болезнь ( трофобластические опухоли, трофобластические неоплазии)– это опухоль, происходящая из
трофобласта, которая окружает бластоцисту и распространяется в хорион и амнион .
Трофобластические опухоли составляют 1% от всех онкогинекологических опухолей и поражают женщин преимущественно репродуктивного возраста. Болезнь развивается во время или после маточной или эктопической беременности.
ТО характеризуются высокой злокачественностью, быстрым отдаленным метастазированием и, при этом, высокой частотой излечения только с помощью химиотерапии даже при наличии отдаленных метастазов.
Слайд 3

2.КЛАССИФИКАЦИЯ
полный пузырный занос (ППЗ);
частичный пузырный занос (ЧПЗ);
инвазивный пузырный занос (ИПЗ);
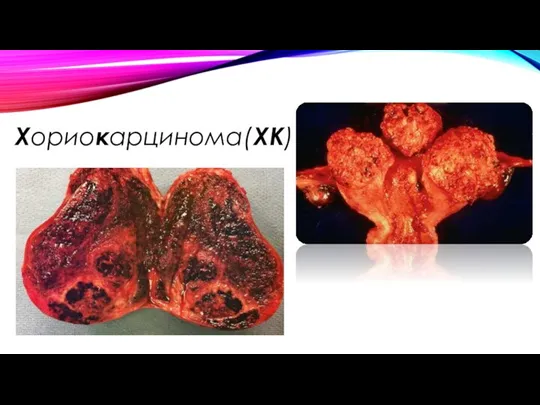
хориокарцинома (ХК);
трофобластическая опухоль плацентарного ложа (ТОПЛ).
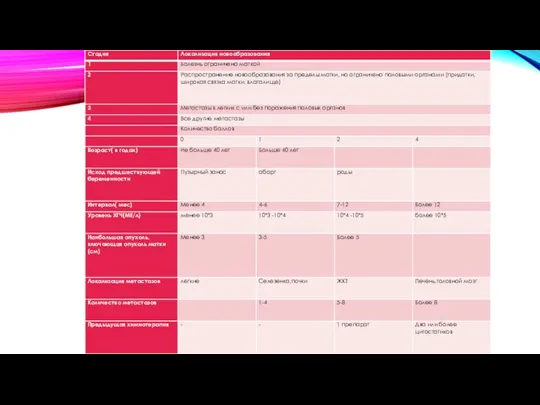
Классификация Figo(the International Federation of Gynecologists and Obstetricians ):
I – локализация трофобластического новообразования ограничена маткой
II – трофобластическая неоплазия распространяется на широкую связку матки, придатки, влагалище, но ограничивается гениталиями.
III – кроме поражения половых органов, определяются метастазы в легкие
IV – кроме легочных метастазов, определяются поражения селезенки, почек, ЖКТ, печени, головного мозга.
Слайд 4
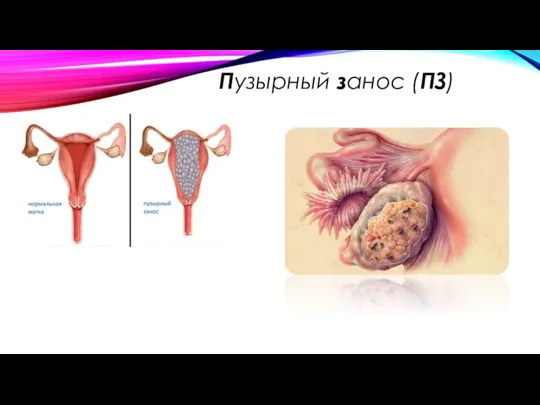
Слайд 5
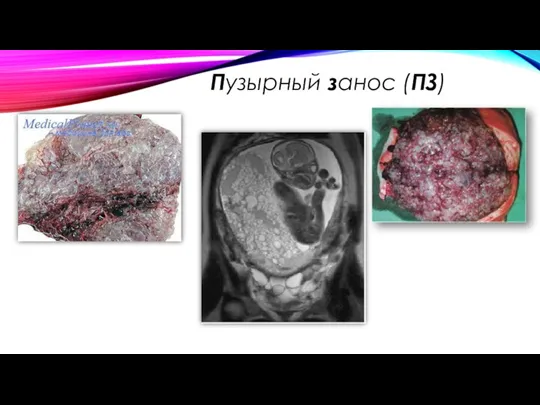
Слайд 6
Слайд 7

Трофобластичес-кая
опухоль плацентарного ложа (ТОПЛ)
Слайд 8
Слайд 9
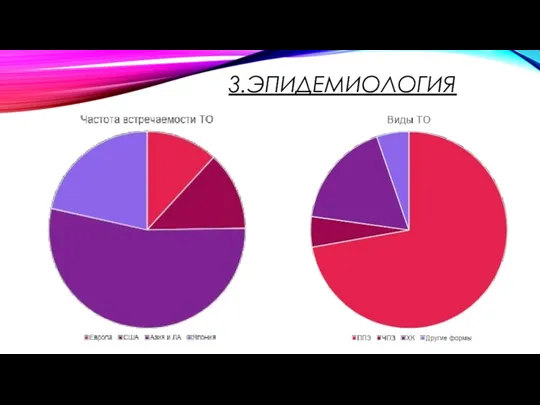
Слайд 10
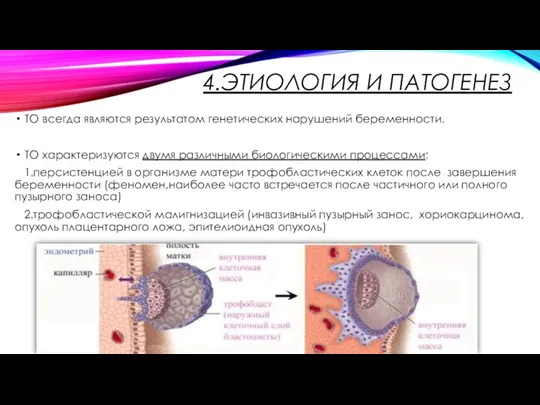
4.ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
ТО всегда являются результатом генетических нарушений беременности.
ТО характеризуются двумя
различными биологическими процессами:
1.персистенцией в организме матери трофобластических клеток после завершения беременности (феномен,наиболее часто встречается после частичного или полного пузырного заноса)
2.трофобластической малигнизацией (инвазивный пузырный занос, хориокарцинома,опухоль плацентарного ложа, эпителиоидная опухоль)
Слайд 11

4.ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
ППЗ характеризуются трофобластической гиперплазией и атипией. Изменения обнаруживают в парах
хромосом 46ХХ или 46ХY.
При ЧПЗ обнаруживают вариабельность развития ненормальных ворсинок и фокальную трофобластическую гиперплазию в ассоциации с эмбриональными тканями. ЧПЗ содержит, как правило, материнские и отцовские хромосомы, и триплоидные наборы, например XXY.
ИПЗ возникает, когда ткань пузырного заноса внедряется в стенку миометрия. Инвазивный пузырный занос развивается в 15 % у пациенток с полным пузырным заносом и у 5 % женщин с частичным пузырным заносом.
ХК представляет собой анапластическую трофобластическую ткань, состоящую из цитотрофобластов и синцитиотрофобластов. ХК чаще всего является следствием полного пузырного заноса.
ТОПЛ развивается из промежуточных клеток трофобласта. Характеризуется медленным ростом, локальным проникновением в миометрий, нечастым гематогенным и лимфогенным метастазированием.
Слайд 12
5.ГИСТОЛОГИЯ
ПУЗЫРНЫЙ ЗАНОС
Слайд 13

6.КЛИНИЧЕСКАЯ КАРТИНА
Клиника пузырного заноса характеризуется
влагалищными кровотечениями (90%);
превышением размеров матки
должной величины (50%);
двусторонними текалютеиновыми кистами более 8 см в диаметре (до 40% случаев)
Трофобластическая хорионкарцинома способна глубоко инфильтрировать и разрушать стенку матки, поэтому обычно первым проявлением данной формы трофобластической болезни служит массивное кровотечение.
Хорионкарцинома обладает высокой частотой метастазирования в легкие, органы малого таза, печень, селезенку, головной мозг, почки, желудок, обуславливая соответствующую клиническую симптоматику.
Трофобластическая опухоль плацентарного ложа обладает инфильтрирующим ростом, что сопровождается разрушением серозного покрова матки, кровотечениями; может метастазировать во влагалище, брюшную полость, головной мозг.
Слайд 14
7.ДИАГНОСТИКА
1.Сбор жалоб и анамнеза
2.Осмотр влагалища и шейки матки(синеватый оттенок слизистой оболочки
и опухолевые узлы сероватого цвета за счет их распада, увеличенные матку и придатки)
3.Лабораторная диагностика (прогрессивное увеличение ХГЧ)
4.УЗИ (наличие опухоли и ее расположение в матке)
5.Гистологическое исследование
Слайд 15
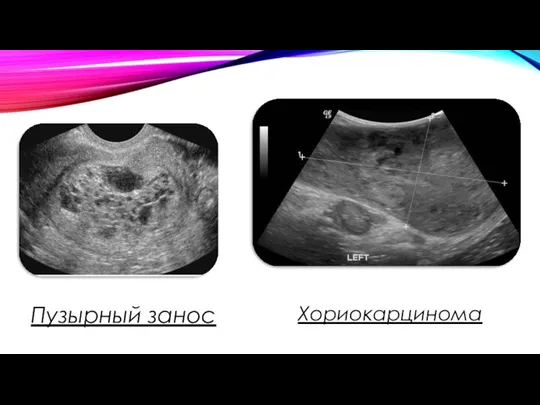
Пузырный занос
Хориокарцинома
Слайд 16

8.ЛЕЧЕНИЕ
Показания к лечению
1. После беременности с пузырным заносом
Ранняя диагностика беременности с
пузырным заносом c помощью ультразвукового исследования (УЗИ) позволяет диагностировать его на ранних этапах появления.
повышенный уровень ХГЧ в виде плато в течение как минимум трех недель без тенденции к снижению;
рост ХГЧ на 10 % и более при трех или более измерениях в течение двух недель;
сохраняющийся в течение 6 месяцев после эвакуации пузырного заноса повышенный уровень ХГЧ;
гистологический диагноз хориокарцинома.
2. После беременности без пузырного заноса
После нормально протекающей беременности обычно уровень ХГЧ не определяют
Тщательное клиническое, инструментальное и радиологическое исследования должны быть выполнены для определения стадии заболевания при повышенном уровне ХГЧ
Слайд 17

8.ЛЕЧЕНИЕ
Рекомендуется основным методом лечения больных ЗТО считать противоопухолевую лекарственную терапию. Режим
проведения стандартной химиотерапии 1 линии определяется группой риска возникновения резистентности опухоли по шкале FIGO .
Планирование химиотерапии I линии для больных ЗТО:
1. Подсчет суммы баллов по шкале FIGO-ВОЗ (по результатам обследования).
2. Определение группы риска резистентности: 6 и менее баллов – низкий риск, 7 и более – высокий риск.
3. Назначение режима химиотерапии в соответствии с группой риска .
Слайд 18
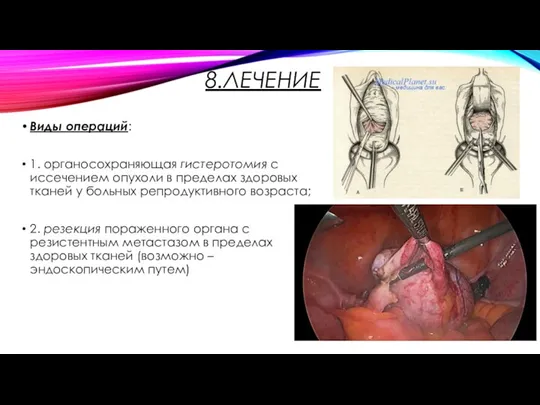
8.ЛЕЧЕНИЕ
Виды операций:
1. органосохраняющая гистеротомия с иссечением опухоли в пределах здоровых тканей
у больных репродуктивного возраста;
2. резекция пораженного органа с резистентным метастазом в пределах здоровых тканей (возможно – эндоскопическим путем)
Слайд 19

9.ПРОФИЛАКТИКА
диспансерное наблюдение пациенток после удаления пузырного заноса: еженедельное исследование сывороточного уровня
бета – ХГЧ до получения 3-х последовательных отрицательных результатов, затем – ежемесячно – до года
выполнение УЗИ органов малого таза – через 2 недели после эвакуации ПЗ, далее – в зависимости от динамики ХГЧ
рентгенография легких через 2 недели после эвакуации ПЗ, далее – в зависимости от динамики ХГЧ
контрацепция в течение 1 года после нормализации уровня ХГ, предпочтительнее – оральными контрацептивами, которые следует назначать только после нормализации уровня ХГЧ и восстановлении менструального цикла
мониторинг уровня ХГЧ после окончания лечения: 2 раза в месяц - первые 3 месяца, далее – ежемесячно до 1 года, второй год – раз в 2 месяца, третий год – раз в 3-4 месяца


















 Диссеминированное внутрисосудистое свертывание крови
Диссеминированное внутрисосудистое свертывание крови Амебиаз и его формы
Амебиаз и его формы Оценка эффективности первого этапа диспансеризации за 2017 год
Оценка эффективности первого этапа диспансеризации за 2017 год Инфекционные заболевания у детей
Инфекционные заболевания у детей ПОчему важно соблюдать режим дня школьника средней ступени образования
ПОчему важно соблюдать режим дня школьника средней ступени образования Хронический пульпит
Хронический пульпит Гиподинамия, гипердинамия
Гиподинамия, гипердинамия Аномалии лицевого отдела черепа
Аномалии лицевого отдела черепа Участие медсестры в инструментальных методах исследования
Участие медсестры в инструментальных методах исследования Наука об управлении движением. Motor Control
Наука об управлении движением. Motor Control Гипопаратериоз қалқанша маңы безі
Гипопаратериоз қалқанша маңы безі Диагностика и коррекция нарушения зрения у детей раннего возраста
Диагностика и коррекция нарушения зрения у детей раннего возраста Догляд за шкірою. Типи шкіри
Догляд за шкірою. Типи шкіри Неотложные состояния в травматологии
Неотложные состояния в травматологии ПЦР в диагностике папилломавирусной инфекции и рака шейки матки
ПЦР в диагностике папилломавирусной инфекции и рака шейки матки Абдомінальний ішемічний синдром. Тема 05
Абдомінальний ішемічний синдром. Тема 05 Ascaris lumbricoides. Гельминтозы
Ascaris lumbricoides. Гельминтозы Псориаз. Красный плоский лишай. Предраковые заболевания губ и слизистой оболочки
Псориаз. Красный плоский лишай. Предраковые заболевания губ и слизистой оболочки Глобальные риски и новейшие медицинские технологии
Глобальные риски и новейшие медицинские технологии Медицинская паразитология. Жизненные циклы паразитов. (Лекция 5)
Медицинская паразитология. Жизненные циклы паразитов. (Лекция 5) Эпидемиологиялық талдауда қолданылатын статистикалық әдістер
Эпидемиологиялық талдауда қолданылатын статистикалық әдістер Листериоз. Возбудитель. Классификация. Лабораторная диагностика
Листериоз. Возбудитель. Классификация. Лабораторная диагностика Лабораторные методы диагностики вирусных болезней
Лабораторные методы диагностики вирусных болезней Доврачебная помощь
Доврачебная помощь Инвазивный мониторинг внутричерепного давления
Инвазивный мониторинг внутричерепного давления Организация медицинской помощи населению
Организация медицинской помощи населению Вакцинация. Правовые аспекты вакцинопрофилактики в РК
Вакцинация. Правовые аспекты вакцинопрофилактики в РК Кисломолочные продукты
Кисломолочные продукты