Содержание
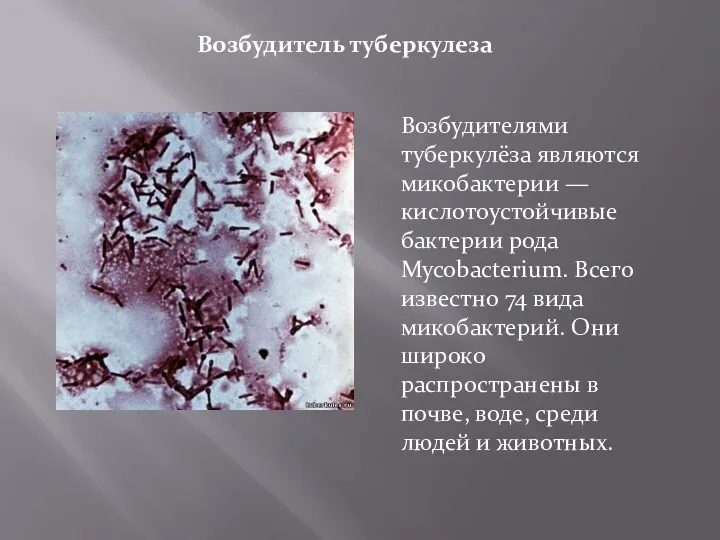
- 2. Возбудитель туберкулеза Возбудителями туберкулёза являются микобактерии — кислотоустойчивые бактерии рода Mycobacterium. Всего известно 74 вида микобактерий.
- 3. КЛИНИЧЕСКИЕ ФОРМЫ Туберкулез глаз. Внелегочный туберкулез Туберкулез органов пищеварительной системы Туберкулез органов мочеполовой системы Туберкулез центральной
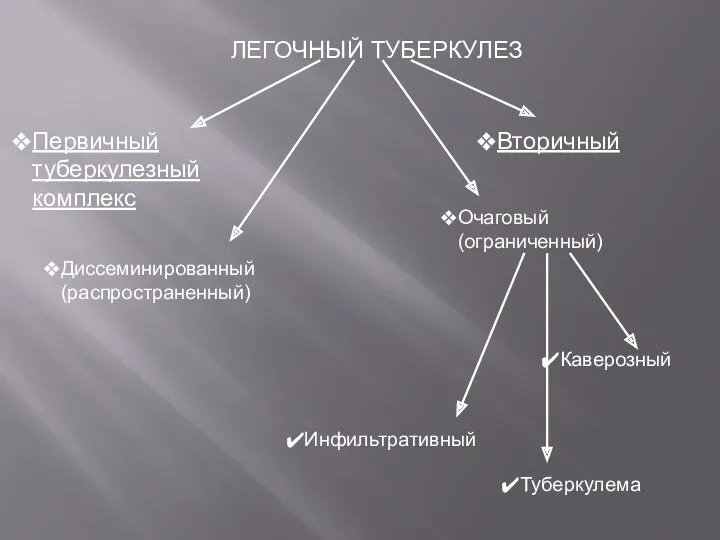
- 4. ЛЕГОЧНЫЙ ТУБЕРКУЛЕЗ Диссеминированный (распространенный) Очаговый (ограниченный) Туберкулема Инфильтративный Каверозный Первичный туберкулезный комплекс Вторичный
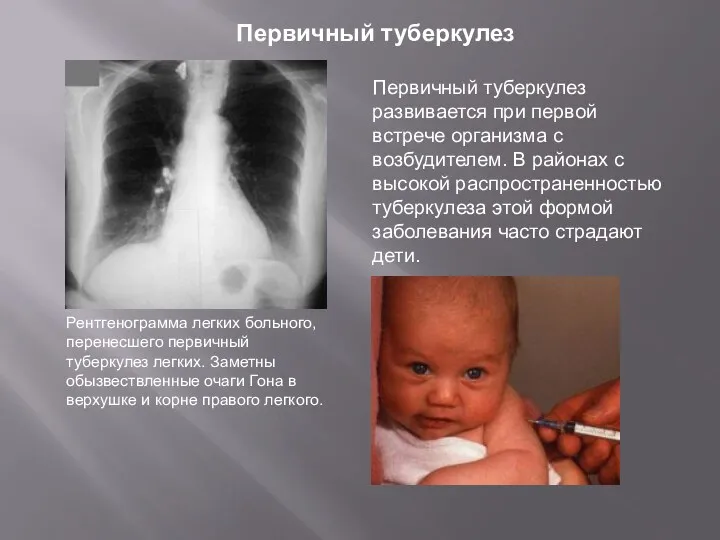
- 5. Первичный туберкулез развивается при первой встрече организма с возбудителем. В районах с высокой распространенностью туберкулеза этой
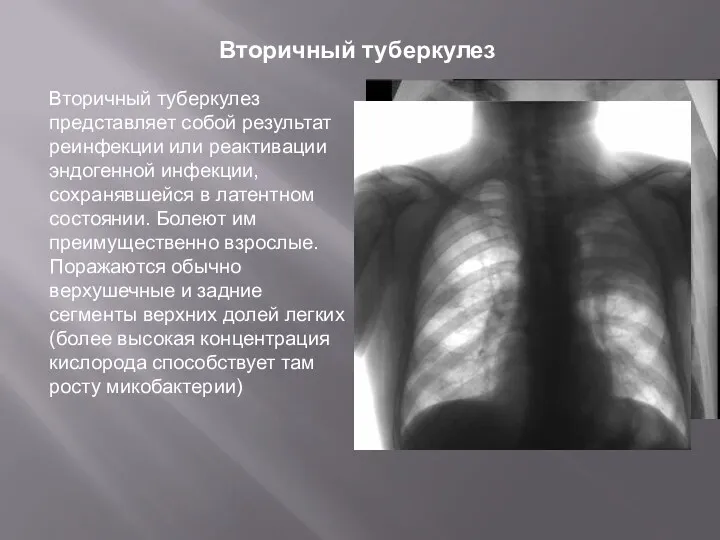
- 6. Вторичный туберкулез Вторичный туберкулез представляет собой результат реинфекции или реактивации эндогенной инфекции, сохранявшейся в латентном состоянии.
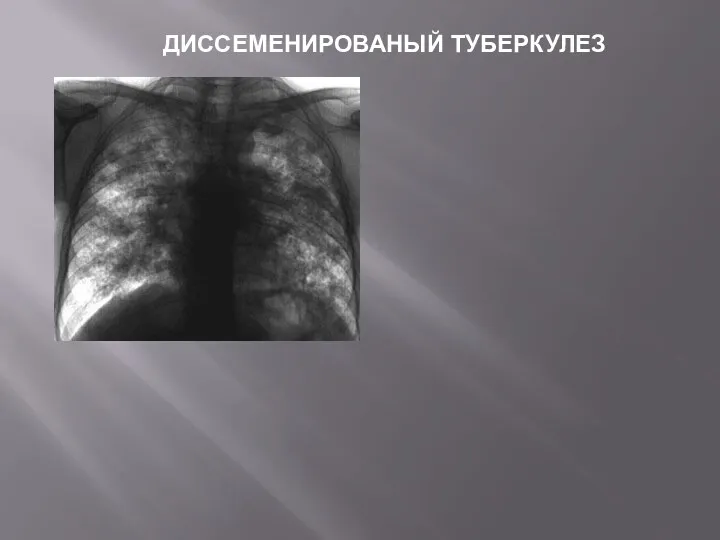
- 7. ДИССЕМЕНИРОВАНЫЙ ТУБЕРКУЛЕЗ
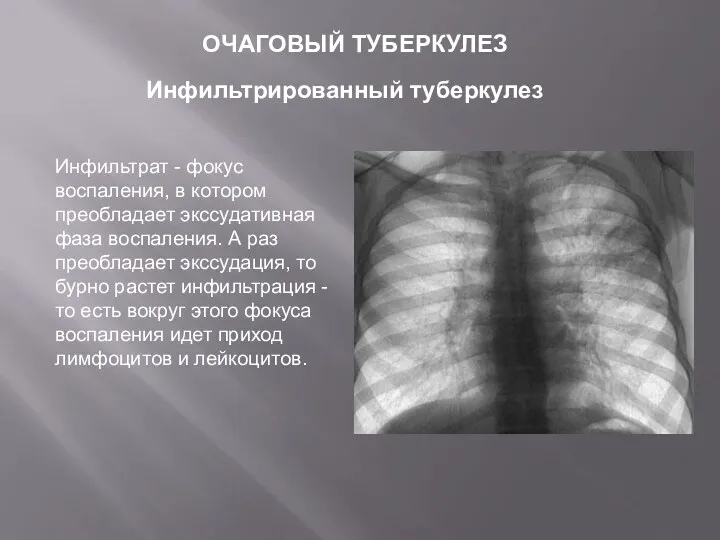
- 8. Инфильтрированный туберкулез ОЧАГОВЫЙ ТУБЕРКУЛЕЗ Инфильтрат - фокус воспаления, в котором преобладает экссудативная фаза воспаления. А раз
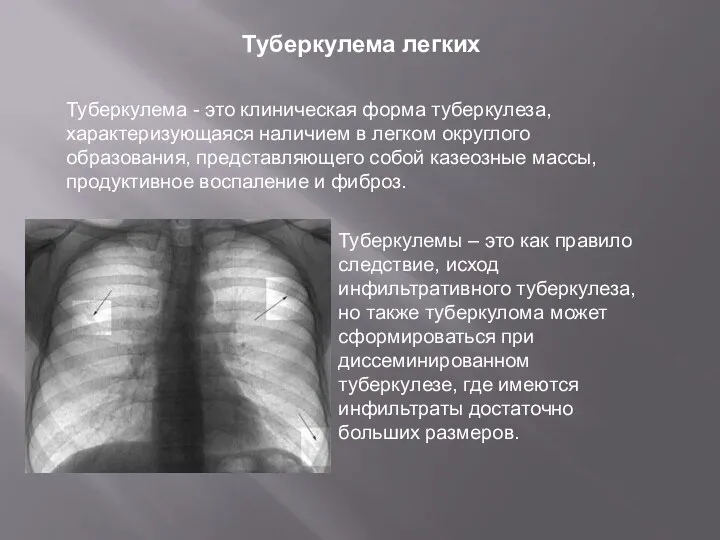
- 9. Туберкулема легких Туберкулема - это клиническая форма туберкулеза, характеризующаяся наличием в легком округлого образования, представляющего собой
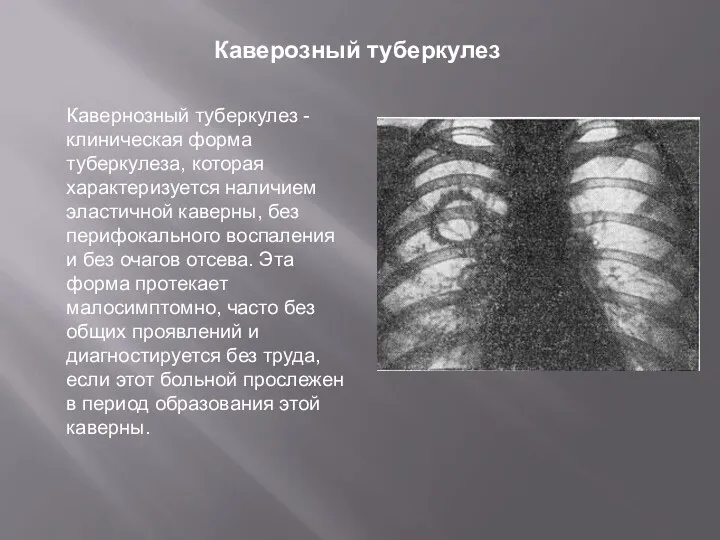
- 10. Каверозный туберкулез Кавернозный туберкулез - клиническая форма туберкулеза, которая характеризуется наличием эластичной каверны, без перифокального воспаления
- 11. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Диагностика туберкулеза – это процесс, который осложняется многообразием клинических проявлений и форм туберкулеза. В
- 12. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Этапы диагностики туберкулеза Диагностика туберкулеза проводится на разных этапах медицинского обслуживания. Обычно в первую
- 13. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Третий шаг диагностики туберкулеза проводится в случае сохранения подозрения на туберкулез после первых двух
- 14. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Правила сбора мокроты Определение КУМ в мокроте в ходе диагностики туберкулеза является прямым и
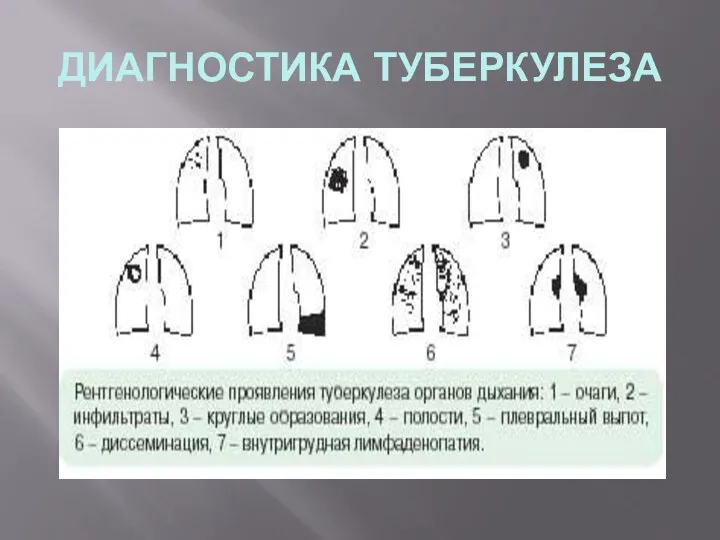
- 15. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Рентгенологическая диагностика туберкулеза Рентгенологическое исследование легких в ходе диагностики туберкулеза не может ни подтвердить,
- 16. ДИАГНОСТИКА ТУБЕРКУЛЕЗА
- 17. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Проба манту Проба манту также используется для диагностики туберкулеза. Проба манту часто используется для
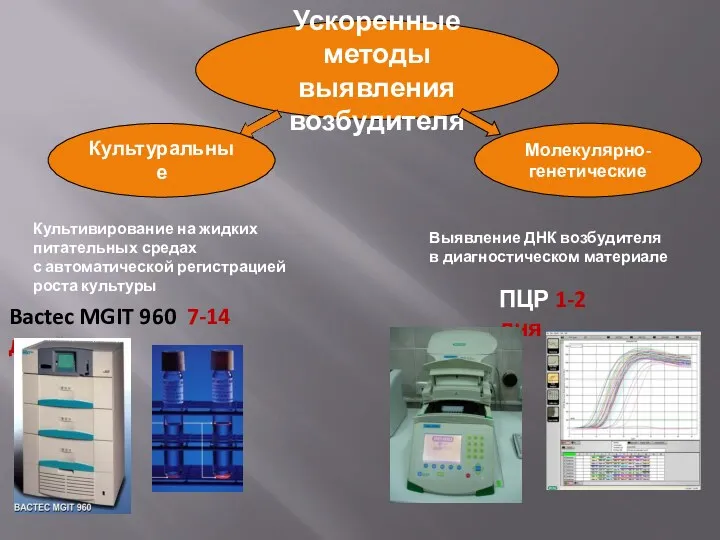
- 18. Ускоренные методы выявления возбудителя Молекулярно- генетические Культуральные Культивирование на жидких питательных средах с автоматической регистрацией роста
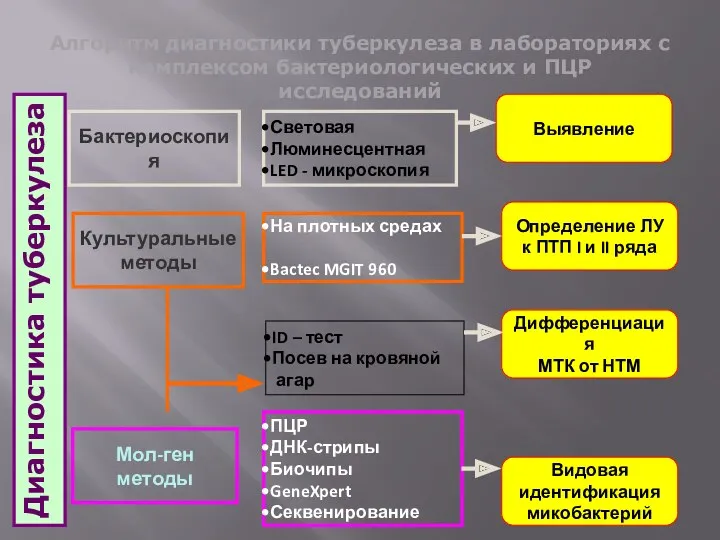
- 19. Алгоритм диагностики туберкулеза в лабораториях с комплексом бактериологических и ПЦР исследований Диагностика туберкулеза Бактериоскопия Культуральные методы
- 20. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Полимеразная цепная реакция Присутствие ДНК МБТ можно установить в исследуемом материале с помощью полимеразной
- 21. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Среди общелабораторных методов исследования определенное значение для диагностики ТБЛ имеет гемограмма. Ее изменения у
- 22. Туберкулез легких нужно отличать от других легочных заболеваний — бронхитов, пневмоний, абсцесса легкого, бронхоэктазов. Точный диагноз
- 23. Профилактика туберкулеза состоит из 3 С : Химиопрофилактика Вакцинация и ревакцинация БЦЖ Санитарная профилактика Специфическая Социальная
- 24. Вакцинация БЦЖ — общепризнанный метод активной специфической профилактики туберкулёза, прежде всего у детей и подростков. Вакцинация
- 25. ТУБЕРКУЛЁЗ В НАЦИОНАЛЬНОМ КАЛЕНДАРЕ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
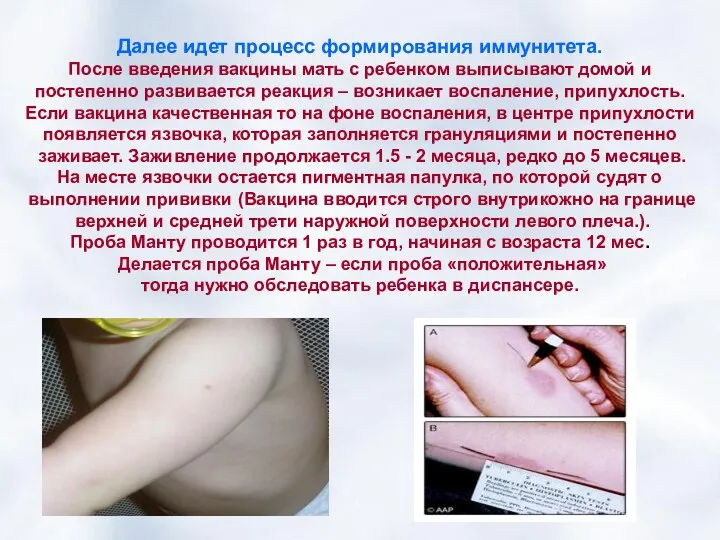
- 26. Далее идет процесс формирования иммунитета. После введения вакцины мать с ребенком выписывают домой и постепенно развивается
- 27. Химиопрофилактика Специфическая химиопрофилактика проводится одним или несколькими противотуберкулёзными препаратами под контролем врача-фтизиатра периодическими циклами по 3-4
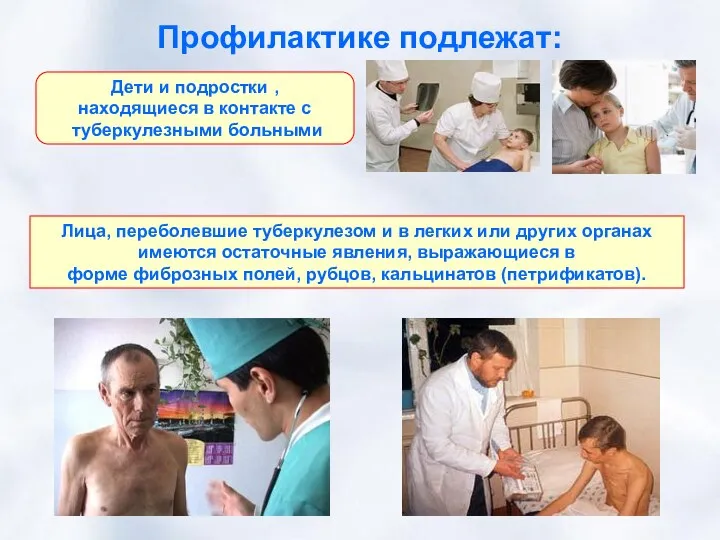
- 28. Профилактике подлежат: Дети и подростки , находящиеся в контакте с туберкулезными больными Лица, переболевшие туберкулезом и
- 29. Больные сахарным диабетом. Лица страдающие язвенной болезнью, особенно при наличии остаточных явлений после перенесенного туберкулеза (
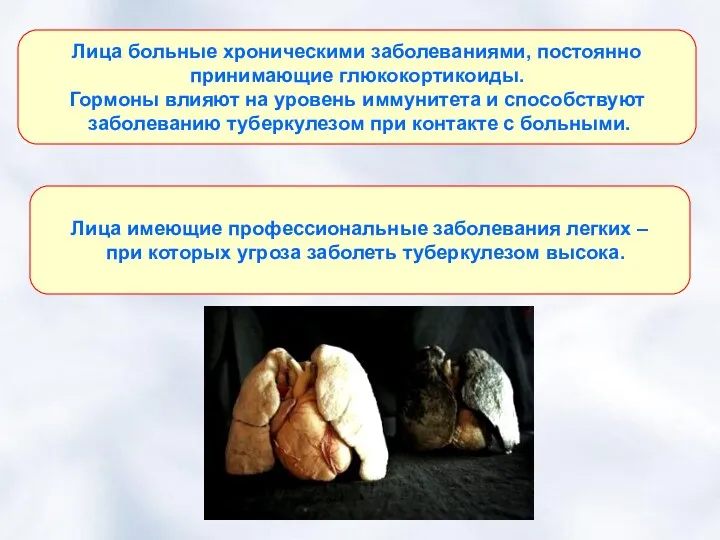
- 30. Лица больные хроническими заболеваниями, постоянно принимающие глюкокортикоиды. Гормоны влияют на уровень иммунитета и способствуют заболеванию туберкулезом
- 32. Скачать презентацию















 Принципы диагностики гельминтозов
Принципы диагностики гельминтозов Роль психотерапии в лечении алкоголизма
Роль психотерапии в лечении алкоголизма Чинники активації імунної системи. Поняття антигену. Класифікація і властивості антигенів
Чинники активації імунної системи. Поняття антигену. Класифікація і властивості антигенів Непрерывное медицинское образование в Российской Федерации
Непрерывное медицинское образование в Российской Федерации Лучевая диагностика заболеваний опорно-двигательного аппарата
Лучевая диагностика заболеваний опорно-двигательного аппарата Стволовая клетка и дифферон
Стволовая клетка и дифферон Основы нейрореабилитации. Медикаментозная коррекция мышечной спастичности
Основы нейрореабилитации. Медикаментозная коррекция мышечной спастичности Современные проблемы инсультов. Тактика ведения ишемических инсультов. Значение профилактических мероприятий
Современные проблемы инсультов. Тактика ведения ишемических инсультов. Значение профилактических мероприятий Острый живот в гинекологической практике
Острый живот в гинекологической практике Юношеская дисфункция ВНЧС
Юношеская дисфункция ВНЧС Гонорея. Клинические проявления, диагности, лечение
Гонорея. Клинические проявления, диагности, лечение Миокардиты и кардиомиопатии
Миокардиты и кардиомиопатии Микрофлора рук медицинского персонала. Средства и технологии обработки рук
Микрофлора рук медицинского персонала. Средства и технологии обработки рук Образование МГУ. Его роль в развитии медицины
Образование МГУ. Его роль в развитии медицины Предмет и содержание судебной медицины
Предмет и содержание судебной медицины Энтеровирусные инфекции
Энтеровирусные инфекции Экстрапирамидные гиперкинезы
Экстрапирамидные гиперкинезы Правила снятия ЭКГ. Подготовка пациента к ЭКГ. Какие датчики бывают и как их устанавливать
Правила снятия ЭКГ. Подготовка пациента к ЭКГ. Какие датчики бывают и как их устанавливать Острый аппендицит. История учения об аппендиците. Анатомо-физиологические особенности
Острый аппендицит. История учения об аппендиците. Анатомо-физиологические особенности Теоретические основы экстрагирования
Теоретические основы экстрагирования Острый одонтогенный остеомиелит
Острый одонтогенный остеомиелит Загальні основи фізичної реабілітації. ЛФК як основний засіб фізичної реабілітації
Загальні основи фізичної реабілітації. ЛФК як основний засіб фізичної реабілітації Пластическая хирургия
Пластическая хирургия Полиомиелит
Полиомиелит Фонові та передракові захворювання жіночих статевих органів. Злоякісні новоутворення геніталій
Фонові та передракові захворювання жіночих статевих органів. Злоякісні новоутворення геніталій Рожа. Этиология. Клиническая классификация рожи
Рожа. Этиология. Клиническая классификация рожи Клещевой энцефалит
Клещевой энцефалит Низкобелковая диета
Низкобелковая диета