Содержание
- 3. Сочетание ВПС и другой патологии сердца Недостаточность МК и ТК Стеноз/недостаточность АК ИБС и ее осложнения
- 4. Клинический пример 1 Пациентка Б., 41 года находилась в КХО ПГКБ с 20.01. по 4.02.16 В
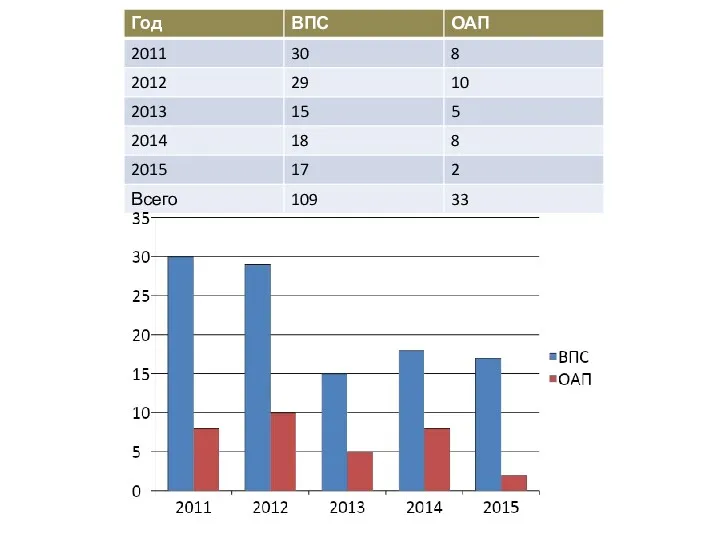
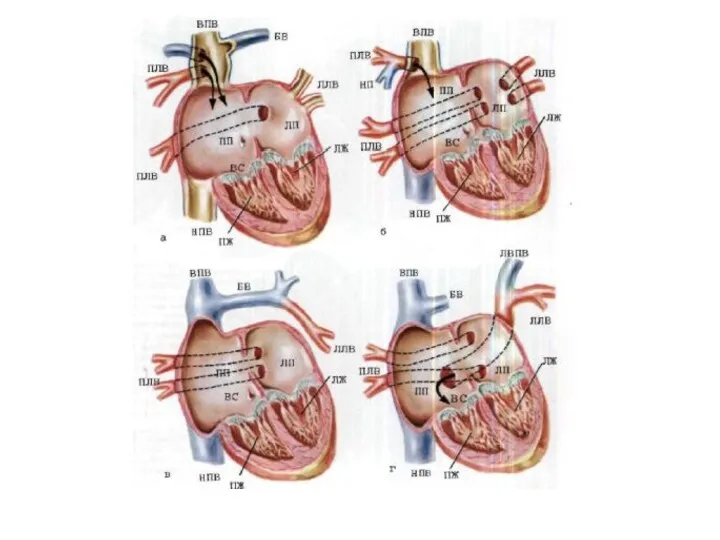
- 5. КАГ, зондирование сердца (9.07.15): Правый тип кровоснабжения сердца. ЛКА, ПКА – не изменены. ДМПП – 30
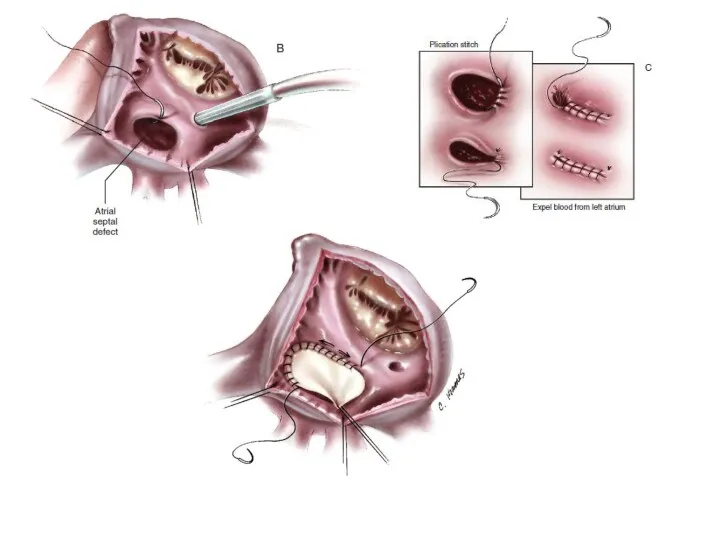
- 6. Заключительный клинический диагноз: ВПС. Вторичный ДМПП. ТР I ст. НБПНПГ. ЛГ II ст. ФК СН I
- 9. Пациент Б, 54 лет находился в КХО ПГКБ с 19.04. по 29.04.16. Шум в сердце диагностирован
- 10. КАГ (17.03.16.): Правый тип кровоснабжения сердца. ЛКА – ствол, ПНА, ОА - не изменены. ПКА –
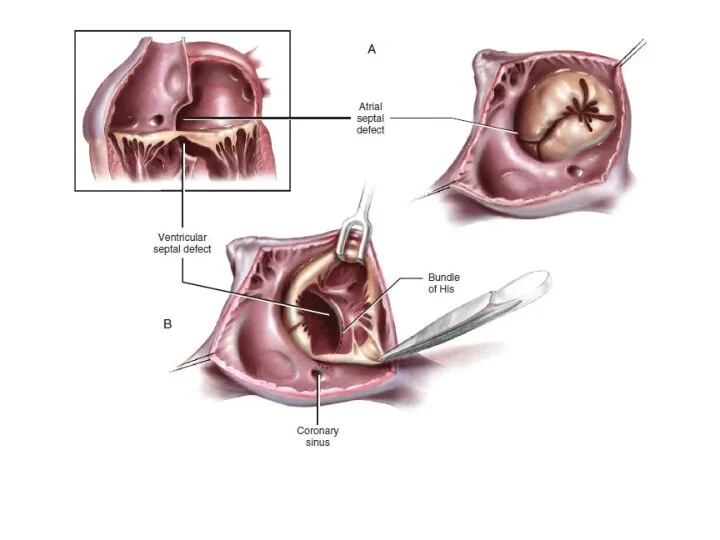
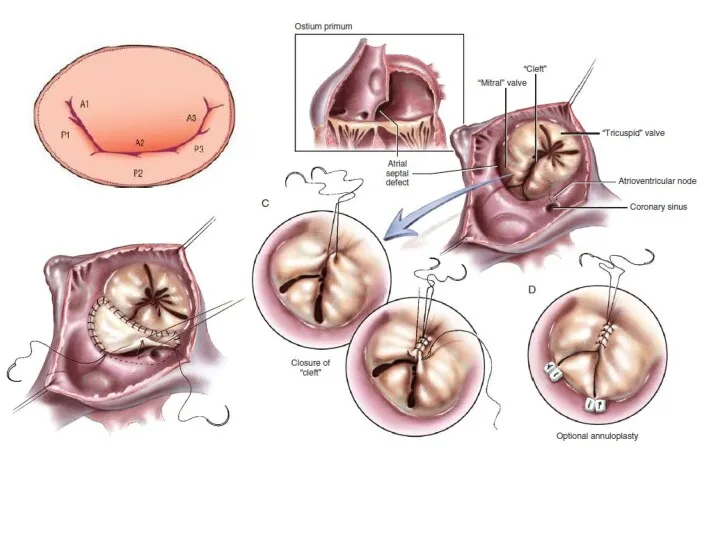
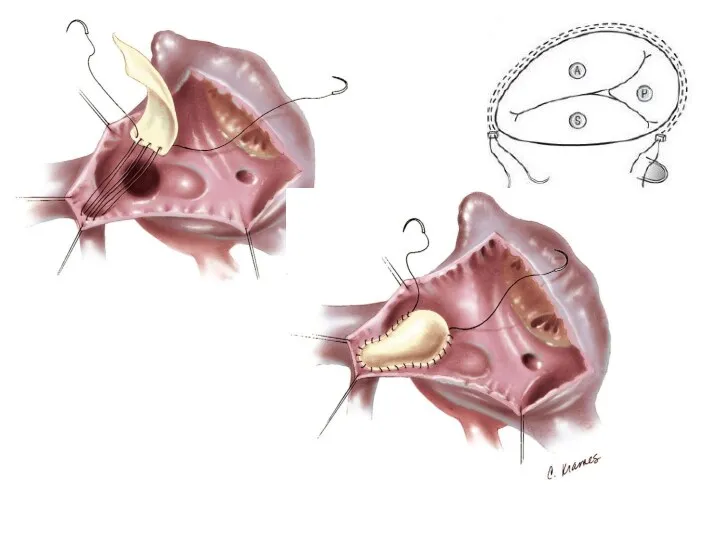
- 11. Заключительный клинический диагноз: ВПС. Неполная форма АВК. Расщепление ПСМК. МР I ст. ТР II ст. Экстрасистолия.
- 15. Клинический пример 3 Пациент В., 18 лет находился в КХО ПГКБ с 20.01. по 3.02.15. В
- 16. ЭхоКГ(22.09.14.): ФВ – 63%, ФС – 34%, КДР ЛЖ – 41 мм, КСР ЛЖ – 27
- 17. Заключительный клинический диагноз: ВПС: Вторичный ДМПП. Частичный АДЛВ. Добавочная левая верхняя полая вена. МР I ст.
- 20. Клинический пример 4 Пациент П., 44 лет находился в КХО ПГКБ с 11.09. по 26.09.16. Указаний
- 21. КАГ (1.08.16.): Правый тип кровоснабжения сердца. ЛКА – ствол, ПНА, ОА - не изменены. ПКА –
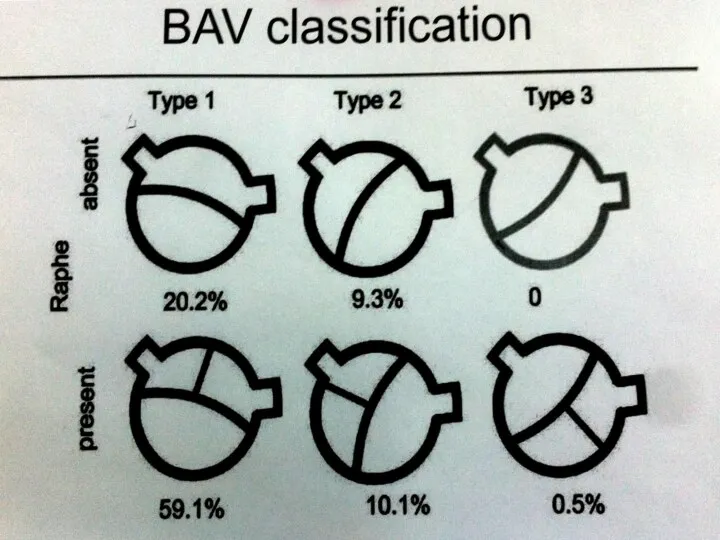
- 22. Заключительный клинический диагноз: Дегенеративный аортальный порок сердца. ДАК. АР III ст. ТР I ст. Пароксизмы НЖТ.
- 24. ЧПЭ: ЛЖ: КДР/КСР 6,3/4,6 см, ФВ 51%. АК: пик. ГД 10 мм рт.ст., АР III ст.,
- 27. Клинический пример 5 Пациент Ф., 74 лет находилась в КХО ПГКБ с 6.04. по 25.04.16. Указаний
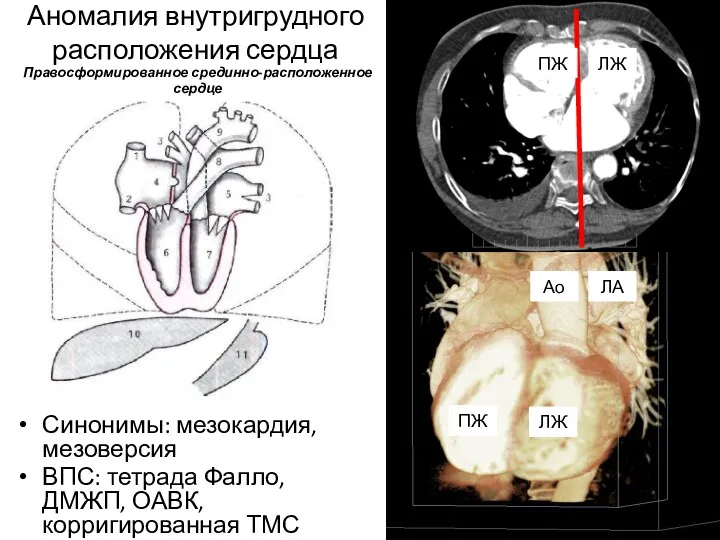
- 28. Аномалия внутригрудного расположения сердца ПЖ ЛЖ ЛЖ ПЖ Ао ЛА Правосформированное срединно-расположенное сердце Синонимы: мезокардия, мезоверсия
- 30. Классификация Подзолкова, 1974 г. 1) правосформированное праворасположенное сердце (с нормальным расположением ОБП); 2) правосформированное срединно-расположенное сердце
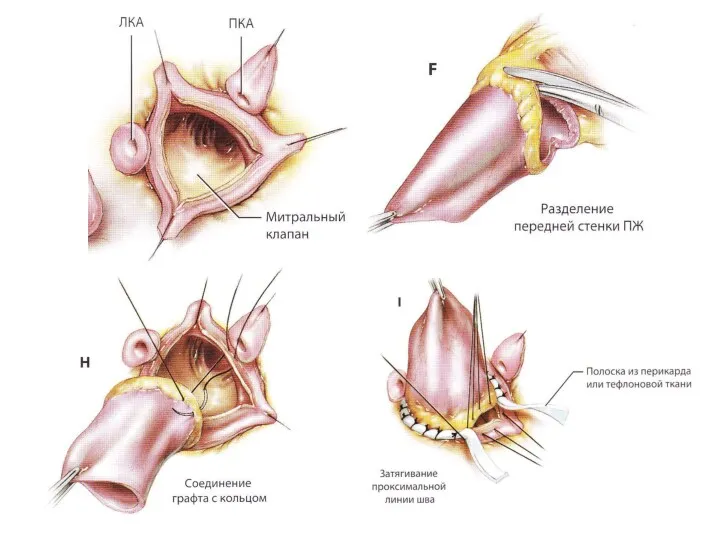
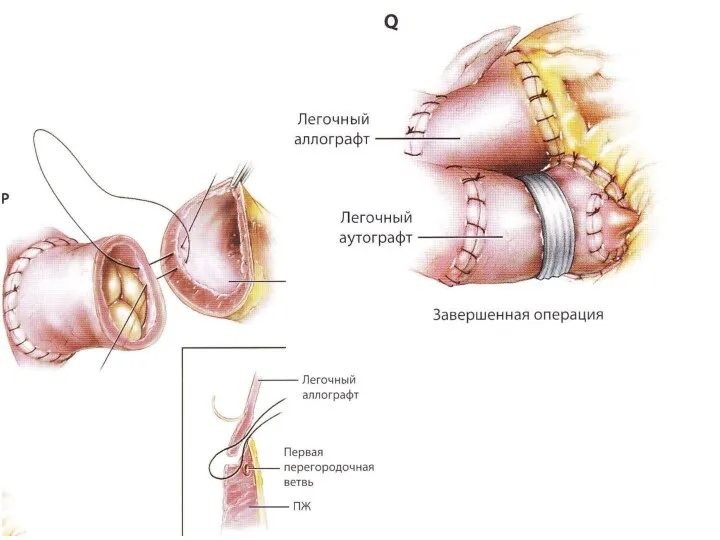
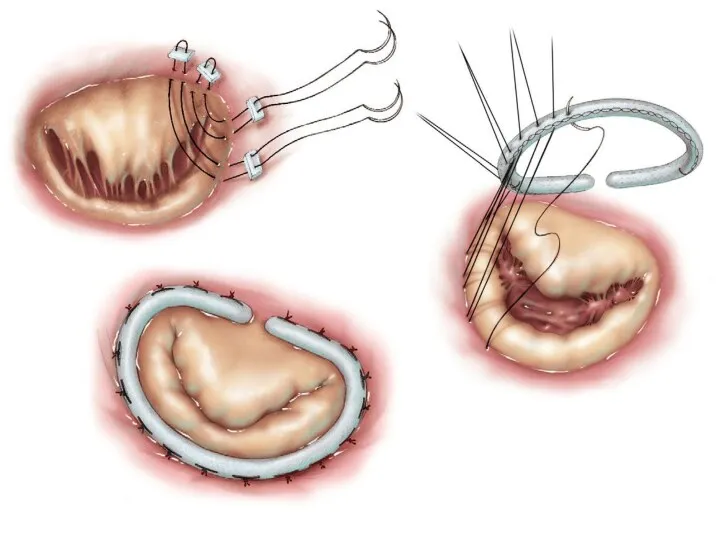
- 31. Заключительный клинический диагноз: ВПС. Корригированная ТМС с правосформированным праворасположенным сердцем. Регургитация на АВ-клапанах II-III ст. Аортальная,
- 34. Клинический пример 6. Пациент Ш., 61 года находился в КХО ПГКБ с 20.10. по 21.10.16. Жалобы
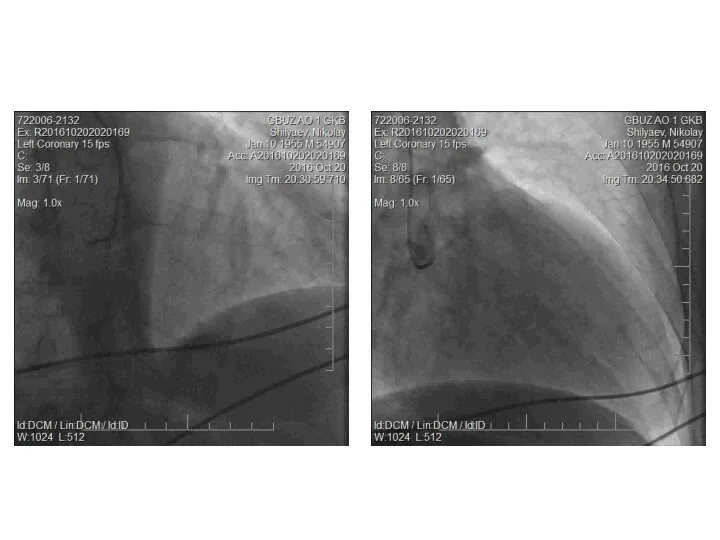
- 36. КАГ (20.10.16.): тип кровоснабжения сердца – сбалансированный. ЛКА: ствол, ПНА, ОА – не изменены. ПКА –
- 39. Скачать презентацию
























 Организация наркологической службы в Российской Федерации
Организация наркологической службы в Российской Федерации Опухоли головного мозга
Опухоли головного мозга Синдром диабетической стопы
Синдром диабетической стопы Продукт добровольного медицинского страхования Клещевой энцефалит
Продукт добровольного медицинского страхования Клещевой энцефалит Нежелательные явления вакцинации
Нежелательные явления вакцинации Фармакологическая кардиоверсия аритмий сердца
Фармакологическая кардиоверсия аритмий сердца Лабораторная диагностика нарушений системы гемостаза
Лабораторная диагностика нарушений системы гемостаза Заболеваемость населения
Заболеваемость населения Функциональная диспепсия
Функциональная диспепсия Анатомо-топографические особенности строения челюстно-лицевой области при полном отсутствии зубов
Анатомо-топографические особенности строения челюстно-лицевой области при полном отсутствии зубов Профессиональные заболевания, вызываемые воздействием промышленных аэрозолей
Профессиональные заболевания, вызываемые воздействием промышленных аэрозолей Асқазанның зертханалық және аспаптық зерттеу әдістері
Асқазанның зертханалық және аспаптық зерттеу әдістері Рекомендации ESC по диагностике и ведению пациентов с острой эмболией системы лёгочной артерии
Рекомендации ESC по диагностике и ведению пациентов с острой эмболией системы лёгочной артерии Современные методы терапии зависимостей
Современные методы терапии зависимостей Использование средств и способов лечения секущихся и ослабленных волос
Использование средств и способов лечения секущихся и ослабленных волос Противоэпилептические средства
Противоэпилептические средства Общение в сестринском деле
Общение в сестринском деле Общие идеи защиты многоклеточного существа
Общие идеи защиты многоклеточного существа Абдомінальний ішемічний синдром. Тема 05
Абдомінальний ішемічний синдром. Тема 05 Заболевания, диагностируемые неонатальным скринингом
Заболевания, диагностируемые неонатальным скринингом Туберкулезный плеврит
Туберкулезный плеврит Характеристики электроэнцефалограммы при наиболее распространённых формах эпилепсии и эпилептических синдромов
Характеристики электроэнцефалограммы при наиболее распространённых формах эпилепсии и эпилептических синдромов Acute peritonitis
Acute peritonitis Астанинская декларация
Астанинская декларация Комплекс упражнений логопедического массажа при паретическом синдроме
Комплекс упражнений логопедического массажа при паретическом синдроме Сердечно-сосудистая система
Сердечно-сосудистая система Toxic- septic diseases of newborns
Toxic- septic diseases of newborns Уход за больными в хосписе
Уход за больными в хосписе