Содержание
- 2. Рак лёгкого (бронхогенный рак, бронхогенная карцинома) — злокачественное новообразование лёгкого, происходящее из эпителиальной ткани бронхов различного
- 3. Эпидемиология Рак лёгкого является серьёзной медицинской и социальной проблемой, в развитых странах он является наиболее часто
- 4. Этиология Плоскоклеточный центральный рак лёгкого К основным причинам любого рака относят канцерогены (например, табачного дыма), ионизирующее
- 5. Женщины, которые курят и получают гормональную терапию, имеют гораздо более высокий риск смерти от рака лёгкого.
- 6. Радон Радон — газ без цвета и запаха, образующийся при распаде радиоактивного радия, который в свою
- 7. Пылевые частицы Исследования Американского общества рака выявили прямую связь воздействия пылевых частиц с раком лёгкого. Например,
- 8. Классификация рака лёгкого по стадиям Согласно отечественной классификации, рак лёгкого подразделяется на следующие стадии: I стадия
- 9. Согласно TNМ-классификации, опухоли определяют: T — первичная опухоль: Тх — недостаточно данных для оценки первичной опухоли
- 10. N — регионарные лимфатические узлы Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов N0
- 11. G — гистопатологическая градация Gx — степень дифференцировки клеток не может быть оценена G1 — высокая
- 12. Гистологическая классификация рака лёгкого Частота гистологических типов злокачественных опухолей лёгкого[29]Гистологический типЧастота (в %)Немелкоклеточный рак лёгкого80.4Мелкоклеточный рак
- 13. IV. Крупноклеточный рак а) гигантоклеточный б) светлоклеточный V. Смешанный рак плоскоклеточный и аденокарцинома аденокарцинома и мелкоклеточный
- 14. Метастазирование[ Рак лёгкого метастазирует тремя путями: лимфогенным, гематогенным и имплантационным. Наиболее характерен первый путь — в
- 15. Клиническая картина Клинические проявления рака лёгкого существенно зависят от локализации первичного опухолевого узла. Центральный рак лёгкого.
- 16. Когда опухоль прорастает в бронх, появляется кашель, вначале сухой, затем со светлой мокротой, иногда с примесью
- 17. Периферический рак лёгкого. Периферическая опухоль в начальной стадии протекает бессимптомно ввиду отсутствия болевых окончаний в лёгочной
- 18. Диагностика Клиническое обследование При клиническом обследовании определяют внешнюю симптоматику развития рака лёгкого: Первичные ранние симптомы (кашель,
- 19. Рентгенологическая диагностика Рентгенологическое исследование является одним из основных методов диагностики опухолей лёгкого и позволяет своевременно обнаружить
- 20. Трансторакальная биопсия Трансторакальная пункционная биопсия применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты).
- 21. Ультразвуковая диагностика Ультразвуковое исследование является эффективным методом выявления врастания злокачественной опухоли в структуры стенки, масштабного затемнения
- 22. Маркёры лёгочных карцином делятся на 2 группы — циркулирующие (серологические) и тканевые (тиссюнальные). Большинство циркулирующих маркёров
- 23. Циркулирующие маркёры для мелкоклеточных карцином представляют более обширную группу и их специфичность и прогностическое значение намного
- 24. KRAS мутации, как правило, ассоциируются с негативным прогнозом. Прогностическое значение ERCC1 (Excision repair cross-complementing-1) спорно, но
- 25. Паттерн экспрессии BRAC1 генов, видимо, предсказывает выживаемость на резецированной стадии I. Соматические активирующие мутации в EGFR
- 26. Оценка мутационного статуса рецептора эпидермального фактора роста (EGFR) В случае метастатического немелкоклеточного рака лёгкого при выявлении
- 27. Лечение[ Хирургическое лечение Хирургическое вмешательство подразделяется на: радикальное условно-радикальное паллиативное При радикальной операции удалению подвергается весь
- 28. Противопоказаниями к радикальной операции являются: нерезектабельность — распространение опухоли на соседние ткани и органы, при котором
- 29. Лучевая терапия Лучевое лечение рака лёгкого проводится в послеоперационный период на ложе опухоли и пути регионального
- 30. Химиотерапия[ При немелкоклеточном раке лёгкого химиотерапия проводится при наличии противопоказаний к хирургическому и лучевому лечению. При
- 31. К методам лечение рака лёгкого также относятся Фотодинамическая терапия Химиоэмболизация Радиоэмболизация Брахитерапия Криодеструкция Лазерная коагуляция Радиочастотная
- 32. Паллиативное лечение Паллиативное лечение рака лёгкого применяется в том случае, когда возможности противоопухолевого лечения ограничены или
- 33. Прогноз В случае нелеченного рака лёгкого умирают 87 % больных в течение 2 лет с момента
- 38. Рак моло́чной железы́ — злокачественная опухоль железистой ткани молочной железы. В мире это наиболее частая форма
- 39. По оценкам экспертов ВОЗ, в мире ежегодно регистрируют от 800 тыс. до 1 млн новых случаев
- 40. За резкое увеличение количества случаев рака молочной железы в развитых странах после 1970-х годов считают частично
- 41. Этиология и факторы риска Вопросы этиологии рака молочной железы в настоящее время исследованы недостаточно. В отличие
- 42. Основные факторы риска Факторы риска развития рака молочной железы[10]: отсутствие в анамнезе беременностей и родов; курение
- 43. Попрошу заметить, что от переохлаждения, ли любого другого вида охлаждения об онкологических заболеваниях молочной железы речи
- 44. Классификация TNM Т – первичная опухоль: ТХ – первичная опухоль недоступна оценке; Т0 – нет признаков
- 45. N – регионарные лимфатические узлы: NХ – регионарные лимфатические узлы не могут быть оценены. N0 –
- 46. Гистологические типы РМЖ В гистологическом плане среди раковых опухолей молочной железы выделяют следующие типы[15]: Внутрипротоковый рак
- 47. Молекулярная таксономия РМЖ В последние годы развивается молекулярная таксономия рака молочной железы, позволившая выделить в рамках
- 48. Симптомы Рак молочной железы на ранних стадиях (1-й и 2-й) протекает бессимптомно и не причиняет боли.
- 49. Диагностика Регулярное посещение врача-маммолога — специалиста в области заболеваний молочных желез (не реже одного раза в
- 50. Сигналы тревоги Сигналы тревоги рака молочной железы: наличие уплотнений или опухолевидных образований в одной или обеих
- 51. Выявление врачом хотя бы одного из указанных «сигналов тревоги» требует срочного (в молодом возрасте от 1-й
- 52. Дифференциальная диагностика 1.Дисгормональные заболевания Мастодиния (основные отличия: выраженный болевой синдром, невроз, связь с предменструальным периодом, чаще
- 53. Принципы лечения К основным методам лечения рака молочной железы относятся: хирургическое лечение, лучевая терапия, химиотерапия, иммунотерапия,
- 54. Лучевая терапия обычно применяется как дополнение (адъювантная терапия) к хирургическому лечению и осуществляется после проведения мастэктомии
- 55. Виды оперативных вмешательств Органосохраняющие операции Органосохраняющие операции – радикальное удаление опухоли в пределах здоровой ткани с
- 56. Профилактика Первичная профилактика рака проводится по следующим направлениям: Онкогигиеническая профилактика. Биохимическая профилактика. Медико-генетическая профилактика. Иммунобиологическая профилактика.
- 58. Средостение — анатомическое пространство в средних отделах грудной полости. Разными авторами предлагаются различные варианты разделения средостения
- 59. В группу опухолей средостения входят новообразования различной структуры и злокачественности, находящиеся в анатомических пределах средостения и
- 60. Первичные новообразования средостения Тимомы[ Тимомы наблюдаются в любом возрасте, чаще в 30-40 лет. Наиболее часто встречающаяся
- 61. Дизэмбриогенетические опухоли Тератобластомы встречаются почти столь же часто, как тимомы, и составляют 11-17 % опухолей средостения.
- 62. Фибромы не вызывают жалоб до тех пор, пока не достигнут значительных размеров. Наличие плеврального выпота иногда
- 63. Нейрогенные опухоли Наиболее часто встречающающиеся опухоли заднего средостения, чаще располагаются в верхнем его отделе. Развиваются из
- 64. Характер лимфогенного метастазирования злокачественной опухоли связан с особенностями лимфооттока от пораженного органа. Увеличение лимфатических узлов обусловлено
- 65. Лечение Тактика специалиста при лечении опухолей средостения зависит от варианта новообразования и его локализации. Основным способом
- 69. Скачать презентацию
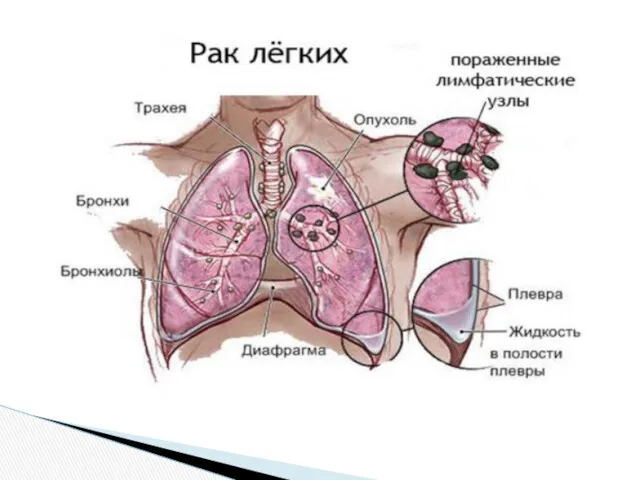
Рак лёгкого (бронхогенный рак, бронхогенная карцинома) — злокачественное новообразование лёгкого, происходящее из эпителиальной ткани бронхов различного калибра. В зависимости от
Рак лёгкого (бронхогенный рак, бронхогенная карцинома) — злокачественное новообразование лёгкого, происходящее из эпителиальной ткани бронхов различного калибра. В зависимости от
Эпидемиология
Рак лёгкого является серьёзной медицинской и социальной проблемой, в развитых странах
Эпидемиология
Рак лёгкого является серьёзной медицинской и социальной проблемой, в развитых странах
В России рак лёгкого также занимает 1 место среди онкологических заболеваний и его доля в данной патологии составляет 12 %, в 15 % случаев у умерших онкобольных был выставлен диагноз рак лёгкого. Мужчины болеют раком лёгкого значительно чаще, каждая 4-я злокачественная опухоль у мужчин является раком лёгкого, у женщин же — только каждая 12-я. По данным 2000 года рак лёгкого стал причиной смерти 32 % мужчин, и 7,2 % женщин, у которых были обнаружены какие-либо злокачественные новообразования.[1]
Этиология
Плоскоклеточный центральный рак лёгкого
К основным причинам любого рака относят канцерогены (например, табачного дыма), ионизирующее
Этиология
Плоскоклеточный центральный рак лёгкого
К основным причинам любого рака относят канцерогены (например, табачного дыма), ионизирующее
Курение табака
Курение табака на сегодняшний день — основная причина рака лёгкого[3]. Сигаретный дым содержит более 60 известных канцерогенов,[4] в том числе радиоизотопы радона, нитрозамин и бензопирен. Кроме того, полагают, что никотин подавляет иммунную систему, что способствует озлокачествлению тканей[5]. В развитых странах почти 90 % случаев смертельного рака лёгкого вызваны курением[6]. Среди курящих мужчин, пожизненный риск развития рака лёгкого составляет 17,2 %, среди курящих женщин — 11,6 %. Этот риск значительно ниже у некурящих: 1,3 % у мужчин и 1,4 % у женщин[7].
Женщины, которые курят и получают гормональную терапию, имеют гораздо более высокий
Женщины, которые курят и получают гормональную терапию, имеют гораздо более высокий
Со стажем курения табака увеличивается вероятность развития рака лёгкого у человека. Если человек прекращает курить, эта вероятность неуклонно уменьшается, так как повреждённые лёгкие восстанавливаются, и загрязняющие частицы постепенно удаляются[9]. Кроме того, есть свидетельства, что рак лёгкого у никогда не куривших имеет лучший прогноз, чем у курильщиков[10], и поэтому пациенты, которые курят на момент установления диагноза, имеют меньшую выживаемость, чем те, которые давно бросили курить[11].
Пассивное курение (вдыхание дыма табака от другого курильщика) — причина рака лёгкого у некурильщиков. Исследования в США[12], Европе[13], Великобритании[14], и Австралии[15] показали значительное увеличение относительного риска среди тех, кто подвергается пассивному курению. Последние исследования показали, что выдыхаемый курильщиком дым более опасен, чем вдыхание его прямо из сигареты[16]. 10-15 % больных раком лёгкого никогда не курили[17].
Радон
Радон — газ без цвета и запаха, образующийся при распаде радиоактивного радия, который в свою
Радон
Радон — газ без цвета и запаха, образующийся при распаде радиоактивного радия, который в свою
Асбестоз
Ржавые тельца при асбестозе. Окраска гематоксилином и эозином
Асбест может вызывать различные лёгочные заболевания, включая рак лёгкого. Существует взаимоусиливающий эффект курения табака и асбестоза в возникновении рака лёгкого[20]. Асбестоз также может вызывать рак плевры, называемый мезотелиома (который следует дифференцировать от рака лёгкого).
Вирусы
Вирусы известны способностью вызывать рак лёгкого у животных,[21][22] и последние данные свидетельствуют о способности его вызывать у человека. К таким вирусам относят вирус папилломы человека[23], JC вирус[24], обезьяний вирус 40 (SV40), BK вирус и цитомегаловирус[25]. Эти вирусы могут влиять на клеточный цикл и подав
Пылевые частицы
Исследования Американского общества рака выявили прямую связь воздействия пылевых частиц
Пылевые частицы
Исследования Американского общества рака выявили прямую связь воздействия пылевых частиц
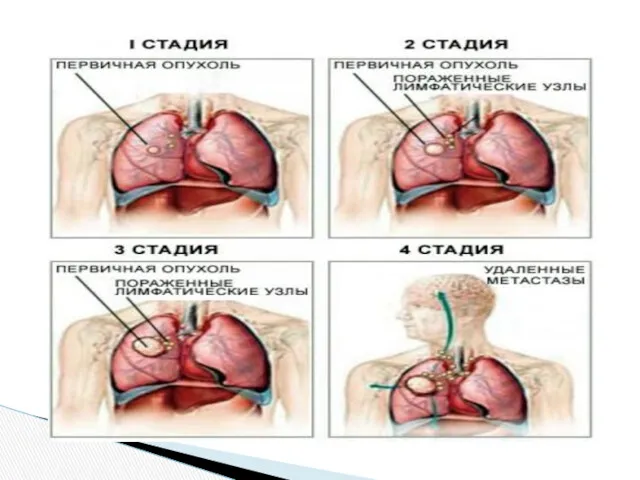
Классификация рака лёгкого по стадиям
Согласно отечественной классификации, рак лёгкого подразделяется на следующие
Классификация рака лёгкого по стадиям
Согласно отечественной классификации, рак лёгкого подразделяется на следующие
I стадия — опухоль до 3 см в наибольшем измерении, расположена в одном сегменте лёгкого или в пределах сегментарного бронха. Метастазов нет.
II стадия — опухоль до 6 см в наибольшем измерении, расположена в одном сегменте лёгкого или в пределах сегментарного бронха. Наблюдаются единичные метастазы в пульмональных и бронхопульмональных лимфатических узлах.
III стадия — опухоль больше 6 см с переходом на соседнюю долю лёгкого или прорастанием соседнего бронха или главного бронха. Метастазы обнаруживаются в бифуркационных, трахеобронхиальных, паратрахеальных лимфатических узлах.
IV стадия — опухоль выходит за пределы лёгкого с распространением на соседние органы и обширными местными и отдалёнными метастазами, присоединяется плеврит и/или перикардит.
Согласно TNМ-классификации, опухоли определяют:
T — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли
Согласно TNМ-классификации, опухоли определяют:
T — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли
Т0 — первичная опухоль не определяется
Тis — неинвазивный рак (carcinoma in situ)
Tl — опухоль до 3 см в наибольшем измерении, окружённая лёгочной тканью или висцеральной плеврой без прорастания проксимальнее долевого бронха при бронхоскопии (главный бронх не поражён)
Т2 — опухоль более 3 см в наибольшем измерении или опухоль любого размера, прорастающая висцеральную плевру, или сопровождающаяся ателектазом, или обструктивной пневмонией, распространяющаяся на корень лёгкого, но не захватывающая всё лёгкое; По данным бронхоскопии, проксимальный край опухоли располагается не менее 2 см от карины.
ТЗ — опухоль любого размера, переходящая на грудную стенку (в том числе опухоль верхней борозды), диафрагму, медиастинальную плевру, перикард; опухоль, не доходящая до карины менее чем на 2 см, но без вовлечения карины, или опухоль с сопутствующим ателектазом или обструктивной пневмонией всего лёгкого.
Т4 — опухоль любого размера непосредственно переходящая на средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков, карину (отдельные опухолевые узлы в той же доле или опухоль со злокачественным плевральным выпотом)
N — регионарные лимфатические узлы
Nx — недостаточно данных для оценки состояния регионарных лимфатических
N — регионарные лимфатические узлы
Nx — недостаточно данных для оценки состояния регионарных лимфатических
N0 — нет признаков метастатического поражения регионарных лимфатических узлов
N1 — имеется поражение перибронхиальных и/или лимфатических узлов корня лёгкого на стороне поражения, включая непосредственное распространение опухоли на лимфатические узлы.
N2 — имеется поражение лимфатических узлов средостения на стороне поражения или бифуркационных лимфатических узлов.
N3 — поражение лимфатических узлов средостения или корня лёгкого на противоположной стороне: прескаленных или надключичных узлов на стороне поражения или на противоположной стороне
М — отдалённые метастазы
Мх — недостаточно данных для определения отдалённых метастазов
М0 — нет признаков отдалённых метастазов
M1 — имеются признаки отдалённых метастазов, включая отдельные опухолевые узлы в другой доле
М1а-интраторакальные метастазы, отдельные опухолевые узлы в контралатеральном, противоположном лёгком. Опухоль большого размера, но локализованная в органах грудной полости.
М1в-экстраторакальные метастазы, метастатические опухоли за пределами грудно
G — гистопатологическая градация
Gx — степень дифференцировки клеток не может быть оценена
G1 — высокая
G — гистопатологическая градация
Gx — степень дифференцировки клеток не может быть оценена
G1 — высокая
G2 — умеренная степень дифференцировки
G3 — низкодифференцированная опухоль
G4 — недифференцированная опухоль
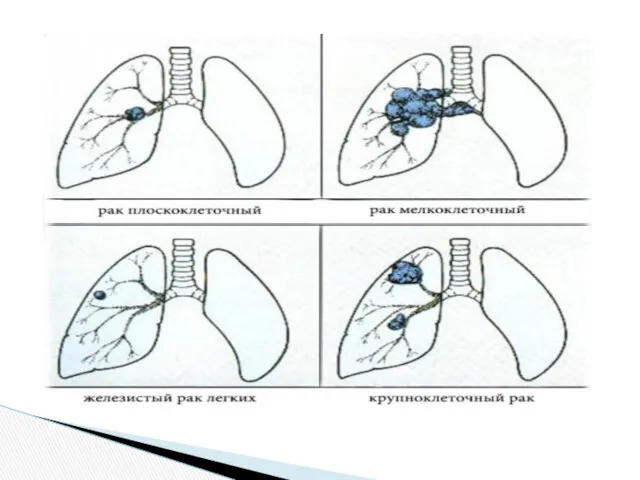
Гистологическая классификация рака лёгкого
Частота гистологических типов злокачественных опухолей лёгкого[29]Гистологический типЧастота
Гистологическая классификация рака лёгкого
Частота гистологических типов злокачественных опухолей лёгкого[29]Гистологический типЧастота
I. Плоскоклеточный (эпидермоидный) рак
а) высокодифференцированный
б) умеренно дифференцированный
в) малодифференцированный
Мелкоклеточная карцинома лёгкого.
II. Мелкоклеточный рак
а) овсяноклеточный, веретёноклеточный
б) плеоморфный
III. Аденокарцинома
а) высокодифференцированная
б) умеренно-дифференцированная
в) малодифференцированная
г) бронхоальвеолярная
IV. Крупноклеточный рак
а) гигантоклеточный
б) светлоклеточный
V. Смешанный рак
плоскоклеточный и аденокарцинома
аденокарцинома и мелкоклеточный и т. д.
Гистологическая
IV. Крупноклеточный рак
а) гигантоклеточный
б) светлоклеточный
V. Смешанный рак
плоскоклеточный и аденокарцинома
аденокарцинома и мелкоклеточный и т. д.
Гистологическая
Метастазирование[
Рак лёгкого метастазирует тремя путями: лимфогенным, гематогенным и имплантационным.
Наиболее характерен первый
Метастазирование[
Рак лёгкого метастазирует тремя путями: лимфогенным, гематогенным и имплантационным.
Наиболее характерен первый
Гематогенное метастазирование присоединяется при прорастании опухолью кровеносных сосудов — в печень, лёгкие, почки, кость, головной мозг и надпочечники.
При прорастании плевры возможен перенос опухолевых клеток по плевре.
Клиническая картина
Клинические проявления рака лёгкого существенно зависят от локализации первичного опухолевого
Клиническая картина
Клинические проявления рака лёгкого существенно зависят от локализации первичного опухолевого
Центральный рак лёгкого. Опухоль, происходящая из слизистой оболочки крупного бронха, проявляет себя довольно рано. При своём росте она раздражает слизистую оболочку бронха, вызывает нарушение бронхиальной проходимости и вентиляции сегмента, доли или всего лёгкого в виде гиповентиляции и ателектаза. В дальнейшем прорастая нервные стволы и плевру, опухоль вызывает болевой синдром и нарушение иннервации соответствующего нерва (диафрагмального, возвратного или блуждающего), а также картину вовлечения плевры в опухолевый процесс. Присоединяющееся метастазирование приводит к появлению вторичных симптомов со стороны поражённых органов и систем.
Когда опухоль прорастает в бронх, появляется кашель, вначале сухой, затем со
Когда опухоль прорастает в бронх, появляется кашель, вначале сухой, затем со
Если опухоль прорастает возвратный нерв, присоединяется осиплость ввиду паралича голосовых мышц. Поражение диафрагмального нерва вызывает паралич диафрагмы. Прорастание перикарда проявляется болями в области сердца.
Поражение опухолью или её метастазами верхней полой вены вызывает нарушение оттока крови и лимфы из верхней половины туловища, верхних конечностей, головы и шеи. Лицо больного становится одутловатым, с цианотичным оттенком, набухают вены на шее, руках, грудной клетке.
Периферический рак лёгкого. Периферическая опухоль в начальной стадии протекает бессимптомно ввиду отсутствия
Периферический рак лёгкого. Периферическая опухоль в начальной стадии протекает бессимптомно ввиду отсутствия
При раке лёгкого могут наблюдаться следующие местные симптомы: кашель, выделение крови с мокротой, осиплость голоса, синдром сдавливания опухолью верхней полой вены и смещения средостения, симптомы прорастания опухолью соседних органов. Особенно характерной клинической картиной, в связи с локализацией, проявляется рак верхушки лёгкого с синдромом Панкоста.
При раковом плеврите присоединяется синдром сдавливания лёгкого экссудатом.
К общим симптомам относятся общее ухудшение состояния организма, характерное для развития злокачественных опухолей: интоксикация, одышка, слабость, потеря веса, повышение температуры тела. Для рака лёгкого добавляются также нарушение обмена кальция, дерматит и деформация пальцев по типу «барабанных палочек».
В запущенных стадиях присоединяются симптомы метастатического поражения жизненно важных органов, а также присоединяющиеся к опухолевому росту процессы распада опухоли и лёгочной ткани, бронхиальной непроходимости, ателектазы, тяжёлые лёгочные кровотечения.
Диагностика
Клиническое обследование
При клиническом обследовании определяют внешнюю симптоматику развития рака лёгкого:
Первичные ранние
Диагностика
Клиническое обследование
При клиническом обследовании определяют внешнюю симптоматику развития рака лёгкого:
Первичные ранние
Вторичные, более поздние симптомы, обусловленные осложнениями при развитии опухоли (воспалительные процессы, прорастание соседних органов, метастазы)
Общие симптомы, характерные для влияния злокачественных опухолей на организм (общая слабость, утомляемость, снижение работоспособности и т. д.)
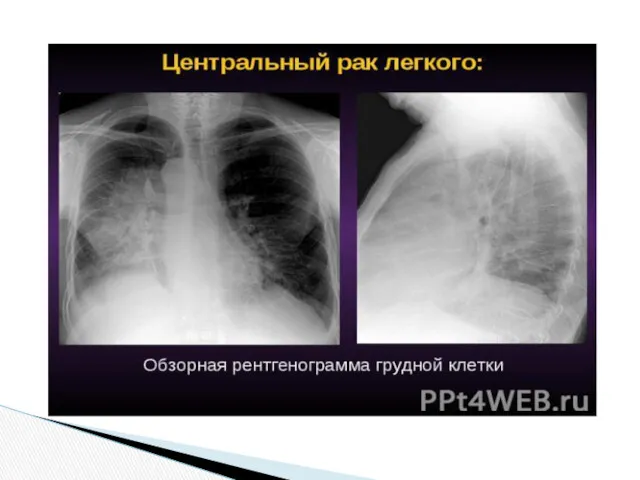
Рентгенологическая диагностика
Рентгенологическое исследование является одним из основных методов диагностики опухолей лёгкого
Рентгенологическая диагностика
Рентгенологическое исследование является одним из основных методов диагностики опухолей лёгкого
Бронхоскопия[править | править вики-текст]
Бронхоскопия позволяет визуально исследовать трахею, главные, долевые, сегментарные, субсегментарные бронхи и, в некоторых случаях, бронхи 6-го, 7-го и более порядков. При этом можно непосредственно увидеть опухоль и осуществить её биопсию. Бронхоскопия считается обязательной при подозрении на рак лёгкого.
Трансторакальная биопсия
Трансторакальная пункционная биопсия применяется при невозможности проведения других методов (бронхоскопия,
Трансторакальная биопсия
Трансторакальная пункционная биопсия применяется при невозможности проведения других методов (бронхоскопия,
округлое образование в любой зоне лёгкого
подозрение на метастаз в лёгком опухоли с другой локализацией
множественные внутрилёгочные шаровидные тени
При трансторакальной пункции проводят прокол грудной клетки, отбирают пробу непосредственно из опухоли и исследуют клетки под микроскопом. Такой метод диагностики позволяет подтвердить диагноз у значительного числа больных (62-87 % случаев в зависимости от локализации опухоли). Наиболее частым осложнением (до 50 %) данной процедуры является закрытый пневмоторакс, требующий дренирования плевральной полости.
Ультразвуковая диагностика
Ультразвуковое исследование является эффективным методом выявления врастания злокачественной опухоли в структуры
Ультразвуковая диагностика
Ультразвуковое исследование является эффективным методом выявления врастания злокачественной опухоли в структуры
Такая диагностика является безопасной, простой и сравнительно недорогой. Она позволяет определить опухолевое поражение органов средостения: верхней полой вены, перикарда и камер сердца, правой и левой лёгочных артерий, лёгочных вен, аорты, пищевода, левого предсердия, а также степень применимости хирургического лечения опухоли.
Опухолевые маркеры
Изученные на текущий момент маркёры рака лёгкого не показывают достоверной специфичности. Прогностическое значение многих из них спорно и, главным образом, отражает различия в методологии исследований, группах пациентов и интерпретациях. Для мелкоклеточного рака лёгкого предпочтительным опухолевым маркёром является нейрон-специфическая энолаза (NSE), для немелкоклеточных вариантов неоплазий специфического маркёра не найдено.
Маркёры лёгочных карцином делятся на 2 группы — циркулирующие (серологические) и тканевые (тиссюнальные). Большинство циркулирующих маркёров
Маркёры лёгочных карцином делятся на 2 группы — циркулирующие (серологические) и тканевые (тиссюнальные). Большинство циркулирующих маркёров
Циркулирующие маркёры для мелкоклеточных опухолей включают раковоэмбриональный антиген (CEA), мелкоклеточную карциному и цитокератины (в том числе CYFRA 21-1), антиген тканевого полипептида (TPA), Ca 15-3, для немелкоклеточных опухолей — NSE и хромогранин A (CgA). Наиболее популярное клиническое использование циркулирующих опухолевых маркёров рака лёгкого заключается в мониторинге заболевания. CgA, наряду с контролем течения заболевания в процессе лечения, может быть полезен для прогноза вероятности рецидива[32].
Циркулирующие маркёры для мелкоклеточных карцином представляют более обширную группу и их
Циркулирующие маркёры для мелкоклеточных карцином представляют более обширную группу и их
Тканевые опухолевые биомаркёры потенциально используются для изменения режимов терапии больных с немелкоклеточным раком лёгкого. Наряду с другими факторами они являются важным элементом персонифицированного лечения. Для немелкоклеточного рака биомаркёров с достоверным предиктивным или прогностическим значением не найдено[32].
KRAS мутации, как правило, ассоциируются с негативным прогнозом. Прогностическое значение ERCC1 (Excision repair cross-complementing-1)
KRAS мутации, как правило, ассоциируются с негативным прогнозом. Прогностическое значение ERCC1 (Excision repair cross-complementing-1)
Прогностической ценностью обладают сигнатуры экспрессии определённых генов, хотя сообщенные данные чрезвычайно гетерогенны. Наиболее цитируемые из них включают сигнатуру из 5 генов — DUSP6 (биспецифичная фосфатаза 6), MMD (дифференцирование моноцитов в макрофаги-ассоциированный протеин), STAT1 (сигнальный трансдуктор и активатор транскрипции 1), ERBB3 (v-erb b2 гомолог онкогена птичьего эритробластного лейкоза 3) и LCK (тирозинкиназа лимфоцит специфического протеина) в самых достоверных прогностических генах в хирургически резецированном немелкоклеточном раке лёгкого.[32]
Паттерн экспрессии BRAC1 генов, видимо, предсказывает выживаемость на резецированной стадии I. Соматические активирующие
Паттерн экспрессии BRAC1 генов, видимо, предсказывает выживаемость на резецированной стадии I. Соматические активирующие
RRM1 представляет молекулярную мишень гемцитабина и является компонентом рибонуклеотид-редуктазы, необходимой для продукции дезоксинуклеотидов. Уровни RRM1 протеина в опухолевых образцах предсказывают клинический ответ на терапию больных немелкоклеточным раком лёгкого на поздних стадиях и леченных с гемцитабином[32].
Оценка мутационного статуса рецептора эпидермального фактора роста (EGFR)
В случае метастатического немелкоклеточного
Оценка мутационного статуса рецептора эпидермального фактора роста (EGFR)
В случае метастатического немелкоклеточного
Лечение[
Хирургическое лечение
Хирургическое вмешательство подразделяется на:
радикальное
условно-радикальное
паллиативное
При радикальной операции удалению подвергается весь опухолевый
Лечение[
Хирургическое лечение
Хирургическое вмешательство подразделяется на:
радикальное
условно-радикальное
паллиативное
При радикальной операции удалению подвергается весь опухолевый
Противопоказаниями к радикальной операции являются:
нерезектабельность — распространение опухоли на соседние ткани и
Противопоказаниями к радикальной операции являются:
нерезектабельность — распространение опухоли на соседние ткани и
нецелесообразность ввиду наличия отдалённых метастазов.
недостаточность функций сердечно-сосудистой и дыхательной систем
декомпенсированные заболевания внутренних органов
Хирургическому удалению опухоли часто сопутствует широкое удаление корневых, трахеобронхиальных лимфоузлов, клетчатки и лимфоузлов средостения, резекция грудной стенки, перикарда, диафрагмы, бифуркации трахеи, предсердия, магистральных сосудов (аорты, верхней полой вены), мышечной стенки пищевода и других тканей, проросших опухолью.
Лучевая терапия
Лучевое лечение рака лёгкого проводится в послеоперационный период на ложе
Лучевая терапия
Лучевое лечение рака лёгкого проводится в послеоперационный период на ложе
Лучевая терапия применяется как для радикального, так и паллиативного лечения. При радикальном лучевом лечении облучению подвергают как саму опухоль, так и зоны регионального метастазирования, то есть корень лёгкого, средостение, зоны регионального лимфотока общей дозой 50-70 Гр.
В последние время возможности лучевой терапии расширились с использованием стереотаксической лучевой терапии тела с синхронизацией с дыханием пациента. Такими возможностями обладают некоторые современные медицинские ускорители и КиберНож. При таком подходе достигаемая точность облучения составляет порядка одного-трёх миллиметров, что позволяет подводить на очаг абляционные дозы излучения, но не требует хирургического доступа и анестезии. Этот метод облучения наиболее востребован при единичных метастазах в лёгкое и при неоперабельном первичном раке лёгкого.
Химиотерапия[
При немелкоклеточном раке лёгкого химиотерапия проводится при наличии противопоказаний к хирургическому
Химиотерапия[
При немелкоклеточном раке лёгкого химиотерапия проводится при наличии противопоказаний к хирургическому
При мелкоклеточном раке лёгкого химиотерапия в составе комплекса с лучевой терапией является наиболее эффективным лечением. Препараты те же, что и при немелкоклеточном раке лёгкого.
Противопоказание к химиотерапии РЛ: тяжелое состояние пациента.
Частичное уменьшение размеров первичной опухоли и метастазов наблюдается не у всех больных, полное исчезновение злокачественного новообразования происходит редко. Химиотерапия при отдалённых метастазах не приводит к излечению (паллиативная химиотерапия), она только снижает тяжесть проявлений заболевания, и незначительно увеличивает продолжительность жизни.
К методам лечение рака лёгкого также относятся
Фотодинамическая терапия
Химиоэмболизация
Радиоэмболизация
Брахитерапия
Криодеструкция
Лазерная коагуляция
Радиочастотная абляция
Биотерапия
Иммунотерапия
Таргетная терапия
К методам лечение рака лёгкого также относятся
Фотодинамическая терапия
Химиоэмболизация
Радиоэмболизация
Брахитерапия
Криодеструкция
Лазерная коагуляция
Радиочастотная абляция
Биотерапия
Иммунотерапия
Таргетная терапия
Паллиативное лечение
Паллиативное лечение рака лёгкого применяется в том случае, когда возможности противоопухолевого
Паллиативное лечение
Паллиативное лечение рака лёгкого применяется в том случае, когда возможности противоопухолевого
обезболивание
кислородотерапию
симптоматическую терапию
психологическую помощь
переливание крови
борьба с анемией
детоксикацию
паллиативную лучевую терапию
паллиативное хирургическое вмешательство (трахеостомия, гастростомия, энтеростомия, нефростомия и т. д.)
Паллиативная помощь при раке лёгкого применяется для борьбы с одышкой, кашлем, кровохарканьем, болевыми ощущениями. Проводится лечение присоединяющихся к опухолевому процессу пневмонии и пневмонита, возникающих при лучевой и химиотерапии.
Методы паллиативного лечения во многом индивидуальны и зависят от состояния больного.
Прогноз
В случае нелеченного рака лёгкого умирают 87 % больных в течение 2
Прогноз
В случае нелеченного рака лёгкого умирают 87 % больных в течение 2
Рак моло́чной железы́ — злокачественная опухоль железистой ткани молочной железы. В мире это наиболее частая
Рак моло́чной железы́ — злокачественная опухоль железистой ткани молочной железы. В мире это наиболее частая
По оценкам экспертов ВОЗ, в мире ежегодно регистрируют от 800 тыс. до
По оценкам экспертов ВОЗ, в мире ежегодно регистрируют от 800 тыс. до
За резкое увеличение количества случаев рака молочной железы в развитых странах
За резкое увеличение количества случаев рака молочной железы в развитых странах
Рак молочной железы — многофакторное заболевание, развитие которого связано с изменением генома клетки под воздействием внешних причин и гормонов[5].
Этиология и факторы риска
Вопросы этиологии рака молочной железы в настоящее время исследованы недостаточно. В отличие
Этиология и факторы риска
Вопросы этиологии рака молочной железы в настоящее время исследованы недостаточно. В отличие
В ряде случаев рак молочной железы предстаёт как классическое наследственное заболевание. Наиболее выраженными генетическими факторами предрасположенности к раку молочной железы исследователи считают геныBRCA1[en] (№ NM_007294 в базе данных GenBank) и BRCA2[en] (№ NM_007294 в GenBank); вклад наследственных мутаций в этих генах в частоту наследственный заболеваний раком молочной железы — около 20 %. Подобную роль играют и гены ATM, TP53 (ген белка p53), PTEN[7].
В настоящее время исследована экспрессия различных генов в опухолях молочной железы и выделены различные молекулярные типы опухоли. Клинически, они имеют существенно различный риск развития метастазов и требуют различной терапии. Коллекция данных[8] по экспрессии 17 816 генов в опухолях молочной железы доступна онлайн[9] и используется не только для медико-биологических исследований, но и как ставший классическим тестовый пример для визуализации и картографии данных.
Основные факторы риска
Факторы риска развития рака молочной железы[10]:
отсутствие в анамнезе беременностей
Основные факторы риска
Факторы риска развития рака молочной железы[10]:
отсутствие в анамнезе беременностей
курение (особенно, если оно начато в юном возрасте);
раннее менархе (до 12 лет);
поздняя менопауза (после 55 лет);
отягощенный семейный анамнез (онкозаболевания у кровных родственников);
больные, леченные по поводу рака женских половых органов;
ожирение[11];
сахарный диабет;
гипертоническая болезнь;
злоупотребление алкоголем;
употребление экзогенных гормонов — при непрерывном употреблении экзогенных гормонов с целью контрацепции или лечения — более 10 лет.
Попрошу заметить, что от переохлаждения, ли любого другого вида охлаждения об
Попрошу заметить, что от переохлаждения, ли любого другого вида охлаждения об
По результатам недавних исследований Калифорнийского университета в Беркли (University of California-Berkeley) 239 женщин, удалось выявить дополнительный фактор риска рака молочной железы, которым оказался вирус лейкоза коров (BLV) (англ.)русск.. Исследователями допускается, что наличие в организме человека этого вируса связано с риском рака молочной железы больше, чем традиционные факторы риска: ожирение, употребление алкоголя и прием гормональных препаратов в постменопаузе. На данный момент доказана лишь связь между раком молочной железы и присутствием BLV в организме. Является ли вирус причиной развития опухоли, неизвестно.[12][13]
В исследованиях института Гарвана в Австралии обнаружено, что развитию метастазов опухоли молочной железы и прогрессированию рака способствует белок ELF5 (англ.)русск..[14]
Симптомы рака молочной железы на ранних стадиях заболевания могут отсутствовать или характеризоваться появлением в молочной железе небольших малочувствительных подвижных масс. Рост опухоли сопровождается нарушением её подвижности, фиксацией, розоватыми или оранжевыми выделениями из соска.
Классификация TNM
Т – первичная опухоль:
ТХ – первичная опухоль недоступна оценке;
Т0 –
Классификация TNM
Т – первичная опухоль:
ТХ – первичная опухоль недоступна оценке;
Т0 –
Tis – рак in situ:
Тis (DCIS) – протоковая карцинома in situ;
Тis (LCIS) – дольковая карцинома in situ;
Тis (Paget) – болезнь Педжета соска, не связанная с инвазивной карциномой в подлежащей паренхиме молочной.
Т1 – опухоль до 2 см.
Т2 – опухоль от 2 см до 5 см.
Т3 – опухоль более 5 см;
Т4 – опухоль любого размера с распространением на грудную стенку, кожу (изъязвление или узелки на коже)
N – регионарные лимфатические узлы:
NХ – регионарные лимфатические узлы не могут
N – регионарные лимфатические узлы:
NХ – регионарные лимфатические узлы не могут
N0 – нет метастазов в регионарных лимфатических узлах;
N1 – метастазы в подмышечных лимфатических узлах I, II уровня не спаянные между собой
N2 –а) метастазы в подмышечных лимфатических узлах I, II уровня спаянные между собой; b) клинически определяемый внутренний маммарный лимфатический узел при отсутствии клинических признаков метастазов в подмышечных лимфатических узлах;
N3 – а) метастазы в подключичных лимфатических узлах III уровня; b) метастазы во внутренних маммарных и подмышечных лимфатических узлах; метастазы в надключичных лимфатических узлах.
М – отдаленные метастазы:
М0 – отдаленные метастазы не определяются;
М1 – имеются отдаленные метастазы.
Гистологические типы РМЖ
В гистологическом плане среди раковых опухолей молочной железы выделяют
Гистологические типы РМЖ
В гистологическом плане среди раковых опухолей молочной железы выделяют
Внутрипротоковый рак in situ
Дольковый рак in situ
Инвазивный протоковый рак
Инвазивный дольковый рак
Рак молочной железы с признаками воспаления
Тубулярная карцинома
Медуллярный рак
Коллоидный рак (слизистый рак, перстневидно-клеточный рак)
Папиллярный рак
Метапластический рак (плоскоклеточный рак)
Рак с остеокластоподобными клетками
Аденоид-кистозный рак
Секреторная карцинома (ювенильный рак)
Кистозная гипертсекреторная карцинома
Апокринный рак
Рак с признаками эндокринного новообразования (первичная карциноидная опухоль, апудома)
Криброзный рак
Молекулярная таксономия РМЖ
В последние годы развивается молекулярная таксономия рака молочной железы, позволившая выделить
Молекулярная таксономия РМЖ
В последние годы развивается молекулярная таксономия рака молочной железы, позволившая выделить
Люминальный подтип A (30—45 %): эстроген-зависимые малоагрессивные опухоли, избытка экспрессии рецепторов белка HER2 нет, наилучший прогноз;
Люминальный подтип B (14—18 %): эстроген-зависимые агрессивные опухоли, выражена амплификация онкогена HER2, значительно худший прогноз;
HER2-позитивный подтип (8—15 %): эстроген-независимые агрессивные опухоли, выражена амплификация онкогена HER2, повышенная вероятность негативного исхода заболевания;
"Triple negative" подтип (27—39 %): эстроген-независимые агрессивные опухоли, избытка экспрессии рецепторов белка HER2 нет, наихудшие показатели выживаемости.
Симптомы
Рак молочной железы на ранних стадиях (1-й и 2-й) протекает бессимптомно
Симптомы
Рак молочной железы на ранних стадиях (1-й и 2-й) протекает бессимптомно
Прочие симптомы поздних (III-IV) стадий :
Прозрачные или кровянистые выделения из груди
Втяжение соска в связи с прорастанием опухоли в кожу
Изменение цвета или структуры кожи груди в связи с прорастанием опухоли в кожу.
Диагностика
Регулярное посещение врача-маммолога — специалиста в области заболеваний молочных желез (не реже
Диагностика
Регулярное посещение врача-маммолога — специалиста в области заболеваний молочных желез (не реже
Женщинам любого возраста с выявленными заболеваниями молочных желёз показана маммография с целью дифференциальной диагностики с использованием ультразвуковых, патоморфологических методик, в том числе интервенционной радиологии.
Самостоятельное обследование молочных желёз
Основная статья: самостоятельное обследование молочной железы
Согласно мета-анализу, опубликованному в Cochrane Collaboration, два больших исследования, проведённые в России и Китае, не выявили положительного эффекта при самостоятельном обследовании молочных желез с целью ранней диагностики рака молочной железы. Результаты исследований указали на возможность повышенного риска в связи с увеличением количества биопсий молочной железы[19].
Сигналы тревоги
Сигналы тревоги рака молочной железы:
наличие уплотнений или опухолевидных образований в
Сигналы тревоги
Сигналы тревоги рака молочной железы:
наличие уплотнений или опухолевидных образований в
выделения из соска любого характера, не связанные с беременностью или лактацией;
эрозии, корочки, чешуйки, изъязвления в области соска, ареолы;
беспричинно возникающая деформация, отек, увеличение или уменьшение размеров молочной железы;
увеличение подмышечных или надключичных лимфоузлов.
Выявление врачом хотя бы одного из указанных «сигналов тревоги» требует срочного
Выявление врачом хотя бы одного из указанных «сигналов тревоги» требует срочного
Дифференциальная диагностика
1.Дисгормональные заболевания
Мастодиния (основные отличия: выраженный болевой синдром, невроз, связь с
Дифференциальная диагностика
1.Дисгормональные заболевания
Мастодиния (основные отличия: выраженный болевой синдром, невроз, связь с
Мастопатия
Гинекомастия
2. Доброкачественные опухоли
Фиброаденома
Липома
Внутрипротоковая папиллома (наблюдаются кровянистые или обильные серозные выделения из одного протока)
3. Острый гнойный мастит
Принципы лечения
К основным методам лечения рака молочной железы относятся: хирургическое лечение, лучевая
Принципы лечения
К основным методам лечения рака молочной железы относятся: хирургическое лечение, лучевая
Хирургическое лечение остаётся ведущим методом лечения рака молочной железы (остальные методы лечения, как правило, применимы при локализованном процессе). В большинстве случаев выполняется мастэктомия — хирургическое удаление всей молочной железы (весьма часто — наряду с окружающими тканями); профилактическая мастэктомия показана пациенткам, у которых диагностированы мутации в BRCA1 и BRCA2[21]. В последнее время при малом размере опухоли применяют также лампэктомию, когда удаляется только опухоль; однако такая операция остаётся травматичной, ведёт к деформации молочной железы, а её применимость ограничивается рядом жёстких требований. Данных недостатков лишён недавно разработанный метод криомаммотомии, при котором через небольшой надрез кожи к опухоли подводят криозонд с температурой наконечника минус 100—120 °C; при этом опухоль замораживается и превращается в примёрзший к криозонду «ледяной шарик», который удаляется из надреза вместе с криозондом[22][23].
Лучевая терапия обычно применяется как дополнение (адъювантная терапия) к хирургическому лечению и
Лучевая терапия обычно применяется как дополнение (адъювантная терапия) к хирургическому лечению и
Химиотерапия нацелена на подавление клеток опухоли химическими препаратами, к которым эти клетки особенно чувствительны. Может применяться до, после и вместо хирургического лечения (когда отсутствуют показания к хирургическому вмешательству).
Иммунотерапия заключается в стимулировании собственного иммунитета пациента против клеток опухоли; применяется как дополнение к химиотерапии.
Таргетная терапия применяется по отношению к пациентам, у которых опухоль экспрессирует специфический ген HER2. Для такой терапии применяют трастузумаб[en] — препарат моноклональных антител, способный блокировать активность гена HER2 в клетках опухоли молочной железы, замедляя рост данной опухоли. Обычно применяют либо в комбинации с химиотерапией, либо в виде адъювантной терапии после хирургического лечения рака молочной железы[24][25]. В последние годы для таргетной терапии HER2-позитивного рака молочной железы применяют также препараты лапатиниб, пертузумаб[en], нератиниб[en][26]. Для терапии ER- и HER2 - позитивного рака существует группа препаратов, известных как блокаторы ферментного пути CDK 4/6. При тройном негативном раке молочной железы ингибиторы CDK 4/6[27] не в состоянии заморозить рост опухоли, но могут предотвратить метастазирование раковых клетов в другие части тела, воздействуя на особый SNAIL-белок, который способствует метастазированию рака.
Виды оперативных вмешательств
Органосохраняющие операции
Органосохраняющие операции – радикальное удаление опухоли в пределах
Виды оперативных вмешательств
Органосохраняющие операции
Органосохраняющие операции – радикальное удаление опухоли в пределах
Лампэктомия.
Радикальная секторальная резекция (по Блохину).
Квадрантэктомия с лимфаденэктомией.
Гемимастэктомия с лимфаденэктомией.
Субтотальная резекция с лимфаденэктомией.
Подкожная мастэктомия с лимфаденэктомией.
Радикальные операции[править | править вики-текст]
Радикальная мастэктомия по Маддену.
Радикальная мастэктомия по Пэйти.
Радикальная мастэктомия по Холстеду.
Расширенная радикальная модифицированная мастэктомия.
Расширенная радикальная подмышечно-грудинная мастэктомия.
Мастэктомия по Пирогову.
Простая мастэктомия
Профилактика
Первичная профилактика рака проводится по следующим направлениям:
Онкогигиеническая профилактика.
Биохимическая профилактика.
Медико-генетическая профилактика.
Иммунобиологическая профилактика.
Эндокринно-возрастная
Профилактика
Первичная профилактика рака проводится по следующим направлениям:
Онкогигиеническая профилактика.
Биохимическая профилактика.
Медико-генетическая профилактика.
Иммунобиологическая профилактика.
Эндокринно-возрастная
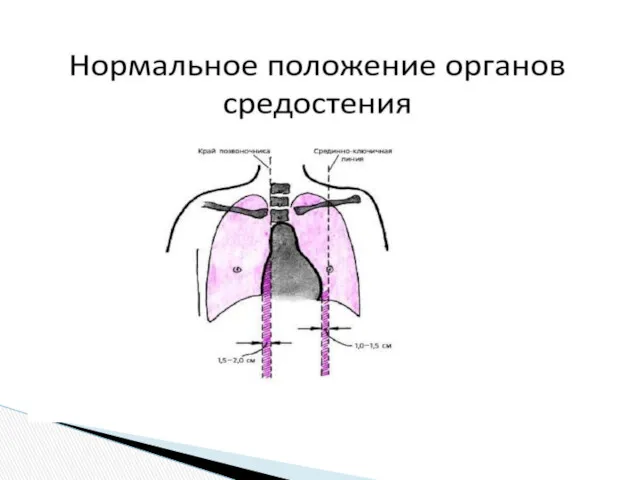
Средостение — анатомическое пространство в средних отделах грудной полости. Разными авторами предлагаются различные
Средостение — анатомическое пространство в средних отделах грудной полости. Разными авторами предлагаются различные
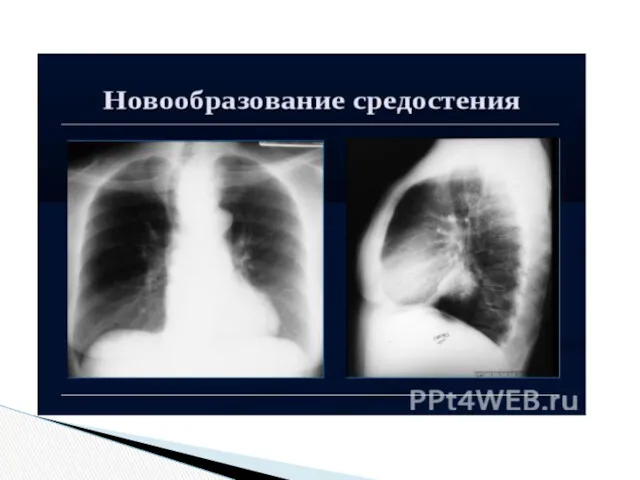
В группу опухолей средостения входят новообразования различной структуры и злокачественности, находящиеся
В группу опухолей средостения входят новообразования различной структуры и злокачественности, находящиеся
В число объёмных образований переднего средостения входят тимома, лимфома, феохромоцитома и дизэмбриогенетические опухоли (тератома и др.). Объёмные образования переднего средостения имеют более высокий риск злокачественности, чем объёмные образования других локализаций.[1][2]
Среди опухолей среднего средостения выделяют лимфому, метастатическую карциному, тератодермоидную кисту, бронхогенную кисту и перикардиальную кисту. Что касается новообразований заднего средостения, то к таковым относятся нейрогенные опухоли и лимфомы.
Первичные новообразования средостения
Тимомы[
Тимомы наблюдаются в любом возрасте, чаще в 30-40 лет.
Первичные новообразования средостения
Тимомы[
Тимомы наблюдаются в любом возрасте, чаще в 30-40 лет.
Герминоклеточные опухоли
Экстрагонадные герминоклеточные опухоли чаще всего развиваются в тимусе. Гистологически эти опухоли не отличаются от тестикулярных опухолей — семиномы, тератомы, эмбриональной карциномы, тератокарциномы, хориокарциномы. Герминогенные опухоли средостения встречаются у мужчин 20-30 лет.
Дизэмбриогенетические опухоли
Тератобластомы встречаются почти столь же часто, как тимомы, и составляют
Дизэмбриогенетические опухоли
Тератобластомы встречаются почти столь же часто, как тимомы, и составляют
Мезенхимальные опухоли
Мезенхимальные опухоли встречаются во всех трех отделах средостения, однако чаще — в переднем средостении. Липомы и липоматоз встречаются чаще в нижних отделах с одной из сторон средостения. Они могут распространяться из средостения в каудальном или краниальном направлении. С другой стороны, сальниковый жир может проникать в нижние отделы заднего средостения. Благодаря своей мягкой консистенции, липомы никак не воздействуют на окружающие органы и часто оказываются случайной находкой. Липоматоз может быть ятрогенно обусловлен кортикостероидной терапией. Липо-(фибро-)саркомы являются чрезвычайно редкими опухолями, обычно располагаются в заднем средостении, где могут вызывать смещение прилежащих органов.
Фибромы не вызывают жалоб до тех пор, пока не достигнут значительных размеров.
Фибромы не вызывают жалоб до тех пор, пока не достигнут значительных размеров.
Гемангиомы (кавернозная гемангиома, гемангиоэндотелиома, гемангиосаркома) — в средостении встречаются редко, в 2/3 случаев локализуются в переднем средостении. Они имеют разнообразную форму, окружены соединительнотканной капсулой, могут быть множественными. Часто содержат флеболиты.
Лимфангиомы (гигромы) — в большинстве своем встречаются в детском возрасте. Они развиваются из лимфатических сосудов, разрастаются в разные стороны с образованием узлов. Могут распространяться до области шеи, вызывать значительное смещение соседних органов; встречаются кавернозные и кистозные варианты. Локализуются в нижне-переднем средостении; если не осложнены хилотораксом, обычно протекают бессимптомно.
Нейрогенные опухоли
Наиболее часто встречающающиеся опухоли заднего средостения, чаще располагаются в верхнем
Нейрогенные опухоли
Наиболее часто встречающающиеся опухоли заднего средостения, чаще располагаются в верхнем
Лимфаденопатия
Увеличение лимфатических узлов средостения наблюдается при лимфомах и метастазах карциномы, а также неопухолевых заболеваниях (туберкулёз, саркоидоз и т. д.).
Поражение медиастинальных лимфатических узлов при лимфомах может быть как изолированным, так и в сочетании с лимфаденопатией других локализаций, а также поражением различных органов. Для агрессивных лимфом характерно прорастание опухоли в окружающие анатомические структуры (сосуды, трахею, бронхи, плевру, лёгкие, пищевод и т.д.).
Характер лимфогенного метастазирования злокачественной опухоли связан с особенностями лимфооттока от пораженного
Характер лимфогенного метастазирования злокачественной опухоли связан с особенностями лимфооттока от пораженного
Лечение
Тактика специалиста при лечении опухолей средостения зависит от варианта новообразования и его локализации. Основным
Лечение
Тактика специалиста при лечении опухолей средостения зависит от варианта новообразования и его локализации. Основным
Так как средостение ограничено грудной клеткой, любое открытое хирургическое вмешательство является очень травматичным. Поэтому сегодня во всех медицинских центрах и онкологических диспансерах предлагается минимально-инвазивное удаление опухолей средостения. Конечно, такая терапия может быть применена не для каждого пациента и некоторым все же требуется открытая операция. Однако часть лиц с опухолями средостения получают менее травматичное и более современное минимально-инвазивное лечение.
Для того чтобы подкрепить полученный результат, операция дополняется химиотерапевтическим, лучевым или медикаментозным лечением, в зависимости от диагноза.










![Гистологическая классификация рака лёгкого Частота гистологических типов злокачественных опухолей лёгкого[29]Гистологический](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/125590/slide-11.jpg)

























![Основные факторы риска Факторы риска развития рака молочной железы[10]: отсутствие](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/125590/slide-41.jpg)























 Рак молочной железы. Скрининг и диагностика
Рак молочной железы. Скрининг и диагностика Стоматологическая клиника “Ангард”
Стоматологическая клиника “Ангард” Нетрадиционные оздоровительные методики и технологии. (Часть 2)
Нетрадиционные оздоровительные методики и технологии. (Часть 2) Опухоли кроветворной ткани. Лейкозы
Опухоли кроветворной ткани. Лейкозы Анализ модуляций кардиоритма испытуемых в процессе прослушивания аудиозаписей
Анализ модуляций кардиоритма испытуемых в процессе прослушивания аудиозаписей Физиология выделения. Физиология почек и водно-солевого обмена
Физиология выделения. Физиология почек и водно-солевого обмена Контроль иммунного ответа. Иммунодефициты. Принципы оценки иммунного статуса
Контроль иммунного ответа. Иммунодефициты. Принципы оценки иммунного статуса Гепатит. Признаки и симптомы. Пути заражения
Гепатит. Признаки и симптомы. Пути заражения Генные болезни человека, связанные с нарушением систем репарации
Генные болезни человека, связанные с нарушением систем репарации Риккетсии
Риккетсии Лечение псориаза топическими ГКС с салициловой кислотой
Лечение псориаза топическими ГКС с салициловой кислотой Воздействие наноматериалов на организм человека. Концепция токсикологических исследований
Воздействие наноматериалов на организм человека. Концепция токсикологических исследований Лечебно-охранительный режим в ЛПО
Лечебно-охранительный режим в ЛПО Работа с фантомами
Работа с фантомами Megaloblastic anemia
Megaloblastic anemia Profilaxia tumorilor la copii și adolescenți
Profilaxia tumorilor la copii și adolescenți Иммунопатологические процессы. Лекция № 5
Иммунопатологические процессы. Лекция № 5 Острая диарея
Острая диарея Аллергиялық жағдайлар. Созылмалы рецидивті афтозды стоматит, көп түрлі талшықты эритема. Этиологиясы, патогенезі клиникасы
Аллергиялық жағдайлар. Созылмалы рецидивті афтозды стоматит, көп түрлі талшықты эритема. Этиологиясы, патогенезі клиникасы Кардиотоничесике средства
Кардиотоничесике средства Принципы диспансерного наблюдения детей
Принципы диспансерного наблюдения детей Нейроофтальмологические нарушения при нейромышечных заболеваниях
Нейроофтальмологические нарушения при нейромышечных заболеваниях Гигиенические основы построения режима дня детей. (Лекция 2)
Гигиенические основы построения режима дня детей. (Лекция 2) Хирургическая анатомия передней брюшной стенки. Грыжи передней брюшной стенки и принципы грыжесечения
Хирургическая анатомия передней брюшной стенки. Грыжи передней брюшной стенки и принципы грыжесечения Доврачебная помощь при неотложных состояниях и острых заболеваниях. Острая сосудистая недостаточность
Доврачебная помощь при неотложных состояниях и острых заболеваниях. Острая сосудистая недостаточность Радиоактивті индикаторларды халық шаруашылығының әртүрлі салаларында қолданылуы
Радиоактивті индикаторларды халық шаруашылығының әртүрлі салаларында қолданылуы Менингококковая инфекция
Менингококковая инфекция Тыныш тұншықпасын бақылау деңгейін бағалау (спирометрия,пикфлоуметрия)
Тыныш тұншықпасын бақылау деңгейін бағалау (спирометрия,пикфлоуметрия)