Содержание
- 2. Визначення РАХІТ-захворювання дітей раннього віку, що характеризується порушенням кісткоутворення та функції внутрішніх органів, провідною патогенетичною ланкою
- 3. Історія вивчення Перше згадування про рахіт – в працях Сорана Ефеського (98-138 рр. до н.е.) та
- 4. Гормони, що приймають участь в регуляції фосфорно-кальцієвого обміну Вітамін Д Паратгормон Кальцитонін Інші гормони (глюкокортикоїди, соматотропний
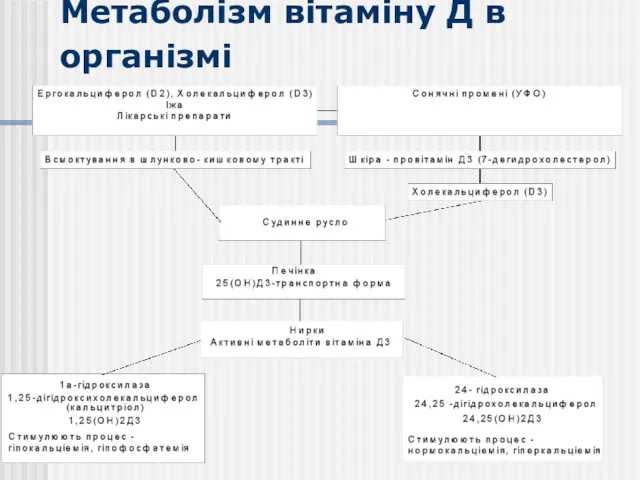
- 5. Метаболізм вітаміну Д в організмі
- 6. Біологічна роль 1,25-дігідроксихолекальциферолу Збільшення кишкової реабсорбції кальцію Активна реабсорбція кальцію та фосфатів в ниркових канальцях, реабсорбція
- 7. Біологічна роль 24,25-дігідроксихолекальциферолу Пригнічення секреції паратгормону Підсилення інактивації стероїдів, в т.ч. вітаміну Д, в печінці
- 8. Біологічна роль паратгормону Стимуляція кісткової резорбції (активація остеокластів) Пригнічення реабсорбції фосфатів в ниркових канальцях Активація перетворення
- 9. Біологічна роль кальцитоніну Стимуляція кісткової мінералізації (активація остеобластів, пригнічення остеокластів) Підтримка рівня кальцію та кальцій-фосфорного співвідношення
- 10. Екзогенні фактори ризику виникнення рахіту: Кліматогеографічні (дефіцит сонячного опромінення) Аліментарні (змішане та штучне вигодовування з переважанням
- 11. Ендогенні фактори ризику виникнення рахіту: Материнські (вік матері 35 років, велика кількість вагітностей (абортів) з коротким
- 12. Ятрогенні чинники виникнення рахіту: Глюкокортикоїди Протисудомні препарати (фенобарбітал, діфенін) Хіміотерапевтичні препарати Гепарин (терапія>3 міс.) Циклоспорин Тетрацикліни
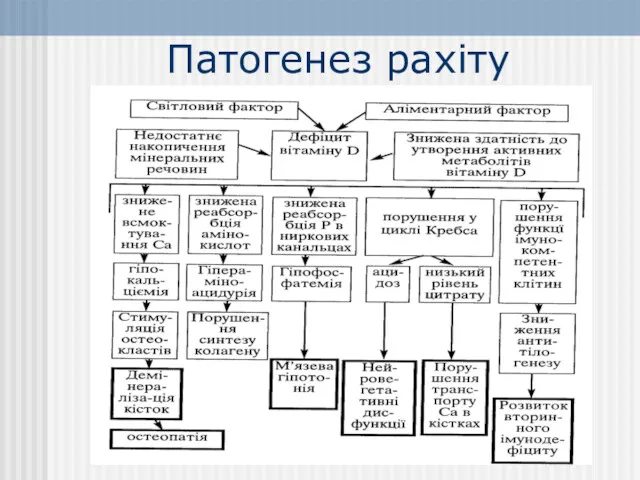
- 13. Патогенез рахіту
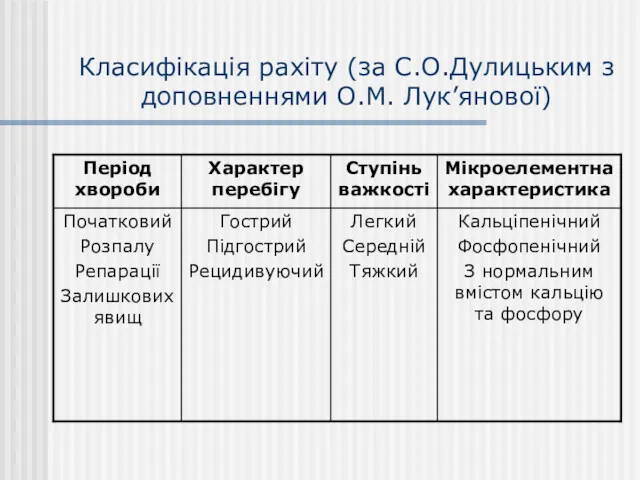
- 14. Класифікація рахіту (за С.О.Дулицьким з доповненнями О.М. Лук’янової)
- 15. Клінічні прояви початкового періоду Виникають у віці 4-6 тиж. Нейровегетативні розлади (неспокій, поганий сон, пітливість, червоний
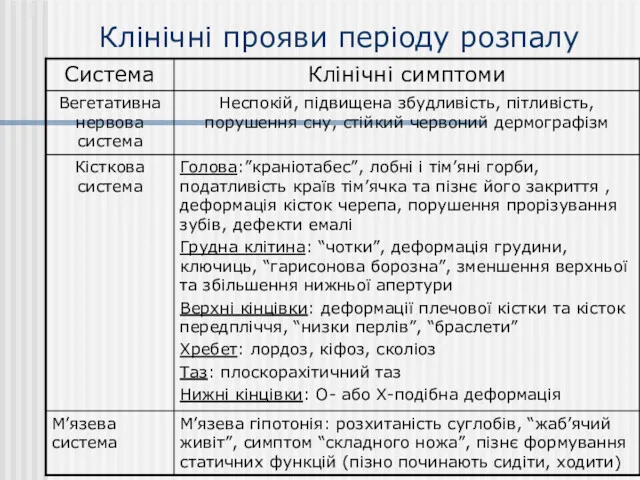
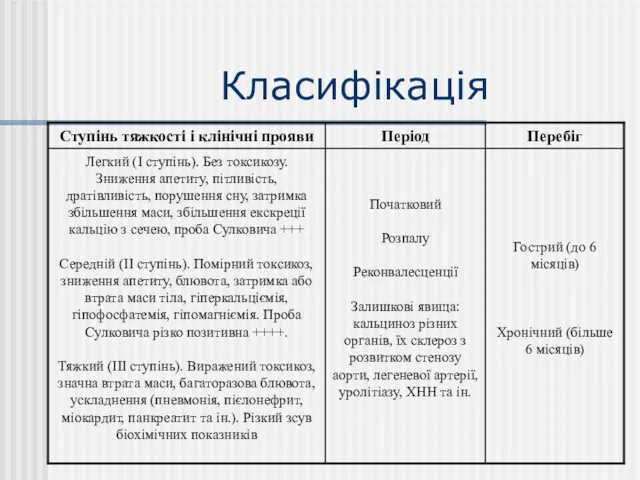
- 16. Клінічні прояви періоду розпалу
- 17. Клінічні прояви періоду розпалу
- 18. Зовнішній вигляд дитини з проявами рахіту
- 19. Клінічні прояви періоду реконвалесценції Поступове послаблення всіх симптомів активного рахіту, відновлення функції нервової системи, ущільнення кісток,
- 20. Клінічні прояви періоду залишкових явищ Період діагностується у віці 2-3 роки. Спостерігаються кісткові деформації, анемія, гепатолієнальний
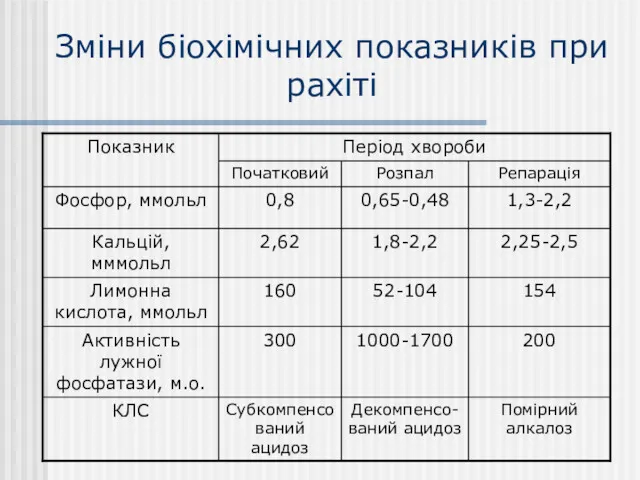
- 21. Зміни біохімічних показників при рахіті
- 22. Ренгенологічні зміни при рахіті Початковий період- порозність і торочкуватість метафізів трубчастих кісток Період розпалу – остеопороз,
- 23. Диференційна діагностика Вітамін-Д-залежний рахіт І типу Вітамін-Д-залежний рахіт ІІ типу Фосфат-діабет Синдром де-Тоні-Дебре-Фанконі Нирковий тубулярний ацидоз
- 24. Лікування Раціональне вигодовування, збагачення їжі вітамінами, кальцієм Прогулянки на свіжому повітрі, масаж, ЛФК Медикаментозна терапія: Вітамін
- 25. Лікування Замість курсу вітаміну Д можна використати курс УФ-опромінення: 20-25 сеансів, починаючи з ¼ біодози до
- 26. Антенатальна профілактика Неспецифічна:повноцінне харчування вагітної, здоровий спосіб життя, достатнє перебування на свіжому повітрі. Специфічна: Щоденний прийом
- 27. Постнатальна профілактика Неспецифічна:активний руховий режим (масаж, гімнастика), прогулянки на свіжому повітрі, водні процедури, максимально тривале природне
- 28. Сам по собі рахіт не буває причиною смерті дітей. Але хто, як не рахітики, помирають від
- 29. КАФЕДРА ПЕДІАТРІЇ З МЕДИЧНОЮ ГЕНЕТИКОЮ ТЕМА ЛЕКЦІЇ: “СПАЗМОФІЛІЯ ГІПЕРВІТАМІНОЗ Д”
- 30. Визначення Спазмофілія (дитяча тетанія)-захворювання дітей раннього віку, що характеризується підвищеною нервово-м’язовою збудливістю і схильністю до тонічних
- 31. Епідеміологія: Хворіють переважно діти у віці від 2-х місяців до 2-х років Частота спазмофілії – 2,5-3%
- 32. Етіологічні чинники виникнення спазмофілії: Виникає завжди на фоні рахіту Аліментарний фактор (змішане та штучне вигодовування) Перинатальна
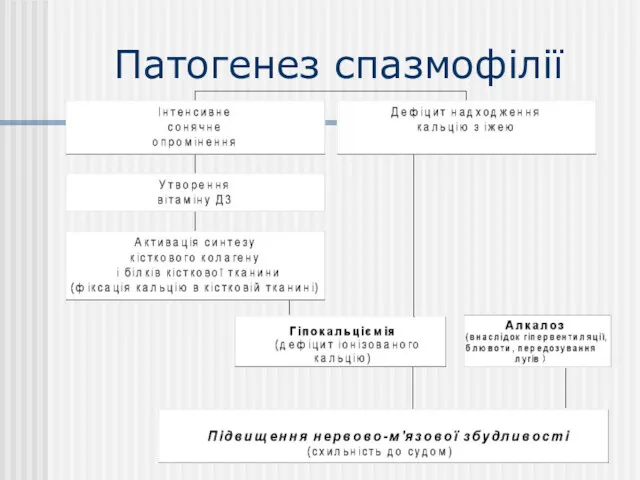
- 33. Патогенез спазмофілії
- 34. Класифікація спазмофілії 1 Прихована (латентна) форма. 2 Явна форма: а) ларингоспазм; б) карпопедальний спазм; в) еклампсія
- 35. Клінічні прояви латентної спазмофілії Діти практично не відрізняються від здорових, мають клінічні прояви рахіту, надлишок ваги.
- 36. Клінічні прояви явної спазмофілії Виникає на фоні латентної, іноді - раптово. Ларингоспазм - виникає при переляку,плачі
- 37. Клінічні прояви явної спазмофілії Карпопедальний спазм – тонічне скорочення м’язів стоп та кисті (“рука акушера” та
- 38. Клінічні прояви явної спазмофілії Еклампсія – напад тоніко-клонічних судом з втратою свідомості. Легкий напад характеризується блідістю
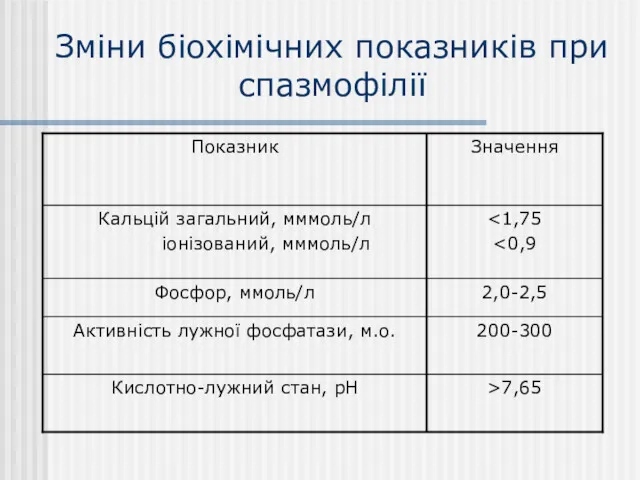
- 39. Зміни біохімічних показників при спазмофілії
- 40. Диференційна діагностика Гіпопаратиреоідизм Ниркова остеодистрофія Епілепсія Переливання великої кількості цитратної крові Гіпомагніємія, гіпоглікемія
- 41. Лікування Ліквідація ларингоспазму: створення домінантного джерела збудження в ЦНС шляхом подразнення слизової носа, шкіри, вестибулярного апарату+
- 42. Лікування Лікування супутнього рахіту: вітамін Д 2000-5000 МО/добу щоденно. Ліквідація алкалозу: 10% розчин амонію хлориду (1
- 43. Гіпервітаміноз Д Патологічний стан, пов’язаний з передозуванням вітаміну Д при лікуванні або профілактиці рахіту, або з
- 44. Причини виникнення Неправильне дозування вітаміну Д: Помилка лікаря Помилка батьків Клініка гіпервітамінозу виникає при накопиченні в
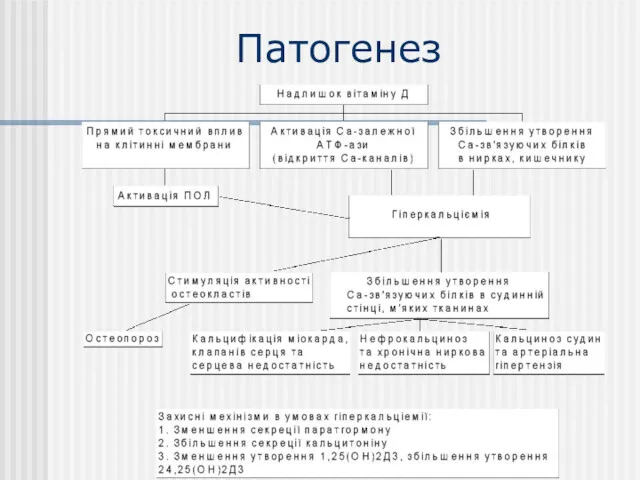
- 45. Патогенез
- 46. Класифікація
- 47. Клінічні прояви Гострий гіпервітаміноз Анорексія Невгамовна блювота М’язова слабкість Головний біль Поліурія Спрага Розвиток ексикозу Позитивні
- 48. Лабораторна та інструментальна діагностика Біохімічний аналіз крові: Гіперкальціємія > 2,9 ммоль/л Гіперкальциурія (проба Сулковича +++ або
- 49. Лабораторна та інструментальна діагностика Клінічний аналіз крові: Анемія Нейтрофільний лейкоцитоз із зсувом лейкоцитарної формули вліво Збільшення
- 50. Лікування Відміна вітаміну Д та припинення УФО Дезинтоксикаційна терапія (введення рідини з розрахунку 150-170 мл/кг): 5%
- 51. Лікування Препарати- антагоністи кальцію (верапаміл 0,5 мг/кг/добу перорально) та препарати, які збільшують його виведення (трілон Б
- 52. Дякую за увагу!
- 54. Скачать презентацию










































 Шовный материал в хирургии
Шовный материал в хирургии Ревматоидты артрит
Ревматоидты артрит Рациональная антибиотикотерапия в акушерско-гинекологической практике
Рациональная антибиотикотерапия в акушерско-гинекологической практике Cовременные представления о смазанном слое и гибридной зоне. Адгезия
Cовременные представления о смазанном слое и гибридной зоне. Адгезия Инфекционные заболевания у детей
Инфекционные заболевания у детей Рахит тәріздес аурудың диагностикалы қ емі,диспансеризациясы
Рахит тәріздес аурудың диагностикалы қ емі,диспансеризациясы Жүкті әйелдерде жүктіліктің 16 аптасына дейін истмико-цервикальды жетіспеушілік кезінде акушерлік пессарий
Жүкті әйелдерде жүктіліктің 16 аптасына дейін истмико-цервикальды жетіспеушілік кезінде акушерлік пессарий Синдром поликистозных яичников (овариальная гиперандрогения неопухолевого генеза, синдром Штейна- Левенталя)
Синдром поликистозных яичников (овариальная гиперандрогения неопухолевого генеза, синдром Штейна- Левенталя) Периоды детского возраста, их характеристика, особенности
Периоды детского возраста, их характеристика, особенности Лайелла синдромы
Лайелла синдромы Балалардағы көмірсу алмасу
Балалардағы көмірсу алмасу Философия медицины
Философия медицины Кишечные свищи
Кишечные свищи Система работы по коррекции звукопроизношения. Основные этапы ее содержания
Система работы по коррекции звукопроизношения. Основные этапы ее содержания Основы электрокардиографии. Нормальная электрокардиограмма
Основы электрокардиографии. Нормальная электрокардиограмма Острая и хроническая почечная недостаточность
Острая и хроническая почечная недостаточность Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика
Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика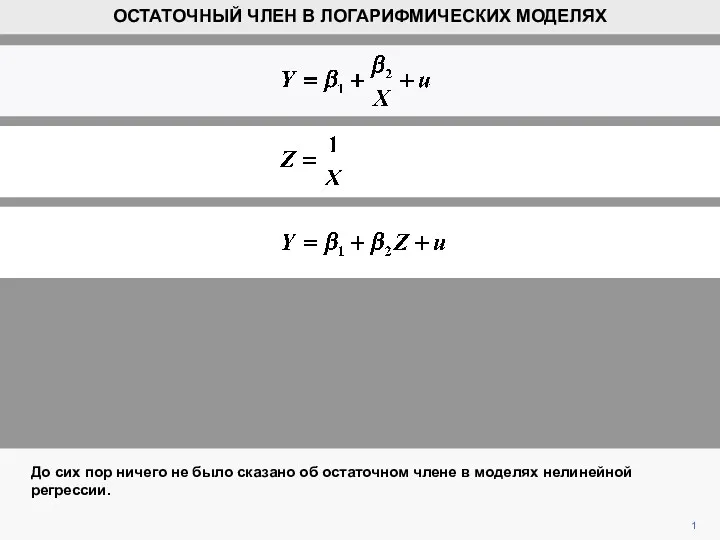 Остаточный член в логарифмических моделях
Остаточный член в логарифмических моделях Первая помощь при травме
Первая помощь при травме Акушерские кровотечения
Акушерские кровотечения Острая кровопотеря
Острая кровопотеря Клиническая фармакология лекарственных средств для лечения бронхообструктивного синдрома
Клиническая фармакология лекарственных средств для лечения бронхообструктивного синдрома Закрытая травма сердца. Классификация. Диагностика. Клиника
Закрытая травма сердца. Классификация. Диагностика. Клиника Ортогнатическая хирургия при аномалиях величины и расположения челюстей
Ортогнатическая хирургия при аномалиях величины и расположения челюстей Иммунотропные средства
Иммунотропные средства Эпителиальные злокачественные опухоли поджелудочной железы
Эпителиальные злокачественные опухоли поджелудочной железы Идеальный реципиент трансплантата тонкой кишки
Идеальный реципиент трансплантата тонкой кишки Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии
Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии