Содержание
- 2. План лекции Распространенность ЖКБ Анатомия желчевыводящей системы Причины образования камней в желчном пузыре Классификация ЖКБ Диагностика
- 3. Носить камень в желчном пузыре не то же, что носить серьгу в ухе. Г. Кер
- 4. Распространенность ЖКБ В Европе, Северной и Южной Америке ЖКБ обнаруживается у 10 – 15% взрослого населения.
- 5. В России ежегодно обращаются по поводу ЖКБ 5-6 человек на 1000 населения, т.е. около 1 млн.
- 6. Анатомия желчных путей Межклеточные желчные канальцы; Желчные ходы (холангиолы); Междольковые желчные протоки (холанги); Внутрипеченочные протоки; Долевые
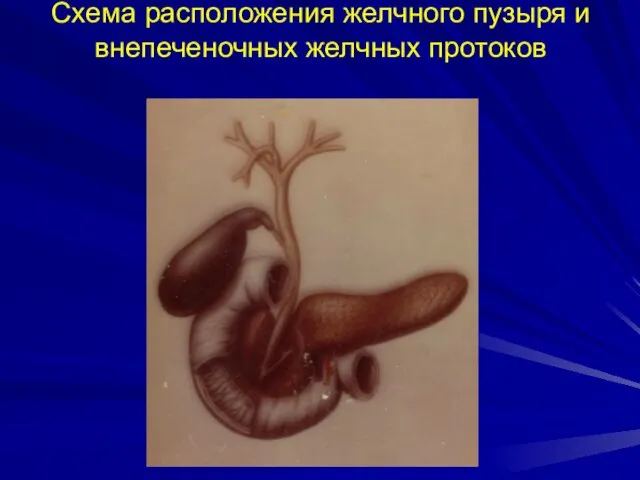
- 7. Схема расположения желчного пузыря и внепеченочных желчных протоков
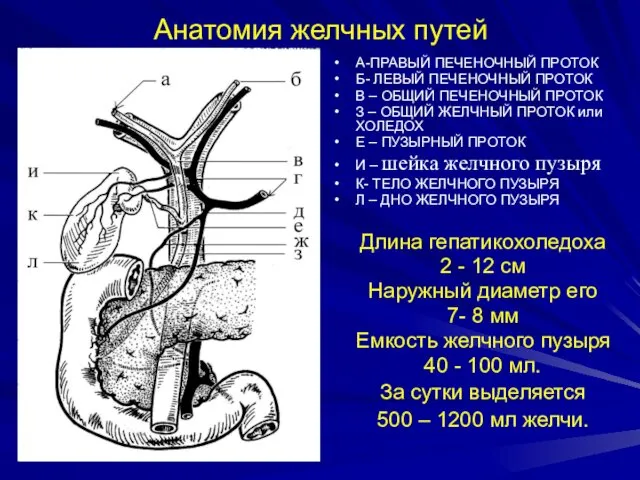
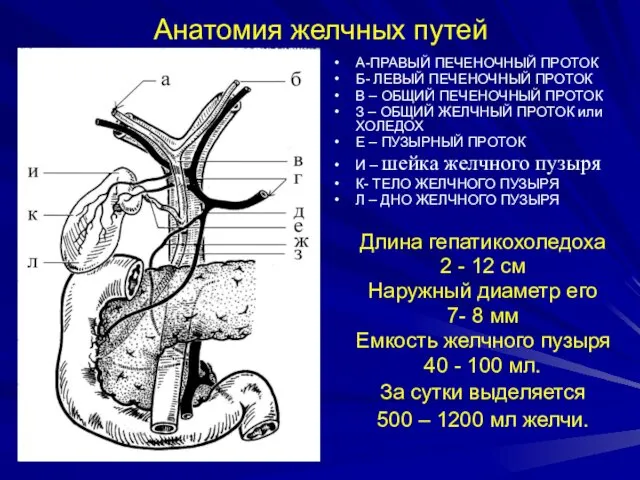
- 8. Анатомия желчных путей А-ПРАВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК Б- ЛЕВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК В – ОБЩИЙ ПЕЧЕНОЧНЫЙ ПРОТОК З
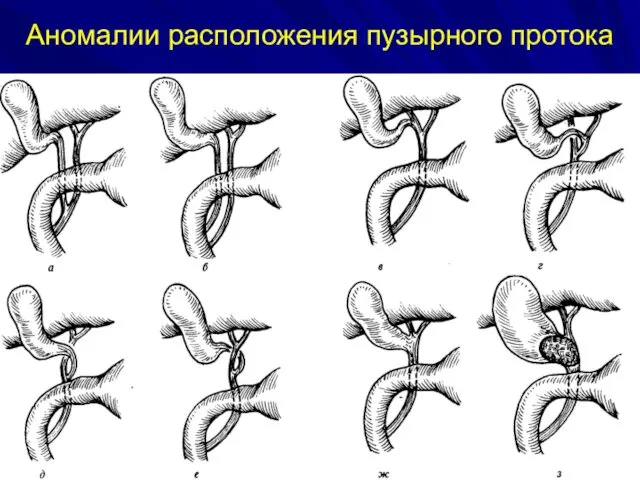
- 9. Аномалии расположения пузырного протока
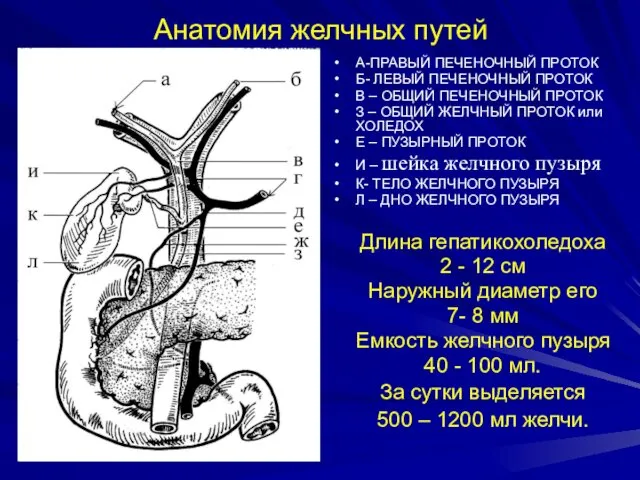
- 10. Анатомия желчных путей А-ПРАВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК Б- ЛЕВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК В – ОБЩИЙ ПЕЧЕНОЧНЫЙ ПРОТОК З
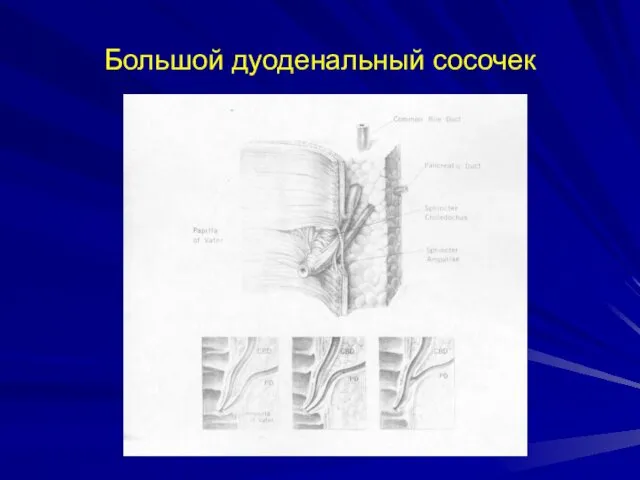
- 11. Большой дуоденальный сосочек
- 12. Анатомия желчных путей А-ПРАВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК Б- ЛЕВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК В – ОБЩИЙ ПЕЧЕНОЧНЫЙ ПРОТОК З
- 13. Камни извлеченные из желчных пузырей
- 14. Виды камней в желчном пузыре Холестериновые камни (бледно-желтого цвета, на разрезе хорошо видны кристаллы холестерина). Пигментные
- 15. Факторы, способствующие образованию камней в желчном пузыре. Воспалительные изменения в стенке желчного пузыря Застой желчи Метаболические
- 16. Факторы предрасполагающие к образованию ЖКБ Наследственность Гормональное влияние (заболевания, беременность, роды, применение некоторых пероральных контрацептивов, климакс
- 17. Дисхолия – нарушение состава желчи. Первичная (патология печеночной клетки, когда вырабатывается желчь с высокими литогенными свойствами)
- 18. Классификация желчнокаменной болезни Хронический калькулезный холецистит Острый калькулезный холецистит
- 19. Осложнения хронического калькулезного холецистита Холедохолитиаз Холецистопанкреатит Сателлитный гепатит Стенозирующий папиллит Водянка желчного пузыря Хроническая эмпиема желчного
- 20. Осложнения острого калькулезного холецистита Околопузырный инфильтрат Околопузырный абсцесс Перфорация Перитонит Механическая желтуха Холангит Наружный или внутренний
- 21. Клиническая картина хронического калькулезного холецистита Латентная форма Печеночная или желчная колика
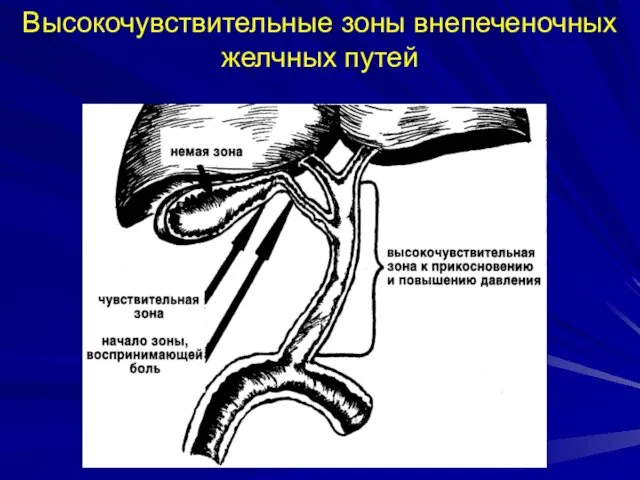
- 22. Высокочувствительные зоны внепеченочных желчных путей
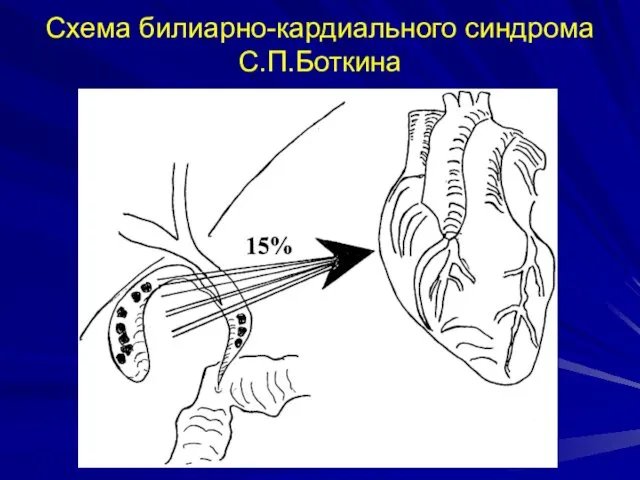
- 23. Клиническая картина хронического калькулезного холецистита Билиарно-кардиальный синдром С.П.Боткина У 15% больных развиваются функциональные изменения миокарда на
- 24. Схема билиарно-кардиального синдрома С.П.Боткина
- 25. Объективное исследование живота при хроническом калькулезном холецистите С-м Кера – усиление болезненности на высоте вдоха при
- 26. Инструментальные методы диагностики ЖКБ УЗИ выявляемость камней в желчном пузыре достигает 98-99%, в желчных протоках –
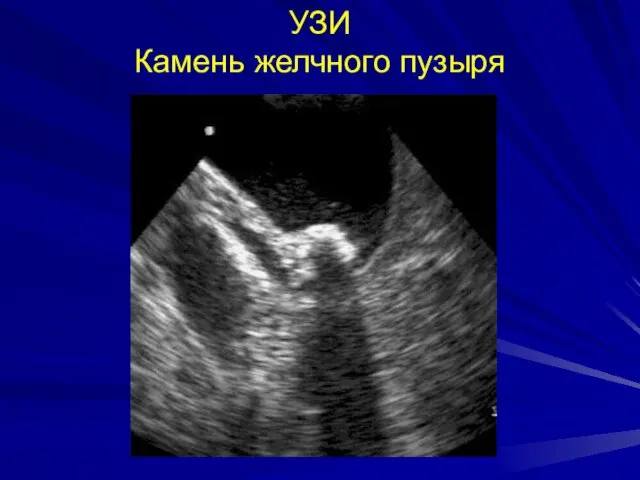
- 27. УЗИ Камень желчного пузыря
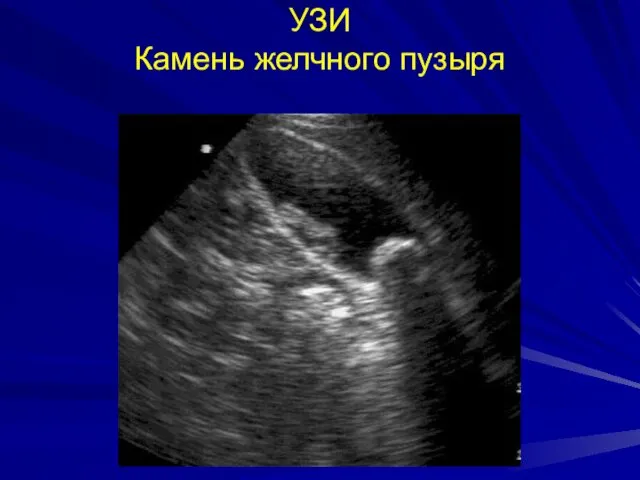
- 28. УЗИ Камень желчного пузыря
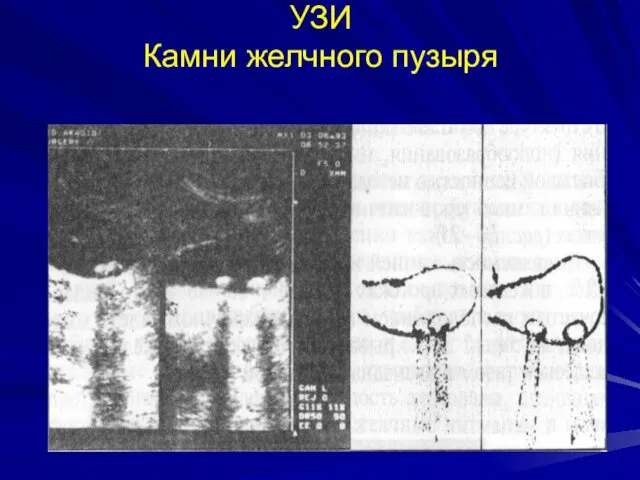
- 29. УЗИ Камни желчного пузыря
- 30. Дифференциальная диагностика Гастроэнтерологические заболевания (хронические гастродуодениты, язвенная болезнь желудка и ДПК, грыжи пищеводного отверстия диафрагмы, рефлюксэзофагит,
- 31. Дифференциальная диагностика Стенозирующий папиллит, склерозирующий холедохит, аскаридоз желчных путей, аденома и папилломатоз Фатерова соска и др.
- 32. Холедохолитиаз По сводным литературным данным камни в желчных протоках обнаруживаются в среднем у 10 – 15%
- 33. по данным УЗИ 4-5 мм. По данным операционной холангиографии 6 мм, а наружный диаметр – 7-8
- 34. Инструментальные методы диагностики холецисто и холедохолитиаза Ретроградная холангиопанкреатикография (РХПГ) Чрескожная, чреспеченочная холангиография (ЧЧХ) Холефистулография (ХФГ) Спиральная
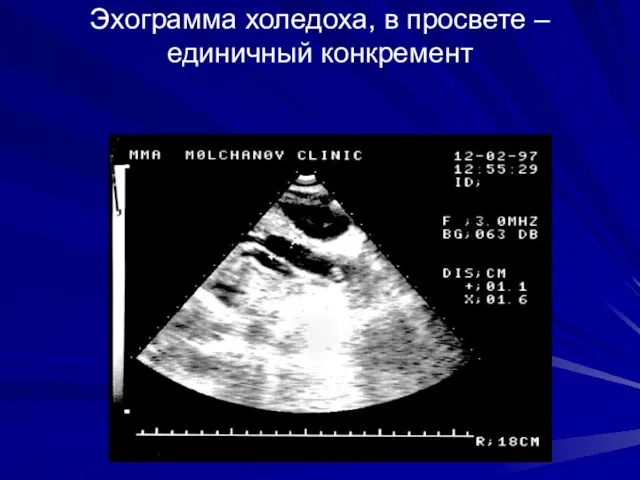
- 35. УЗИ Эхограмма холедоха, в просвете – единичный конкремент
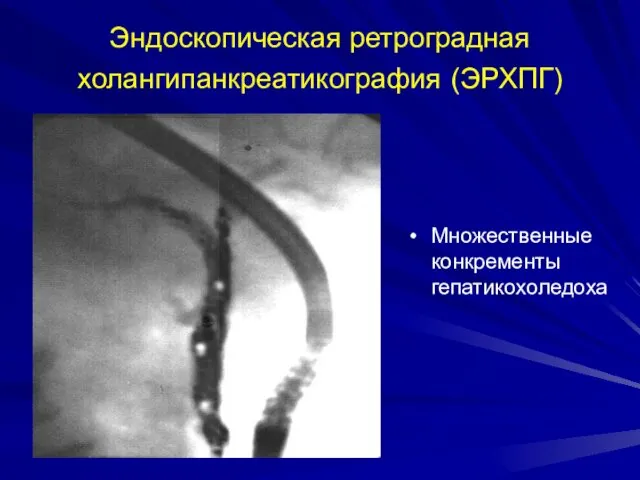
- 36. Эндоскопическая ретроградная холангипанкреатикография (ЭРХПГ) Множественные конкременты гепатикохоледоха
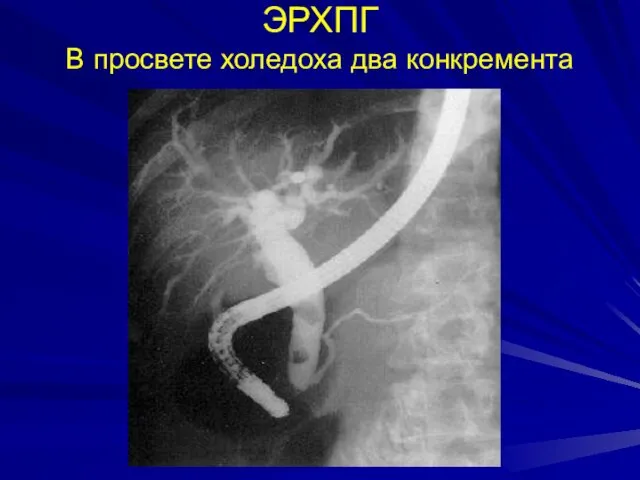
- 37. ЭРХПГ В просвете холедоха два конкремента
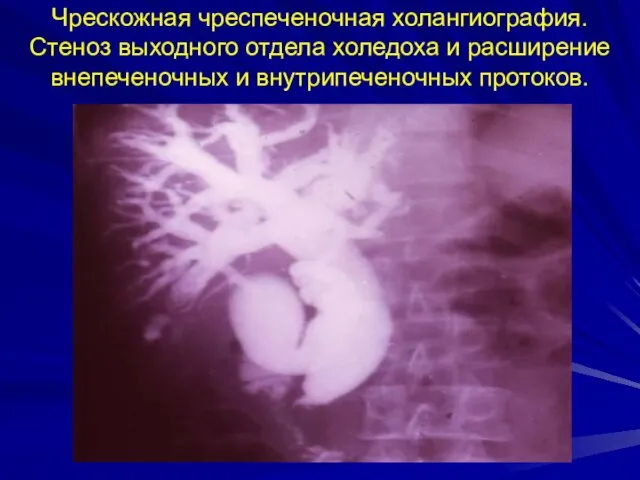
- 38. Чрескожная чреспеченочная холангиография. Стеноз выходного отдела холедоха и расширение внепеченочных и внутрипеченочных протоков.
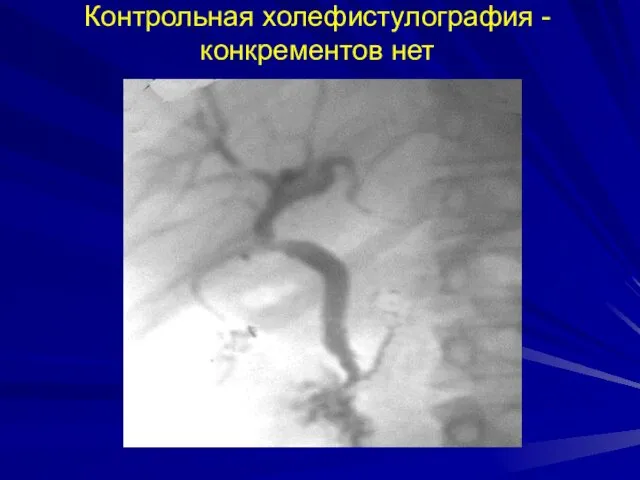
- 39. Контрольная холефистулография - конкрементов нет
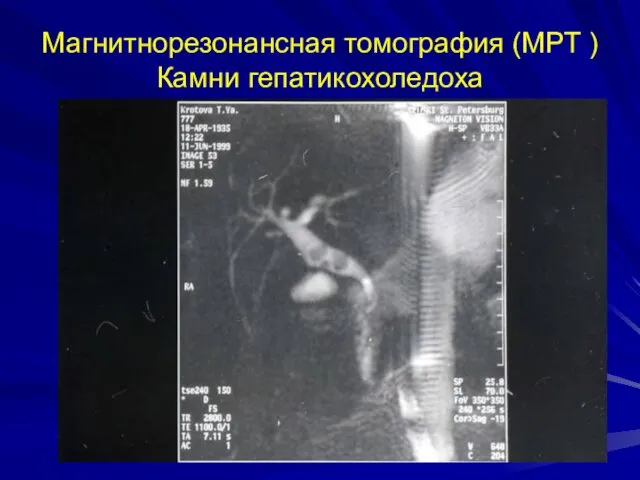
- 40. Магнитнорезонансная томография (МРТ ) Камни гепатикохоледоха
- 41. Лечение желчнокаменной болезни Растворение камней Экстракорпоральная литотрипсия Оперативное вмешательство (открытая холецистэктомия, холецистэктомия через мини доступ, лапароскопическая
- 42. Первая холецистэктомия – 1882 г. Лангенбух (Германия) Первая холецистэктомия в России 1889 г. Ю.Ф. Косинский
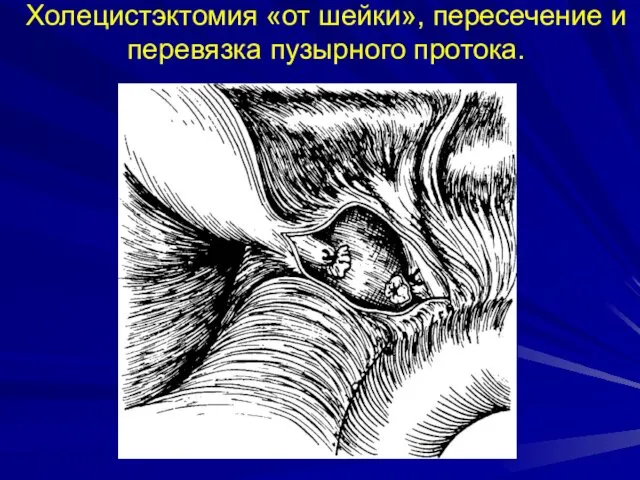
- 43. Холецистэктомия «от шейки», пересечение и перевязка пузырного протока.
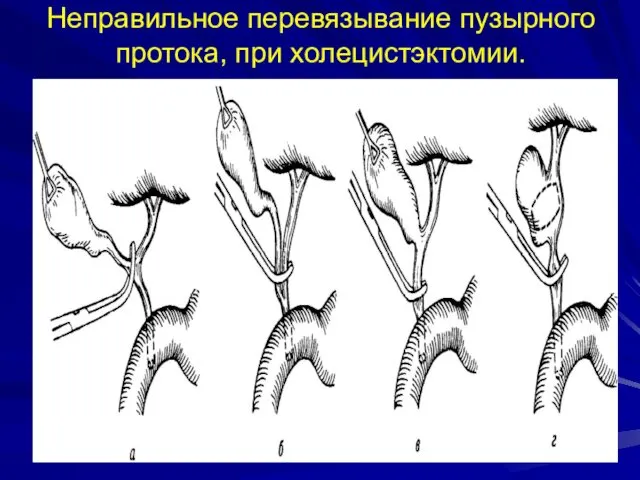
- 44. Неправильное перевязывание пузырного протока, при холецистэктомии.
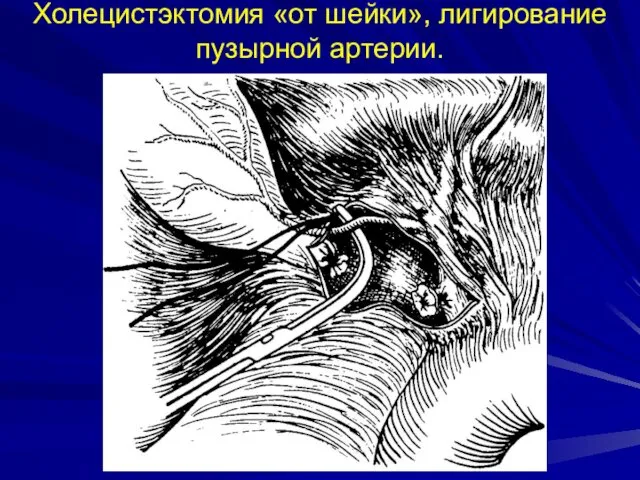
- 45. Холецистэктомия «от шейки», лигирование пузырной артерии.
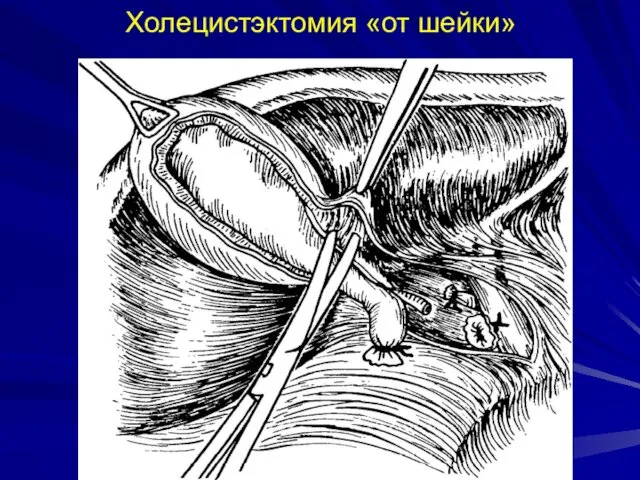
- 46. Холецистэктомия «от шейки»
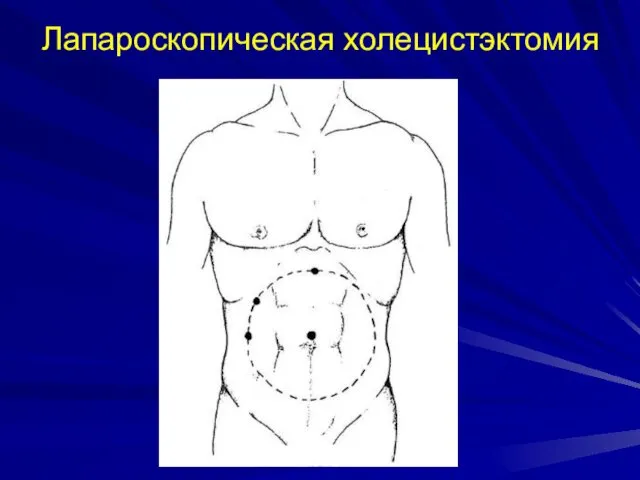
- 47. Лапароскопическая холецистэктомия
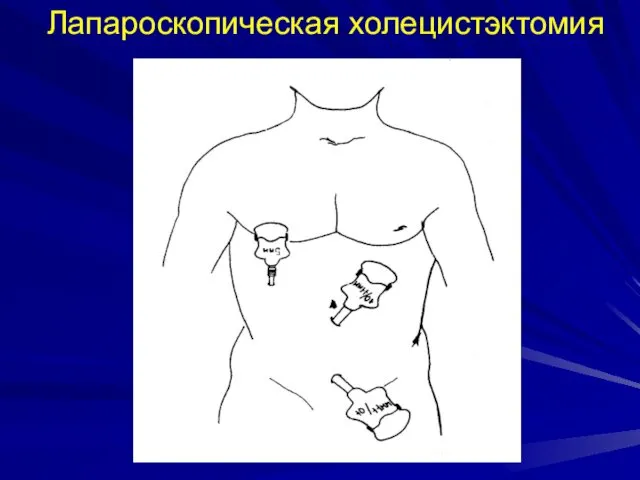
- 49. Лапароскопическая холецистэктомия
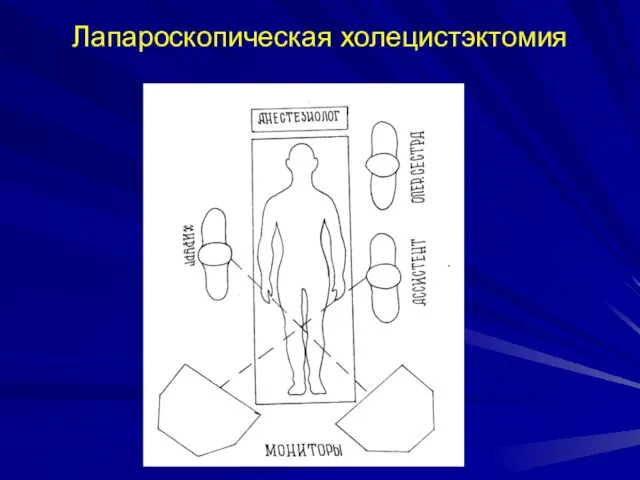
- 50. Лапароскопическая холецистэктомия
- 51. Преимущества ЛХЭ Малая травматичность Ранняя активизация больных в послеоперационном периоде Небольшой койко-день Небольшое количество послеоперационных осложнений
- 52. Диагностика холедохолитиаза Дооперационная диагностика: УЗИ, РХПГ, ЧЧХ, СКТ, МРТ Интраоперационная диагностика: измерение наружного диаметра протока, пальпация
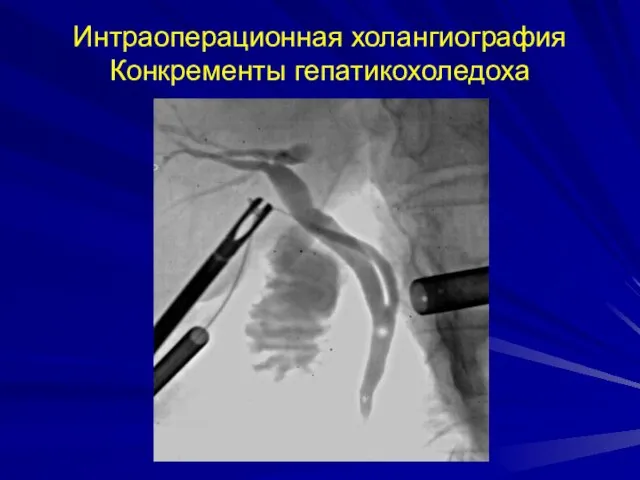
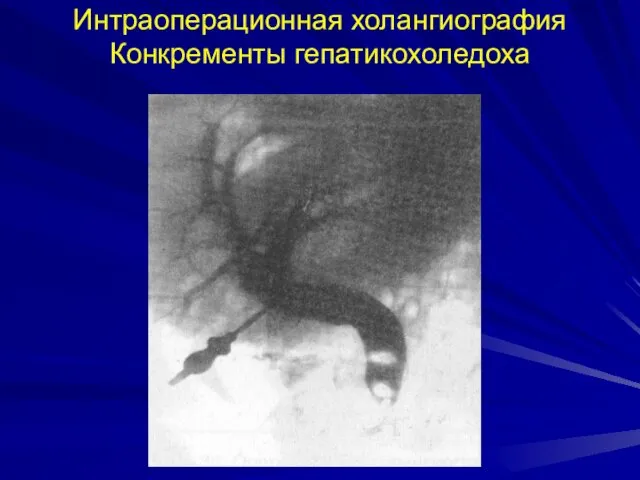
- 53. Интраоперационная холангиография Конкременты гепатикохоледоха
- 54. Интраоперационная холангиография Конкременты гепатикохоледоха
- 55. УЗ-датчик для интраоперационного сонографического исследования, зажим для интраоперационной холангиографии
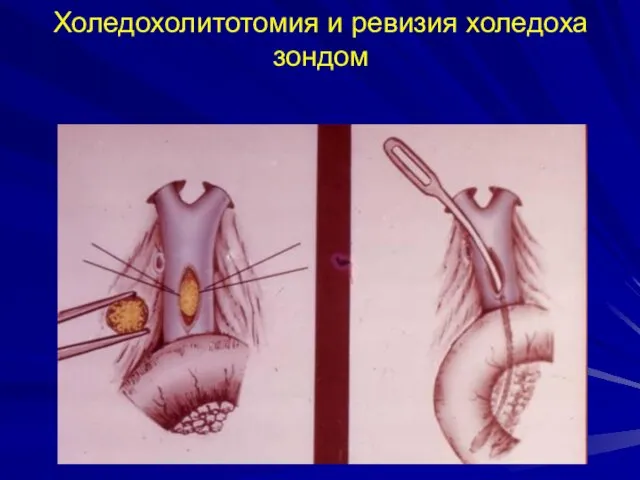
- 56. Холедохолитотомия и ревизия холедоха зондом
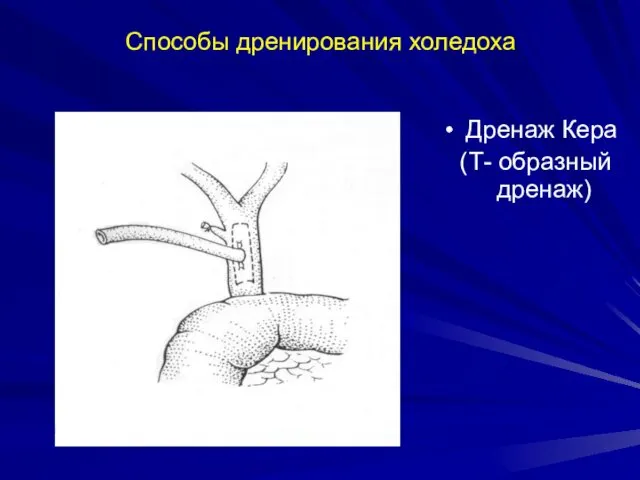
- 57. Способы дренирования холедоха Дренаж Кера (Т- образный дренаж)
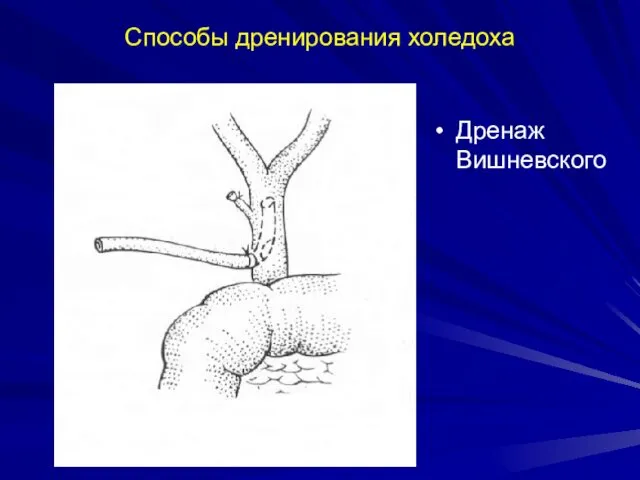
- 58. Способы дренирования холедоха Дренаж Вишневского
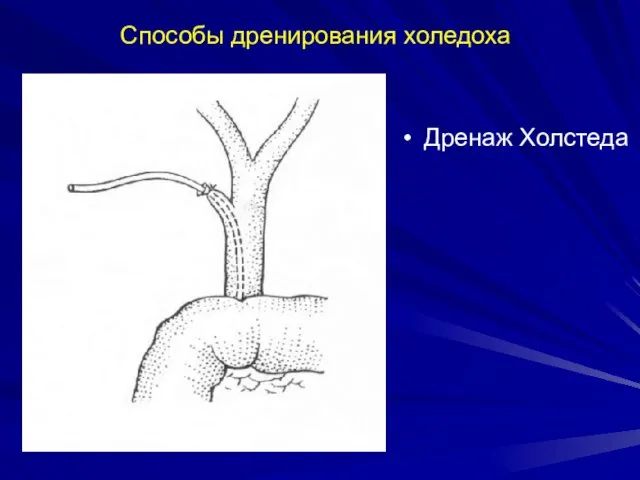
- 59. Способы дренирования холедоха Дренаж Холстеда
- 60. 1 этап - эндоскопическая папиллосфинктеротомия 2 этап - ЛХЭ. (Из материалов 2-го Московского международного конгресса по
- 61. Постхолецистэктомический синдром Оперативное лечение ЖКБ в 85-90% случаев избавляет людей от заболевания. У 10-15% пациентов сохраняются
- 62. Постхолецистэктомический синдром Заболевания и патологические состояния билиопанкреатической системы и большого дуоденального соска, не устраненные при первой
- 63. Постхолецистэктомический синдром Заболевания гепатобилиарнопанкреатической системы, во многом связанные с желчнокаменной болезнью (хронический панкреатит, хронический гепатит, гастрит
- 64. Основные методы исследования больных с ПХЭС УЗИ, РХПГ, ФГДС, рентгенологические исследования желудочно-кишечного тракта, холангиография. Среди всех
- 67. Скачать презентацию


































 Анестезия севофлураном у детей
Анестезия севофлураном у детей Патоморфология эмфиземы легких
Патоморфология эмфиземы легких Адренергические средства
Адренергические средства Порядок и принципы этические регулирования исследование в области здравоохранения
Порядок и принципы этические регулирования исследование в области здравоохранения Анемия
Анемия Острый панкреатит
Острый панкреатит Новый коронавирус 2019- nCоV
Новый коронавирус 2019- nCоV Antihelminthic and antiprotozoal drugs
Antihelminthic and antiprotozoal drugs Нейровирусные инфекции
Нейровирусные инфекции Санаторий-профилакторий Лукоморье
Санаторий-профилакторий Лукоморье Электрофизиологические методы исследования головного мозга
Электрофизиологические методы исследования головного мозга Әртүрлі маман дәрігерлердің кәсіби өзгерістері
Әртүрлі маман дәрігерлердің кәсіби өзгерістері Рахит у детей
Рахит у детей Медицинская помощь детям
Медицинская помощь детям Захворювання органів травневого каналу в дітей старшого віку. Хоцистохолангіт та дисфункція жовчовивідних шляхів. Коліт
Захворювання органів травневого каналу в дітей старшого віку. Хоцистохолангіт та дисфункція жовчовивідних шляхів. Коліт Причины и тактика ведения пациенток с трубно-перитонеальным бесплодием
Причины и тактика ведения пациенток с трубно-перитонеальным бесплодием О получении личной медицинской книжки в формате электронного документа в соответствии с приказом Минздрава России
О получении личной медицинской книжки в формате электронного документа в соответствии с приказом Минздрава России Факторы риска в детском спорте. Медицинские и педагогические аспекты
Факторы риска в детском спорте. Медицинские и педагогические аспекты Дифференциальная диагностика моноклональных гаммапатий
Дифференциальная диагностика моноклональных гаммапатий Генные заболевания
Генные заболевания Антибиотикотерапия у детей
Антибиотикотерапия у детей Экстрапирамидная система
Экстрапирамидная система Влияние изменений в организме женщины во время беременности на фармакокинетику препаратов
Влияние изменений в организме женщины во время беременности на фармакокинетику препаратов Психостимуляторы. Классификация психостимуляторов
Психостимуляторы. Классификация психостимуляторов haemothorax
haemothorax Спортшыларға арналған тағамдар
Спортшыларға арналған тағамдар Ингаляционная анестезия
Ингаляционная анестезия Первая медицинская помощь при передозировке в приеме психотропных веществ и алкоголя
Первая медицинская помощь при передозировке в приеме психотропных веществ и алкоголя