Содержание
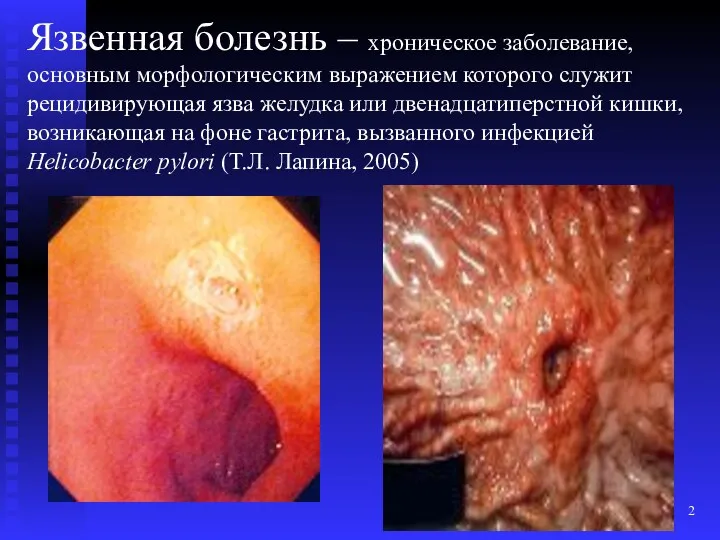
- 2. Язвенная болезнь – хроническое заболевание, основным морфологическим выражением которого служит рецидивирующая язва желудка или двенадцатиперстной кишки,
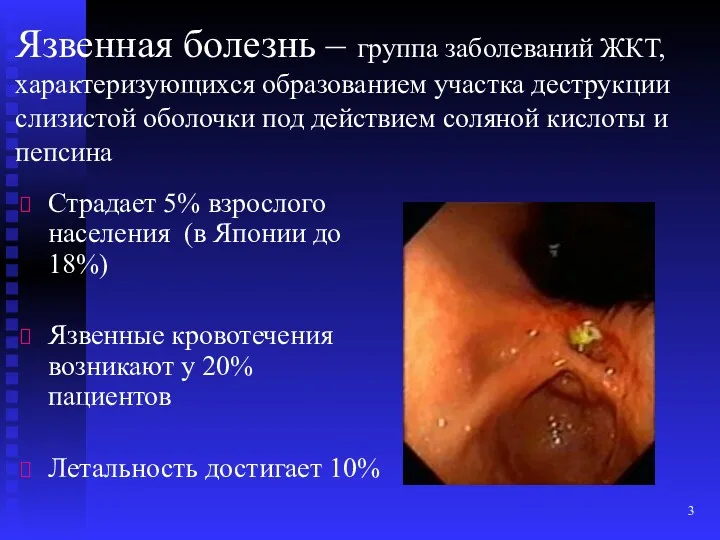
- 3. Язвенная болезнь – группа заболеваний ЖКТ, характеризующихся образованием участка деструкции слизистой оболочки под действием соляной кислоты
- 4. Язвенная болезнь – теории возникновения принцип Шварца (1911) - без кислоты нет язвы, принцип Шварца (1911)
- 5. Язвенная болезнь – анатомические аспекты
- 6. Язвенная болезнь – анатомические аспекты
- 7. Методы диагностики язвенной болезни Сбор анамнеза – отягощенная наследственность, типичные язвенные боли (90%), диспептический синдром (80%),
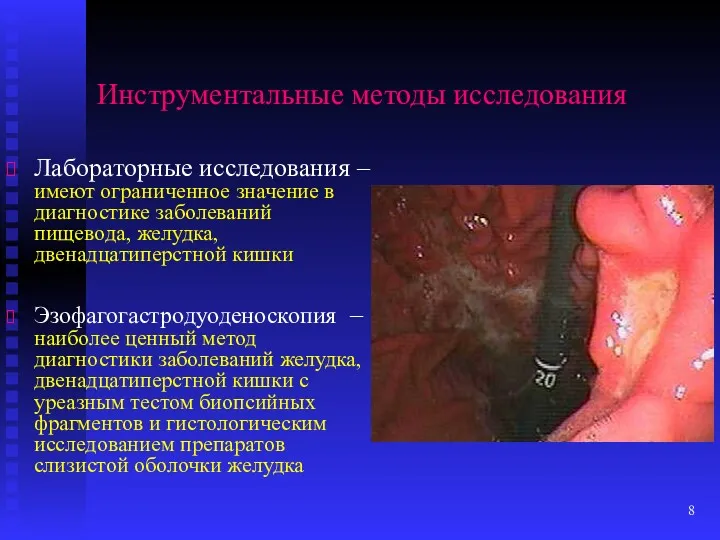
- 8. Инструментальные методы исследования Лабораторные исследования – имеют ограниченное значение в диагностике заболеваний пищевода, желудка, двенадцатиперстной кишки
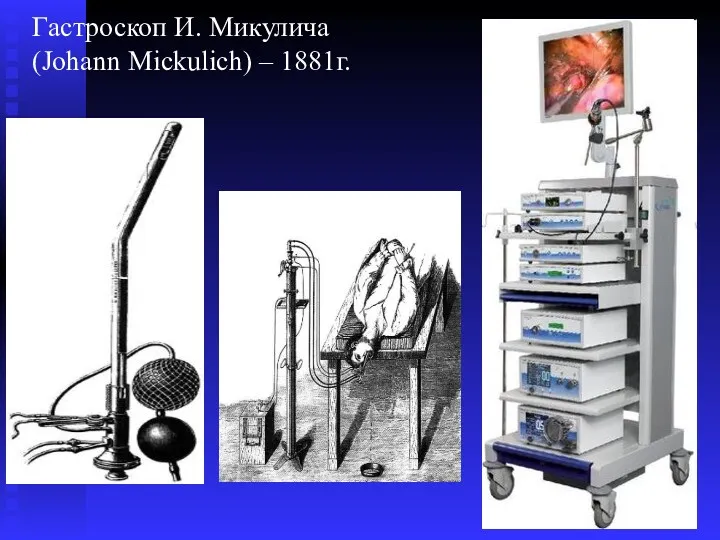
- 9. Гастроскоп И. Микулича (Johann Mickulich) – 1881г.
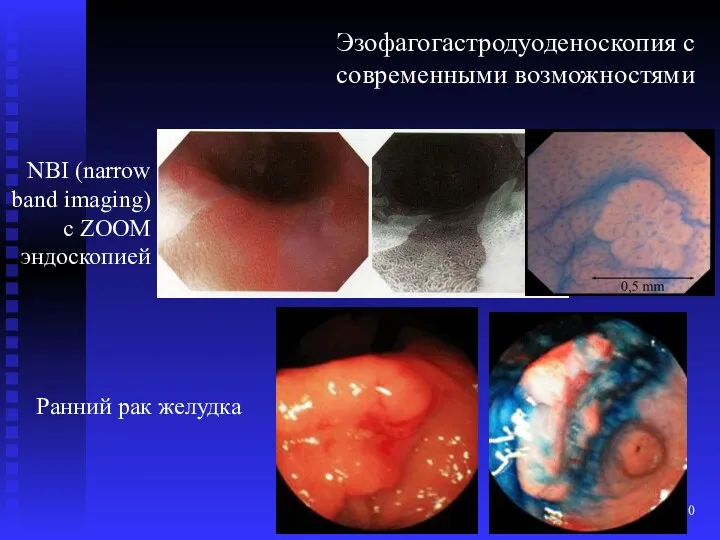
- 10. Эзофагогастродуоденоскопия с современными возможностями Ранний рак желудка NBI (narrow band imaging) с ZOOM эндоскопией
- 11. Эзофагогастродуоденоскопия с современными возможностями – ультратонкие эндоскопы Позволяет проводить осмотр без неприятных ощущений, трансназально. Осмотру доступны
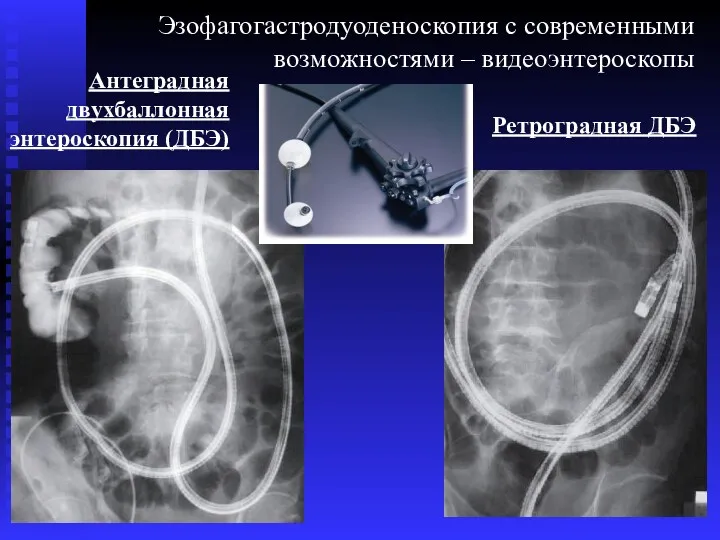
- 12. Эзофагогастродуоденоскопия с современными возможностями – видеоэнтероскопы Антеградная двухбаллонная энтероскопия (ДБЭ) Ретроградная ДБЭ
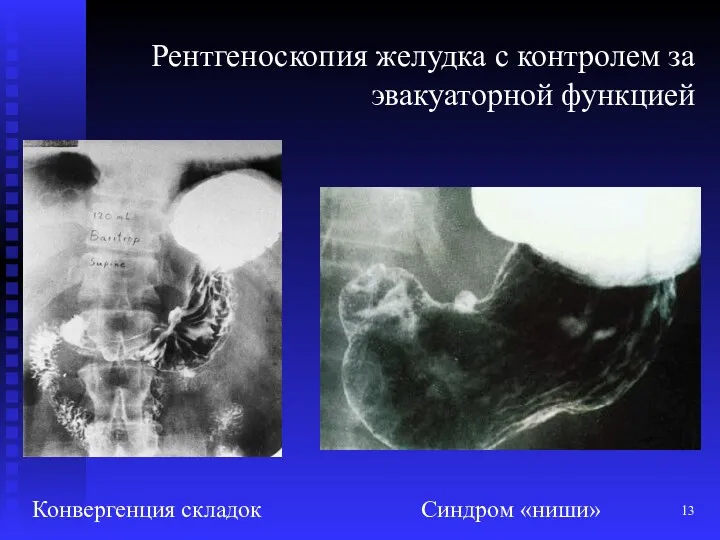
- 13. Рентгеноскопия желудка с контролем за эвакуаторной функцией Конвергенция складок Синдром «ниши»
- 14. Будущее – эндоскопические роботы?
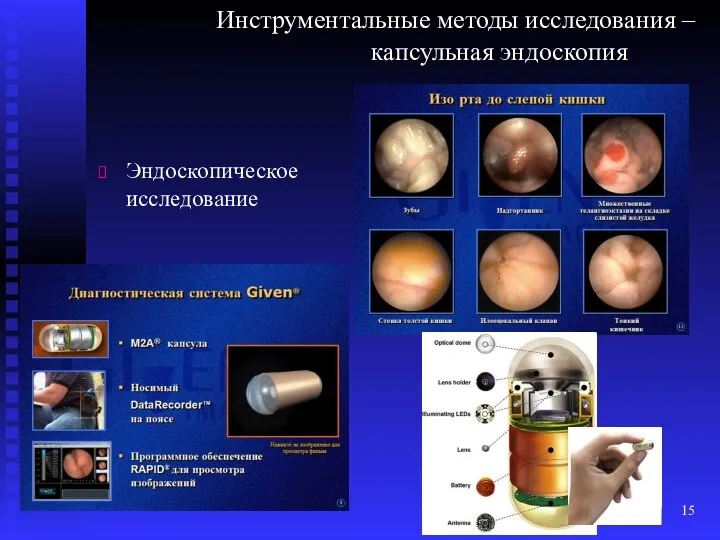
- 15. Инструментальные методы исследования – капсульная эндоскопия Эндоскопическое исследование
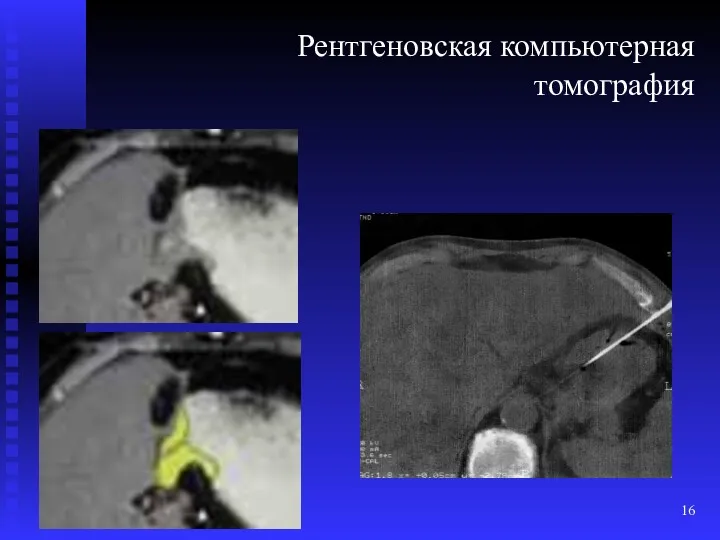
- 16. Рентгеновская компьютерная томография
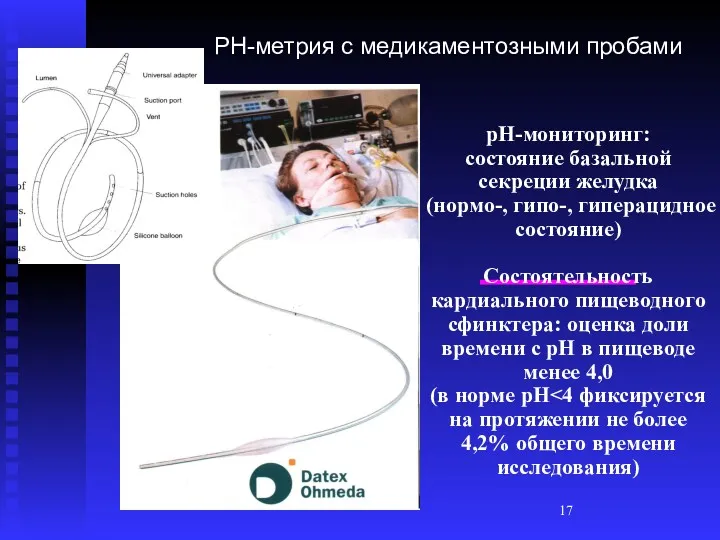
- 17. PH-метрия с медикаментозными пробами рН-мониторинг: состояние базальной секреции желудка (нормо-, гипо-, гиперацидное состояние) Состоятельность кардиального пищеводного
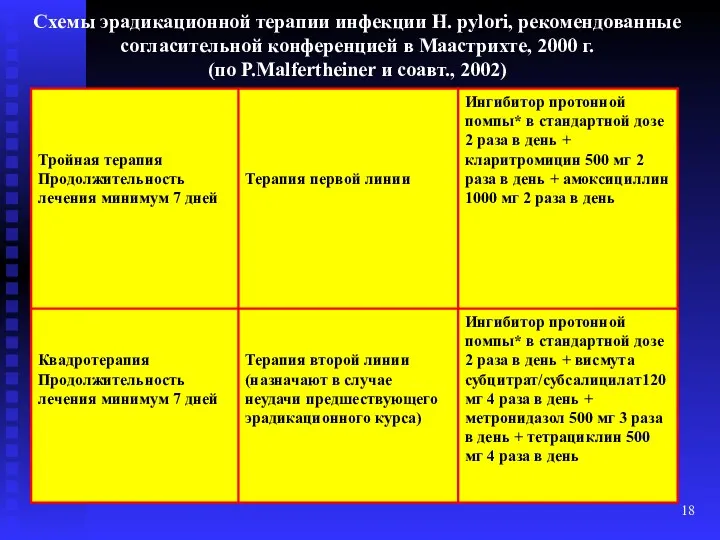
- 18. Схемы эрадикационной терапии инфекции H. pylori, рекомендованные согласительной конференцией в Маастрихте, 2000 г. (по P.Malfertheiner и
- 19. Ингибиторы проточного насоса (помпы) ПОБОЧНЫЕ ЭФФЕКТЫ: тошнота; диарея; слабость; головная боль.
- 20. Осложнения язвенной болезни
- 21. Показания к операции Абсолютные Неотложные (перфорация, профузные кровотечения) Отсроченные (суб– и декомпенсированный стенозы) Условно абсолютные Большие
- 22. Желудочно-кишечные кровотечения самое частое осложнение язвенной болезни в 10% случаев является осложнением «немых» язв отмечается тенденция
- 23. Частота кровотечений 30 -170 случаев на 100000 взрослого населения. Blatchford O et al., 1997; Курыгин А.А.
- 24. Причины ЖКК( более 100 ) Язвенные > 52% Неязвенные: острые эрозии - 5-25% Варикозное расширение вен
- 25. Различия в организации лечения пациентов с ЖКК Россия: хирургическая проблема взаимодействие хирурга (лечащий врач) и эндоскописта
- 26. Периоды ЖКК: латентный и явный Латентный период. Клиника обусловлена нарушениями внутриорганного кровообращения в результате кровопотери: слабость;
- 27. Явный период кровотечения Рвота алой или темной кровью (у большинства рвотные массы имеют цвет кофейной гущи).
- 28. Активная индивидуализированная тактика ЖКК Сбор анамнеза, осмотр, пальпация, аускультация, ректальное обследование Интенсивное клинико-лабораторное наблюдение (ОАК каждые
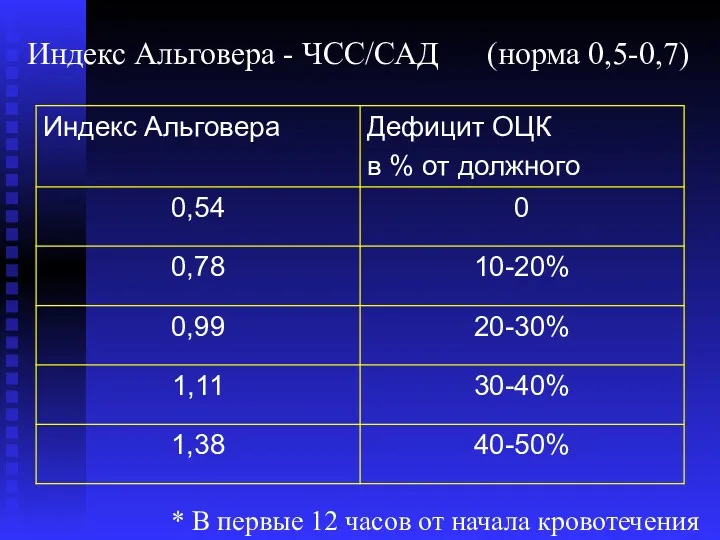
- 29. Индекс Альговера - ЧСС/САД (норма 0,5-0,7) * В первые 12 часов от начала кровотечения
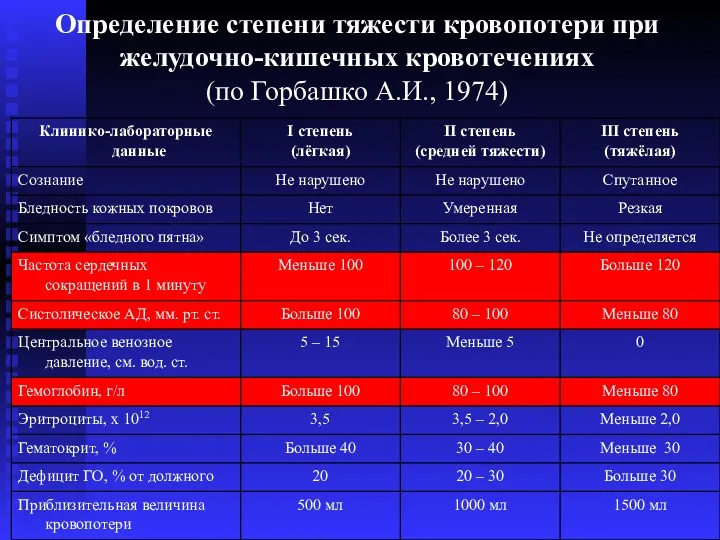
- 30. Определение степени тяжести кровопотери при желудочно-кишечных кровотечениях (по Горбашко А.И., 1974)
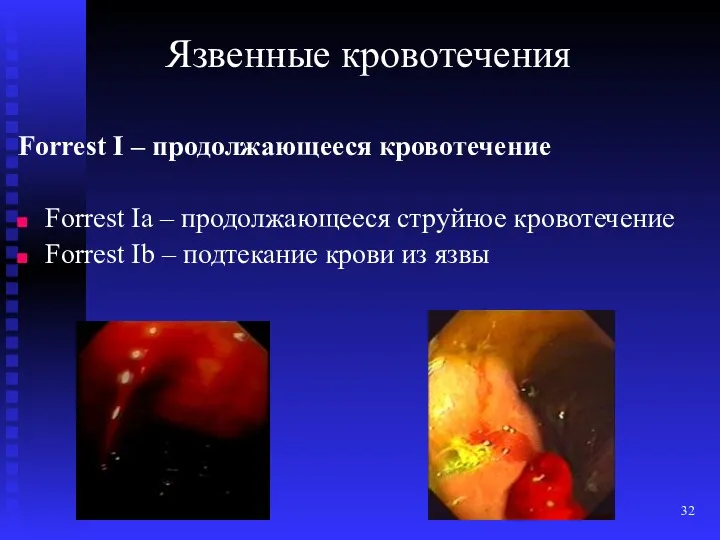
- 31. Язвенные кровотечения (1989г.) Forrest I – продолжающееся кровотечение Forrest Iа – продолжающееся струйное кровотечение Forrest Ib
- 32. Forrest I – продолжающееся кровотечение Forrest Iа – продолжающееся струйное кровотечение Forrest Ib – подтекание крови
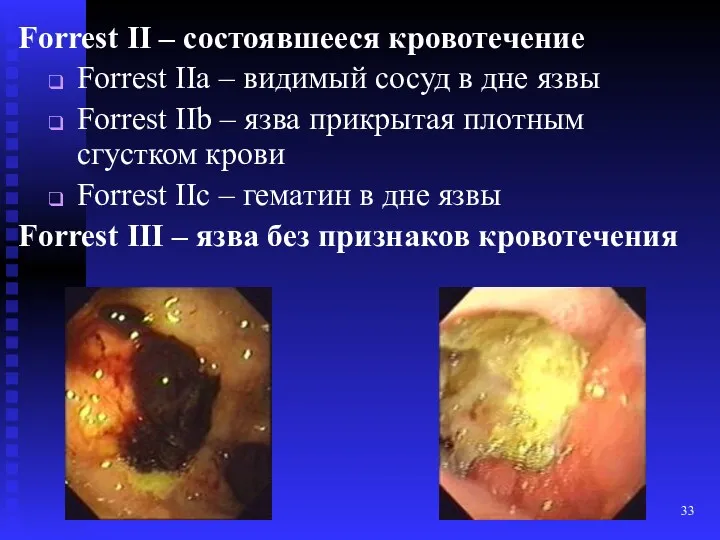
- 33. Forrest II – состоявшееся кровотечение Forrest IIа – видимый сосуд в дне язвы Forrest IIb –
- 34. Методы остановки язвенного кровотечения Эндоскопические методы Консервативные методы Эндоваскулярные методы Оперативные методы
- 35. СПОСОБЫ ЭНДОСКОПИЧЕСКОГО ГЕМОСТАЗА Медикаментозные способы Орошение растворами медикаментов: а) сосудосуживающими б) денатурирующими Нанесение пленкообразующих препаратов; Инфильтрационный
- 36. Эндоскопическое лечение 1. Инфильтрационный гемостаз Адреналин - редукция риска рецидива с 35% до 10% Адреналин -
- 37. 2. Механические способы лигиpование эластичными кольцами лигиpование эндопетлей клипиpование сосуда гемостатическими клипсами Эффективность гемостаза выше, чем
- 38. Теpмовоздействие: а) теpмозонд б) кpиовоздействие Электpокоагуляция: а) монополяpная б) биполяpная Лазерная коагуляция Аргон-плазменная коагуляция 3. Физические
- 39. Преимущества аргоноплазменной коагуляции Бесконтактное воздействие Контролируемая глубина коагуляции Хорошо заметная зона десикации Хороший доступ к источникам
- 40. Повторная диагностическая эндоскопия (second look) Рекомендация 12. Выполнение в плановом порядке повторных эндоскопических вмешательств не рекомендуется.
- 41. Рецидив кровотечения после эндоскопического гемостаза – 3-40% Факторы риска рецидива: размер язвы более 20 мм, и
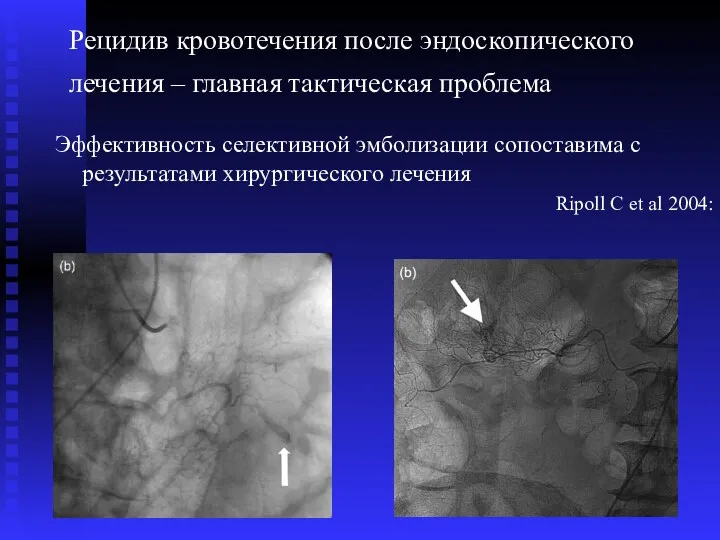
- 42. Рецидив кровотечения после эндоскопического лечения – главная тактическая проблема Эффективность селективной эмболизации сопоставима с результатами хирургического
- 43. Рецидив кровотечения после эндоскопического лечения – главная тактическая проблема Операция vs. повторное эндоскопическое лечение По эффективности
- 44. Консервативная терапия Гемостаз при кровотечениях из верхних отделов ЖКТ является рН-зависимым Применение Н2-гистаминоблокаторов малоэффективно, препаратами выбора
- 45. Гемостатическая терапия. Раствор Ԑ-аминокапроновой кислоты 5% до 200 мл\сут. Раствор хлорида кальция 1% - 100-200 мл.
- 46. Гемотрансфузионная терапия При кровопотере до 20% ОЦК можно воздержаться от срочной гемотрансфузии. При кровопотере 20-30% ОЦК-
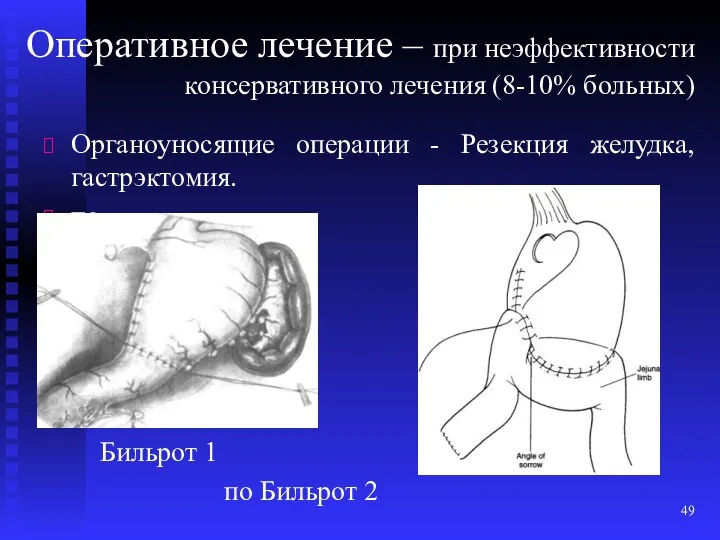
- 48. Оперативное лечение – при неэффективности консервативного лечения (8-10% больных) Органоуносящие операции - Резекция желудка с язвой
- 49. Оперативное лечение – при неэффективности консервативного лечения (8-10% больных) Органоуносящие операции - Резекция желудка, гастрэктомия. по
- 50. Кровотечения портального генеза: прогноз, профилактика, лечение Риск возникновения первого кровотечения в первые 2 года после постановки
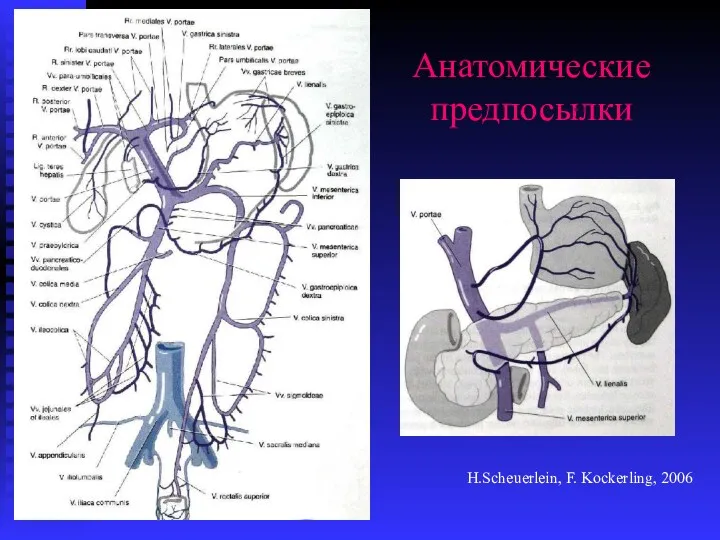
- 51. Анатомические предпосылки H.Scheuerlein, F. Kockerling, 2006
- 52. Диагностика варикозного кровотечения Экстренная эндоскопия после оптимальной стабилизации (АВС) - пищевод 60-70% - кардиальный отдел желудка
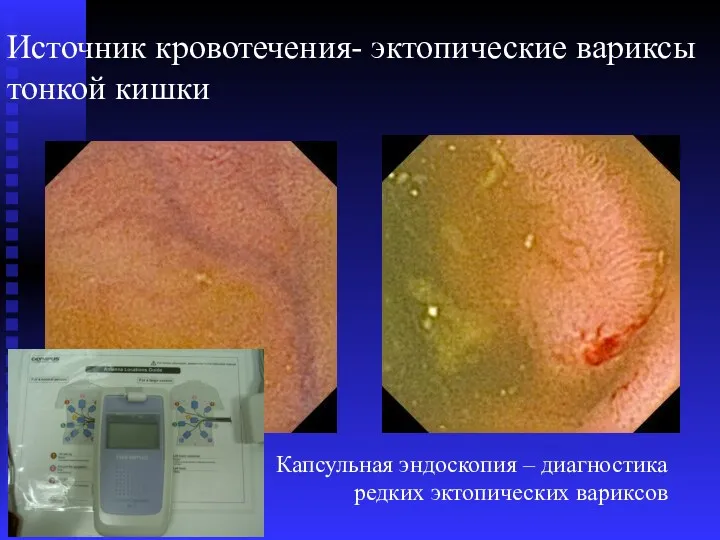
- 53. Источник кровотечения- эктопические вариксы тонкой кишки Капсульная эндоскопия – диагностика редких эктопических вариксов
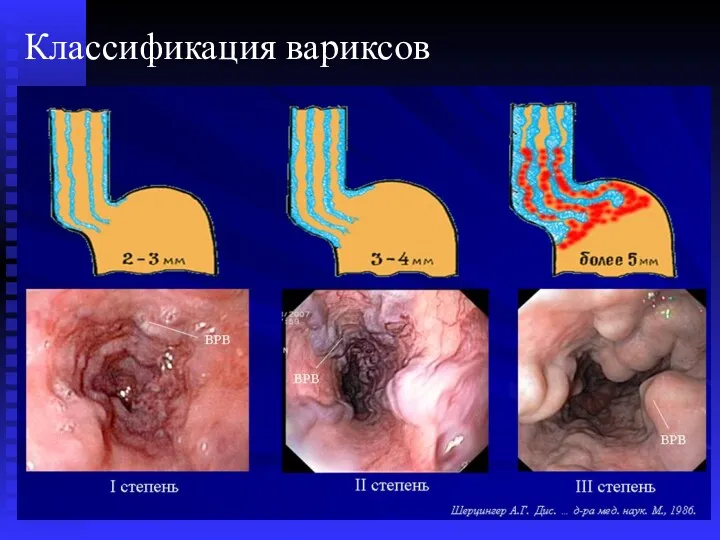
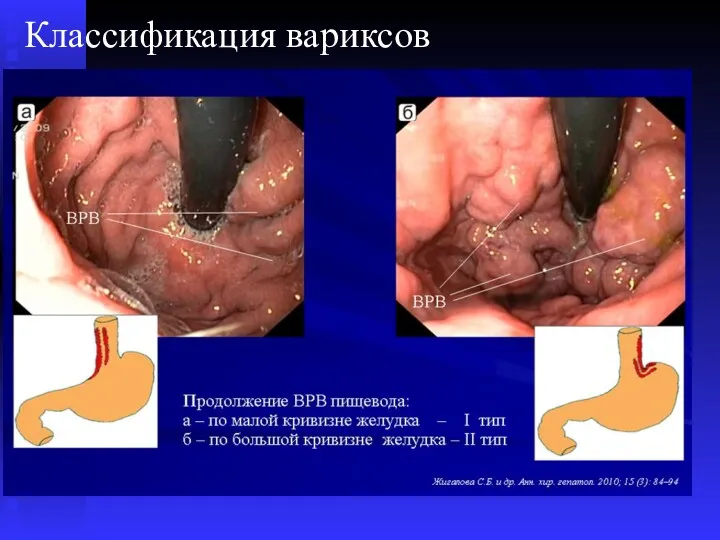
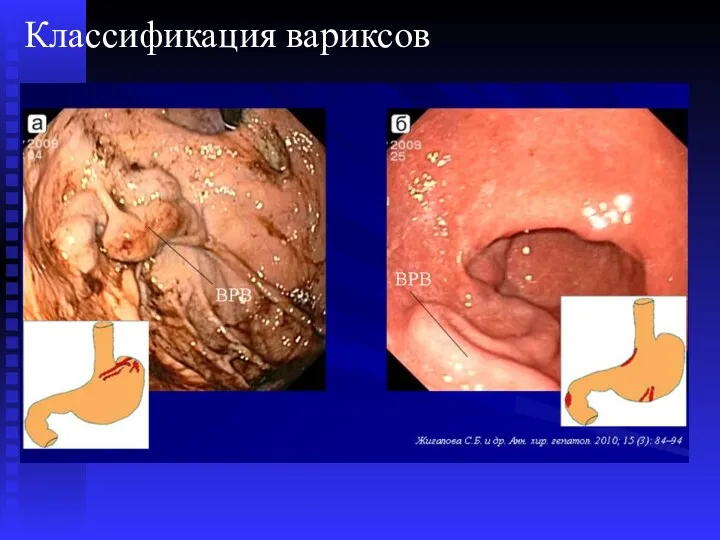
- 54. Классификация вариксов
- 55. Классификация вариксов Распространенность: GOV1 – 70% GOV2 – 21% IGV1 – 7% S. K. Sarin, 1989
- 56. Классификация вариксов Распространенность: GOV1 – 70% GOV2 – 21% IGV1 – 7%
- 57. Классификация вариксов
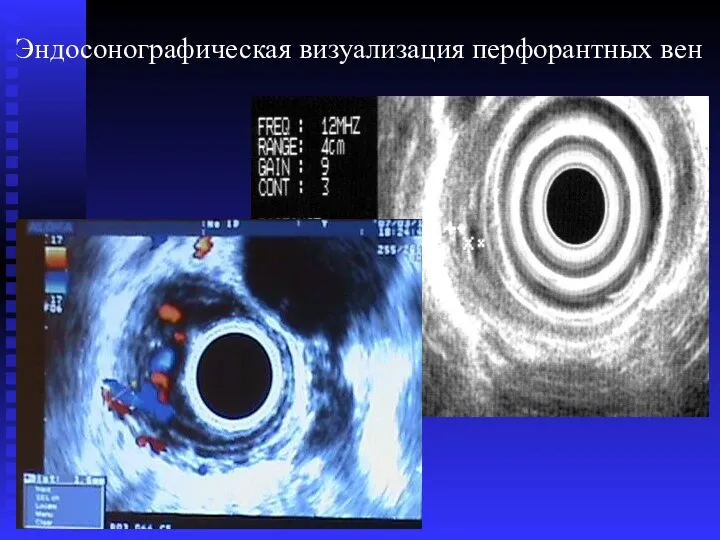
- 58. Эндосонографическая визуализация перфорантных вен
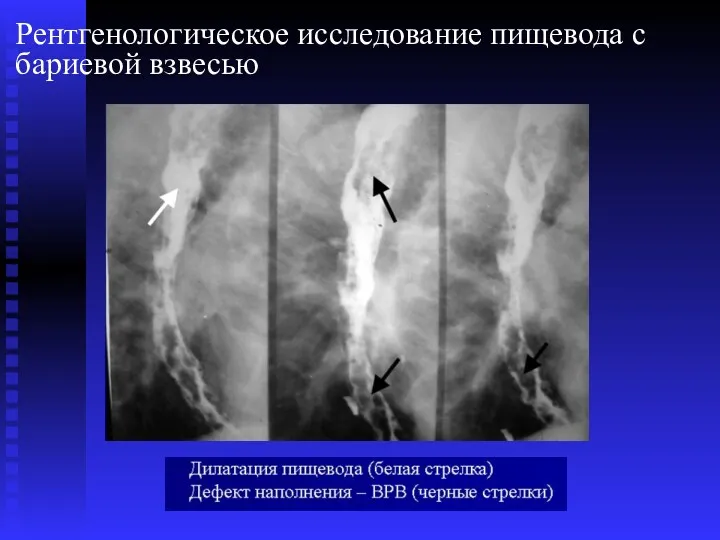
- 59. Рентгенологическое исследование пищевода с бариевой взвесью
- 60. Критерии функционального класса цирроза печени по Child-Pugh (1973) Сумма баллов 5 – 6 соответствует классу А,
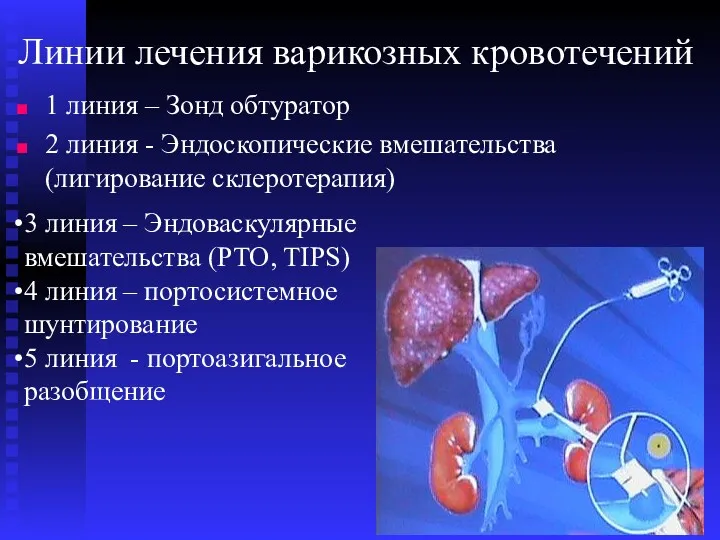
- 61. Линии лечения варикозных кровотечений 1 линия – Зонд обтуратор 2 линия - Эндоскопические вмешательства (лигирование склеротерапия)
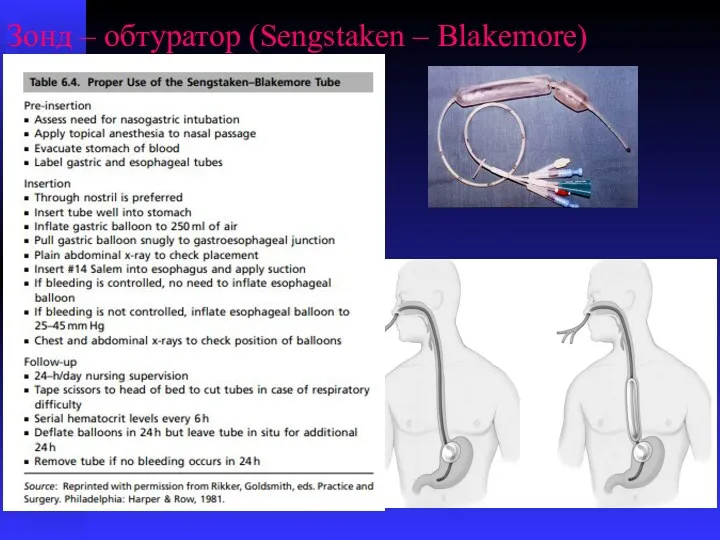
- 62. Зонд – обтуратор (Sengstaken – Blakemore)
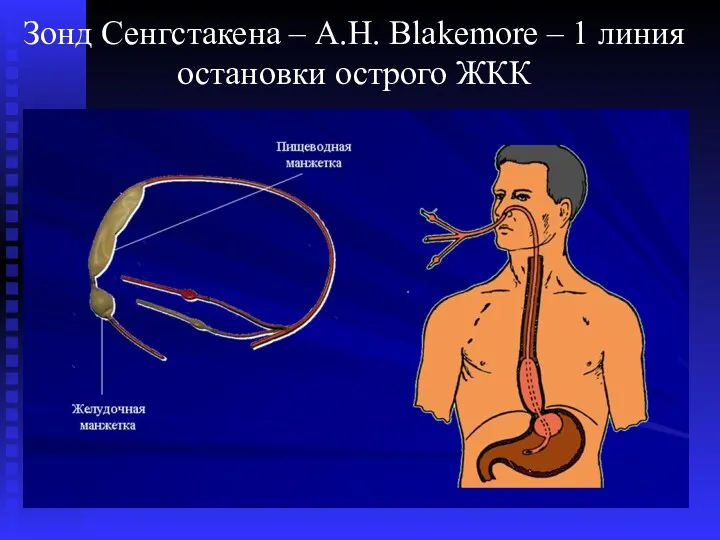
- 63. Зонд Сенгстакена – A.H. Blakemore – 1 линия остановки острого ЖКК
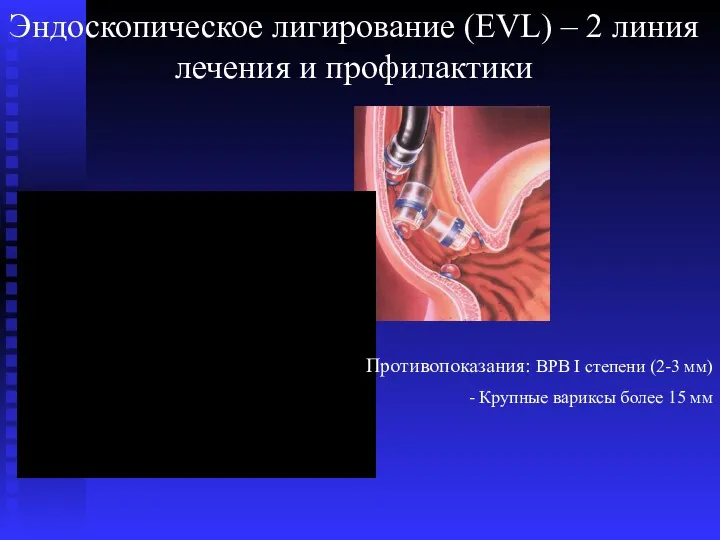
- 64. Эндоскопическое лигирование (EVL) – 2 линия лечения и профилактики Противопоказания: ВРВ I степени (2-3 мм) -
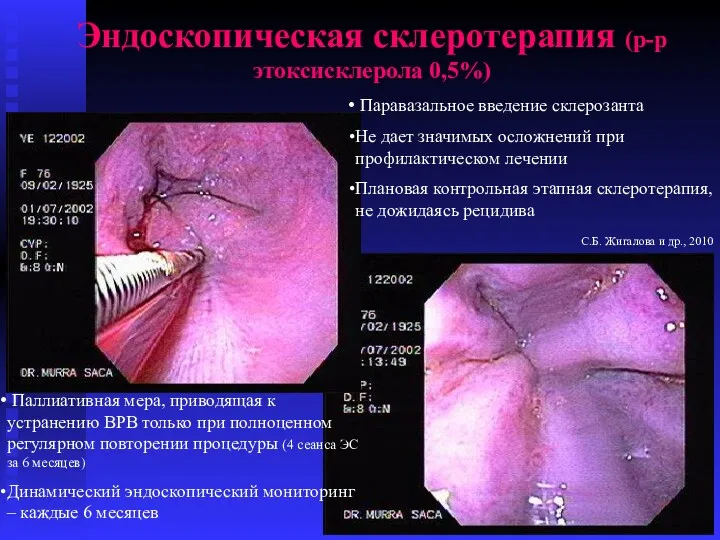
- 65. Эндоскопическая склеротерапия (р-р этоксисклерола 0,5%) Паравазальное введение склерозанта Не дает значимых осложнений при профилактическом лечении Плановая
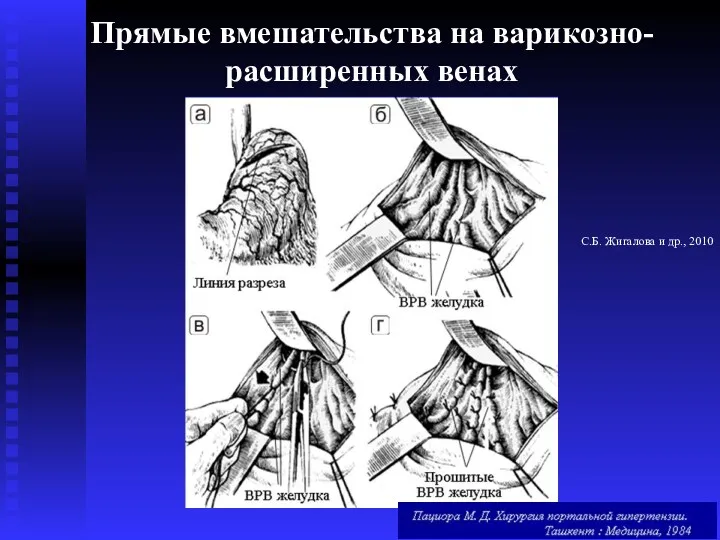
- 66. Прямые вмешательства на варикозно-расширенных венах С.Б. Жигалова и др., 2010
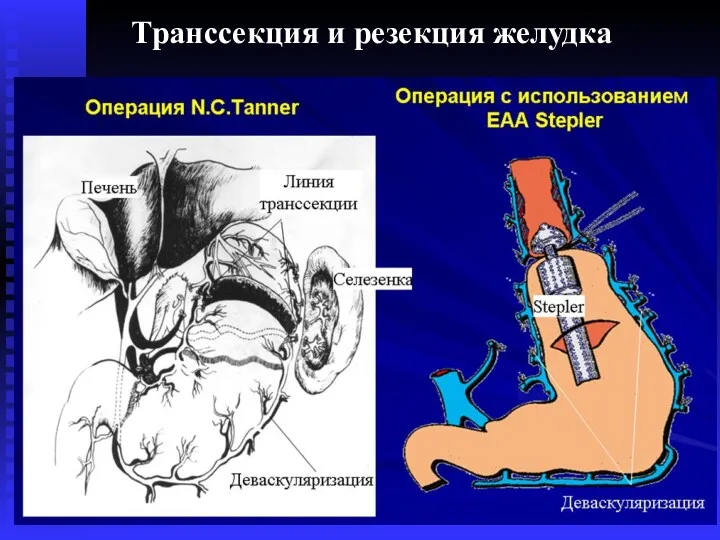
- 67. Транссекция и резекция желудка С.Б. Жигалова и др., 2010
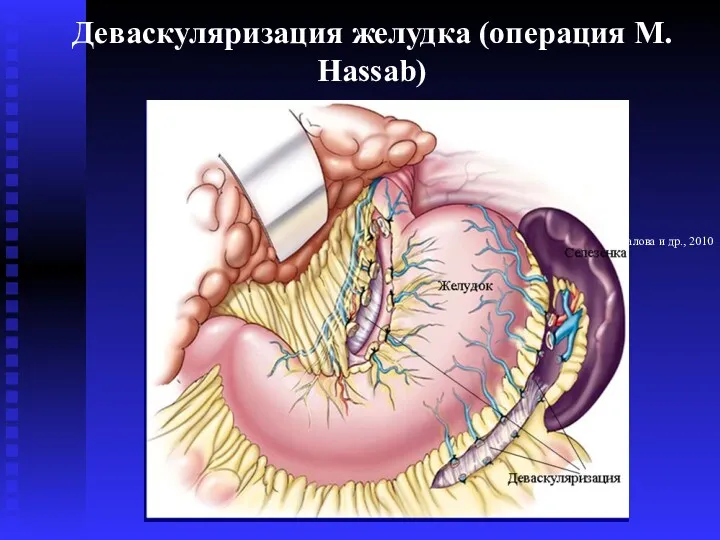
- 68. Деваскуляризация желудка (операция М. Hassab) С.Б. Жигалова и др., 2010
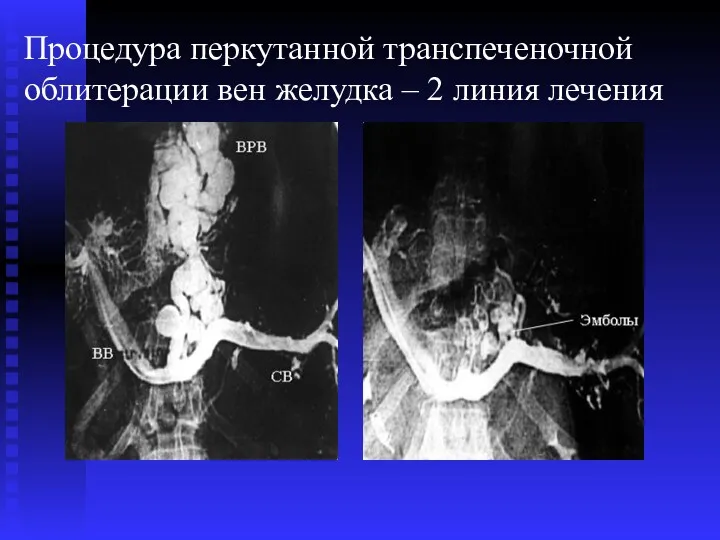
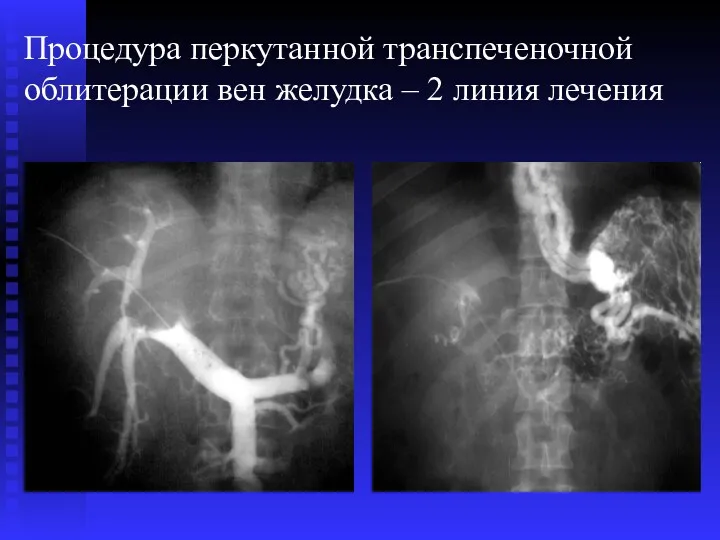
- 69. Процедура перкутанной транспеченочной облитерации вен желудка – 2 линия лечения
- 70. Процедура перкутанной транспеченочной облитерации вен желудка – 2 линия лечения
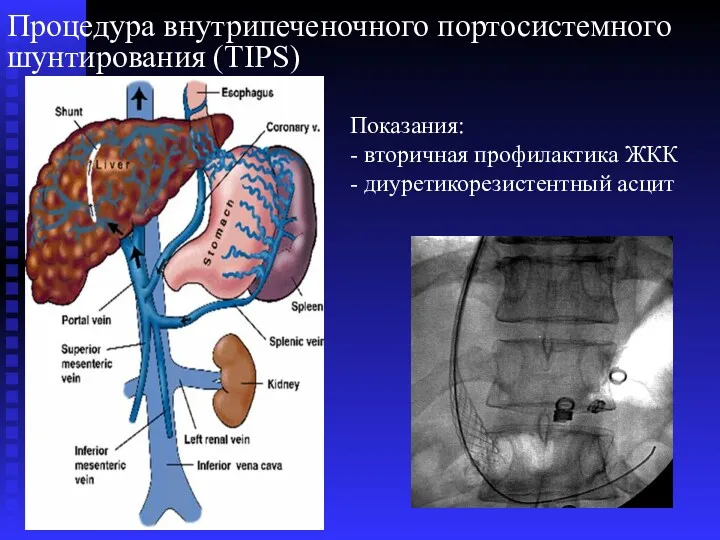
- 71. Процедура внутрипеченочного портосистемного шунтирования (TIPS) Показания: - вторичная профилактика ЖКК - диуретикорезистентный асцит
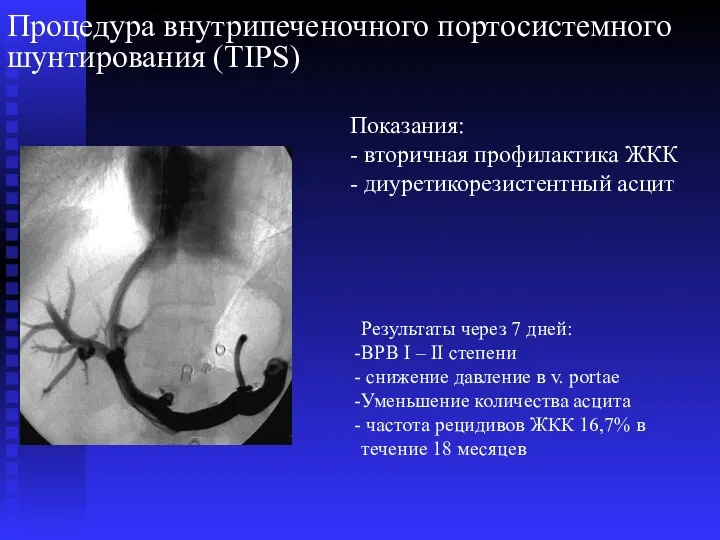
- 72. Процедура внутрипеченочного портосистемного шунтирования (TIPS) Показания: - вторичная профилактика ЖКК - диуретикорезистентный асцит Результаты через 7
- 73. Адъювантная фармакотерапия после эндоскопического лечения при варикозных кровотечениях Антисекреторная терапия (ИПП, гастропротекторы) – уменьшают риск рецидива
- 74. Адъювантная фармтерапия после эндоскопического лечения при острых варикозных кровотечениях
- 76. Перфорация язвы Частота перфорации язв составляет 3-5% от всех больных, страдающих язвенной болезнью У 50% является
- 77. Клинические формы перфоративных язв (А.П. Подоненко-Богданова, 1985г) Классическая (открытая) – в свободную брюшную полость (87%) Прикрытая
- 78. Перфорация язвы А) локализация боли, точное время и характер начала, интенсивность (внезапно появившаяся, острая, "кинжальная" боль
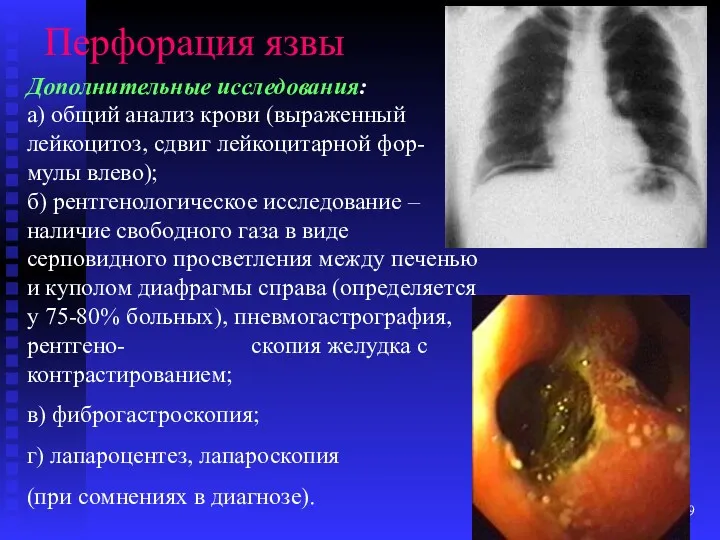
- 79. Перфорация язвы Дополнительные исследования: а) общий анализ крови (выраженный лейкоцитоз, сдвиг лейкоцитарной фор- мулы влево); б)
- 80. Перфорация язвы Лечение Срочная госпитализация в хирургическое отделение и неотложное оперативное вмешательство (жизненные показания). Предоперационная подготовка:
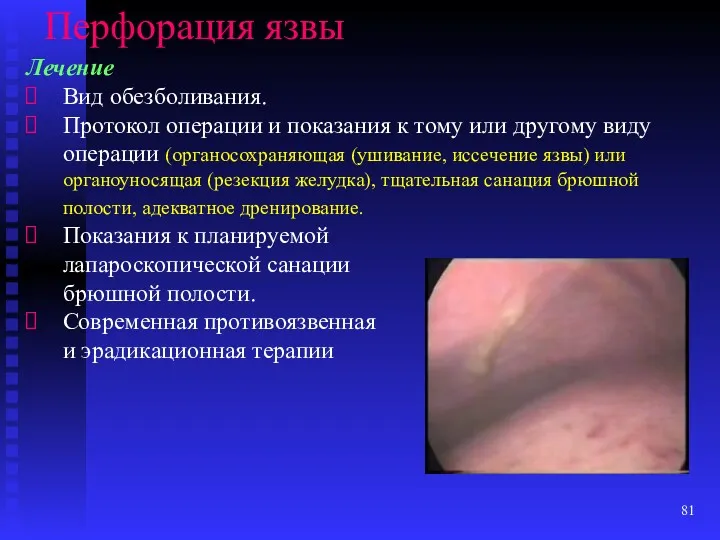
- 81. Перфорация язвы Лечение Вид обезболивания. Протокол операции и показания к тому или другому виду операции (органосохраняющая
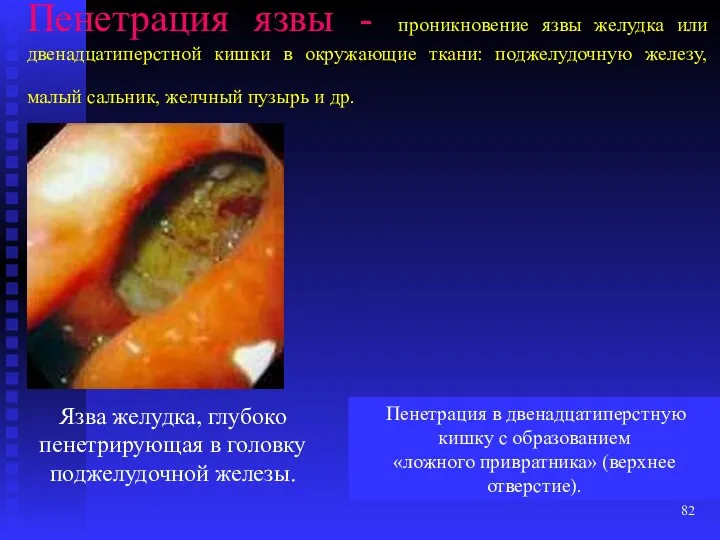
- 82. Пенетрация язвы - проникновение язвы желудка или двенадцатиперстной кишки в окружающие ткани: поджелудочную железу, малый сальник,
- 83. Малигнизация язвы Ежегодно регистрируется почти 800 тысяч новых случаев и 628 тысяч смертей от этого заболевания.
- 84. Малигнизация язвы - клиника Синдром «малых признаков» (А.И. Савицкий): немотивированную слабость, утомляемость, отвращение к мясной пище,
- 85. Малигнизация язвы Бляшковидный рак желудка – по большой кривизне на границе средней трети и антрального отдела.
- 86. Малигнизация язвы – классификация TNM T1 – прорастание слизистой и подслизистого слоя, Т2 – прорастание мышечного
- 87. Малигнизация язвы – лечение Радикальная операция «Условно радикальная операция», при котором подразумевается полное удаление опухоли и
- 88. Малигнизация язвы – лечение На IV Международном Конгрессе по раку желудка в Нью–Йорке (США, 2001 год)
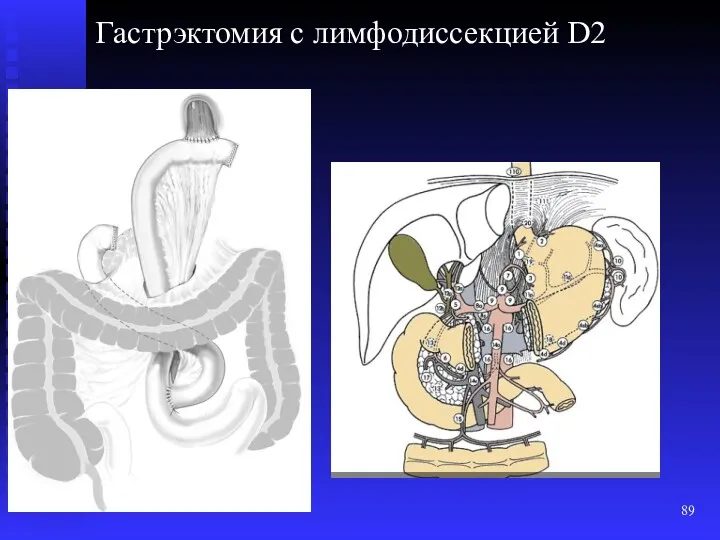
- 89. Гастрэктомия с лимфодиссекцией D2
- 91. Скачать презентацию














































 Объекты учета. Учет материально-производственных запасов. Учет поступления товара
Объекты учета. Учет материально-производственных запасов. Учет поступления товара Сальмонеллёз
Сальмонеллёз Судорожный синдром. Неотложная помощь на догоспитальном этапе
Судорожный синдром. Неотложная помощь на догоспитальном этапе Заболевания слизистой оболочки полости рта
Заболевания слизистой оболочки полости рта Қиын және ерекше жағдайларда дәрігер мен науқас арасындағы қатынас құрылуының тәсілдері
Қиын және ерекше жағдайларда дәрігер мен науқас арасындағы қатынас құрылуының тәсілдері Узкий таз в современном акушерстве
Узкий таз в современном акушерстве Местный иммунитет. Лимфоидные ткани, ассоциированные со слизистыми оболочками, легкими, кожей
Местный иммунитет. Лимфоидные ткани, ассоциированные со слизистыми оболочками, легкими, кожей Профілактика серцево-судинних захворювань
Профілактика серцево-судинних захворювань Актуальные вопросы организации медицинской помощи ВИЧ-инфицированным
Актуальные вопросы организации медицинской помощи ВИЧ-инфицированным Pathophysiology of carbohydrate metabolism
Pathophysiology of carbohydrate metabolism Адаптивная физическая реабилитация
Адаптивная физическая реабилитация Климат пен ауа райы. Климаттық белдеулер. Қазақстан Республикасының климаттық аудандары
Климат пен ауа райы. Климаттық белдеулер. Қазақстан Республикасының климаттық аудандары Принципи первинної реанімації новонароджених. Інтенсивна терапія перинатальної асфіксії новонароджених
Принципи первинної реанімації новонароджених. Інтенсивна терапія перинатальної асфіксії новонароджених ДВС-синдром
ДВС-синдром Гомеостаз. Регуляция гомеостаза эндокринной системой. Взаимодействие эндокринной системы с иммунной и нервной системами
Гомеостаз. Регуляция гомеостаза эндокринной системой. Взаимодействие эндокринной системы с иммунной и нервной системами Врожденные пороки развития черепа
Врожденные пороки развития черепа Невідкладна допомога на догоспітальному етапі та в стаціонарі. Судомний, гіпертермічний, токсичний та коматозний синдроми
Невідкладна допомога на догоспітальному етапі та в стаціонарі. Судомний, гіпертермічний, токсичний та коматозний синдроми Лечение и уход за пациентами с инфекционными заболеваниями. Сестринское дело
Лечение и уход за пациентами с инфекционными заболеваниями. Сестринское дело Течение бронхолегочной дисплазии у детей раннего возраста
Течение бронхолегочной дисплазии у детей раннего возраста Проект. Какая из групп препаратов первой линии у больных с АГ достоверно снижает риск смерти: БРА или ингибиторы АПФ
Проект. Какая из групп препаратов первой линии у больных с АГ достоверно снижает риск смерти: БРА или ингибиторы АПФ Экология микроорганизмов. Микрофлора почвы, воды, воздуха. Роль внешней среды в распространении и передаче патогенных микробов
Экология микроорганизмов. Микрофлора почвы, воды, воздуха. Роль внешней среды в распространении и передаче патогенных микробов Гематомы головного мозга
Гематомы головного мозга Сестринская деятельность при сахарном диабете 1 типа в условиях стационара
Сестринская деятельность при сахарном диабете 1 типа в условиях стационара Первичная реанимация новорожденных
Первичная реанимация новорожденных Filling’s material: permanent & temporary. Active and passive voice
Filling’s material: permanent & temporary. Active and passive voice Заболевание корь
Заболевание корь Организация работы специализированных и линйных бригад скорой медицинской помощи
Организация работы специализированных и линйных бригад скорой медицинской помощи Ядерная медицина
Ядерная медицина