Артериит Такаясу (неспецифический аортоартериит, болезнь отсутсвия пульса, синдром дуги аорты) презентация
Содержание
- 2. История 1. Впервые описание НА было дано R. Yamamoto в 1830 году. 2. Более подробно в
- 3. Артериит Такаясу Артериит Такаясу (неспецифический аортоартериит) - прогрессирующее хроническое гранулематозное воспаление аорты, ее основных ветвей, легочных
- 4. Причина заболевания до сих пор не установлена. Придается особое значение: инфекции (M. Tuberculosis, Streptococcus, вирусы) генетическим
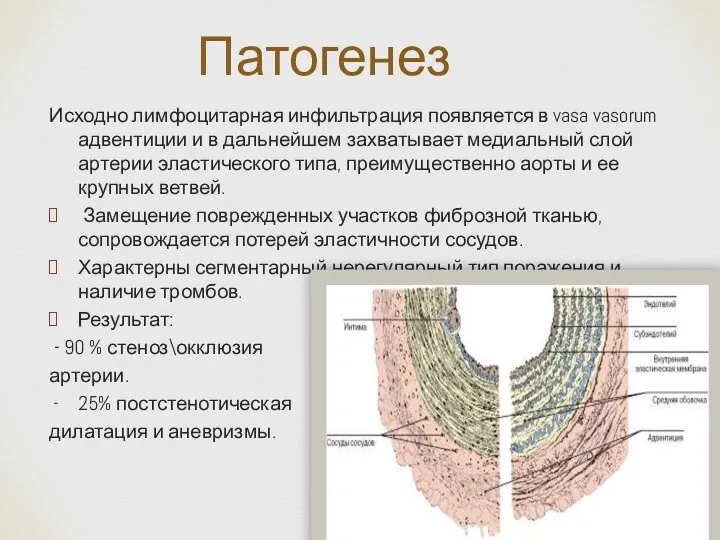
- 5. Исходно лимфоцитарная инфильтрация появляется в vasa vasorum адвентиции и в дальнейшем захватывает медиальный слой артерии эластического
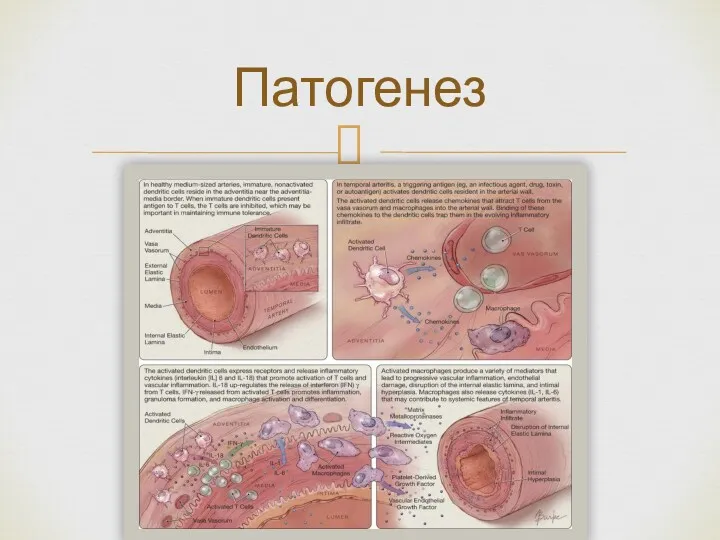
- 6. Патогенез
- 7. Ангиографическая классификация (Токио, 1994) Type I Поражение ветвей дуги аорты Type IIa Поражение восходящей аорты, дуги
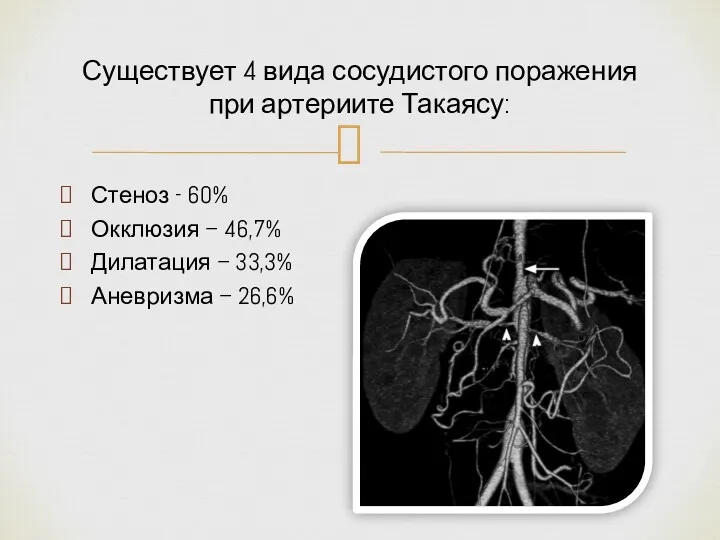
- 8. Стеноз - 60% Окклюзия – 46,7% Дилатация – 33,3% Аневризма – 26,6% Существует 4 вида сосудистого
- 9. Хроническое рецидивирующее заболевание. Могут появляться признаки соответствующие любой стадии или нескольким сразу. В 10% случаев отсутствуют
- 10. Клинические признаки артериита Такаясу
- 11. Локальные симптомы при поражении ветвей дуги аорты обусловлены ишемией верхних конечностей и головного мозга. Подключичная артериия:
- 12. При локализации процесса в области брюшной аорты, чревного ствола, мезентериальных артерий наблюдаются тошнота, рвота, абдоминальная боль,
- 13. Классификационные критерии 1. Развитие клинических проявлений, присущих артерииту Такаясу, в возрасте до 40 лет 2. Перемежающаяся
- 14. Более 3 симптомов = критериальный диагноз с чувствительностью 90,5 % и специфичностью 97,8 %.
- 15. Измерение АД на нижних конечностях
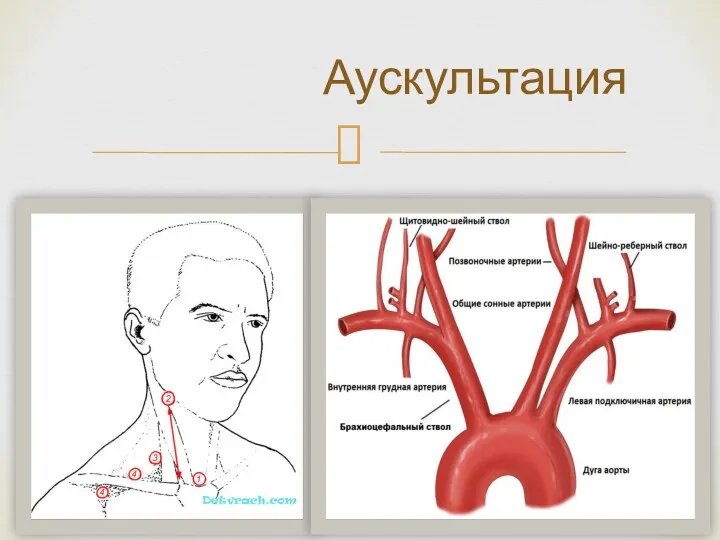
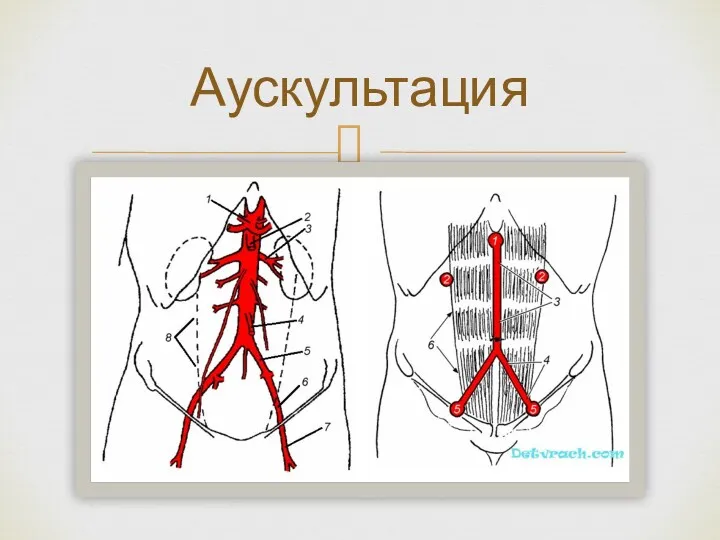
- 16. Аускультация
- 17. Аускультация
- 18. Глазное дно
- 19. Лабораторная диагностика Пентраксин-3 Матриксная металлопротеиназа-9 ИЛ-6 Ускорение СОЭ СРБ Тромбоцитоз Анемия нормохромная нормоцитарная
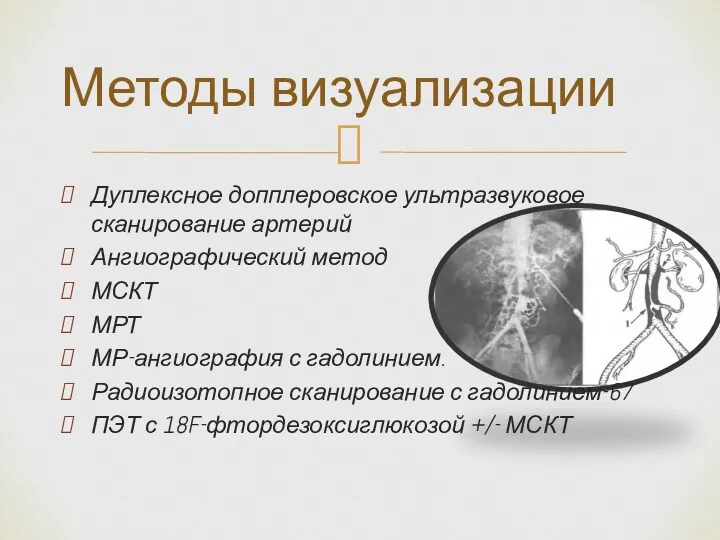
- 20. Дуплексное допплеровское ультразвуковое сканирование артерий Ангиографический метод МСКТ МРТ МР-ангиография с гадолинием. Радиоизотопное сканирование с гадолинием-67
- 21. Достижение ремиссии. ПЗ внутрь 1 мг/кг/сутки (не более 80 мг) в 2- 3 приема в течение
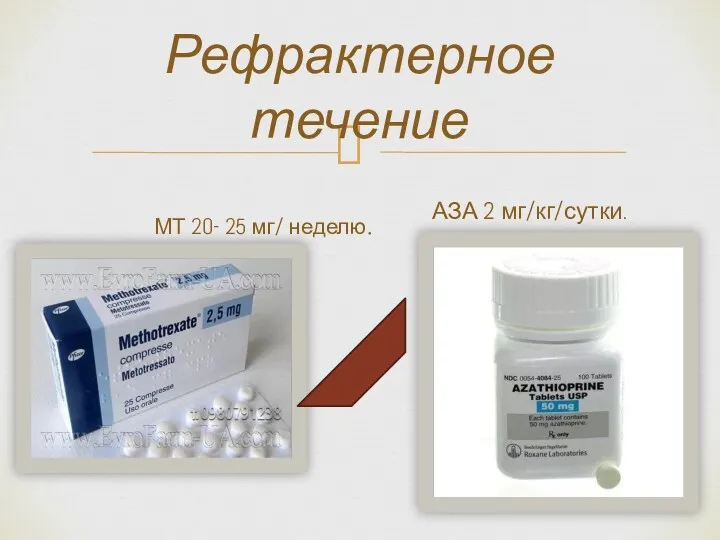
- 22. Рефрактерное течение МТ 20- 25 мг/ неделю. АЗА 2 мг/кг/сутки.
- 23. Рефрактерное течение МП в/в 10 мг/кг ЦФ в/в 10- 15 мг/ кг
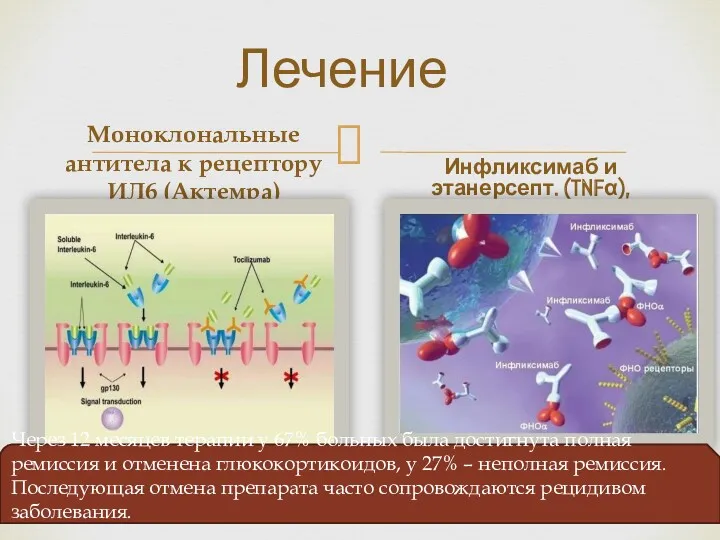
- 24. Лечение Моноклональные антитела к рецептору ИЛ6 (Актемра) Инфликсимаб и этанерсепт. (TNFα), Через 12 месяцев терапии у
- 25. Антимикробные и противовирусные препараты с доказанным участием инфекционных факторов в развитии заболевания. антиагреганты антикоагулянты подбор гипотензивной
- 26. - КБА +/-стентирование - Шунтирование Показания: расслаивающая аневризма аорты, гемодинамически значимые стенозы/ окклюзии сонных артерий, АГ
- 27. Согласно данным Х. Cong с соавторами (2012), частота рестенозов после хирургической реваскуляризации составляет 34,7 и 77,3
- 28. 5–10–15-летняя выживаемость достигает 80–90%. частота выживаемости пациентов, имеющих осложнения, составляет 69,9% и 36,7% через 5 и
- 30. Скачать презентацию

















 Презентация к Дню матери
Презентация к Дню матери Национальное богатство: концепция, определение, классификация
Национальное богатство: концепция, определение, классификация Работа с программой Octopus и сайтом статистики
Работа с программой Octopus и сайтом статистики Бытовые электроприборы на кухне
Бытовые электроприборы на кухне Глобальный диктант. Траектории Аналитика, наука и инновации Международные связи
Глобальный диктант. Траектории Аналитика, наука и инновации Международные связи литературное караоке
литературное караоке Здоровые дети в здоровой семье
Здоровые дети в здоровой семье Россия - родина моя.
Россия - родина моя. Планирование воспитательного процесса: сущность, содержание и технология
Планирование воспитательного процесса: сущность, содержание и технология Элементная база современных электронных устройств
Элементная база современных электронных устройств Конспект и презентация к занятию внеурочной деятельности Что означают наши имена
Конспект и презентация к занятию внеурочной деятельности Что означают наши имена Презентация. Гендерный подход в воспитании дошкольников.
Презентация. Гендерный подход в воспитании дошкольников. Неревматические кардиты и вегетососудистая дистония у детей
Неревматические кардиты и вегетососудистая дистония у детей Составление схем автоматического управления электроприводами, работающими в заданной последовательности
Составление схем автоматического управления электроприводами, работающими в заданной последовательности Презентация по теме :КОМПЕТЕНТНОСТНО-ОРИЕНТИРОВАННЫЕ ЗАДАНИЯ НА УРОКАХ МАТЕМАТИКИ В НАЧАЛЬНОЙ ШКОЛЕ КАК СРЕДСТВО ФОРМИРОВАНИЯ КОНТРОЛЬНО – ОЦЕНОЧНЫХ ДЕЙСТВИЙ.
Презентация по теме :КОМПЕТЕНТНОСТНО-ОРИЕНТИРОВАННЫЕ ЗАДАНИЯ НА УРОКАХ МАТЕМАТИКИ В НАЧАЛЬНОЙ ШКОЛЕ КАК СРЕДСТВО ФОРМИРОВАНИЯ КОНТРОЛЬНО – ОЦЕНОЧНЫХ ДЕЙСТВИЙ. Внутренний водный транспорт
Внутренний водный транспорт Корень. Внешнее и внутреннее строение корня
Корень. Внешнее и внутреннее строение корня Решение одной из глобальных проблем человечества - экологическая проблема
Решение одной из глобальных проблем человечества - экологическая проблема Ко Дню защиты детей. Мастер-класс по изготовлению открытки
Ко Дню защиты детей. Мастер-класс по изготовлению открытки ПрезентацияНестандартные формы уроков
ПрезентацияНестандартные формы уроков Дворцовые перевороты
Дворцовые перевороты Класс Пресмыкающиеся
Класс Пресмыкающиеся Factori care influenţează calitatea educaţiei
Factori care influenţează calitatea educaţiei Презентация Герои Отечества.
Презентация Герои Отечества. Институт контрассигнатуры в зарубежных странах
Институт контрассигнатуры в зарубежных странах Россыпные месторождения
Россыпные месторождения Плетение из бумаги. Коврик
Плетение из бумаги. Коврик ҚарМУ-нің Автономды жылыту жүйесі
ҚарМУ-нің Автономды жылыту жүйесі