Содержание
- 2. Пневмония. Общие вопросы
- 3. Пневмония. Определение Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний,
- 4. Алгоритм диагностики и ведения больного с ВП
- 5. Диагностика пневмонии “золотой стандарт” острое начало лихорадка сухой (впоследствии малопродуктивный) кашель выявляемая инфильтрация легочной ткани при
- 6. Диагностика пневмонии пожилые, иммунокомпрометированные Лихорадка невыраженная или отсутствует Немотивированная слабость, потливость Нарушения сознания Боли в животе
- 7. Обязательные лабораторно-инструментальные исследования Общий анализ крови с лейкоформулой в динамике лечения в поликлинике в 1-е и
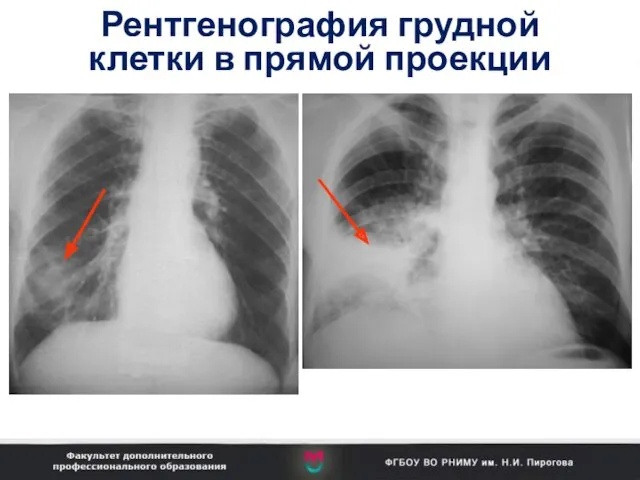
- 8. Рентгенография грудной клетки в прямой проекции
- 9. Показания к КТ ОГК при явной клинической симптоматике пневмонии на рентгенограмме отсутствуют изменения в легких; диагностика
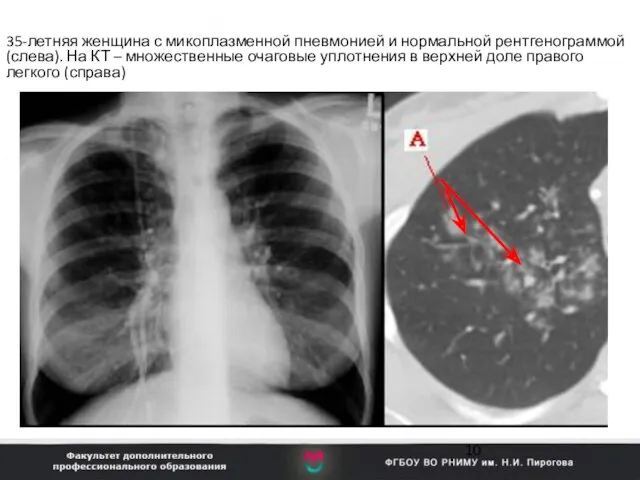
- 10. 35-летняя женщина с микоплазменной пневмонией и нормальной рентгенограммой (слева). На КТ – множественные очаговые уплотнения в
- 11. Внебольничная пневмония
- 12. CRB-65: выбор места лечения ВП (модифицировано по Lim W.S. e.a. Thorax 2003) 0 баллов Амбулаторное лечение
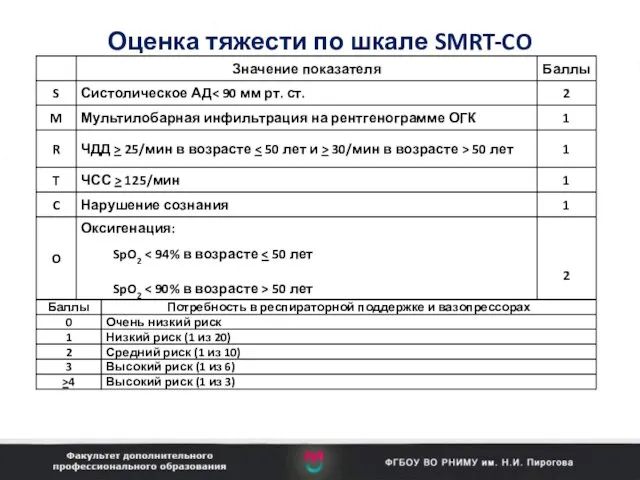
- 13. Оценка тяжести по шкале SMRT-CO
- 14. Показания для госпитализации Абсолютные показания наличие признаков среднетяжелого и тяжелого течения заболевания, неэффективность стартовой АБТ при
- 15. Антимикробная терапия ВП Эмперическая: с учетом вероятных возбудителей инфекции, с учетом факторов риска MDR, с учетом
- 16. Группы риска пациентов с ВП
- 17. Концепция «параллельного ущерба» при применении цефалоспоринов и фторхинолонов “Collateral Damage” from Cephalosporin or Quinolone Antibiotic Therapy.
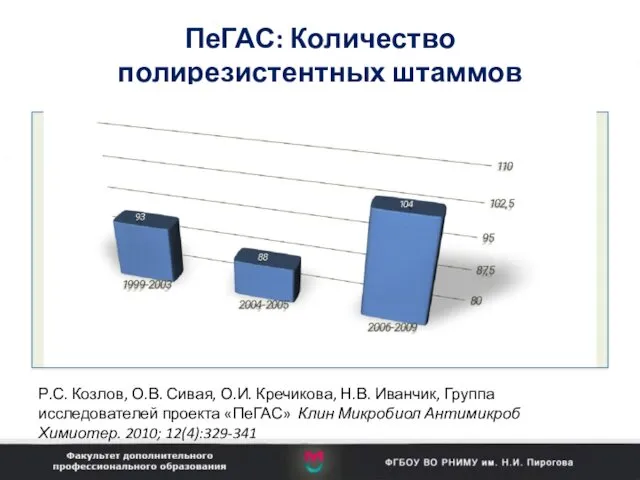
- 18. ПеГАС: Количество полирезистентных штаммов Streptococcus pneumoniae Р.С. Козлов, О.В. Сивая, О.И. Кречикова, Н.В. Иванчик, Группа исследователей
- 19. Препараты выбора: Амоксициллин/клавуланат + макролиды Цефалоспорины III + макролиды Альтернативные препараты: «Респираторные» фторхинолоны (при наличии факторов
- 20. Препараты выбора: Ингибитор-защищенные пенициллины (АМО/КК, АМП/СБ) + левофлоксацин, моксифлоксацин Альтернативные препараты: Цефтаролин + макролид Эртапенем +
- 21. Препараты выбора: «Респираторные» фторхинолоны» Левофлоксацин, Моксифлоксацин + Бета-лактам (Ингибиторзащищенные пенициллины, цефалоспорины III) Альтернативные препараты: Цефтаролин +
- 22. Препараты выбора: Эртапенем +макролид Альтернативные препараты: Карбапенемы с антисинегнойной активностью (септический шок) Эмпирическая антимикробная терапия ВП
- 23. Препараты выбора: Пиперациллин/тазобактам +амикацин Цефоперазон/сульбактам + амикацин Альтернативные препараты: Карбапенемы с антисинегнойной активностью ± ванкомицин, линезолид,
- 24. Критерии эффективности стартовой АМТ (48-72 часа)* Температура тела Уменьшение интоксикации. Уменьшение проявлений дыхательной недостаточности. *Должно быть
- 25. Критерии отмены (эффективности/достаточности) АБТ при ВП Температура Частота сердечных сокращений ≤ 100/мин; Частота дыхания ≤ 24
- 26. Чучалин А.Г. и соавт. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Пособие
- 27. Дифференциальная диагностика ВП туберкулез легких; инфильтративный рост новообразования; кардиогенный отек легочной ткани как следствие ХСН; тромбоэмболия
- 28. Респираторные вирусные инфекции
- 29. Грипп Не осложненное течение: инкубационный период 1-2 дня, острое начало, характерны лихорадка, озноб, головная боль, миалгия,
- 30. RSV и метапневмовирусная инфекция Инкубационный период 2-8 дней. Дети раннего возраста: чаще развивается бронхиолит и пневмония,
- 31. Пациенты группы высокого риска развития тяжелых респираторных осложнений гриппа и ОРВИ: больные пожилого и старческого возраста;
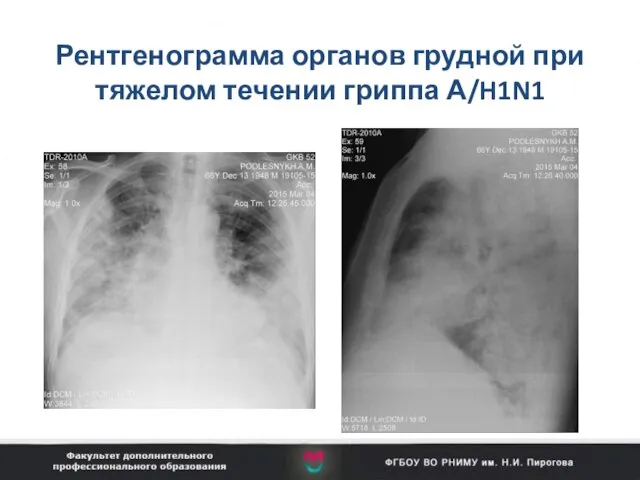
- 32. Рентгенограмма органов грудной при тяжелом течении гриппа А/H1N1
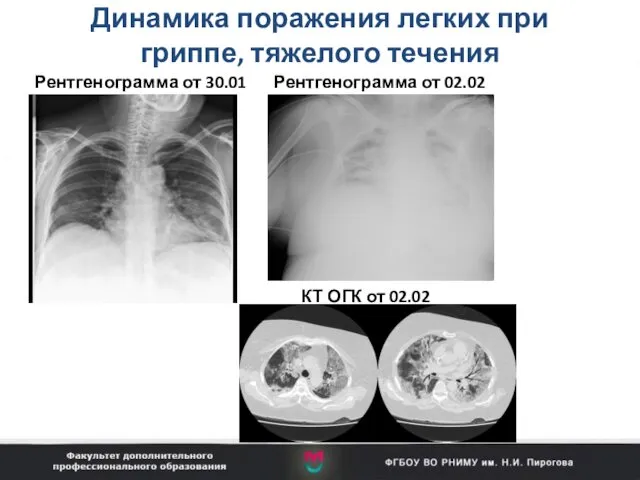
- 33. Динамика поражения легких при гриппе, тяжелого течения Рентгенограмма от 30.01 Рентгенограмма от 02.02 КТ ОГК от
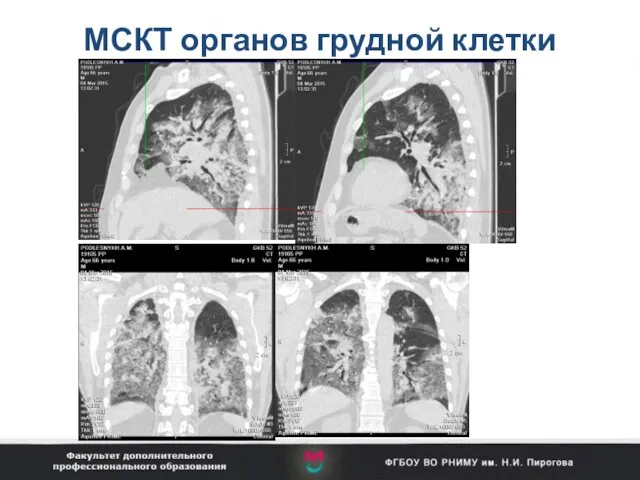
- 34. МСКТ органов грудной клетки
- 35. Противовирусная терапия при гриппе, тяжелого течения
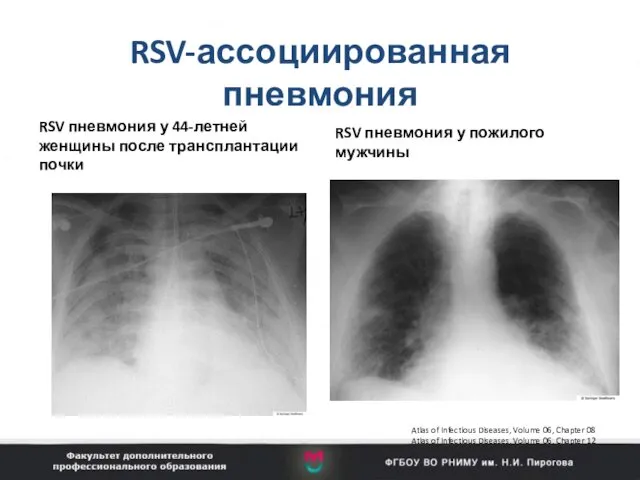
- 36. RSV-ассоциированная пневмония RSV пневмония у 44-летней женщины после трансплантации почки RSV пневмония у пожилого мужчины Atlas
- 37. Лечение RSV Ингаляции рибовирина (нет доказанной эффективности, имеются отдельные публикации о применении у детей с пневмонией
- 38. Инфекционное обострение ХОБЛ
- 39. Обострение ХОБЛ Обострение ХОБЛ – это острое состояние, характеризу ющееся таким ухудшением респираторных симптомов у пациента,
- 40. Рекомендации по терапии: Оксигенотерапия: коррекция гипоксии с целевой SatO2 не менее 88-92% Системные ГКС сокращают время
- 41. Классификация степени тяжести ограничения скорости форсированного выдоха при ХОБЛ (после применения бронходилататоров)
- 42. Антимикробная терапия
- 43. Нозокомиальная пневмония
- 44. Нозокомиальные инфекции респираторного тракта Нозокомиальная (госпитальная) пневмония – пневмония, развивающаяся через 48 и более часов после
- 45. Факторы риска развития НП Связанные с основным заболеванием и преморбидным фоном: а) немодифицируемые — угнетение сознания
- 46. Частота выделения различных возбудителей НП в РФ (2013 – 2014 гг.) Национальная программа мониторинга антибиотикорезистентности НИИ
- 47. Критерии CPIS
- 48. Критерии CPIS
- 49. Критерии CPIS
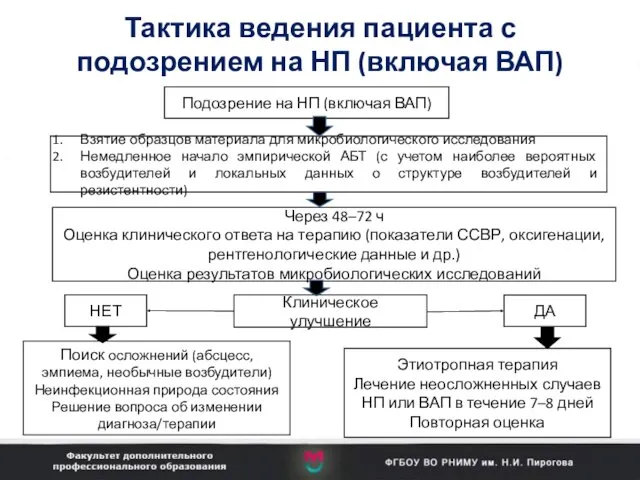
- 50. Тактика ведения пациента с подозрением на НП (включая ВАП) Подозрение на НП (включая ВАП) Взятие образцов
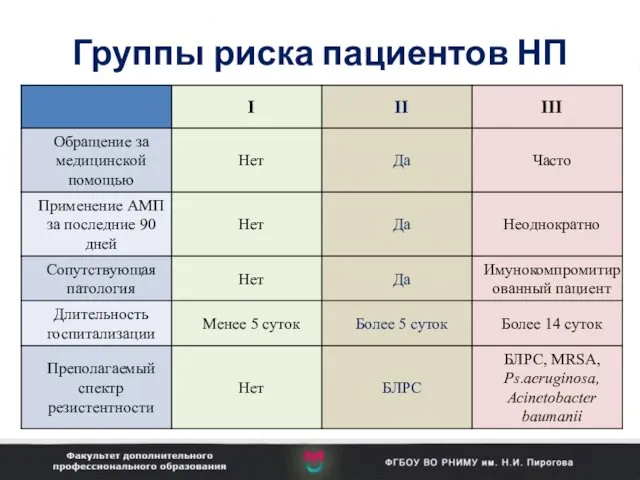
- 51. Группы риска пациентов НП
- 52. Факторы риска MRSA предшествующая (в течение 3 месяцев) госпитализация; Предшествующее (в течение 3 месяцев) применение антибиотиков
- 53. Факторы риска Ps.aeruginosa длительное нахождение в ОРИТ; ИВЛ дольше 4 суток; стернотомия; наличие бронхоэктазов, муковисцидоза. Факторы
- 54. Mario Tumbarello et al. Identifying Patients Harboring Extended-Spectrum-β-Lactamase-Producing Enterobacteriaceae on Hospital Admission: Derivation and Validation of
- 55. Выбор АМТ: пациенты с тяжелой ВП с признаками сепсиса Индекс Tumbarello et al score ≥ 3
- 56. Ранняя НП, пациенты I группы, Эмпирическая антибактериальная терапия ранней (≤ 5 дней) НП любой степени тяжести
- 57. Поздняя НП, пациенты II группы, Эмпирическая антибактериальная терапия поздней (> 5 дней) НП APACHE Пиперациллин/тазобактам Цефоперазон/сульбактам
- 58. Поздняя НП, пациенты II группы, Эмпирическая антибактериальная терапия поздней (>5 дней) НП APACHE ≥ 15 (ОРИТ),
- 59. Поздняя НП, пациенты III группы, Эмпирическая антибактериальная терапия поздней (>5 дней) НП, пациенты в ОРИТ, пациенты
- 60. Лечения инфекций респираторного тракта, грамотрицательные бактерии с экстремальной устойчивостью (XDR) Бактерии, продуцирующие карбапенемазы: класса А –
- 61. Дифференциальный диагноз при неэффективности эмпирической антимикробной терапии
- 62. Причины неэффективности антимикробной терапии: Наличие MDR бактериальных возбудителей (ПРП, ЕВ-БЛРС, РАЕ); Осложненное течение инфекции нижних дыхательных
- 63. Оппортунистические инфекции - (от лат. opportunus — удобный, выгодный) — заболевания, вызываемые условно-патогенными вирусами или клеточными
- 64. Оппортунистические инфекции Часто встречаются у пациентов со СПИДом (критическое снижение уровня CD4+ T-хелперов ниже 300 кл/мкл),
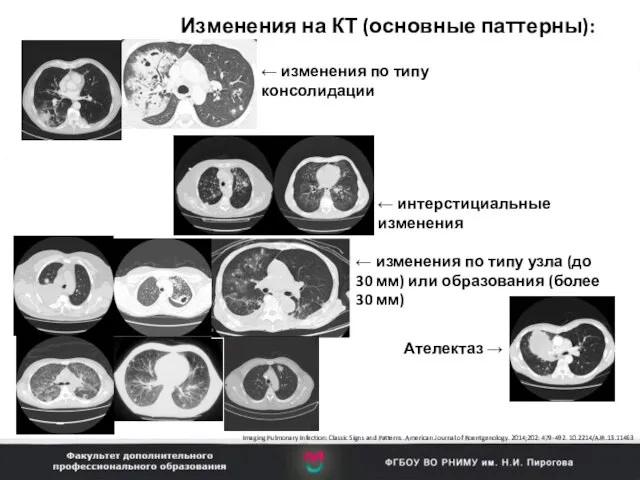
- 65. Изменения на КТ (основные паттерны): Imaging Pulmonary Infection: Classic Signs and Patterns. American Journal of Roentgenology.
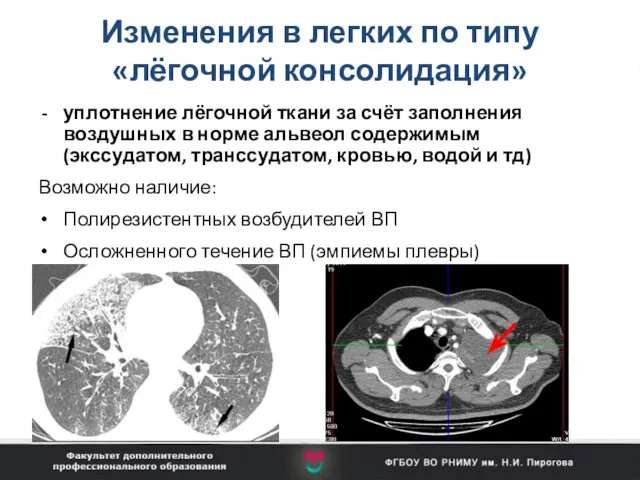
- 66. Изменения в легких по типу «лёгочной консолидация» уплотнение лёгочной ткани за счёт заполнения воздушных в норме
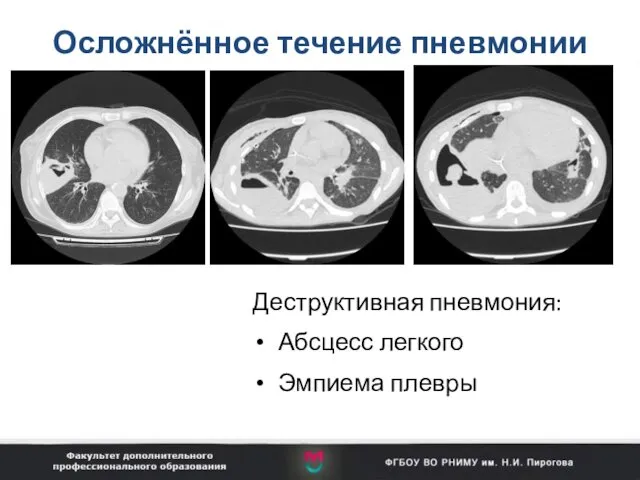
- 67. Осложнённое течение пневмонии Деструктивная пневмония: Абсцесс легкого Эмпиема плевры
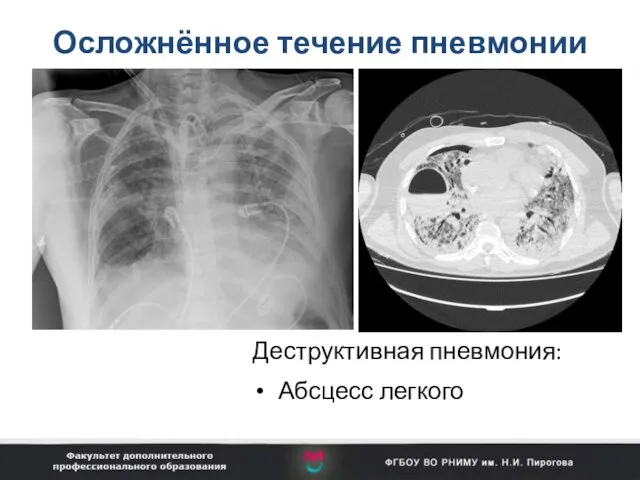
- 68. Осложнённое течение пневмонии Деструктивная пневмония: Абсцесс легкого
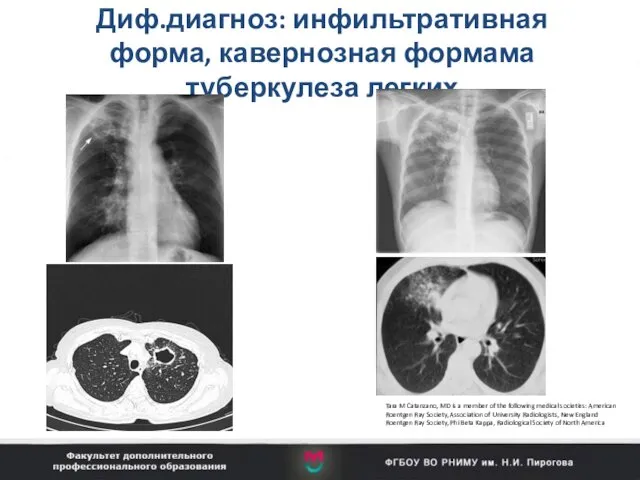
- 69. Диф.диагноз: инфильтративная форма, кавернозная формама туберкулеза легких Tara M Catanzano, MD is a member of the
- 70. Изменения в легких по типу «матового стекла» пневмоцистная пневмония цитомегаловирусный пневмонит пневмонит вызванная вирусом простого герпеса
- 71. Пневмоцистоз Инфекционное заболевание, вызываемое грибом-аскомицетом Pneumocystis jirovecii. Антропоноз Источники заражения: носитель или больной человек. В крови
- 72. Клинические состояния, ассоциированные с пневмоцистной пневмонией Dube M.P., Sattler F.R. Pneumocystis // D. Armstrong, J. Cohen,
- 73. Патогенез пневмоцистной пневмонии Стадии заболевания: Начальная (I) стадия характеризуется наличием цист и трофозоитов, прикрепленных к фибронектину
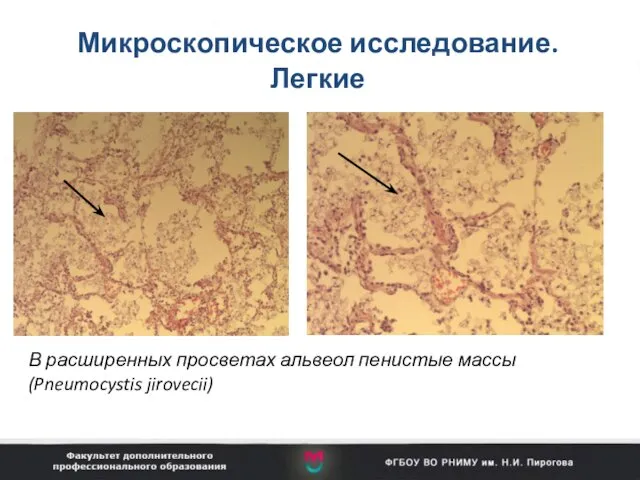
- 74. Микроскопическое исследование. Легкие В расширенных просветах альвеол пенистые массы (Pneumocystis jirovecii)
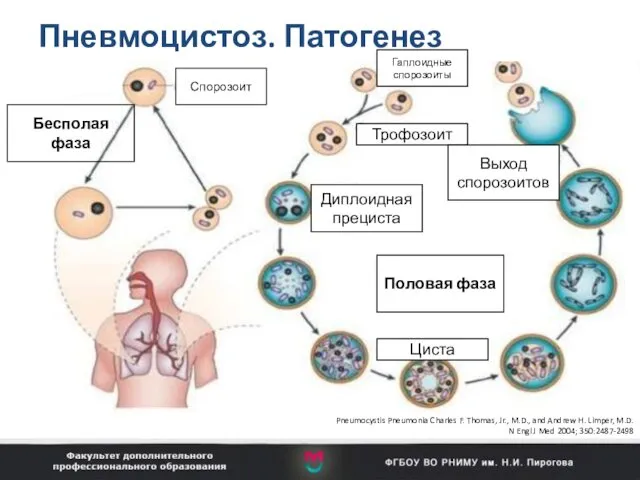
- 75. Пневмоцистоз. Патогенез Бесполая фаза Гаплоидные спорозоиты Трофозоит Диплоидная прециста Выход спорозоитов Циста Половая фаза Pneumocystis Pneumonia
- 76. Пневмоцистоз Клиническая картина: Длительно непродуктивный кашель Дыхательная недостаточность Субфебрилитет, часто до 38°С Отсутствие выраженной СВР по
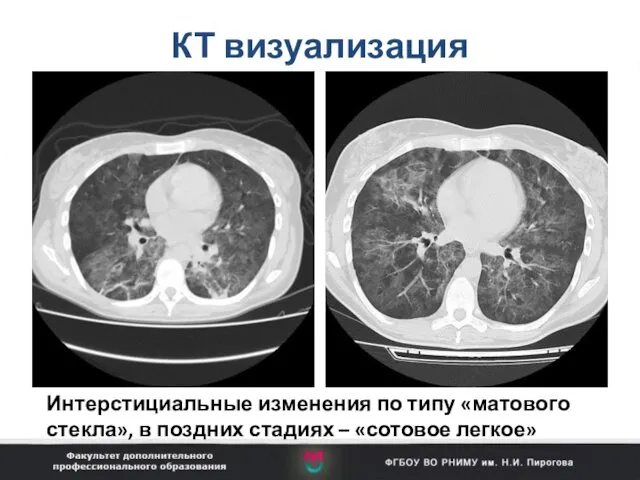
- 77. КТ визуализация Интерстициальные изменения по типу «матового стекла», в поздних стадиях – «сотовое легкое»
- 78. Лабораторная диагностика пневмоцистоза Образцы для анализа: свободно отделяемая и индуцированная мокрота; БАЛ. Основные методы – визуализация
- 79. Лечение Препарат выбора: Ко-тримоксазол – единственный доступный в РФ Режим дозирования: 15-20мг по триметоприму/кг/сут в 3-4
- 80. ЦМВ инфекция Факторы риска ЦМВ у реципиентов трансплантированных солидных органов: Первичная инфекция (донор позитивный) Применение моноклональных
- 81. ЦМВ инфекция Факторы риска ЦМВ у пациентов после ТГСК: Положительные серологические тесты на ЦМВ Применение антитимоцитарного
- 82. ЦМВ пневмонит Лихорадка Недомогание Миалгия и артралгия Позже появляется кашель и одышка Развитие тяжелого поражения легких
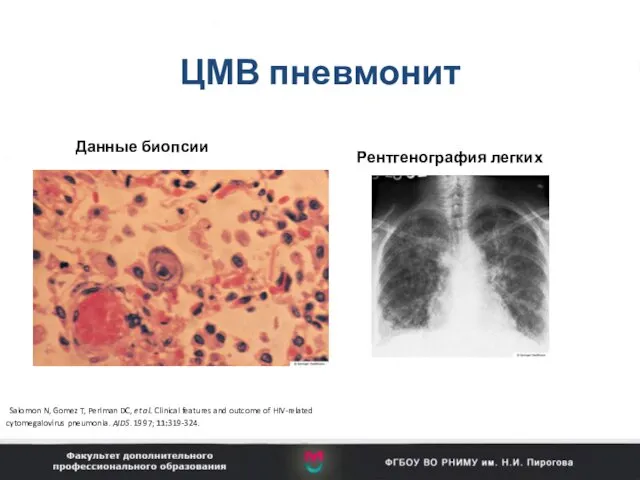
- 83. ЦМВ пневмонит Данные биопсии Рентгенография легких Salomon N, Gomez T, Perlman DC, et al. Clinical features
- 84. Лечение Ганцикловир 5мг/кг каждые 12 часов в/в Фоскарнет 180 мг/кг/сут в 3 введения Иммуноглобулин анти-ЦМВ
- 85. Изменения по типу узлов (до 30мм), с признаками диссеминации Инфекционно-воспалительные заболевания (туберкулёз, кандидоз, септическая эмболия по
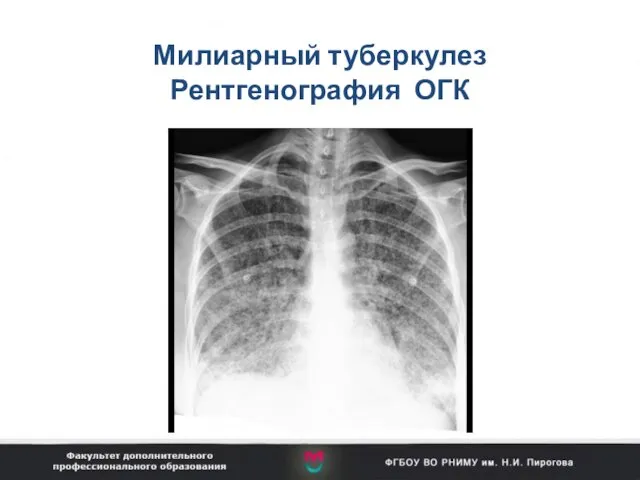
- 86. Милиарный туберкулез Рентгенография ОГК
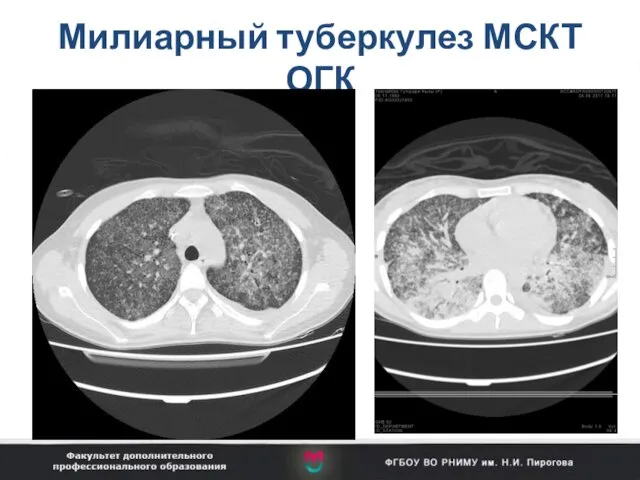
- 87. Милиарный туберкулез МСКТ ОГК
- 88. Метастазы рака в легкие ↓ ←Эмболия у пациента со стафилококковой бактериемией ANCA-ассоциированный васкулит с поражением легких
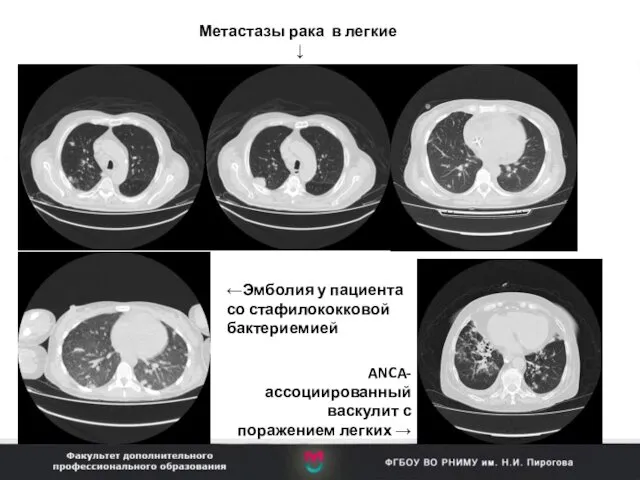
- 89. Изменения в легких по типу Ограниченных узлов (без диссеминации) Инвазивный аспергиллез Признаки характерные для аспергиллеза легких:
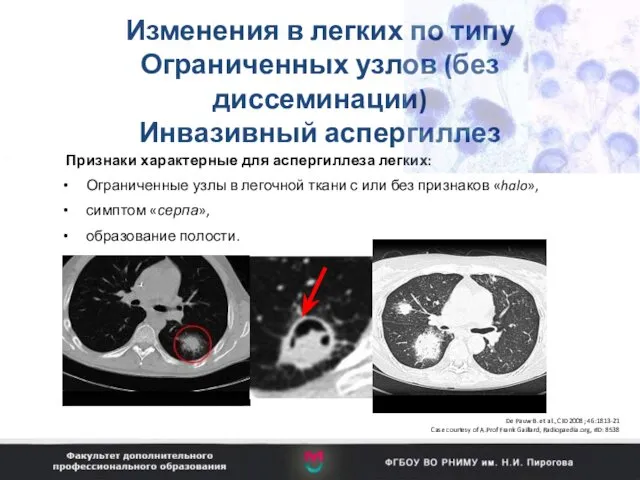
- 90. Риск развития инвазивных микозов при различных нозологиях
- 91. Факторы риска инвазивного аспергиллеза EORTC/MSG (CID,2008) Нейтропения ( Аллогенная трансплантация ГСК Кортикостероиды (>0,3 мг/кг/сут) более 3
- 92. EORTC/MSG 2008 Вероятный инвазивный аспергиллез Факторы риска: критерии пациента Нейтропения менее 0,5х109/л ( Реципиент аллогенного трансплантата
- 93. EORTC/MSG 2008 Вероятный инвазивный аспергиллез Микробиологические критерии Прямые тесты (из нестерильных локусов): микроскопия БАЛ (или материала
- 94. EORTC/MSG 2008 Вероятный инвазивный аспергиллез Клинико-рентгенологические критерии Признаки грибкового поражения нижних отделов ДП: Клинические признаки: кашель,
- 95. КТ признаки узловых образований в легочной ткани с «halo» Brodoefel H et al. Invasive pulmonary aspergillosis.
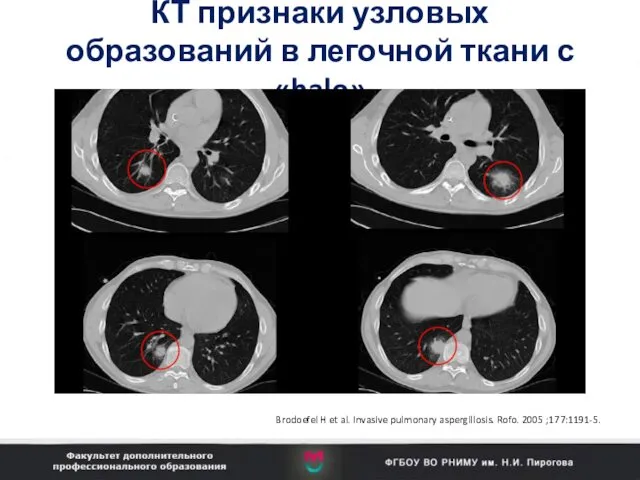
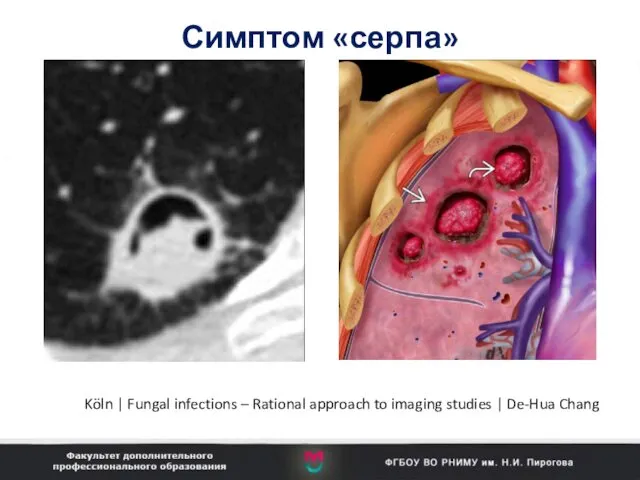
- 96. Симптом «серпа» Köln | Fungal infections – Rational approach to imaging studies | De-Hua Chang
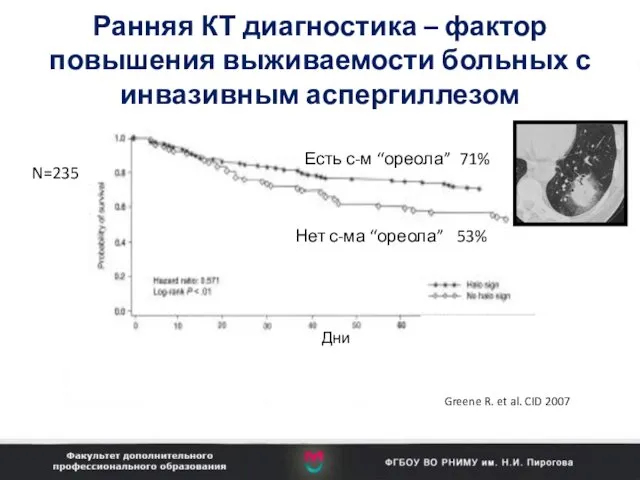
- 97. Есть с-м “ореола” Нет с-ма “ореола” Дни Greene R. et al. CID 2007 71% 53% N=235
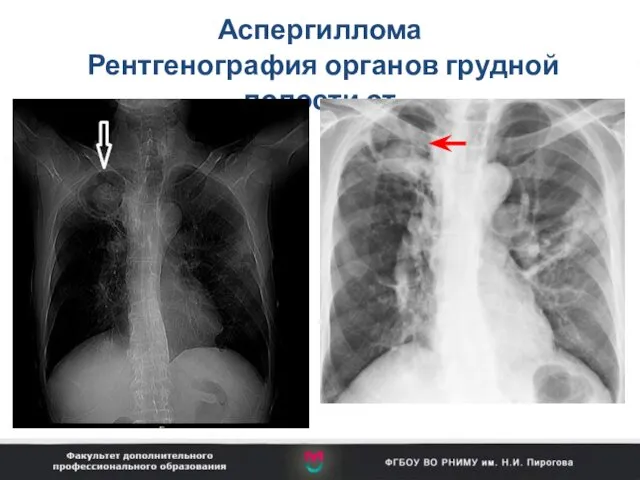
- 98. Аспергиллома Рентгенография органов грудной полости от
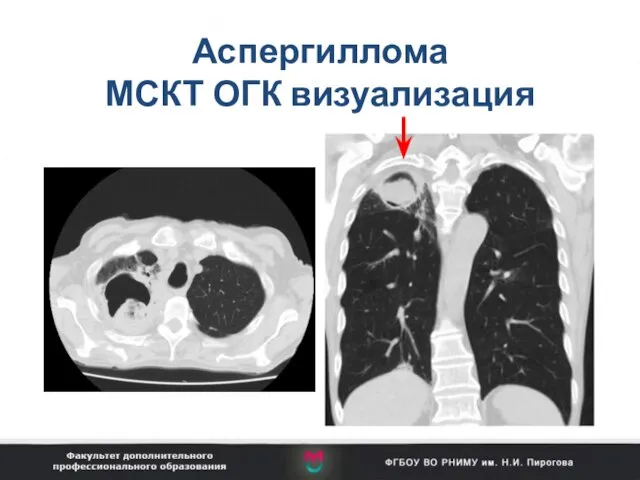
- 99. Аспергиллома МСКТ ОГК визуализация
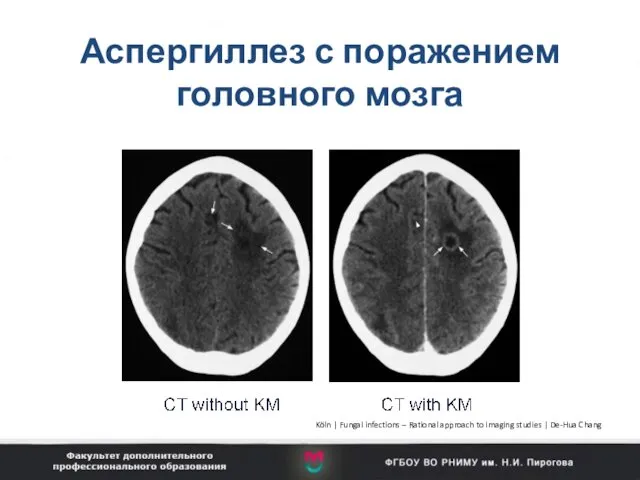
- 100. Аспергиллез с поражением головного мозга Köln | Fungal infections – Rational approach to imaging studies |
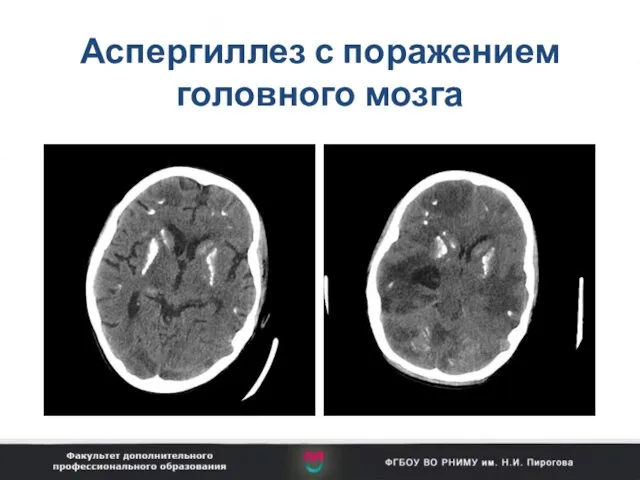
- 101. Аспергиллез с поражением головного мозга
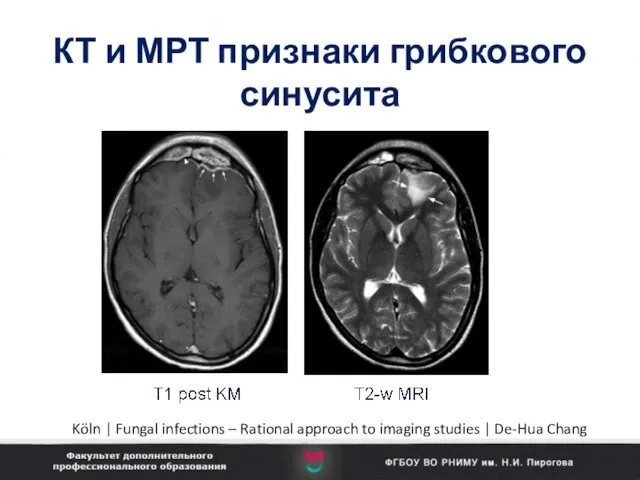
- 102. КТ и МРТ признаки грибкового синусита Köln | Fungal infections – Rational approach to imaging studies
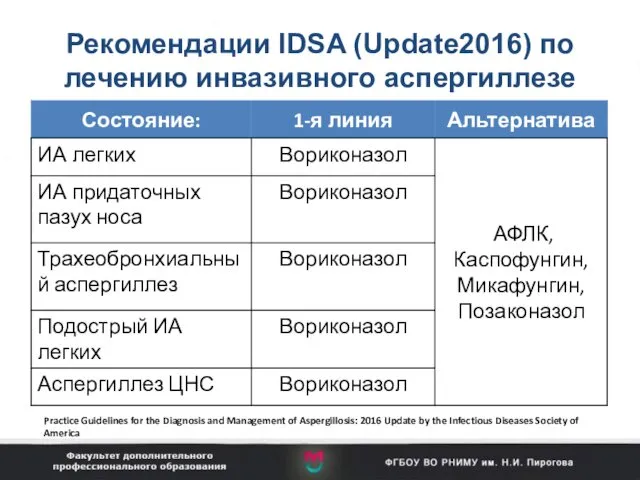
- 103. Рекомендации IDSA (Update2016) по лечению инвазивного аспергиллезе Practice Guidelines for the Diagnosis and Management of Aspergillosis:
- 104. ECIL 6 Эмпирическая терапия инвазивного аспергиллеза
- 106. Скачать презентацию







































































 Роль педагога по внедрению ФГОС в ДОО
Роль педагога по внедрению ФГОС в ДОО Микроконтроллеры ATMEL AVR
Микроконтроллеры ATMEL AVR Обучение воспитанников с низким уровнем базовой подготовки по предмету (на примере учащихся школы воспитательной колонии).
Обучение воспитанников с низким уровнем базовой подготовки по предмету (на примере учащихся школы воспитательной колонии). Страны Европы и США в 20-е годы ХХ века
Страны Европы и США в 20-е годы ХХ века Социально-коммуникативное развитие детей
Социально-коммуникативное развитие детей Сущность железобетонных конструкций
Сущность железобетонных конструкций Майнкрафт - это игра полная приключений, исследований и творчества
Майнкрафт - это игра полная приключений, исследований и творчества Red Riding Hood /Красная Шапочка/
Red Riding Hood /Красная Шапочка/ Политическая сфера
Политическая сфера Customer development. Трекшн карта этапа customer development
Customer development. Трекшн карта этапа customer development Мы за здоровый образ жизни. Познавательный час
Мы за здоровый образ жизни. Познавательный час Коммерческое предложение. Завод Рустрак
Коммерческое предложение. Завод Рустрак Эпштейна-Барр вирусная инфекция. Алгоритм врача-педиатра
Эпштейна-Барр вирусная инфекция. Алгоритм врача-педиатра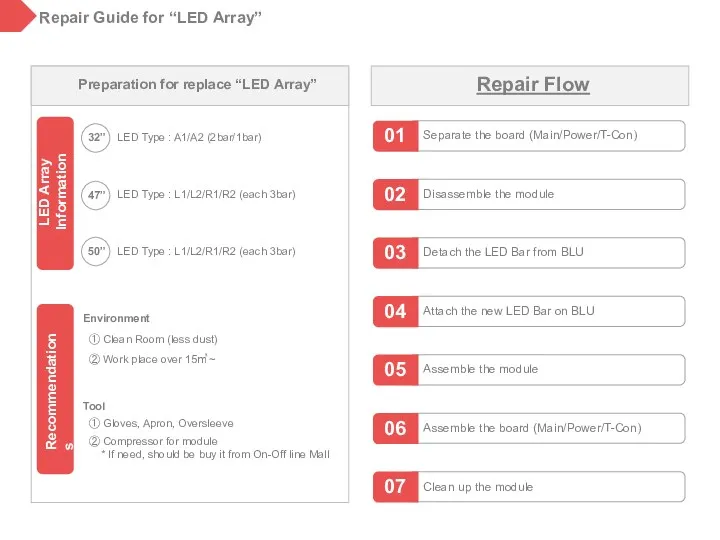 Repair guide for “Led array”
Repair guide for “Led array” Автоматизация процесса пропарки и пропитки древесной щепы в производстве ХТММ
Автоматизация процесса пропарки и пропитки древесной щепы в производстве ХТММ космос: Викторина азбука из космоса
космос: Викторина азбука из космоса Самостоятельная работа. Теоремы синусов и косинусов
Самостоятельная работа. Теоремы синусов и косинусов Умножение десятичных дробей на натуральное число
Умножение десятичных дробей на натуральное число Открытый урок по природоведению в 5 классе по теме Воздух
Открытый урок по природоведению в 5 классе по теме Воздух От проектной деятельности до мини- музея.
От проектной деятельности до мини- музея. Пять уроков, которые преподносит нам Природа
Пять уроков, которые преподносит нам Природа Мастер- класс Групповые технологии на уроках географии
Мастер- класс Групповые технологии на уроках географии Из опыта использования интерактивных методов обучения
Из опыта использования интерактивных методов обучения Роль товарных знаков в коммерческой работе
Роль товарных знаков в коммерческой работе Исследовательский проект на тему Кошки – домашние животные
Исследовательский проект на тему Кошки – домашние животные Основы мобилизационной подготовки и мобилизации здравоохранения
Основы мобилизационной подготовки и мобилизации здравоохранения Как подготовить команду к игре Дебаты
Как подготовить команду к игре Дебаты Сестринский уход при геморрагических диатезах
Сестринский уход при геморрагических диатезах