Содержание
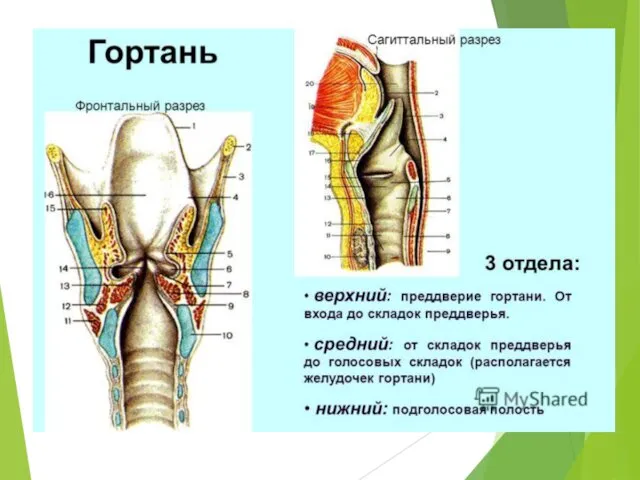
- 2. Анатомия гортани Гортань представляет собой сложно устроенное верхнее окончание трахеи. Положение гортани определяется по отношению к
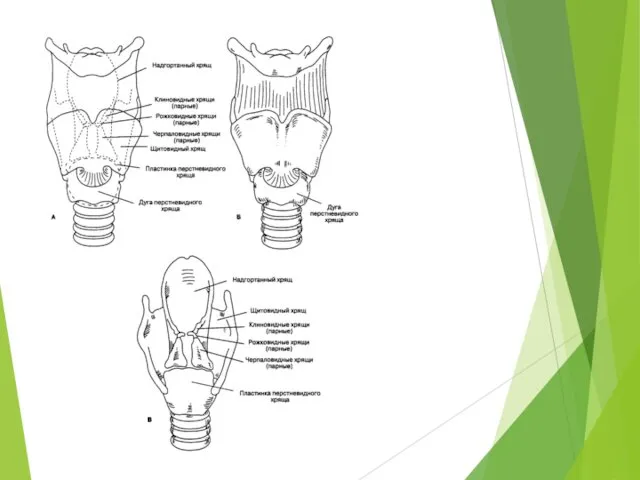
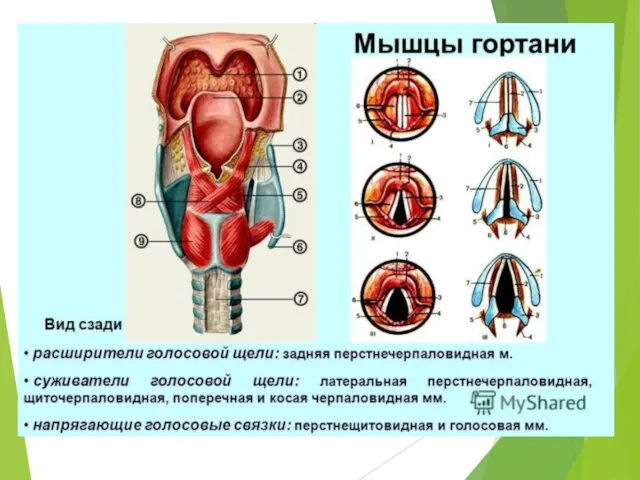
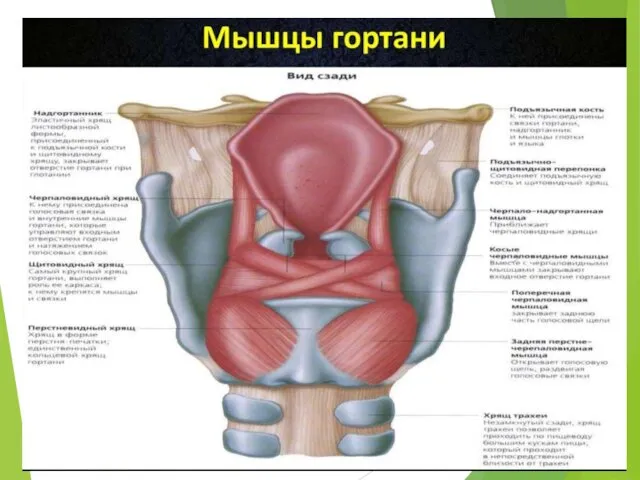
- 4. Хрящи гортани
- 7. Функции гортани: дыхательная, голосообразовательная, защитная.
- 8. Методика обследования гортани I этап. Наружный осмотр и пальпация. 1. Осматривают шею, конфигурацию гортани. 2. Пальпируют
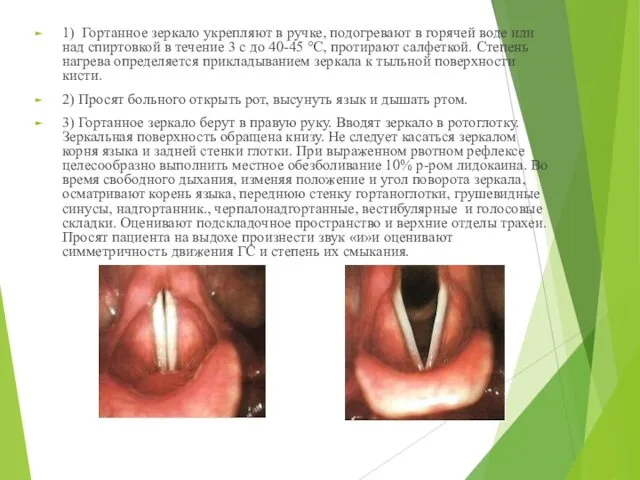
- 9. II этап. Непрямая ларингоскопия или гипофарингоскопия (осмотр гортани и гортаноглотки) Исследование проводят с помощью гортанного зеркала
- 10. 1) Гортанное зеркало укрепляют в ручке, подогревают в горячей воде или над спиртовкой в течение 3
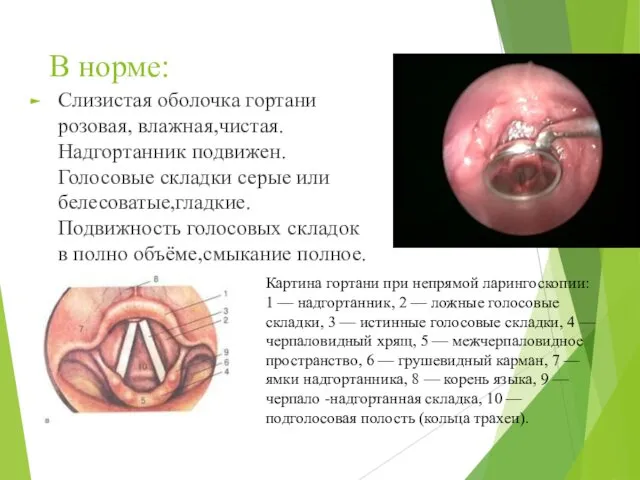
- 11. В норме: Слизистая оболочка гортани розовая, влажная,чистая. Надгортанник подвижен. Голосовые складки серые или белесоватые,гладкие. Подвижность голосовых
- 12. Острый ларингит Определение: Ларингит — воспаление гортани различной этиологии. КОД ПО МКБ-10 J04 Острый ларингит и
- 13. Этиология: S. Pneumoniae (20-43%) и H. Influenzae (22-35%), Moraxella catarrhalis (2-10%), различные виды стрептококков и стафилококков,
- 14. патогенез Попадая на слизистую оболочку полости носа и носоглотки, вирус быстро проникает в гортань и трахею,
- 15. Патогенез: Экзогенные факторы Эндогенные факторы Патология носа, носоглотки.
- 16. Классификация: По клиническому течению: острый хронический (диффузный, ограниченный) Формы острого ларингита: катаральный; отёчный; флегмонозный (инфильтративно-гнойный): инфильтративный;
- 17. Клиническая картина Заболевание обычно развивается на фоне типичных симптомов ОРВИ: ринореи, боли в горле и повышения
- 18. Клиника: Жалобы: боль в горле, першение в горле, охриплость, саднение, сухость в горле. Температура тела зависит
- 19. Осмотр: Наружный осмотр –без особенностей Непрямая ларингоскопия( НЛС): гиперемия, отек слизистой оболочки гортани, усиление сосудистого рисунка.
- 20. Лечение: Цель лечения — элиминация воспалительного процесса в гортани, восстановление голосовой функции, предотвращение хронизации воспалительного процесса.
- 21. Лечение: Консервативная терапия: Голосовой режим Щадящая диета ГКС(глюкокортикостероиды) – в любую стадию Муколитические препараты ( АЦЦ,
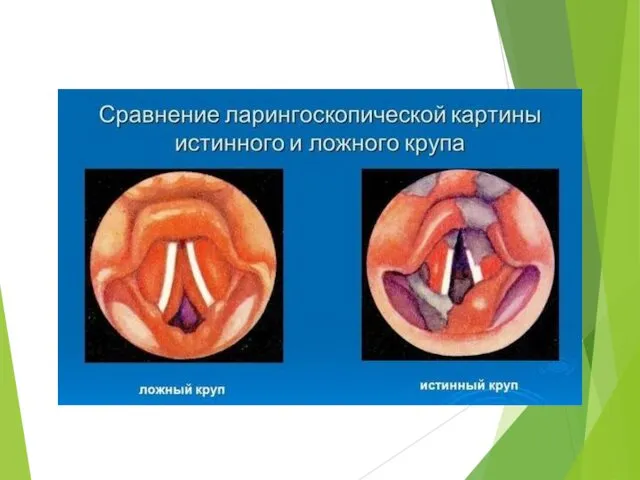
- 22. Осложнение заболевания развитие ложного крупа или острого подскладкового стеноза, связанного с отеком рыхлой соединительной ткани в
- 23. Предложено несколько классификаций острого стеноза дыхательных путей. Одна из них предусматривает различную степень острого стеноза гортани
- 24. Кроме этого существует классификация на основании клинических проявлений острого стеноза гортани - выделяют компенсированную стадию, стадию
- 25. Стадия компенсации острого стеноза гортани Общее состояние больного удовлетворительное. Признаки нарушения внешнего дыхания в покое отсутствуют,
- 26. Стадия неполной компенсации острого стеноза гортани Больной беспокоен, общее его состояние средней тяжести. Кожа и видимые
- 27. Стадия декомпенсации острого стеноза гортани Больной возбужден, беспокоен, общее его состояние тяжелое. Глаза широко раскрыты, лицо
- 28. Терминальная стадия (асфиксия) Общее состояние больного крайне тяжелое. Малейшее физическое напряжение затрудняет дыхание, которое становится поверхностным,
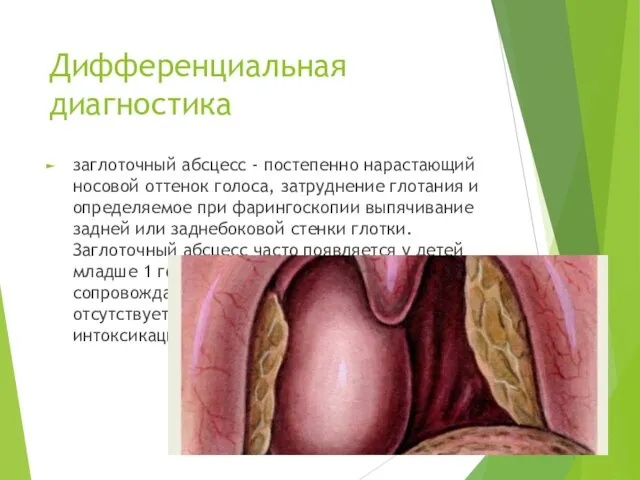
- 31. Дифференциальная диагностика заглоточный абсцесс - постепенно нарастающий носовой оттенок голоса, затруднение глотания и определяемое при фарингоскопии
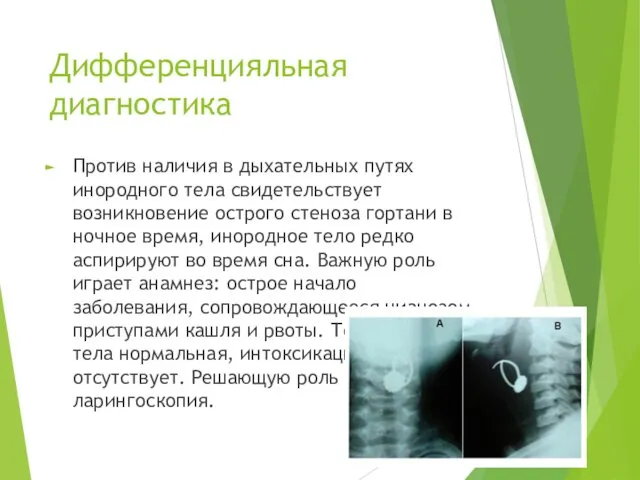
- 32. Дифференцияльная диагностика Против наличия в дыхательных путях инородного тела свидетельствует возникновение острого стеноза гортани в ночное
- 33. Дифференциальная диагностика Ларинготрахеит при кори, скарлатине, ветряной оспе исключают на основании симптомов, типичных для этих заболеваний:
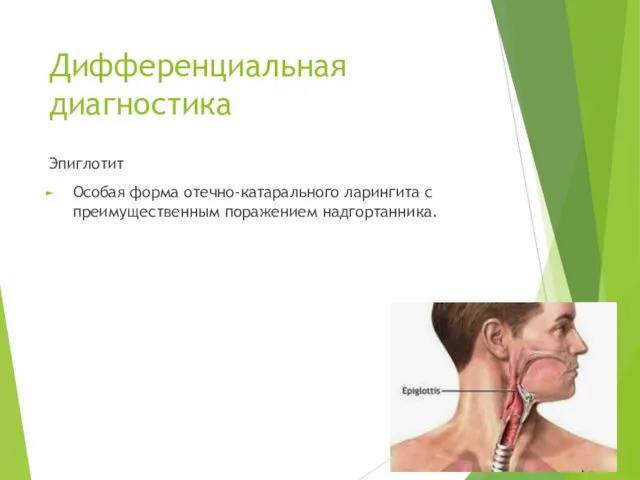
- 34. Дифференциальная диагностика Эпиглотит Особая форма отечно-катарального ларингита с преимущественным поражением надгортанника.
- 35. КЛИНИЧЕСКАЯ КАРТИНА: острое начало заболевания, тяжелое общее состояние, гипертермия, инспираторная одышка, болезненное глотание, слюнотечение, вынужденное положение
- 36. ЛЕЧЕНИЕ ЭПИГЛОТТИТА Срочная госпитализация При выраженном стенозе гортани – интубация
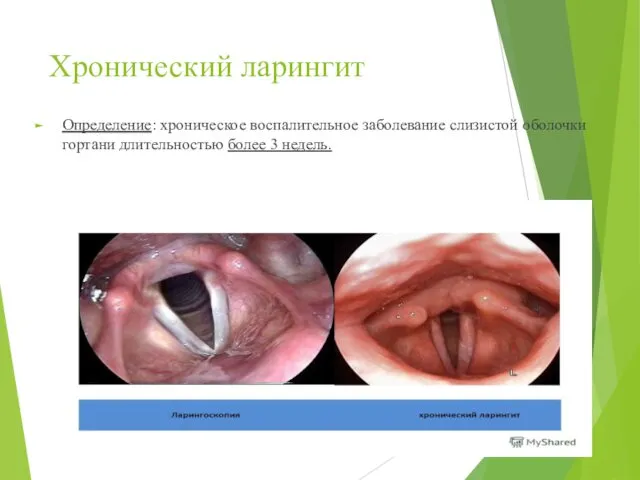
- 37. Хронический ларингит Определение: хроническое воспалительное заболевание слизистой оболочки гортани длительностью более 3 недель.
- 38. Этиопатогенез: Частые ОРЗ Патология носа, ОНП,носоглотки Внешние факторы (профессиональные,бытовые вредности) Преморбидные состояния: ГЭРБ >Ларингофарингеальный рефлюкс
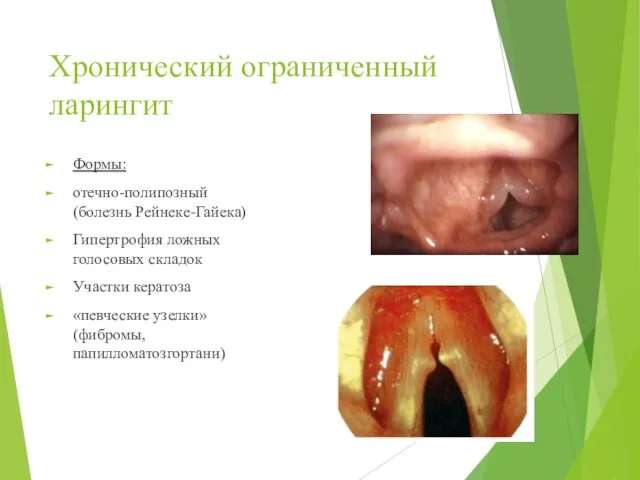
- 39. Классификация: Формы: Катаральный, Гиперпластический Атрофический ларингиты. По распространённости: Диффузный Ограниченный (отечно-полипозный (болезнь Рейнеке-Гайека) По характеру возбудителя
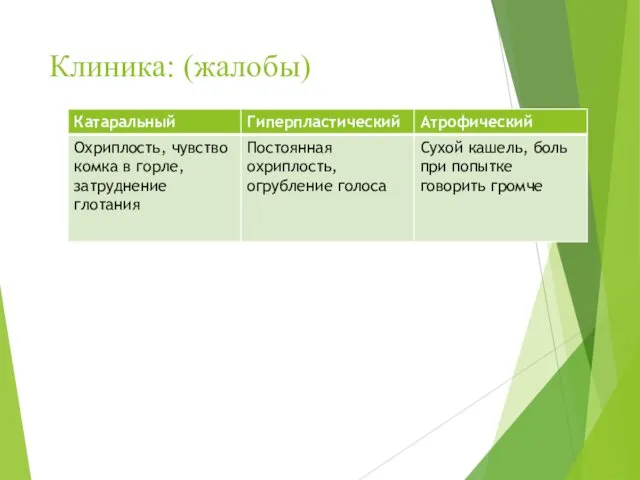
- 40. Клиника: (жалобы)
- 41. Из анамнеза: перенесенные острые ларингиты, способствующие факторы, давность изменения голоса.
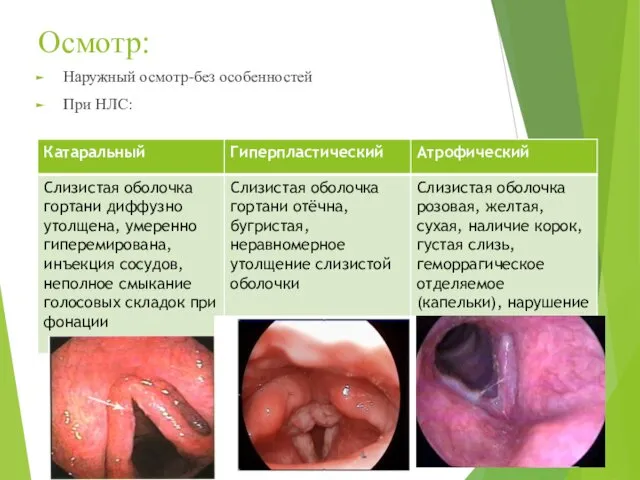
- 42. Осмотр: Наружный осмотр-без особенностей При НЛС:
- 43. Дополнительные методы исследования: фиброларингоскопии (ФЛС), биопсия Лабораторные методы исследования: бактериологическое,микологическое,серологическое исследования(ПЦР), микроскопия мокроты
- 44. Лечение: Целью лечения является элиминация воспалительного процесса в гортани, восстановление звучного голоса, предотвращение перерождения воспалительного процесса
- 45. Хронический ограниченный ларингит Формы: отечно-полипозный (болезнь Рейнеке-Гайека) Гипертрофия ложных голосовых складок Участки кератоза «певческие узелки» (фибромы,
- 46. Жалобы: кашель,охриплость,изменение тембра голоса Лечение: Хирургическое. Цель: улучшение голосовой функции, предотвращение осложнений – стеноза гортани. Гистологическое
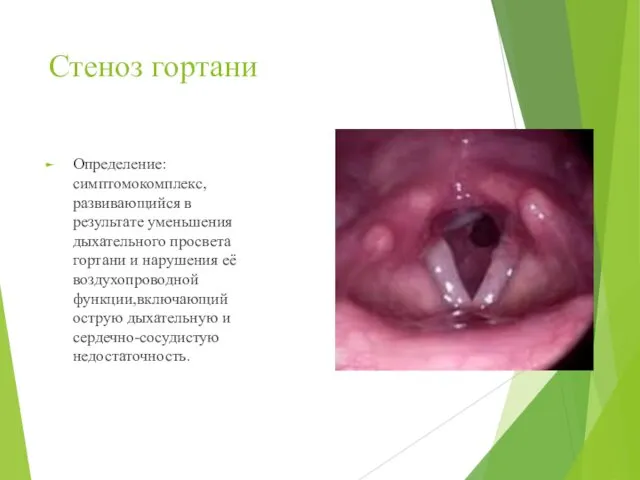
- 47. Стеноз гортани Определение: симптомокомплекс, развивающийся в результате уменьшения дыхательного просвета гортани и нарушения её воздухопроводной функции,включающий
- 48. Классификация: По этиологии: Воспалительный стеноз Обтурационный Травматический Опухолевый Неврогенный Аллергический Рубцовый Врожденные аномалии По выраженности клинической
- 49. Лечебная тактика при остром воспалительном и аллергическом стенозах гортани Развивается преимущественно у детей раннего возраста (1-3
- 50. Покой, удобное положение Проветрить помещение Вызвать СМП Дать тёплое питье ГКС в/в (1-2 мг на 1
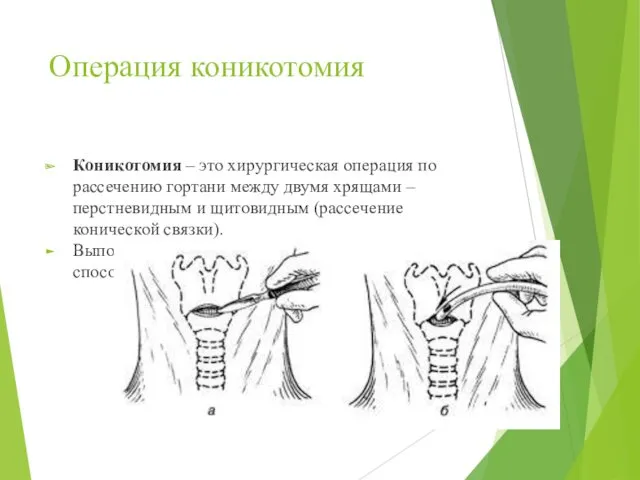
- 51. Операция коникотомия Коникотомия – это хирургическая операция по рассечению гортани между двумя хрящами – перстневидным и
- 52. Операция трахеотомия Определение: операция, преследющая цель-обеспечение прохождения воздуха в нижние дыхательные пути Показания: 1)стеноз гортани и
- 53. Анестезия: Общая (ЭТН+ИВЛ) Местная
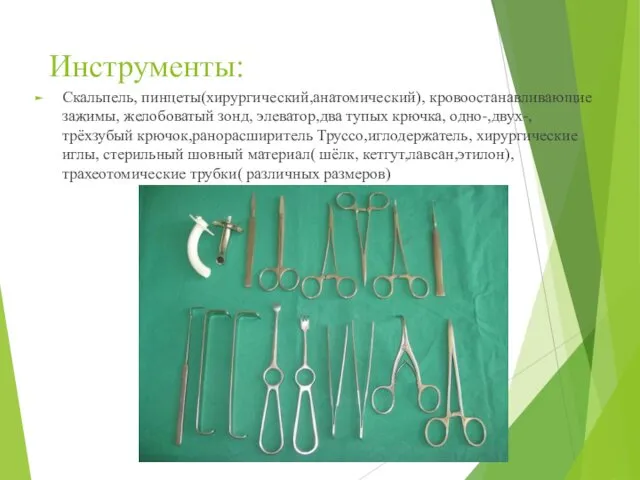
- 54. Инструменты: Скальпель, пинцеты(хирургический,анатомический), кровоостанавливающие зажимы, желобоватый зонд, элеватор,два тупых крючка, одно-,двух-,трёхзубый крючок,ранорасширитель Труссо,иглодержатель, хирургические иглы, стерильный
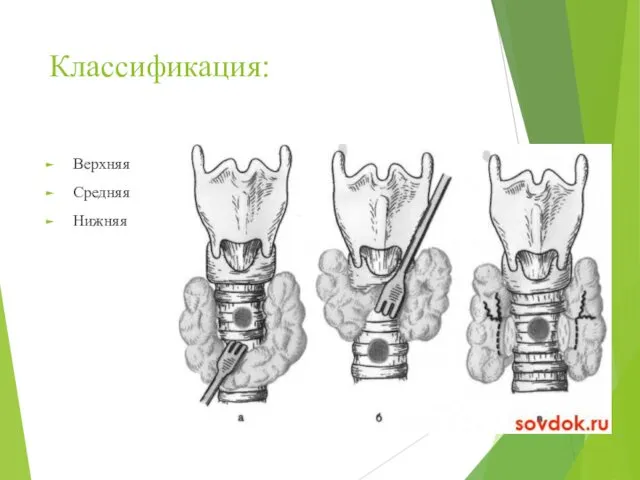
- 55. Классификация: Верхняя Средняя Нижняя
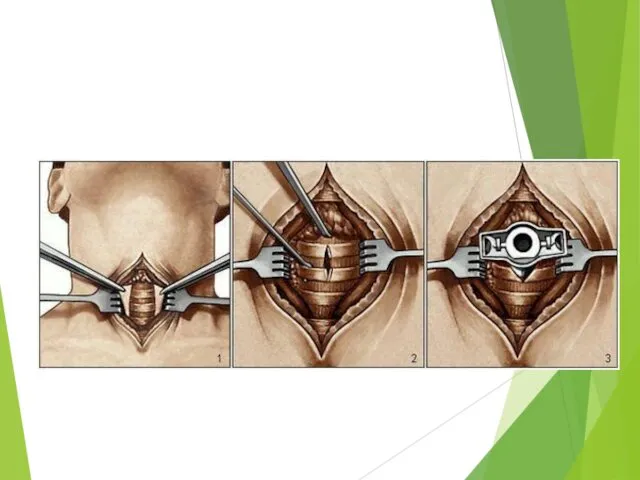
- 56. Ход операции: Положение пациента –лежа, под плечи валик,чтобы максимально разогнуть шею, но так чтобы голова плотно
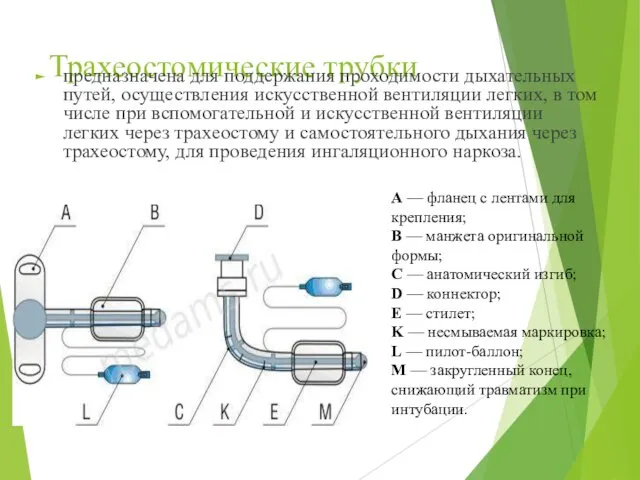
- 58. Трахеостомические трубки предназначена для поддержания проходимости дыхательных путей, осуществления искусственной вентиляции легких, в том числе при
- 59. Уход за трахеотомической трубкой: Цель. Освобождение трахеотомической трубки от слизи; обеспечение должного санитарного состояния трубки; уход
- 60. Роль медсестры и уход за больными Ряд заболеваний гортани обязывают медицинский персонал быть постоянно готовыми к
- 62. Скачать презентацию



































 Технология сотрудничества в начальных классах
Технология сотрудничества в начальных классах Малое предпринимательство
Малое предпринимательство Презентация к конкурсной семейной программе Как домовёнок Кузя семью искал
Презентация к конкурсной семейной программе Как домовёнок Кузя семью искал Длина окружности и площадь круга
Длина окружности и площадь круга Презентация по проблеме оценки качества труда учителя
Презентация по проблеме оценки качества труда учителя Центр развития и восстановления навыков вождения
Центр развития и восстановления навыков вождения презентация опыта работы
презентация опыта работы Презентация Социальный проект - Чистая вода - здоровье города.
Презентация Социальный проект - Чистая вода - здоровье города. Операционные системы
Операционные системы Методы добычи нефти и газа. Способы эксплуатации скважин
Методы добычи нефти и газа. Способы эксплуатации скважин Түрік лирасы
Түрік лирасы САПР Autocad 2015. Работа с текстом. Шаблоны оформления
САПР Autocad 2015. Работа с текстом. Шаблоны оформления Динамика и прогноз рождаемости, общей смертности в Алтайском крае
Динамика и прогноз рождаемости, общей смертности в Алтайском крае Инвестиционное предложение. Частное швейное предприятие
Инвестиционное предложение. Частное швейное предприятие Выбросить нельзя оставить...
Выбросить нельзя оставить... Методы принятия решений в группе
Методы принятия решений в группе Definition of Litotes
Definition of Litotes Гипподамова система: плюсы и минусы
Гипподамова система: плюсы и минусы Понятие организации, ее сущность и признаки
Понятие организации, ее сущность и признаки Prepositions of place
Prepositions of place Открытое занятие Интерфейс программы. Создание простейших программ
Открытое занятие Интерфейс программы. Создание простейших программ Past continuous tense
Past continuous tense Система охлаждения. Общие положения. Работа жидкостной системы охлаждения нефорсированного двигателя
Система охлаждения. Общие положения. Работа жидкостной системы охлаждения нефорсированного двигателя Доктора бывают разные
Доктора бывают разные Иммунологические аспекты климактерического синдрома. Иммунология старения
Иммунологические аспекты климактерического синдрома. Иммунология старения Принятие христианства на Руси
Принятие христианства на Руси Малая архитектурная форма в городской среде (остановка общественного транспорта)
Малая архитектурная форма в городской среде (остановка общественного транспорта) Требования к презентации. Правила проведения практических занятий (показ и обсуждение презентаций)
Требования к презентации. Правила проведения практических занятий (показ и обсуждение презентаций)