Содержание
- 2. Липиды — разнородные по химическому составу вещества — комплекс сложных эфиров и высших жирных кислот (ВЖК).
- 3. Функции липидов Структурная: липиды составляют основу клеточных мембран. Регуляторная: Липиды регулируют проницаемость мембран, их коллоидное состояние
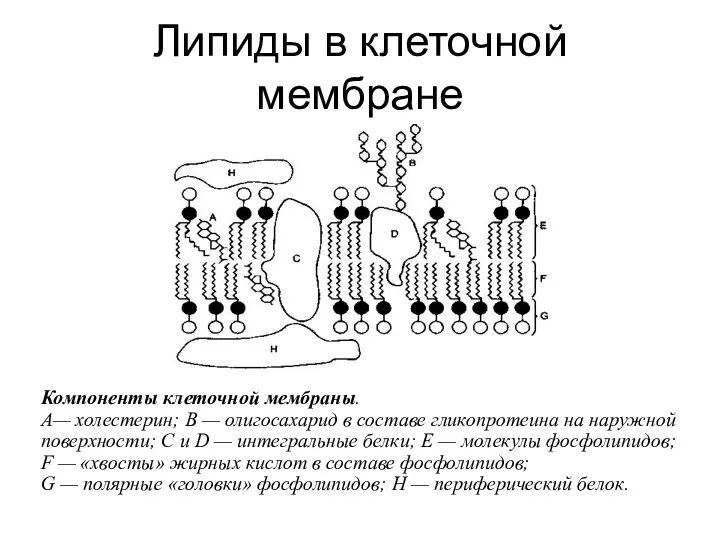
- 4. Липиды в клеточной мембране Компоненты клеточной мембраны. А— холестерин; В — олигосахарид в составе гликопротеина на
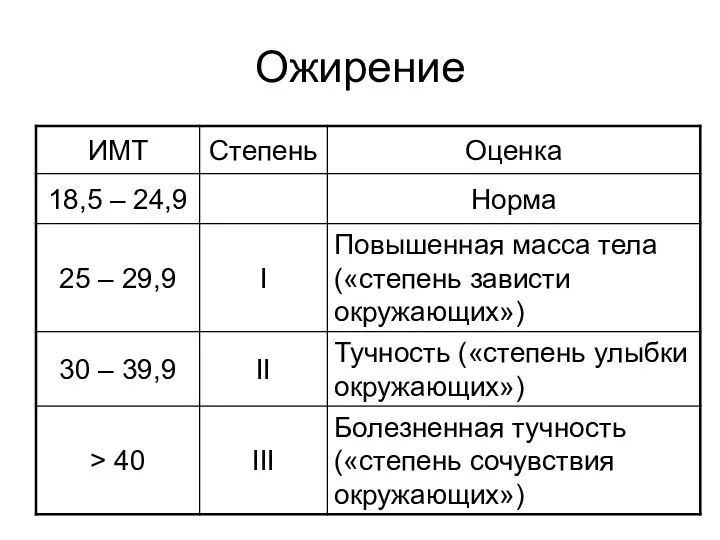
- 5. Ожирение Нормальное содержание жировой ткани у мужчин составляет 15—20% массы тела, у женщин — 20—30%. Ожирение
- 6. Ожирение Ожирение увеличивает риск возникновения ИБС (в 1,5 раза), атеросклероза (в 2 раза), гипертонической болезни (в
- 7. Ожирение По преимущественной локализации жировой ткани различают ожирение общее (равномерное) и местное (локальная липогипертрофия). Разновидности местного
- 8. Ожирение По преимущественному увеличению числа или размеров жировых клеток выделяют: Гиперпластическое ожирение (за счёт преимущественного увеличения
- 9. По генезу выделяют первичное ожирение и вторичные его формы. Первичное (гипоталамическое) ожирение — результат расстройств системы
- 10. Ожирение
- 11. Причины ожирения Причина первичного ожирения — нарушение функционирования системы «гипоталамус-адипоциты». Это является результатом дефицита лептина и/
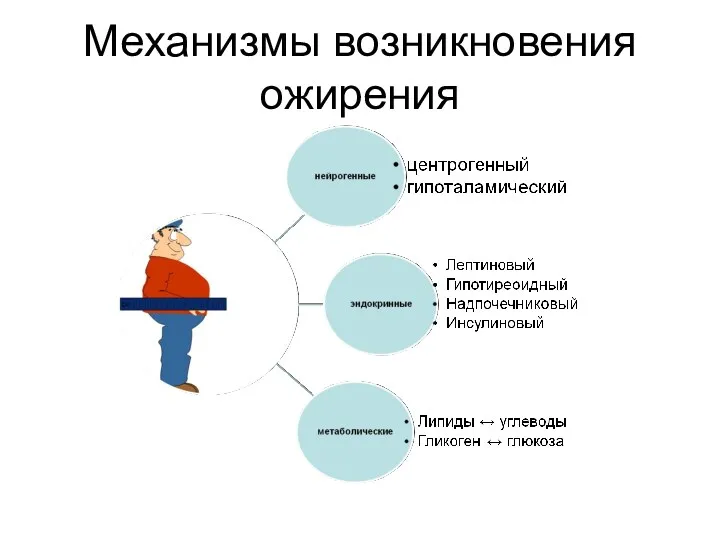
- 12. Механизмы возникновения ожирения
- 13. Патогенез ожирения Центрогенный (корковый, психогенный) механизм ожирения — различные расстройства психики, проявляющиеся постоянным, иногда непреодолимым стремлением
- 14. Патогенез ожирения Гипоталамический (диэнцефальный, подкорковый) механизм ожирения. Его причина — повреждение нейронов вентромедиального и паравентрикулярного ядер
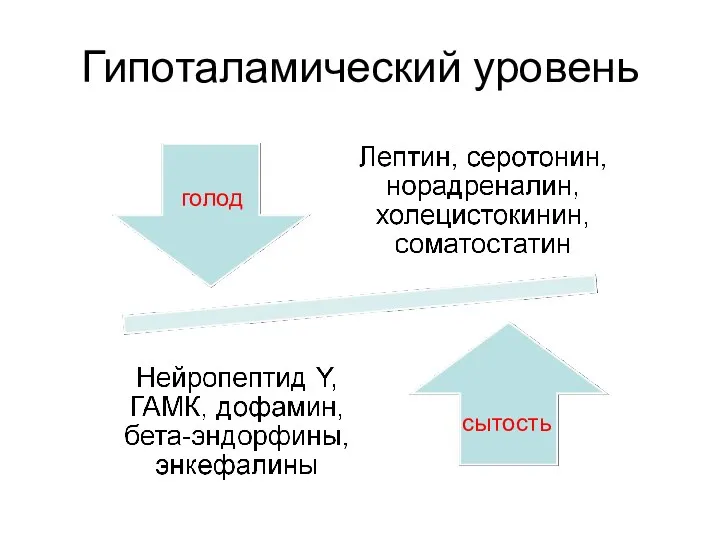
- 15. Гипоталамический уровень голод сытость
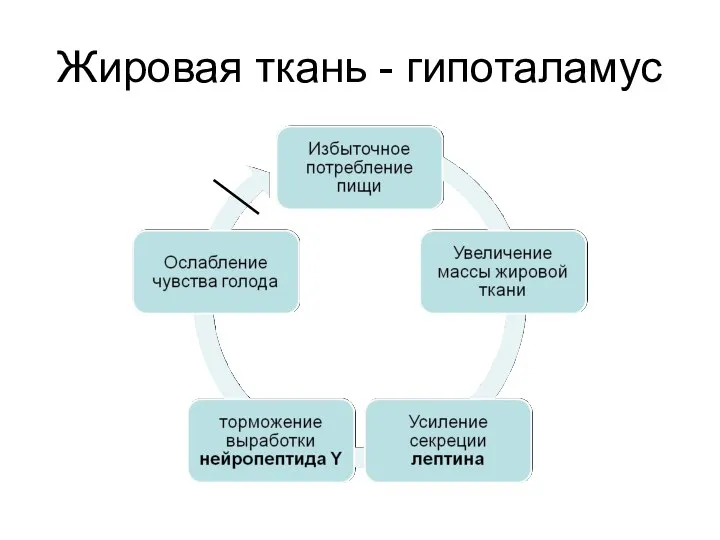
- 16. Эндокринные механизмы Лептиновый механизм находится в основе развития первичного ожирения. Лептин образуется в жировых клетках, уменьшает
- 17. Жировая ткань - гипоталамус
- 18. Эндокринные механизмы Гипотиреоидный механизм ожирения включается при недостаточности эффектов йодсодержащих гормонов щитовидной железы. Это снижает интенсивность
- 19. Эндокринные механизмы Надпочечниковый (глюкокортикоидный, кортизоловый) механизм ожирения включается вследствие гиперпродукции глюкокортикоидов в коре надпочечников (например, при
- 20. Эндокринные механизмы Инсулиновый механизм развития ожирения развивается вследствие прямой активации инсулином липогенеза в жировой ткани.
- 21. Истощение и кахексия Истощение и кахексия — патологическое снижение массы жировой ткани ниже нормы. При истощении
- 22. Истощение и кахексия Экзогенные причины истощения и кахексии Полное голодание — состояние, при котором в организм
- 23. Истощение и кахексия Эндогенные причины истощения и кахексии первичное(гипоталамическое, диэнцефальное) истощение. вторичное (симптоматическое) истощение.
- 24. Истощение и кахексия Причины вторичного истощения и кахексии: Синдром мальабсорбции Гиперпродукция опухолями ФНОά Гипрепродукция соматостатина Гиперпродукция
- 25. Дислипопротеинемии Дислипопротеинемии — состояния, характеризующиеся отклонением от нормы содержания, структуры и соотношения в крови различных ЛП.
- 26. Дислипопротеинемии Характер течения и клинические проявления дислипопротеинемии определяются: Наследственными свойствами организма. Факторами внешней среды (например, набором
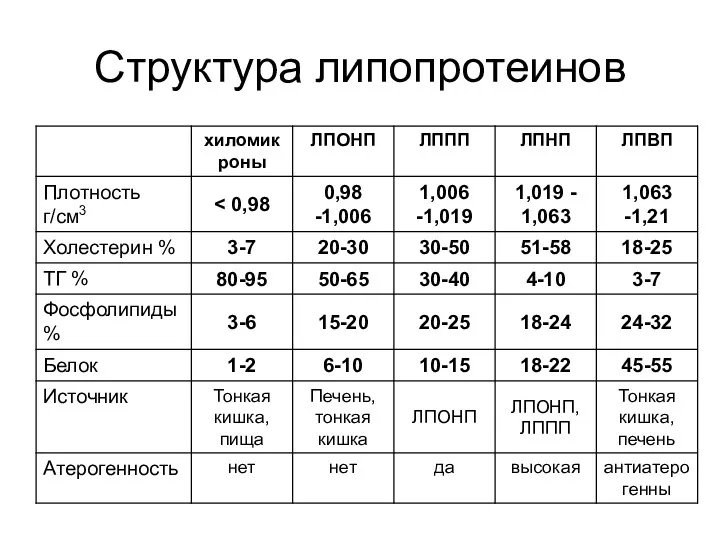
- 27. Липиды и липопротеины плазмы крови Основные липиды плазмы: Холестерин (ХС) (свободный) Эфиры ХС Триглицериды (ТГ) фосфолипиды
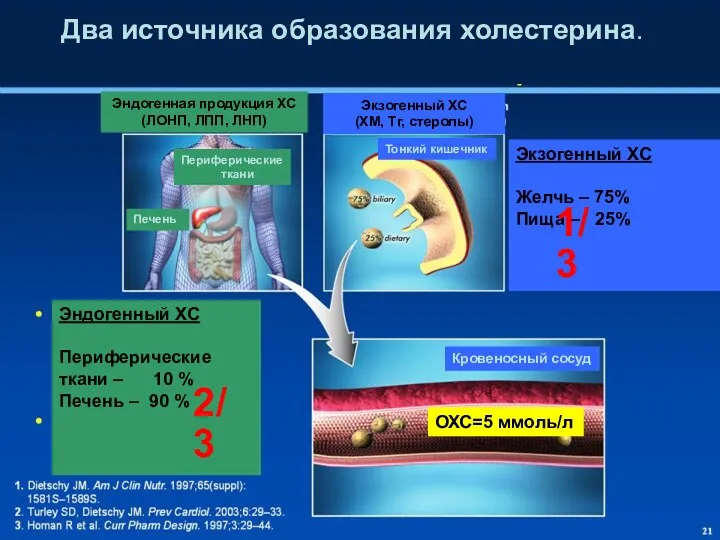
- 28. Липиды и липопротеины плазмы крови ХС (свободный) является предшественником желчных кислот, стероидных (половых) гормонов, витамина Д.
- 29. Липиды и липопротеины плазмы крови Синтез ХС происходит во всех клетках организма, наиболее интенсивно в гепатоцитах.
- 30. Липиды и липопротеины плазмы крови ТГ – сложные эфиры глицерина с тремя высшими ЖК ТГ накапливаются
- 31. Структура липопротеинов
- 32. Два источника образования холестерина. Эндогенная продукция ХС (ЛОНП, ЛПП, ЛНП) Экзогенный ХС (ХМ, Тг, стеролы) Кровеносный
- 33. Липиды и липопротеины плазмы крови Свободные жирные кислоты переносятся альбуминами. ТГ, холестерин, эфиры холестерина и фосфолипиды
- 34. ЛПВП В основе антиатерогенного эффекта ЛПВП находятся следующие их свойства: Способность удалять холестерин из клеток эндотелия
- 35. Гиперлипопротеинемии Гиперлипопротеинемии — состояния, характеризующиеся расстройством образования, транспорта и обмена ЛП и проявляющиеся стойким повышением в
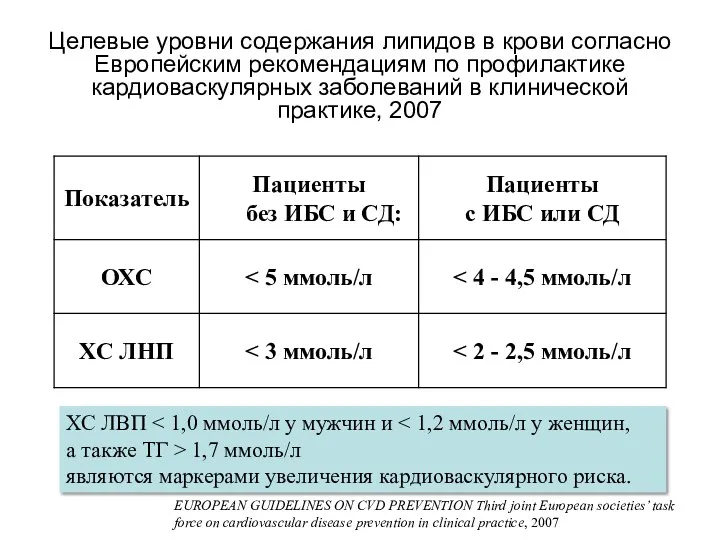
- 36. ХС ЛВП 1,7 ммоль/л являются маркерами увеличения кардиоваскулярного риска. Целевые уровни содержания липидов в крови согласно
- 37. Правило «5» Холестерин Индекс атерогенности ХСЛПНП Триглицериды ХСЛПВП > 1 ммоль/л
- 38. Атеросклероз Атеросклероз — прогрессирующие изменения преимущественно во внутренней оболочке артерий эластического и мышечно-эластического типа, заключающиеся в
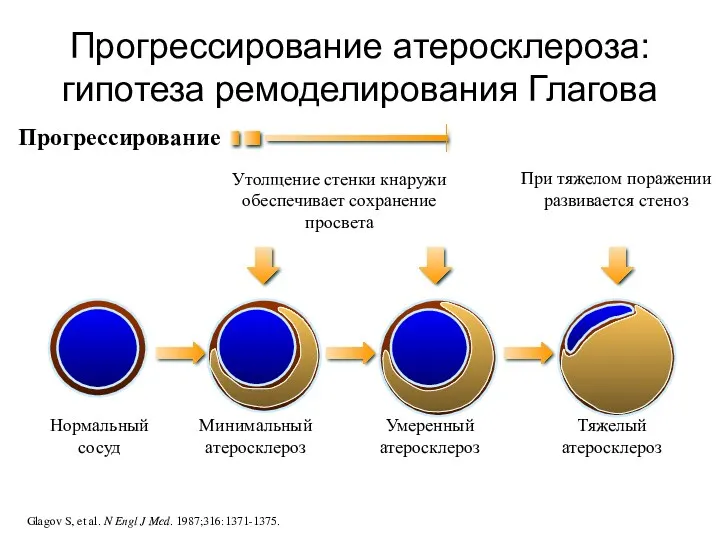
- 39. Прогрессирование атеросклероза: гипотеза ремоделирования Глагова Нормальный сосуд Прогрессирование Glagov S, et al. N Engl J Med.
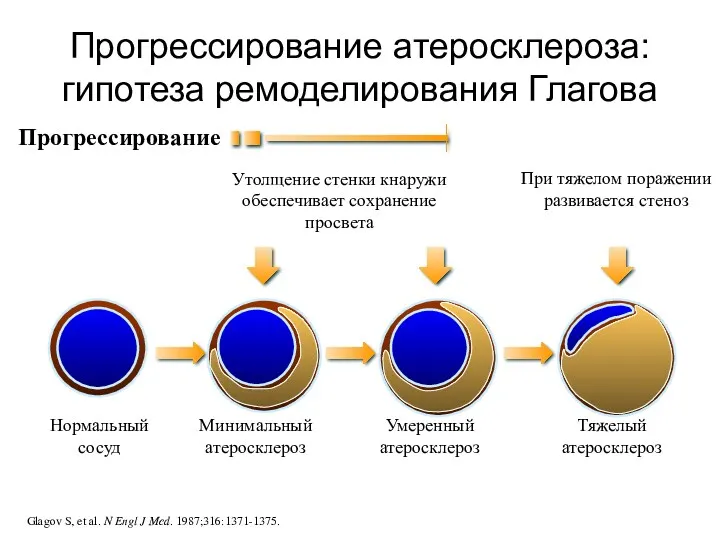
- 40. Атеросклероз В результате атеросклеретического поражения сужается просвет артерий, нарушается кровоснабжение органов и тканей, развиваются осложнения в
- 41. Атеросклероз Первые признаки начинающегося атерогенеза обнаруживаются уже у детей 9-10 лет. К 25 годам они выявляются
- 42. Патогенез атеросклероза Выделяют следующие этапы атерогенеза: инициация, прогрессирование атерогенеза, формирование атеромы, образование фиброатеромы, развитие осложнений атеросклероза.
- 43. Инициация атерогенеза Этап инициации атерогенеза заключается в повреждении и активации эндотелиальных клеток и экспрессии молекул адгезии
- 44. Инициация атерогенеза Наиболее вероятные причины атерогенеза Иммунопатологические реакции, протекающие с поражением эндотелиоцитов (аллергические реакции I ,II,III
- 45. Стадии атерогенеза Атерогенез протекает в три стадии: Стадия жировой полоски, Стадия фиброзной бляшки Стадия комплексных нарушений.
- 46. Стадии атерогенеза Жировая полоска — раннее морфологическое проявление атеросклероза. С момента рождения человека в сосудах можно
- 47. Стадии атерогенеза Фиброзная бляшка располагается во внутренней оболочке артерий и растёт эксцентрично, со временем уменьшая просвет
- 48. Стадии атерогенеза Фиброзная бляшка располагается во внутренней оболочке артерий и растёт эксцентрично, со временем уменьшая просвет
- 49. Стадии атерогенеза Комплексные нарушения заключаются в уменьшении толщины капсулы фиброзной бляшки и нарушении её целостности —
- 50. Стадии атерогенеза Нарушение целостности поверхности фиброзной бляшки приводит к адгезии к ней тромбоцитов, их агрегации, тромбозу
- 51. Прогрессирование атеросклероза: гипотеза ремоделирования Глагова Нормальный сосуд Прогрессирование Glagov S, et al. N Engl J Med.
- 52. Факторы риска Наиболее значимые факторы риска: курение, сахарный диабет, артериальная гипертензия, ожирение, гиперхолестеринемия гипертриглицеридемия, гиподинамия, инсульты
- 53. Осложнения атеросклероза Кальцификация атером Появление трещин крышки фиброатеромы и/или её изъязвление, с высвобождением содержимого атеромы в
- 54. Осложнения атеросклероза Разрыв стенок новообразованных микрососудов по периметру атеромы или фиброатеромы. Это может привести к: Кровоизлияниям
- 55. Осложнения атеросклероза Клинические осложнения: Кровоизлияния и кровотечения. Ишемия органов и тканей (включая ИБС, ишемический инсульт, ишемию
- 56. Профилактика и лечение Курение! – основной фактор запуска и поддержания атерогенеза, основная причина смертей от осложнений
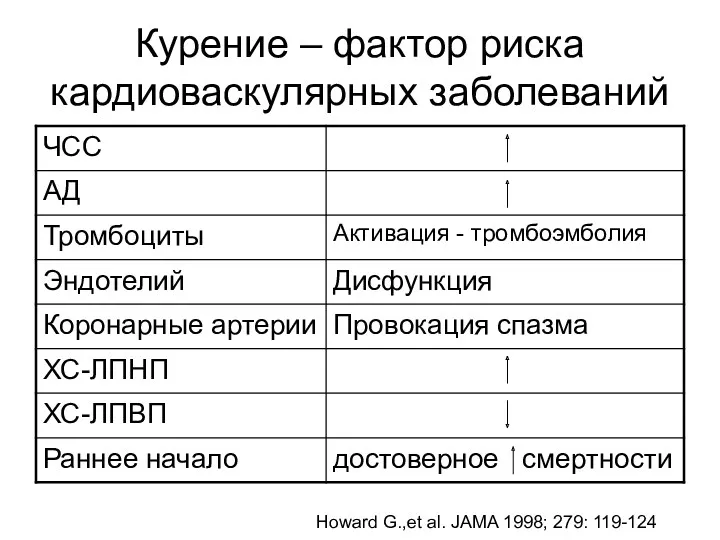
- 57. Курение – фактор риска кардиоваскулярных заболеваний Howard G.,et al. JAMA 1998; 279: 119-124
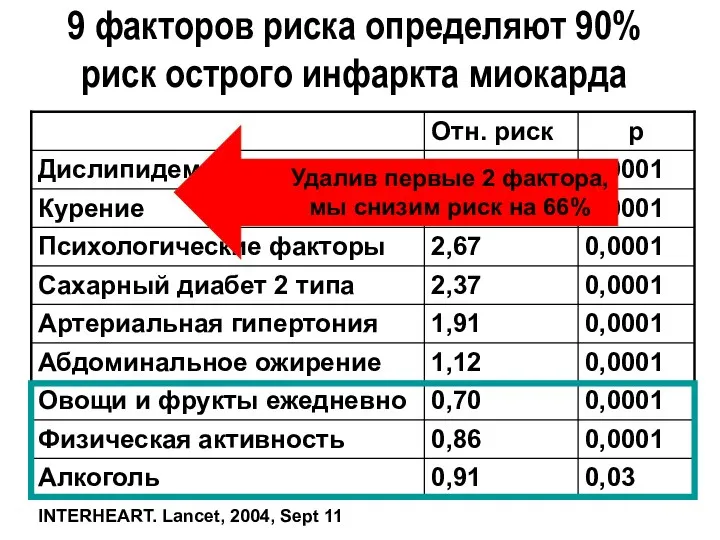
- 58. 9 факторов риска определяют 90% риск острого инфаркта миокарда INTERHEART. Lancet, 2004, Sept 11 Удалив первые
- 59. Лечение Этиотропное: Отказ от курения Диета Гиполипидемические средства Патогенетическое Симптоматическое: - Устранение симптомов, характерных для осложнений
- 61. Скачать презентацию














































 Взаимодействие радиоактивных излучений с веществом. Прохождение излучений через материальную среду
Взаимодействие радиоактивных излучений с веществом. Прохождение излучений через материальную среду Международный день переводчика
Международный день переводчика Лекция МБОБ 1.1. 2024 (2)
Лекция МБОБ 1.1. 2024 (2) Презентация для обобщающего урока- игры по теме Африка 7 класс
Презентация для обобщающего урока- игры по теме Африка 7 класс Климат в различные геологические эпохи
Климат в различные геологические эпохи Презентация Зима
Презентация Зима Младший дошкольник в ДОУ
Младший дошкольник в ДОУ Они ковали Победу
Они ковали Победу Безопасность жизнедеятельности. Основные понятия и определения
Безопасность жизнедеятельности. Основные понятия и определения Релігії світу
Релігії світу Организация и методика проведения занятия с расчетом (отделением) по оборонительной теме
Организация и методика проведения занятия с расчетом (отделением) по оборонительной теме презентация по теме Степень окисления
презентация по теме Степень окисления Топливно-энергетический комплекс Иркутской области
Топливно-энергетический комплекс Иркутской области В. А. Жуковский. Спящая царевна как литературная сказка
В. А. Жуковский. Спящая царевна как литературная сказка Спортивные занятия в Зеленограде
Спортивные занятия в Зеленограде Светлейший князь Григо́рий Алекса́ндрович Потёмкин-Таври́ческий
Светлейший князь Григо́рий Алекса́ндрович Потёмкин-Таври́ческий Основы безопасности информационных технологий. Основы безопасности межсетевого взаимодействия
Основы безопасности информационных технологий. Основы безопасности межсетевого взаимодействия Социализация детей с расстройствами аутистического спектра в сюжетно-ролевой игре
Социализация детей с расстройствами аутистического спектра в сюжетно-ролевой игре Ванты. вантовые конструкции
Ванты. вантовые конструкции Визитная карточка объекта всемирного наследия ЮНЕСКО национальный парк Сихотэ - Алинь
Визитная карточка объекта всемирного наследия ЮНЕСКО национальный парк Сихотэ - Алинь Концепция внедрения системы 1С ERP в ООО Файбер Трейд
Концепция внедрения системы 1С ERP в ООО Файбер Трейд Кодекс вожатого
Кодекс вожатого Спецификация моделей. Третий принцип спецификации моделей
Спецификация моделей. Третий принцип спецификации моделей Предмет и объект социальной педагогики
Предмет и объект социальной педагогики Возрастные особенности детей 4-5 лет
Возрастные особенности детей 4-5 лет Осенины в нашем классе.
Осенины в нашем классе. Рак яичников. Клиника, диагностика, лечение
Рак яичников. Клиника, диагностика, лечение Адаптация первоклассников
Адаптация первоклассников