Содержание
- 2. Введение Этиология Патогенез Классификация ВРГН Схема лечения; Направление прафилактических мероприятий Группы риска Принципы медико-генетического консультирования Эмпирический
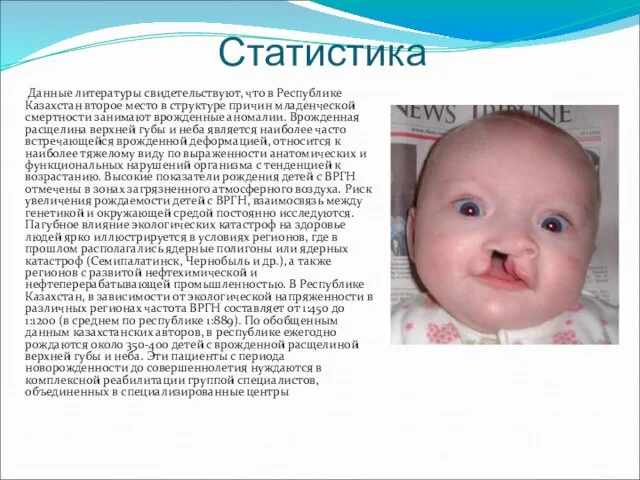
- 3. Статистика Данные литературы свидетельствуют, что в Республике Казахстан второе место в структуре причин младенческой смертности занимают
- 4. Этиология Экзогенные причины Физические факторы: механические (перенесённые аборты, неправильное положение плода, опухоли матки, многоплодная беременность, травмы
- 5. Патогенез Под влиянием одного или нескольких перечисленных этиологических факторов сращение краёв «физиологической щели» задерживается, что приводит
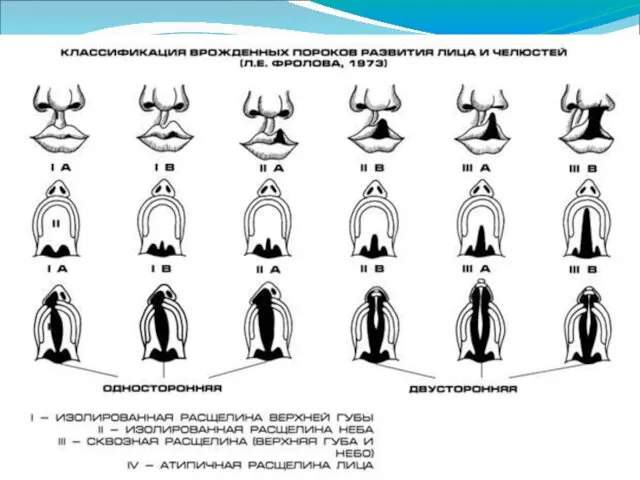
- 7. - Врожденные расщелины верхней губы и неба по Л.Е.Фроловой (1973 г.) Изолированная расщелина верхней губы имеет
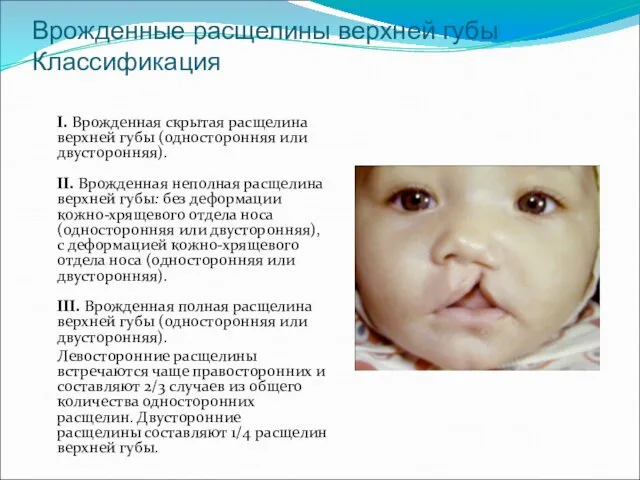
- 8. Врожденные расщелины верхней губы Классификация I. Врожденная скрытая расщелина верхней губы (односторонняя или двусторонняя). II. Врожденная
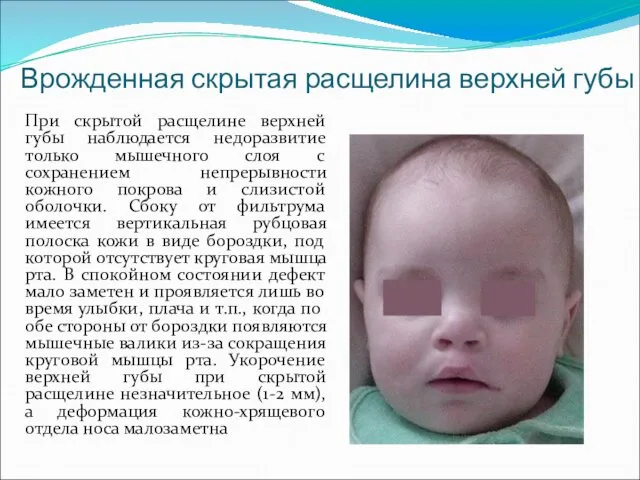
- 9. Врожденная скрытая расщелина верхней губы При скрытой расщелине верхней губы наблюдается недоразвитие только мышечного слоя с
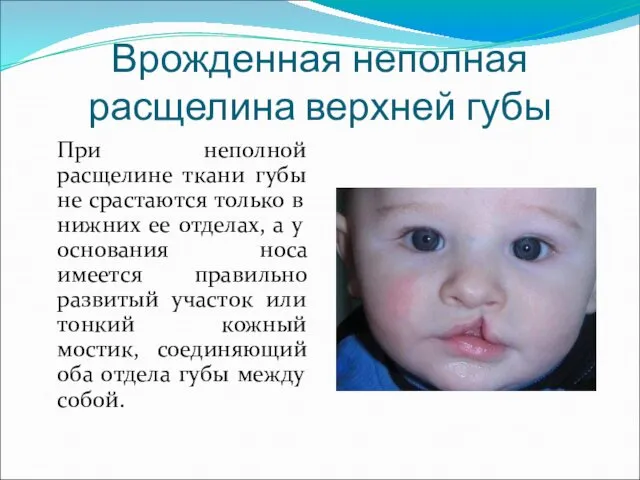
- 10. Врожденная неполная расщелина верхней губы При неполной расщелине ткани губы не срастаются только в нижних ее
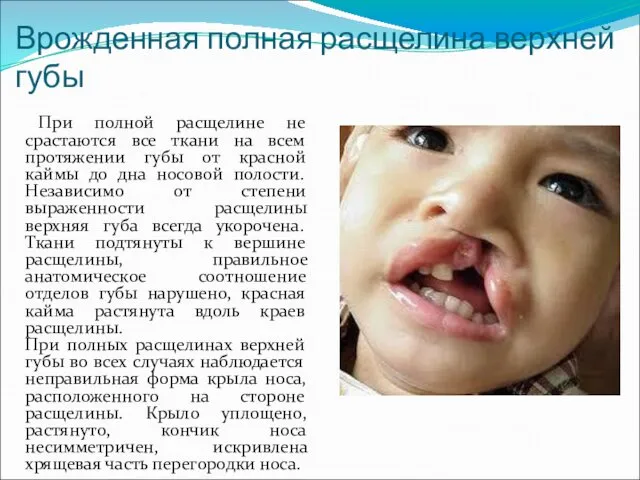
- 11. Врожденная полная расщелина верхней губы При полной расщелине не срастаются все ткани на всем протяжении губы
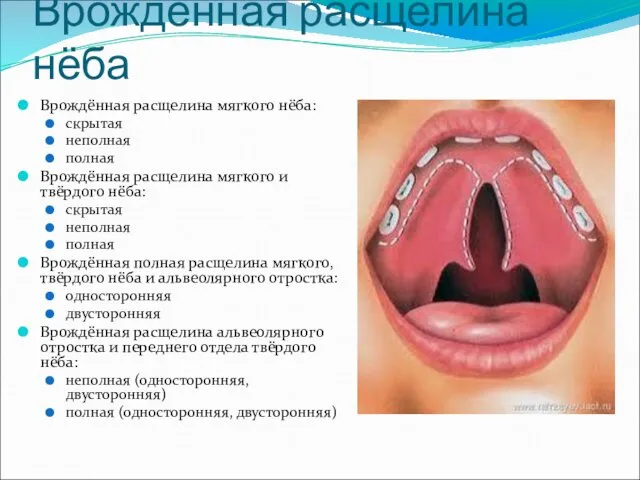
- 12. Врожденная расщелина нёба Врождённая расщелина мягкого нёба: скрытая неполная полная Врождённая расщелина мягкого и твёрдого нёба:
- 13. Диспансеризация В настоящее время для обслуживания детей с врожденными расщелинами верхней губы и неба во многих
- 14. Основными направлениями реабилитации детей с ВРГН являются: Организационные (создание центров, подготовка специалистов); Методические (разработка концепции помощи,
- 15. Пренатальный период: Для групп риска проводят медико-генетическое консультирование родителей и УЗИ-диагностику беременных (с 12 недели); При
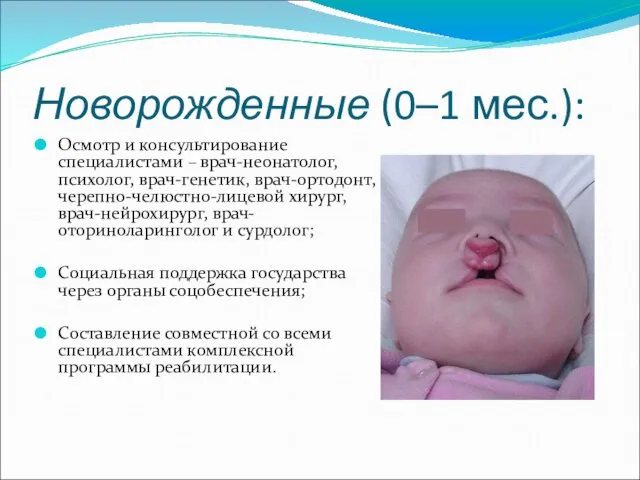
- 16. Новорожденные (0–1 мес.): Осмотр и консультирование специалистами – врач-неонатолог, психолог, врач-генетик, врач-ортодонт, черепно-челюстно-лицевой хирург, врач-нейрохирург, врач-оториноларинголог
- 17. Тактика врача по реабилитации ребенка с ВРГН в условиях родильного дома. Первыми специалистами, с которыми контактирует
- 18. Грудные дети (с 1 мес. до 1 года): а) Ортодонтическое лечение: Ортодонтическое лечение с применением съемной
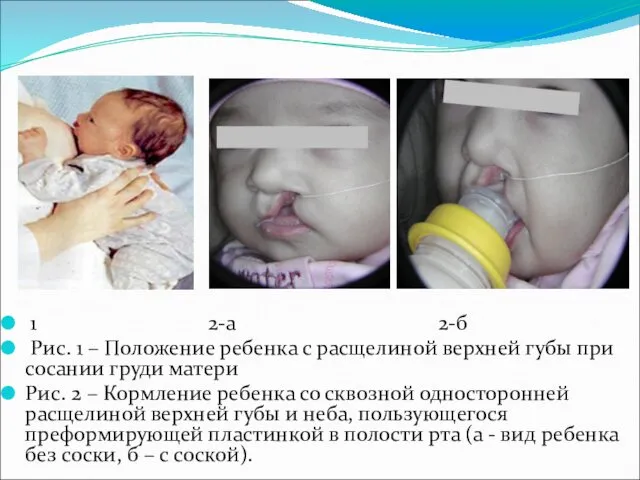
- 19. 1 2-а 2-б Рис. 1 – Положение ребенка с расщелиной верхней губы при сосании груди матери
- 20. Применение обтуратора для неба позволяет улучшить условия для грудного и искусственного вскармливания ребенка с ВРГН. Такой
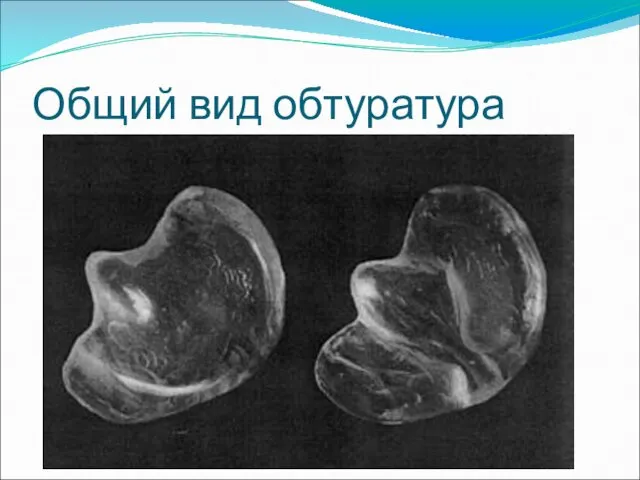
- 21. Обтуратор готовится из бесцветной пластмассы либо из прозрачной нетоксичной мягкой термомассы; он легок, прост в использовании,
- 22. Общий вид обтуратура
- 23. Латексные соски NUK для кормления новорожденных позволяют осуществить полноценное кормление малыша искусственным путем, несмотря на наличие
- 24. Вид соски NUK: слева - обычная, справа- модифицированная Рис. 4 - Специальная детская соска для детей
- 25. Модифицированная соска NUK изготовлена из латекса – высококачественного натурального экологически чистого материала, обладающего высокой эластичностью, особой
- 26. В процессе кормления необходимо контролировать глотание смеси или молока. Не следует допускать наличие большого объема питательной
- 27. Дети, родившиеся с малым весом. Искусственное вскармливание, на котором чаще всего находится большинство таких детей, не
- 28. Деятельность врача-ортодонта в комплексной реабилитации новорожденного с ВРГН заключается: в разобщении полости рта с полостью носа,
- 29. Для достижения этой задачи у новорожденного с ВРГН снимается слепок верхней челюсти, готовится ортопедический аппарат по
- 30. Послеоперационный уход за ребенком. В ранний послеоперационный период особое внимание уделяют обеспечению свободного дыхания ребенка, особенно
- 31. Ясельная группа (1–3 года): а) Ортодонтическое лечение с применением различных видов ортодонтической техники. б) Логопедическое обучение:
- 32. Дошкольная группа (3–7 лет): а) Ортодонтическое лечение с применением различных видов съемной ортодонтической аппаратуры. б) Логопедическое
- 33. Школьный возраст (7–18 лет): а) Ортодонтическое лечение с применением различных видов съемной, несъемной ортодонтической техники. б)
- 34. г) Консультации и наблюдения у специалистов: Педиатр, оториноларинголог, сурдолог, офтальмолог, невропатолог, психолог, психотерапевт, педагог, стоматолог детский
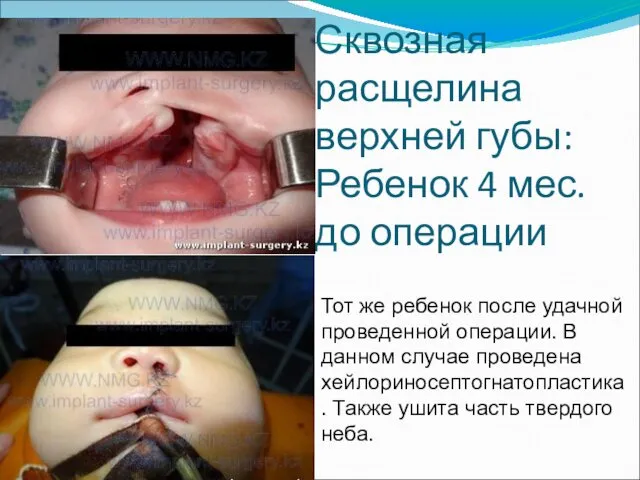
- 35. Сквозная расщелина верхней губы: Ребенок 4 мес. до операции Тот же ребенок после удачной проведенной операции.
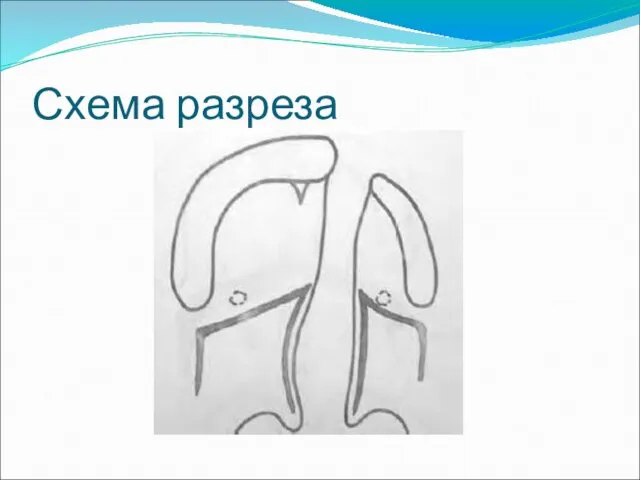
- 36. Методика операции велопластики На первом этапе освежали края расщелины мягкого неба от верхушки язычка до границы
- 37. Схема разреза
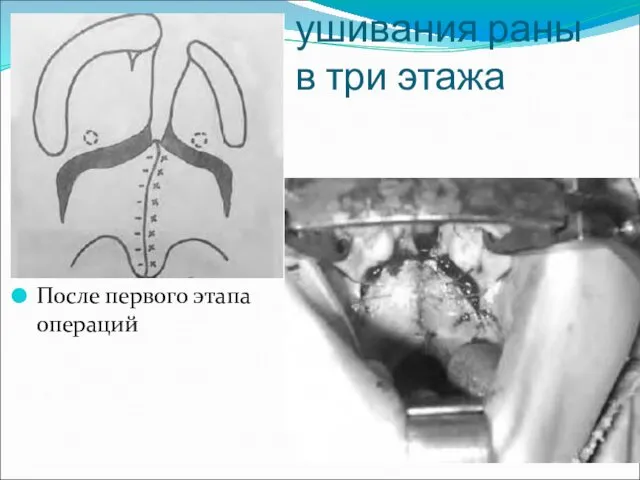
- 38. Рану на мягком небе ушивали викрилом 4/0, 5/0 в 3 этажа: слизистая носа, мышцы мягкого неба
- 39. Схема ушивания раны в три этажа После первого этапа операций
- 40. При узких и неполных расщелинах мягкого и твердого неба раннюю велопластику и пластику твердого неба проводили
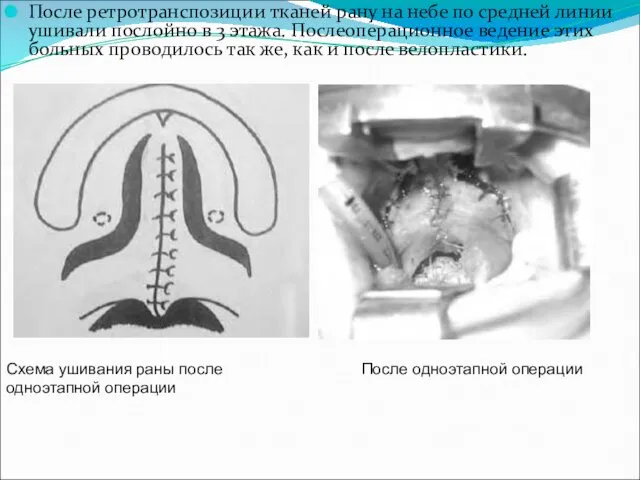
- 41. Схема одноэтапной операции
- 42. После ретротранспозиции тканей рану на небе по средней линии ушивали послойно в 3 этажа. Послеоперационное ведение
- 43. Заключение Заключение. Специализированная медицинская и социальная помощь детям с ВРГН должна начинаться в период планирования деторождения,
- 45. Профилактика Медикогенетическое консультирование — единственный метод профилактики врожденной патологии. Целью медико-генетического консультирования семьи является предупреждение рождения
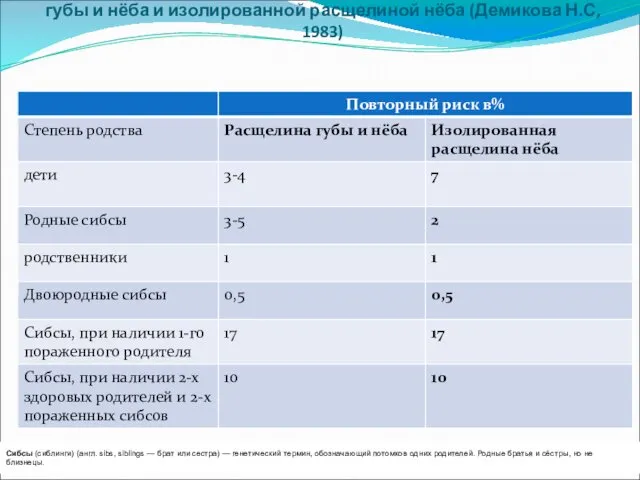
- 46. Эмпирический риск для родственников пробанда с расщелиной губы и нёба и изолированной расщелиной нёба (Демикова Н.С,
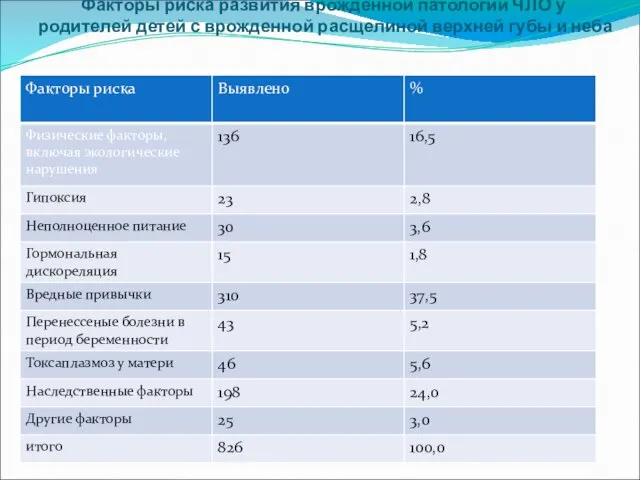
- 47. Факторы риска развития врожденной патологии ЧЛО у родителей детей с врожденной расщелиной верхней губы и неба
- 48. Основными методами пренатальной диагностики орофациальных расщелин являются: ультразвуковое исследование; фетоскопия; фетоамниография.
- 49. Ультразвуковое исследование является высокоинформативным методом пренатального скрининга на выявление орофациальных расщелин. Чувствительность этого метода в отношении
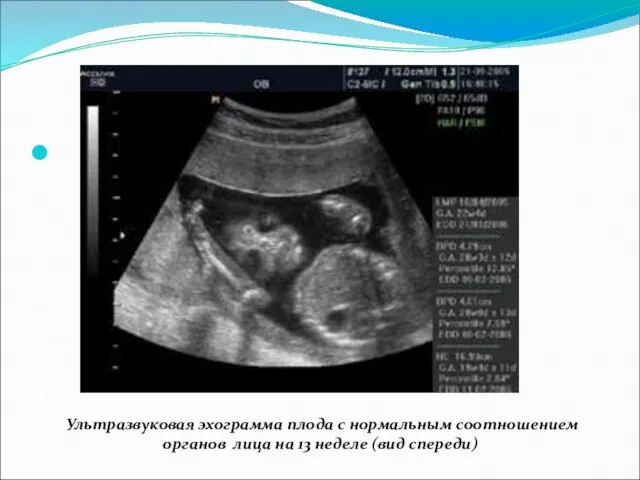
- 50. Ультразвуковая эхограмма плода с нормальным соотношением органов лица на 13 неделе (вид спереди)
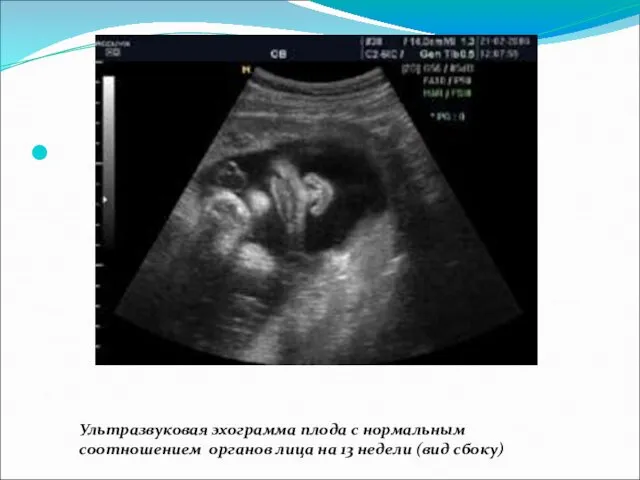
- 51. Ультразвуковая эхограмма плода с нормальным соотношением органов лица на 13 недели (вид сбоку)
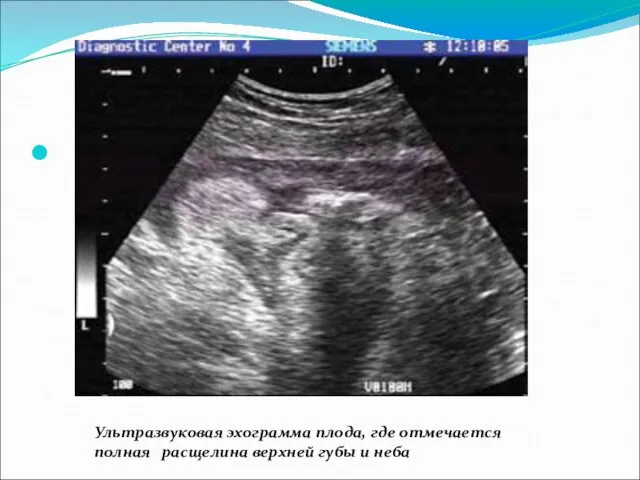
- 52. Ультразвуковая эхограмма плода, где отмечается полная расщелина верхней губы и неба
- 53. Ультразвуковая эхограмма плода, где отмечается полная расщелина верхней губы и неба
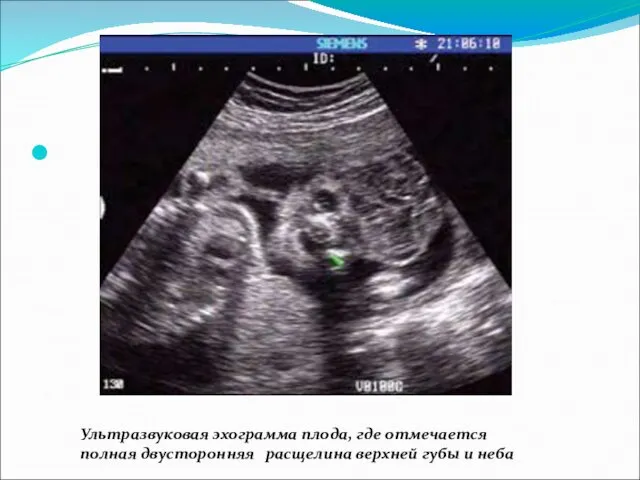
- 54. Ультразвуковая эхограмма плода, где отмечается полная двусторонняя расщелина верхней губы и неба
- 55. Фетоамниография Фетоамниография производится на сроках беременности 20-36 нед. Под контролем ультразвука проводится трансабдоминальный амниоцентез и в
- 56. Фетоскопия Фетоскопия проводится под контролем ультразвука на 16-22 нед беременности при помощи селфоскопа. Данная методика позволяет
- 57. Заключение Заключение. Специализированная медицинская и социальная помощь детям с ВРГН должна начинаться в период планирования деторождения,
- 59. Скачать презентацию



































 Отношения между людьми
Отношения между людьми Фонд развития Омской области имени С. И. Манякина
Фонд развития Омской области имени С. И. Манякина Xit test. Spotlight 4
Xit test. Spotlight 4 Животные Красной книги Нижегородской области
Животные Красной книги Нижегородской области Банковская система
Банковская система Экономико-географическая характеристика Италии
Экономико-географическая характеристика Италии Классный час Мы - за здоровый образ жизни!
Классный час Мы - за здоровый образ жизни! Жерасты газ, мұнай және мұнай сақтау қоймаларын салу
Жерасты газ, мұнай және мұнай сақтау қоймаларын салу Сюмсинский дом детского творчества
Сюмсинский дом детского творчества Героический эпос народов мира. Понятие о героическом эпосе
Героический эпос народов мира. Понятие о героическом эпосе Мастер-класс ученика: Гиацинт.
Мастер-класс ученика: Гиацинт. Седативные средства
Седативные средства Грыжи. Классификация грыж
Грыжи. Классификация грыж Городская экологическая акция: Заповедные места родного края. г. Липецк
Городская экологическая акция: Заповедные места родного края. г. Липецк Мега галактический театр. Игровой урок-повторение для 1 класса по школьной программе
Мега галактический театр. Игровой урок-повторение для 1 класса по школьной программе Средства художественной выразительности речи
Средства художественной выразительности речи Презентация проекта Семь нот ведут нас за собой
Презентация проекта Семь нот ведут нас за собой Внимание младших школьников. Приемы привлечения и удержания внимания
Внимание младших школьников. Приемы привлечения и удержания внимания Нормы оценок
Нормы оценок Презентация научно-исследовательской работы Зубные пасты
Презентация научно-исследовательской работы Зубные пасты Принцип організації каналів передачі даних за допомогою супутникових засобів зв’язку
Принцип організації каналів передачі даних за допомогою супутникових засобів зв’язку Двоичное кодирование чисел в компьютере
Двоичное кодирование чисел в компьютере 20231124_vis_7_urok1
20231124_vis_7_urok1 Comparisons. Adjectives
Comparisons. Adjectives Плавление и кристаллизация
Плавление и кристаллизация Наше радио
Наше радио Начальные сведения о бетонах. Материалы для бетонов
Начальные сведения о бетонах. Материалы для бетонов Эпштейна-Барр вирусная инфекция. Алгоритм врача-педиатра
Эпштейна-Барр вирусная инфекция. Алгоритм врача-педиатра