Слайд 2

План лекции
1. Дерматиты и токсикодермии. Особенности патогенеза, клинической картины, диагностики
и лечения
2. Микозы
Этиология
-Патогенез
Клиника
Диагностика
Лечение
Слайд 3

Дерматиты – воспалительные заболевания кожи, возникающие в результате непосредственного воздействия на
нее агентов окружающей среды (физической, химической природы, растений и др.)
Токсикодермия – острое воспаление кожи и/или слизистых оболочек в результате действия аллергизирующего, токсического или токсико-аллергического агента, который попадает в организм с пищей, вводится парентерально, вдыхается
Слайд 4

Классификация дерматитов:
Простые (артифициальные)
Аллергические
Слайд 5

Особенности клиники
Простой контактный дерматит:
поражения локализуются строго в местах контакта с этиологическим
агентом
поражения имеют четкие границы
проявляются мономорфной сыпью (пятно, пузырь)
сопровождаются жжением и болью
выраженность клинических проявлений определяется силой, площадью и продолжительностью действия этиологического фактора
Аллергический дерматит:
высыпания возникают и на отдаленных участках кожи
отмечается склонность к полиморфизму (пятна, папулы, везикулы)
зуд в очаге
выраженность клинических проявлений определяется степенью сенсибилизации
Слайд 6
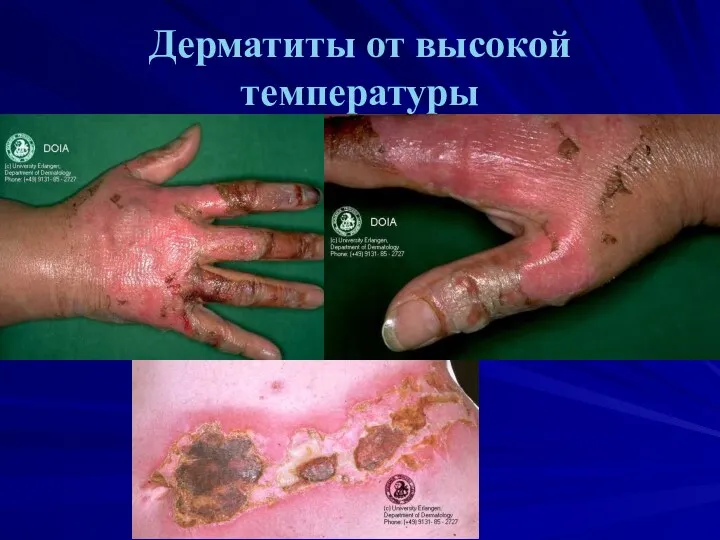
Дерматиты от высокой температуры
Слайд 7
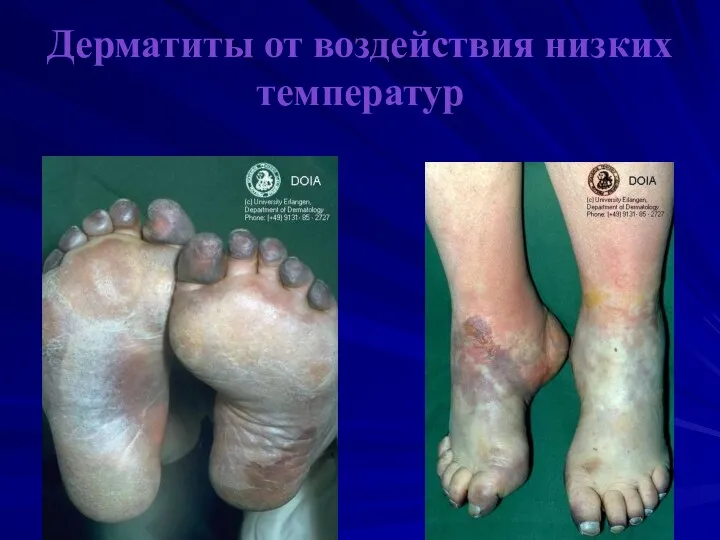
Дерматиты от воздействия низких температур
Слайд 8
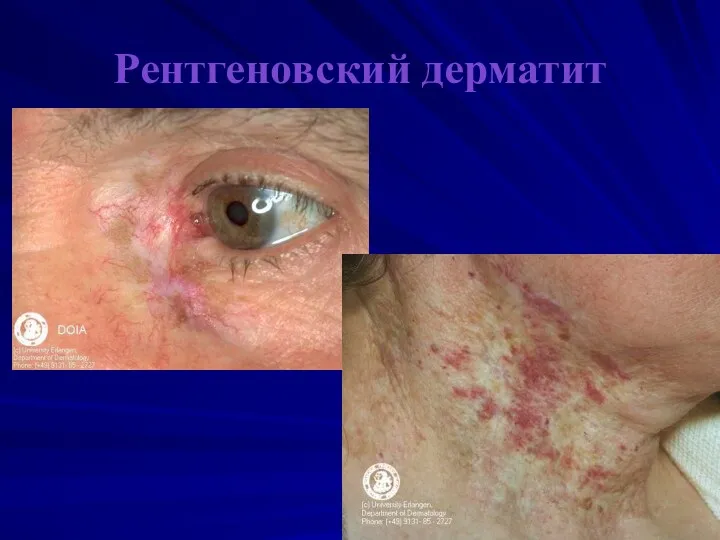
Слайд 9
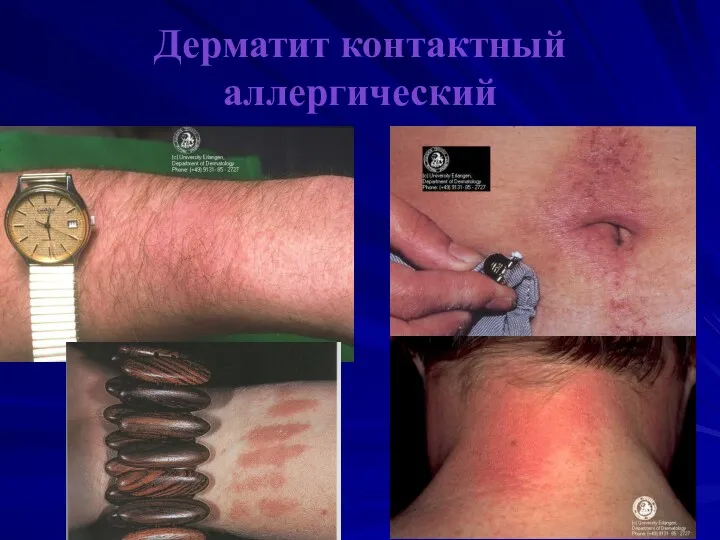
Дерматит контактный аллергический
Слайд 10
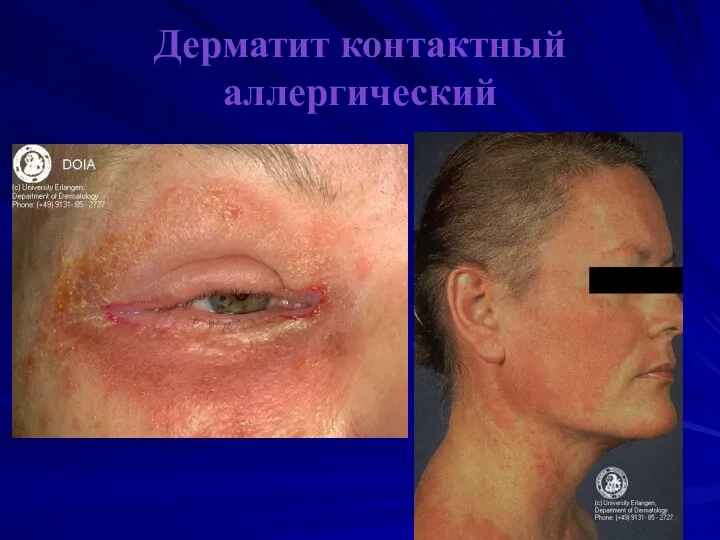
Дерматит контактный аллергический
Слайд 11

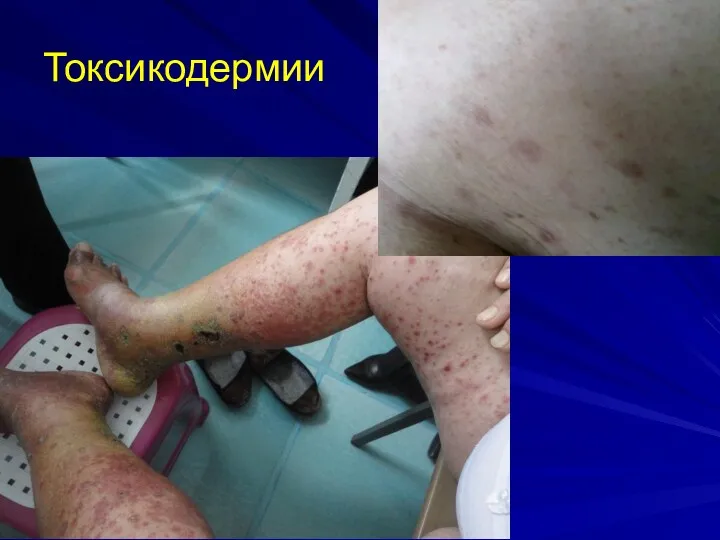
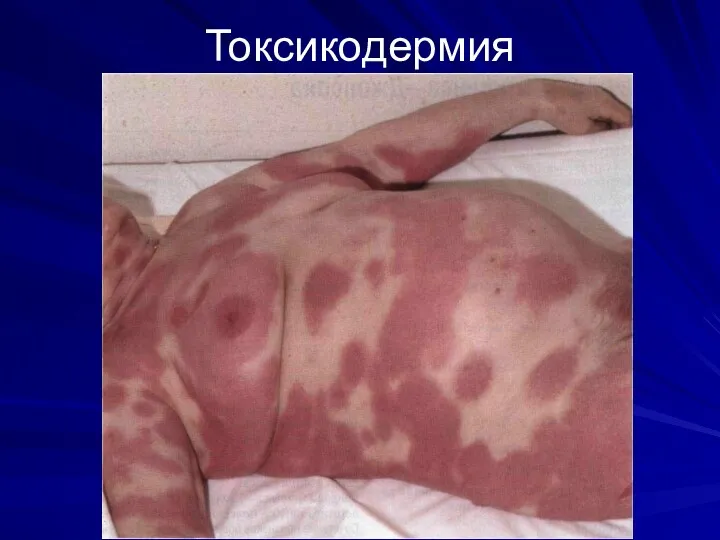
ТОКСИКОДЕРМИИ
Токсикодермия – это острое воспаление кожных покровов и слизистых в результате
действия эндогенного раздражителя
Основные этиологические факторы:
Лекарственные препараты
Пищевые вещества
Слайд 12

Клиника токсикодермий
Ранняя реакция может возникнуть через 2-3 суток после лечения
Поздняя –
у несенсибилизированных на 9 сутки
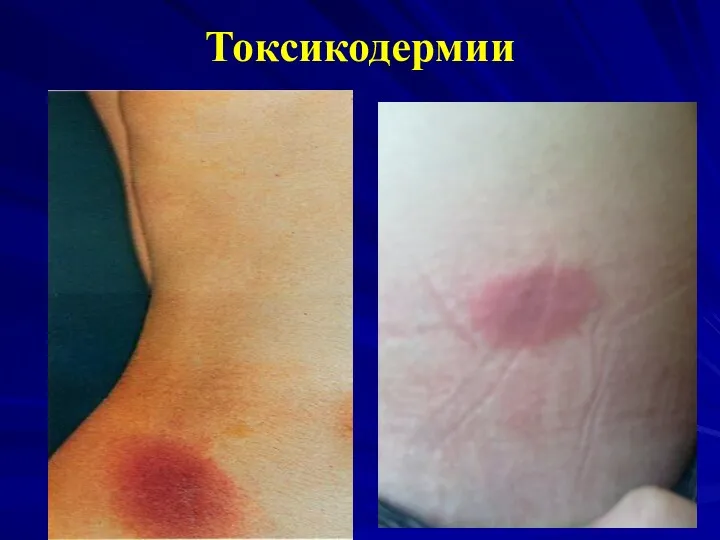
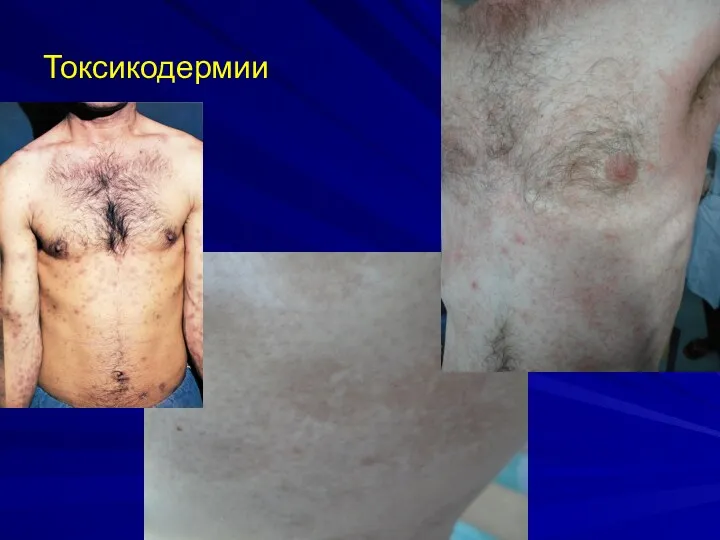
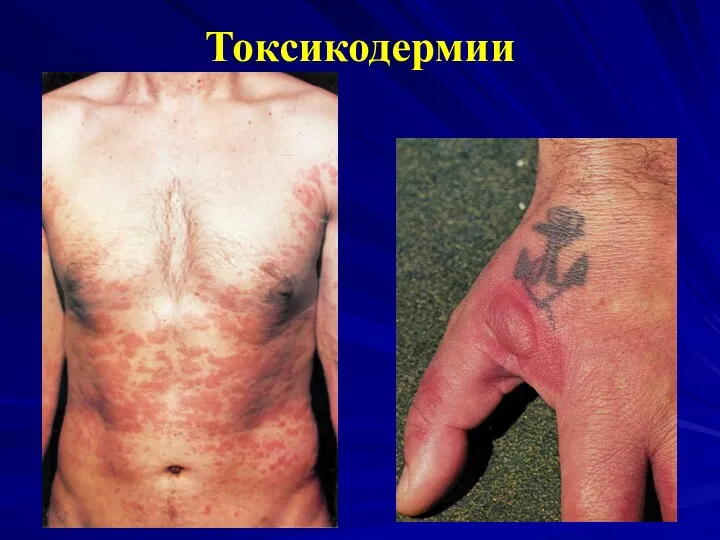
СЫПЬ: пятна или папулы от нескольких мм до 1 см в диаметре. Возможно развитие эксфолиативной эритродермии, особенно если препарат не отменен. Сыпь исчезая, оставляет после себя шелушение. Иногда – полиморфная экссудативная эритема. Цвет – ярко-красный, потом лиловый или коричневый
Сыпь сливающаяся, симметричная, локализация: туловище и конечности
Слайд 13

Клиника токсикодермий
Бывают фиксированные и распространенные формы
Фиксированная эритема
Скарлатиноподобная, коре- и краснухоподобная
сыпь
Крапивница
Экземоподобные высыпания
Васкулиты вплоть до молниеносной, некротической пурпуры
Йодисто-бромистые угри (йодо-,бромодерма)
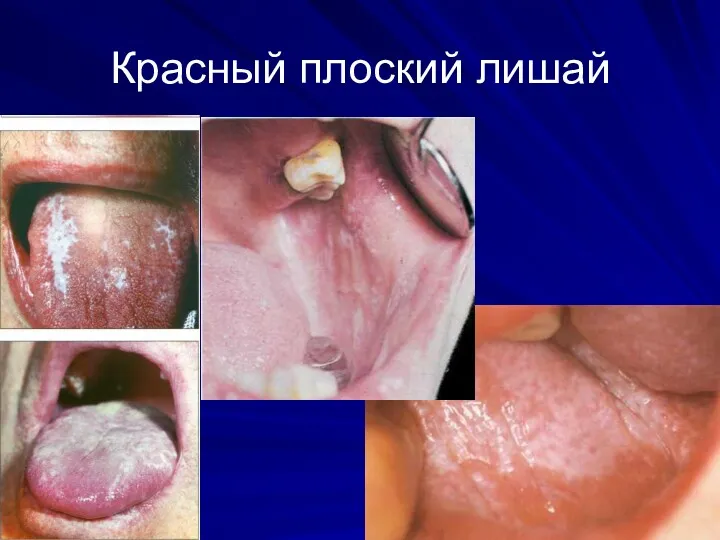
Красный плоский лишай
Многоформная экссудативная эритема
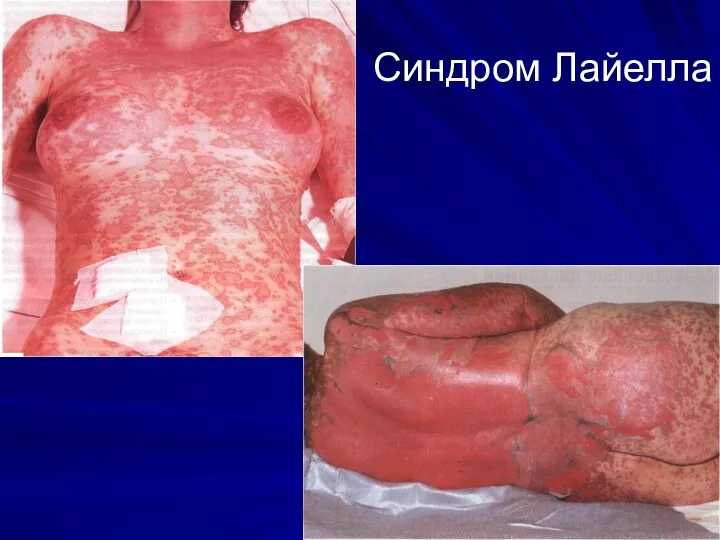
Острый эпидермальный некролиз
Слайд 14
Слайд 15
Слайд 16
Слайд 17
Слайд 18
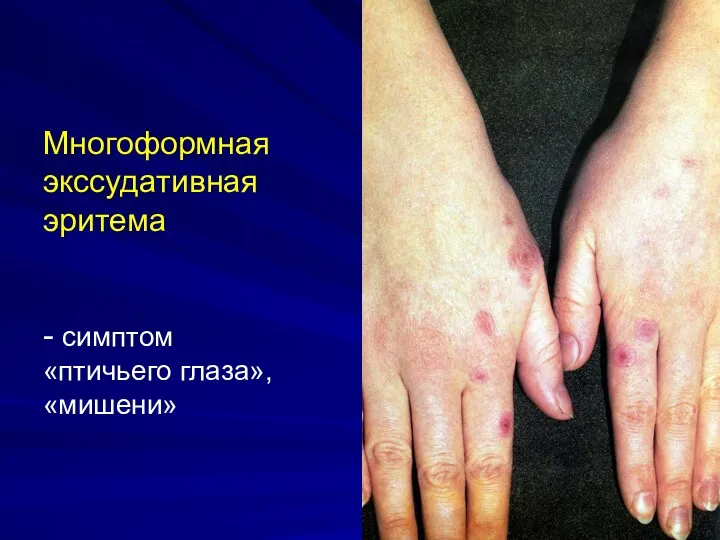
Многоформная экссудативная эритема
- симптом «птичьего глаза», «мишени»
Слайд 19
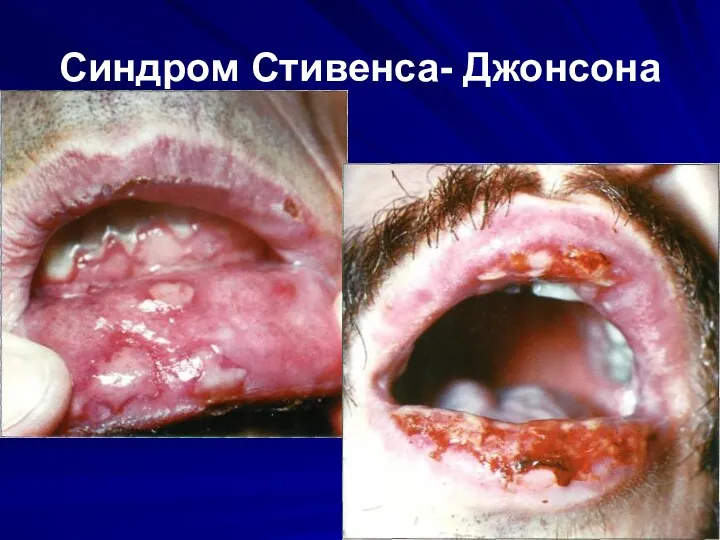
Синдром Стивенса- Джонсона
Слайд 20
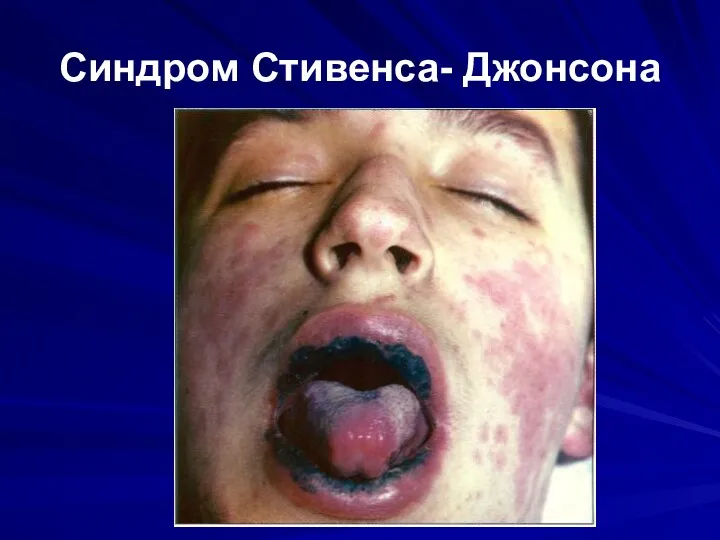
Синдром Стивенса- Джонсона
Слайд 21

Многоформная экссудативная эритема
Слайд 22
Слайд 23
Слайд 24

Экзема
Экзема – это хроническое рецидивирующее заболевание с островоспалительными симптомами, обусловленными серозным
воспалением эпидермиса и дермы.
Слайд 25
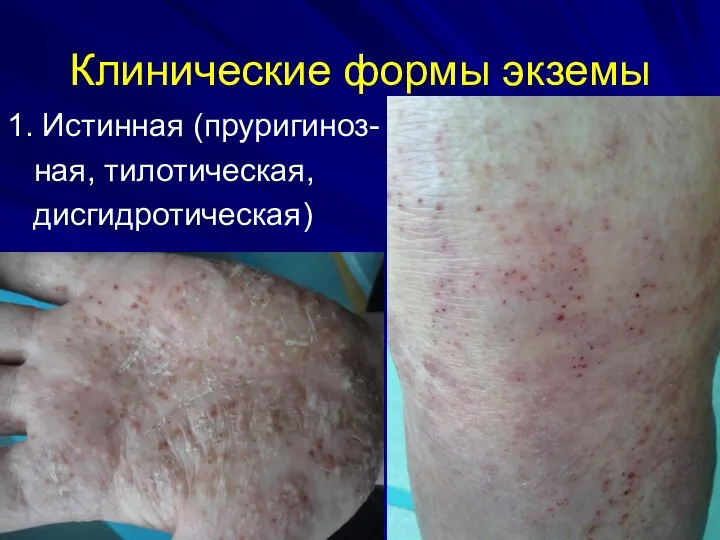
Клинические формы экземы
1. Истинная (пруригиноз-
ная, тилотическая,
дисгидротическая)
Слайд 26
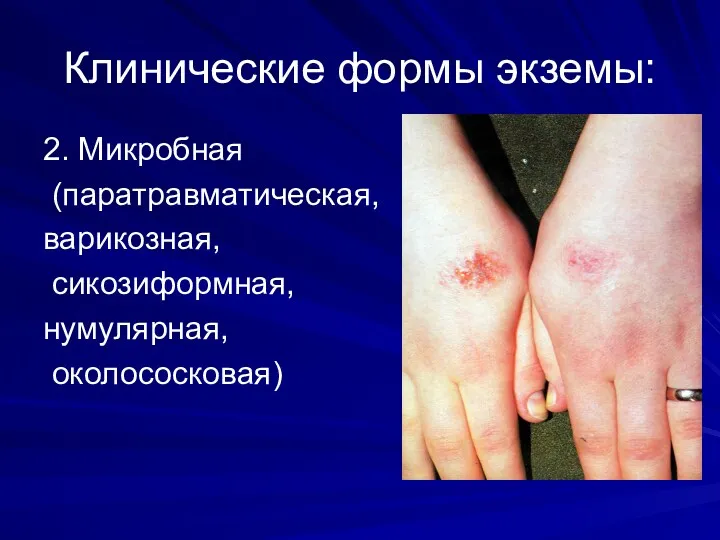
Клинические формы экземы:
2. Микробная
(паратравматическая,
варикозная,
сикозиформная,
нумулярная,
околососковая)
Слайд 27
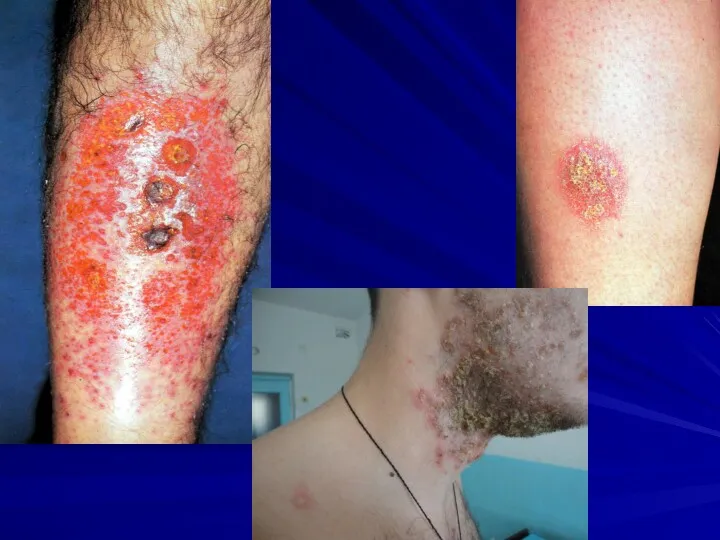
Слайд 28
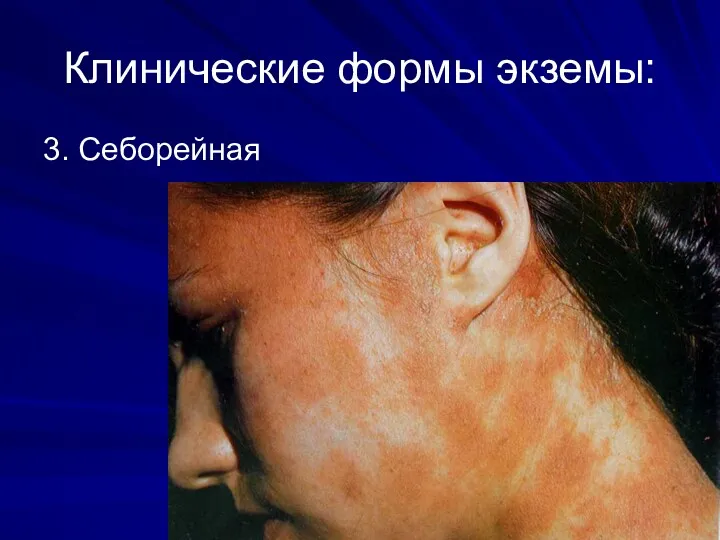
Клинические формы экземы:
3. Себорейная
Слайд 29
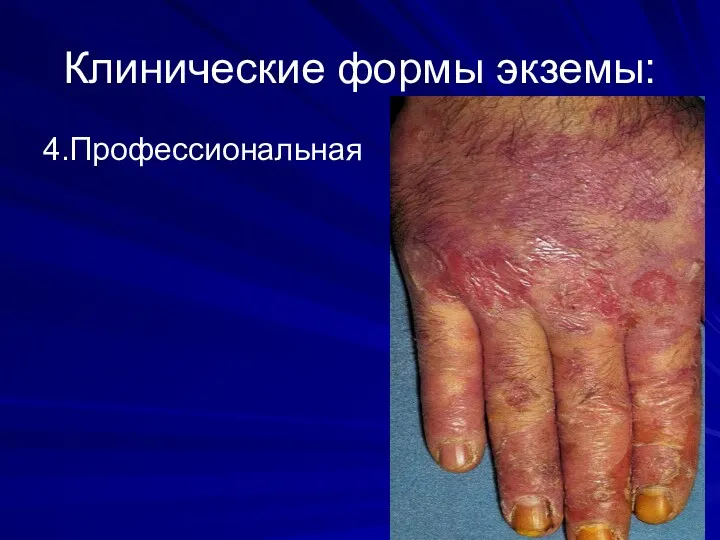
Клинические формы экземы:
4.Профессиональная
Слайд 30
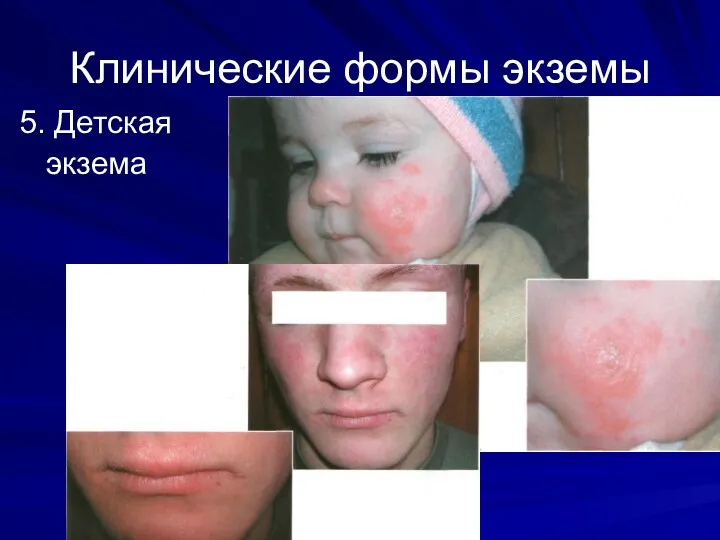
Клинические формы экземы
5. Детская
экзема
Слайд 31
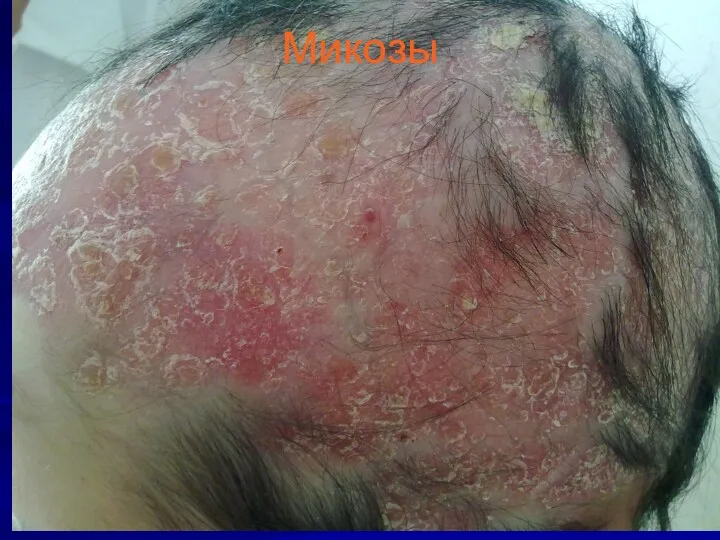
Слайд 32

Слайд 33

Дерматомикозы – заболевания , вызываемые различными видами и родами грибов, поражающими
слизистые оболочки, гладкую кожу и ее придатки – волосы и ногти.
Слайд 34

Разноцветный (отрубевидный) лишай, малассезиоз
Возбудитель – Pityrosporum orbiculare, ovale, Malassezia furfur.
Патогенез:
повышенная потливость, себорея, химический состав пота и кожного сала, сниженное физиологическое шелушение .
3 основные клинические формы:
-пятнисто-шелушащаяся
-фолликулярная
-инвертная
Слайд 35

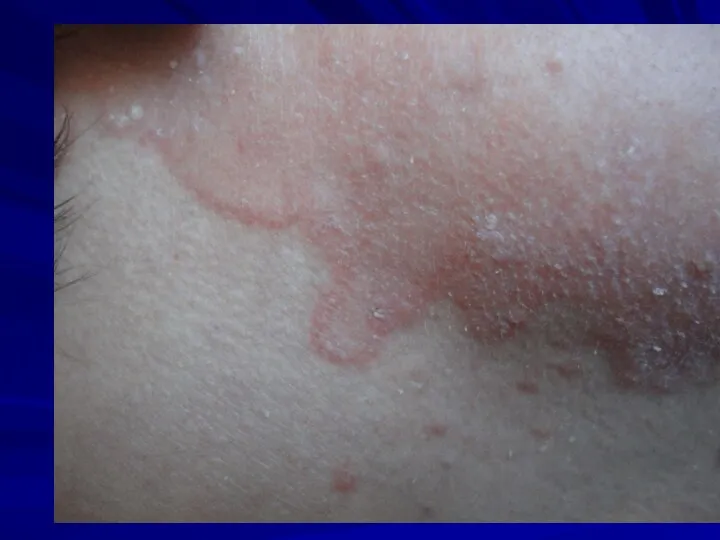
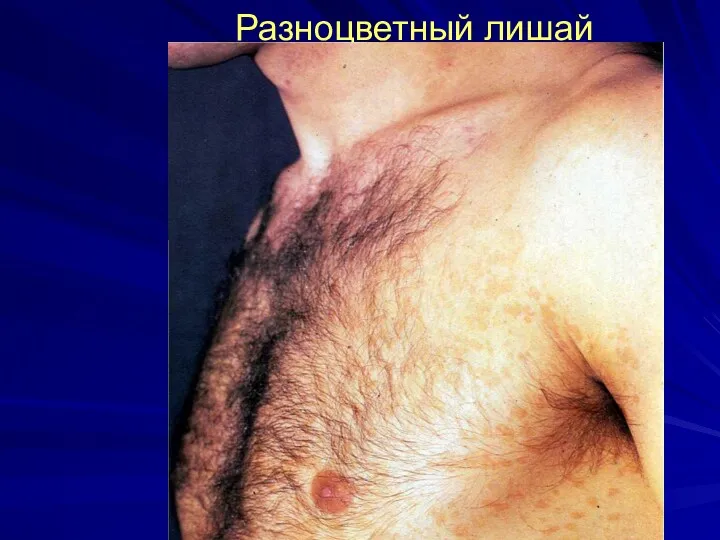
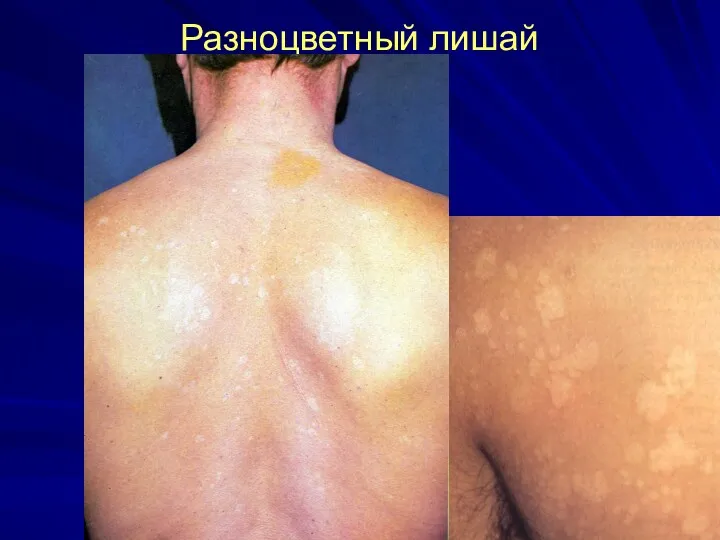
Разноцветный лишай (малассезиоз).
Диагностика.
Клиника: желтовато-коричнево-розовые невоспалительные пятна, которые располагаются вокруг волосяных фолликулов,
преимущественно на коже шеи, груди, спины, живота. Часто - на волосистой части головы, но без поражения волос.
Шелушение пятен при поскабливании
(симптом «стружки» Бенье).
Йодная проба Бальцера положительная.
Свечение под лампой Вуда.
Микроскопия: псевдомицелий, клетки гриба в виде «рогатки и винограда», «спагетти и мясных шариков».
Слайд 36
Слайд 37
Слайд 38
Слайд 39

Разноцветный (отрубевидный) лишай
Лечение:
1.наружное:
-кератолитические (5%резорцин, салициловая кислота)
-фунгицидные средства
2. Прием системных антимикотиков (кетоконазол,
итраконазол) в течение 2 недель.
3. В целях профилактики – шампуни с антимикотиками (низорал, себипрокс, кето плюс).
Слайд 40

Классификация дерматофитий по МКБ X
1. Микоз волосистой части головы (Tinea capitis).
2.
Микоз области роста бороды и усов (Tinea barbae).
3. Микоз гладкой кожи (Tinea corporis).
4. Микоз крупных складок (Tinea cruris).
5. Микоз кистей и стоп (Tinea pedis et manus).
6. Микоз ногтей - онихомикоз (Tinea unguium).
Слайд 41

Дерматофитии.
Микоз гладкой кожи.
Трихофития
Микроспория
Фавус
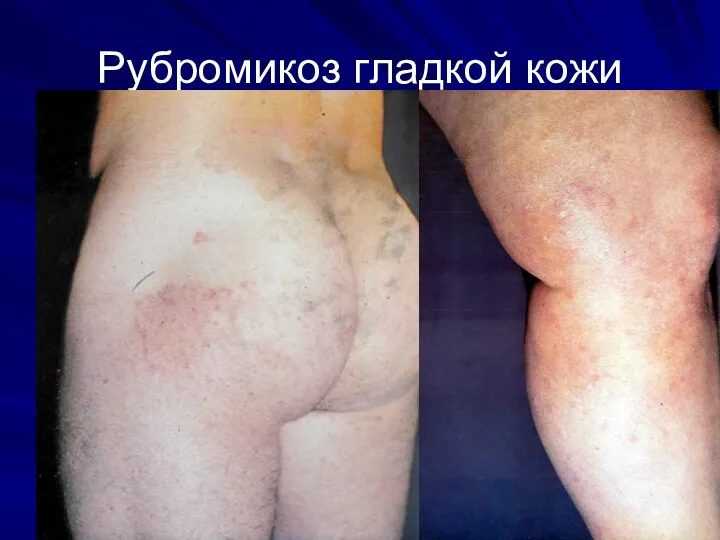
Рубромикоз
Слайд 42
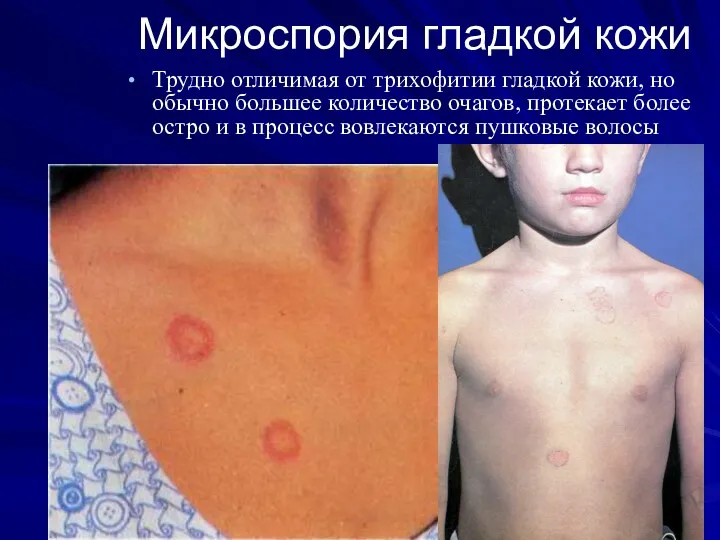
Микроспория гладкой кожи
Трудно отличимая от трихофитии гладкой кожи, но обычно большее
количество очагов, протекает более остро и в процесс вовлекаются пушковые волосы
Слайд 43
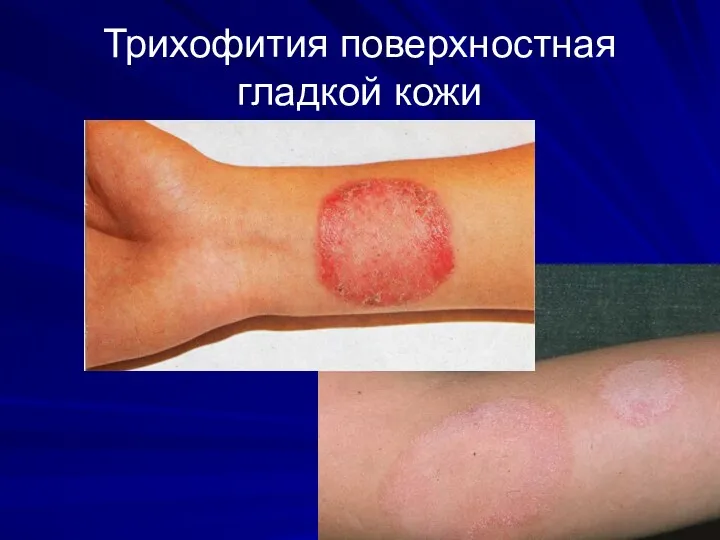
Трихофития поверхностная гладкой кожи
Слайд 44
Слайд 45
Слайд 46
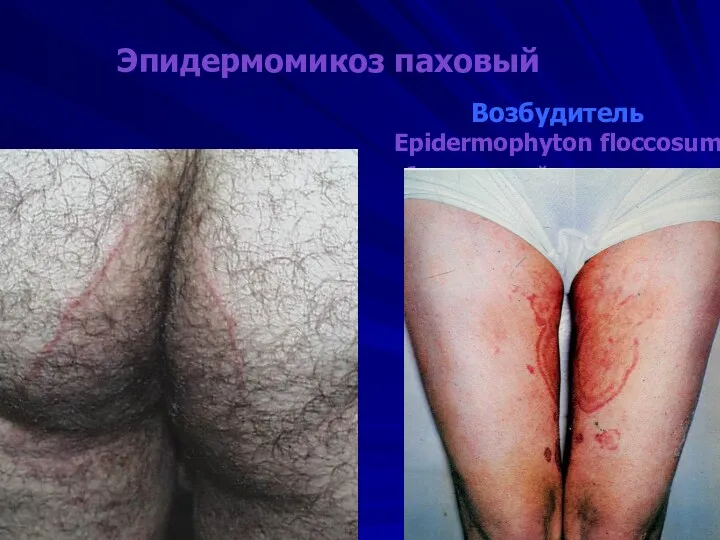
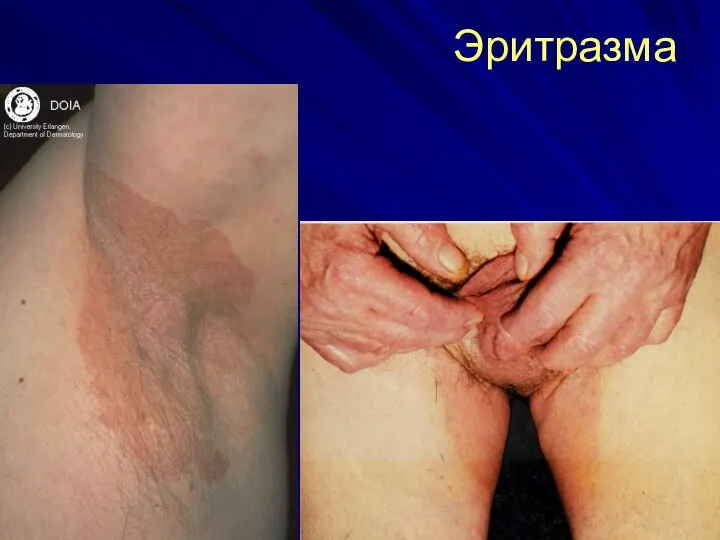
Эпидермомикоз паховый
Возбудитель Epidermophyton floccosum
биологический хозяин- человек
Слайд 47

Микозы с поражением волосистой части головы
Трихофития
Микроспория
Фавус
Слайд 48

Трихофития поверхностная волосистой части головы
Возбудитель – Tr. tonsurans, violaceum. Оба –
типа endothrix.
Различают мелко-(диаметром до 1 см) и крупноочаговую формы. Очаги множественные, с неровными, нечеткими границами, без резких воспалительных явлений, незначительное шелушение в очаге. Волосы обломаны не все, т.е. разреженные, на уровне кожи («пеньки», запятые) или на 1-2 мм над уровнем кожи, может быть – «black dot» - «черноточечная трихофития». Переход в хроническую трихофитию у женщин.
Слайд 49

Микроспория волосистой части головы
Возбудитель – M.canis (зооантропофильная), M.ferrugineum (антропофильная).
На голове появляются
единичные крупные (до 3-5 см)(зооантропофильный вариант) или 1 крупный и несколько мелких вокруг него(антропофильный), чаще резко отграниченные очаги округлой формы, покрытые белесоватыми чешуйками.
Поражение волос в очагах сплошное, волосы обломаны на высоте 5-8 мм («стригущий лишай»), у основания окружены белым чехлом – спорами гриба, которые как муфта окружают пораженный волос.
Основной метод исследования – люминесцентный, микроскопия.
Слайд 50
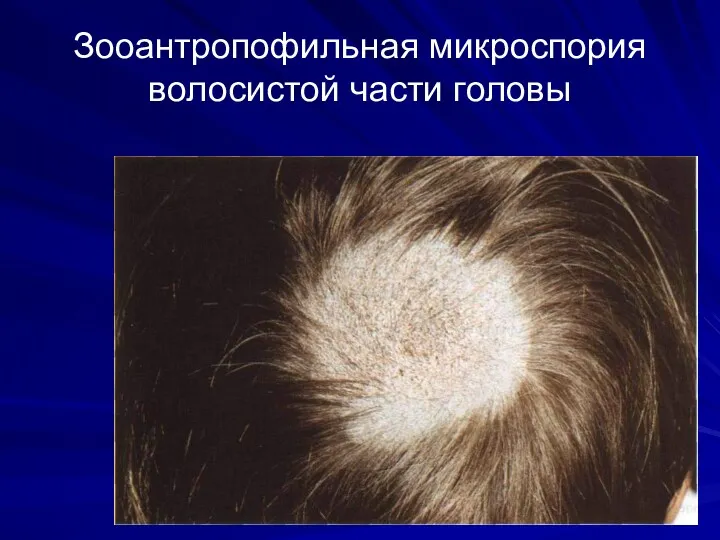
Зооантропофильная микроспория волосистой части головы
Слайд 51

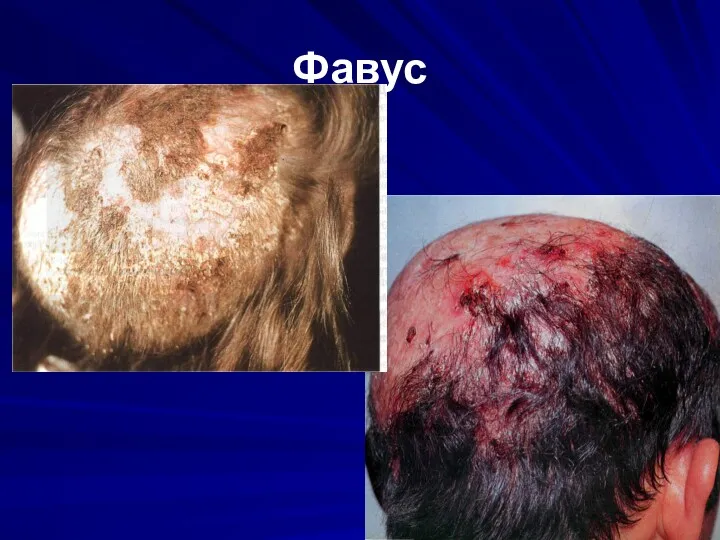
Фавус
Формы:
скутулярная (скутулы – охряно-желтые корки с вдавлением в центре, аторфичные волосы,
рубцы, «амбарный» запах)
импетигинозная – гнойные корки, атрофичные волосы, атрофичные рубцы
сквамозная – обильное шелушение, атрофичные волосы, рубцы
Слайд 52
Слайд 53
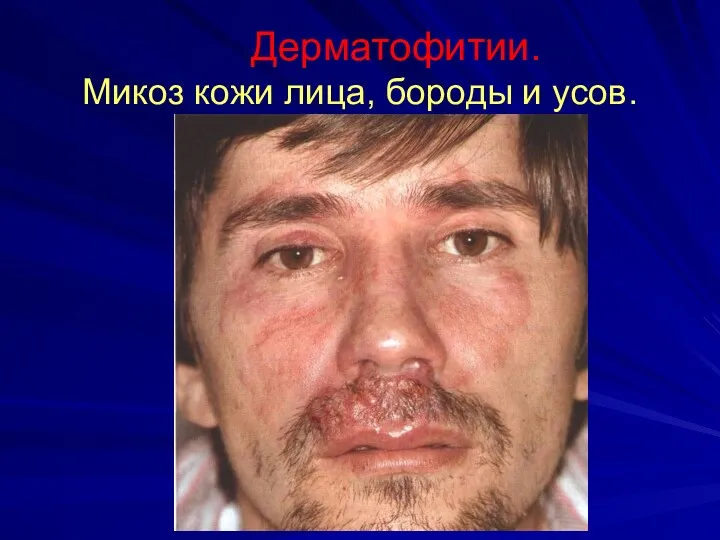
Дерматофитии.
Микоз кожи лица, бороды и усов.
Слайд 54
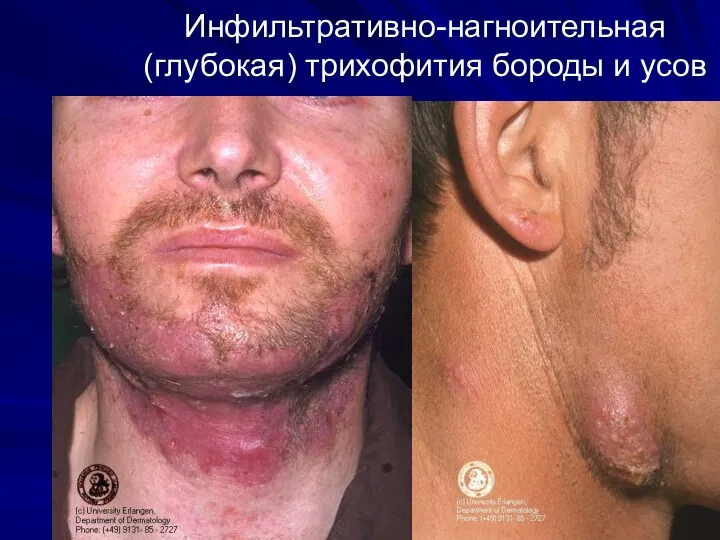
Инфильтративно-нагноительная (глубокая) трихофития бороды и усов
Слайд 55

Дерматофитии.
Микоз стоп и кистей.
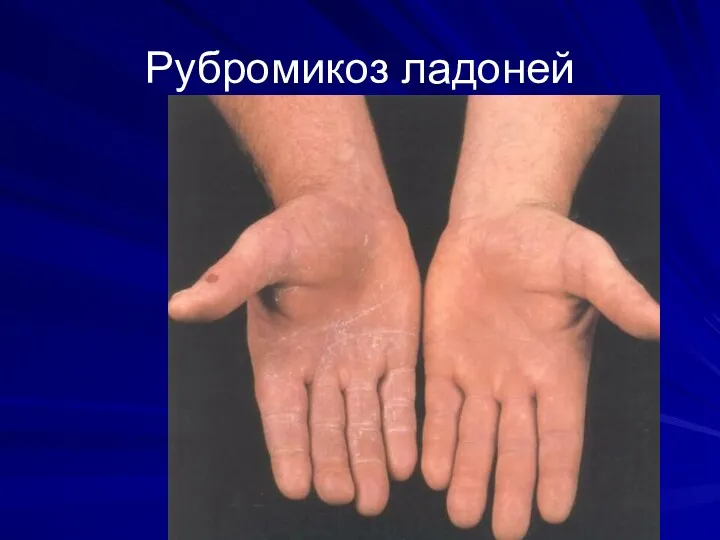
Возбудитель – Trichophyton rubrum, mentagrophytes var.interdigitale.
Источник –
больной или его предметы
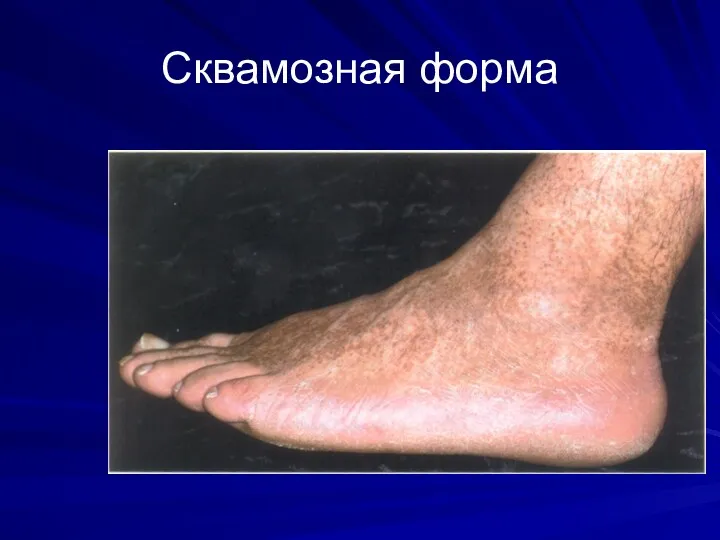
Формы:
-сквамозная
(сквамозно-гиперкератотическая)
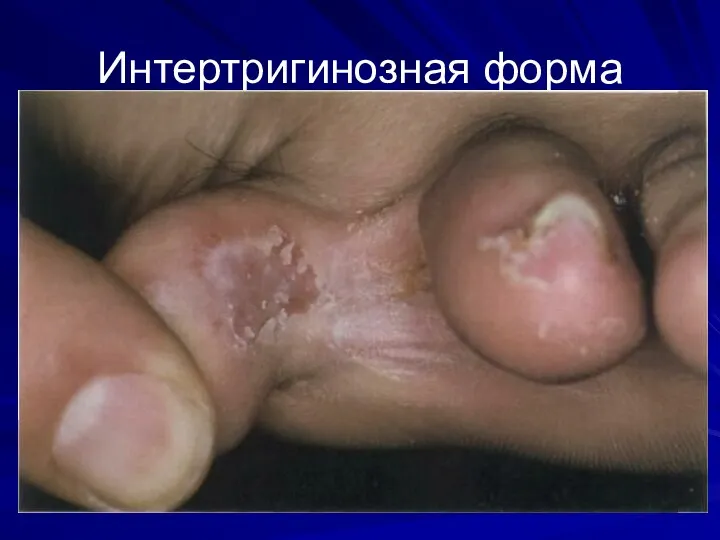
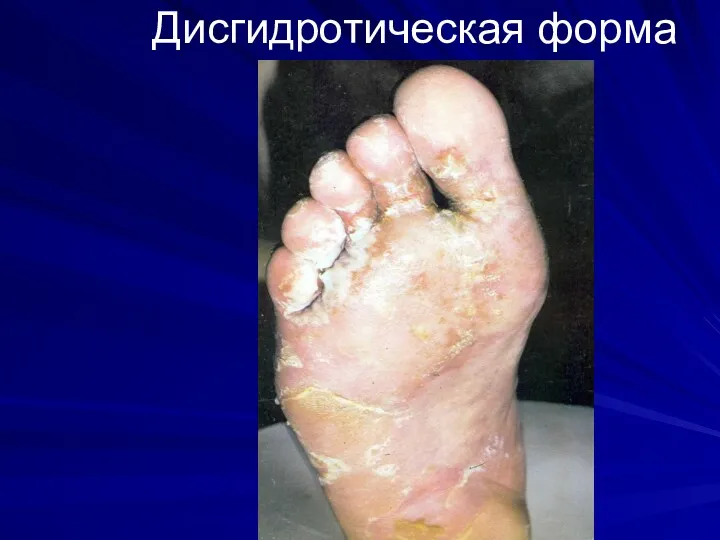
-интертригинозная – «стопа атлета»
-дисгидротическая
-острая
Слайд 56
Слайд 57
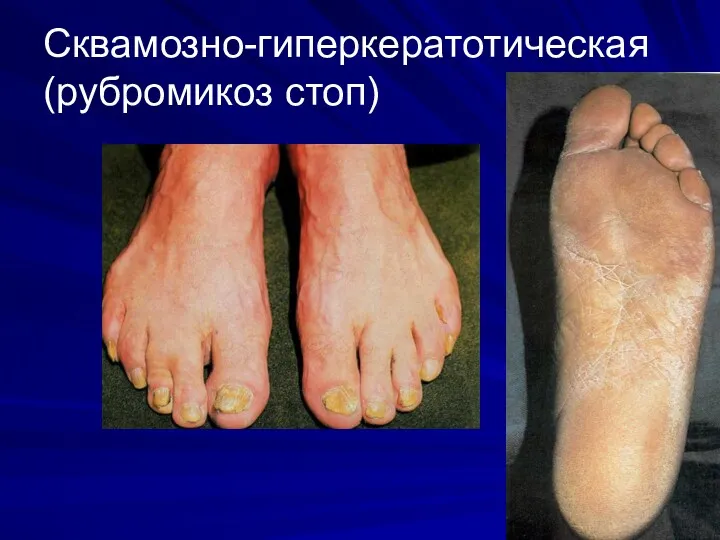
Сквамозно-гиперкератотическая (рубромикоз стоп)
Слайд 58
Слайд 59
Слайд 60
Слайд 61

Дерматофитии.
Онихомикоз.
Формы:
-дистальный (дистально-латеральный)
-проксимальный
-тотальный
-поверхностный
Слайд 62
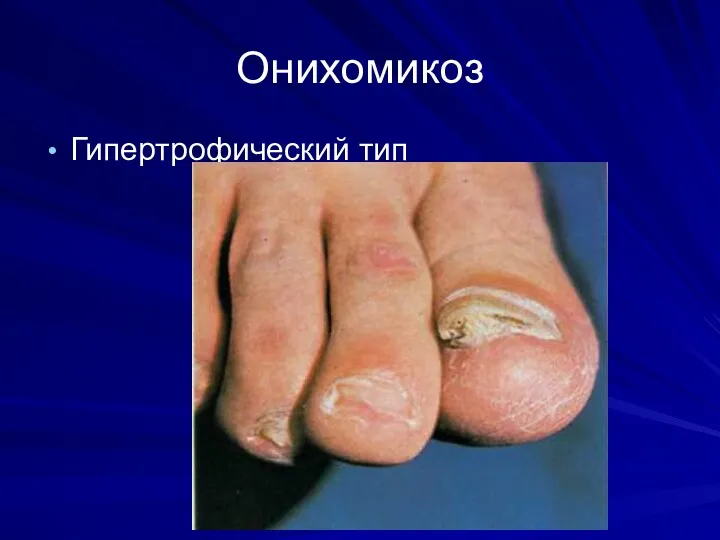
Онихомикоз
Гипертрофический тип
Слайд 63
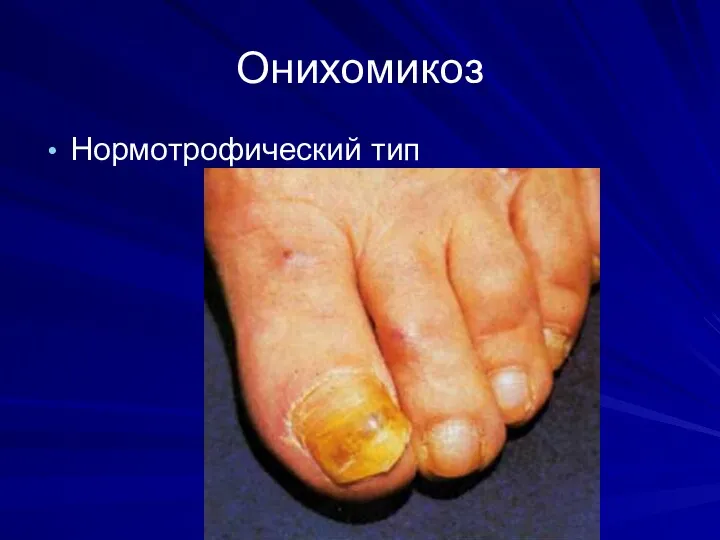
Онихомикоз
Нормотрофический тип
Слайд 64
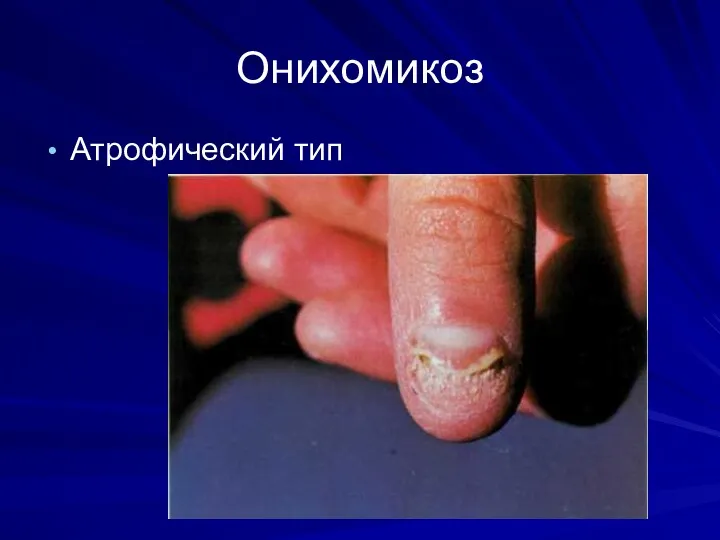
Онихомикоз
Атрофический тип
Слайд 65

Кандидоз
- патологический процесс, основу которого составляет избыточный рост
Candida
Первично в желудочно-кишечном тракте и вторично – в других областях (на слизистых оболочках гениталий , ротовой полости , органов дыхания , в паренхиматозных органах).
Слайд 66
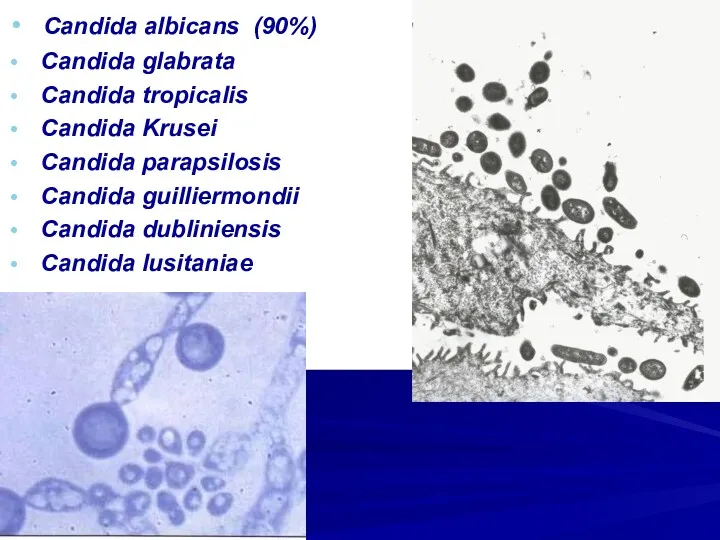
Candida albicans (90%)
Candida glabrata
Candida tropicalis
Candida Krusei
Candida
parapsilosis
Candida guilliermondii
Candida dubliniensis
Candida lusitaniae
Слайд 67

Эпидемиология кандидоза
Грибы рода Candida – компонент микрофлоры, симбионтной для человека
У 10-15%
населения , не имеющих клинических проявлений , Candida непостоянно выявляются в полости рта
У 65-80% - в содержимом кишечника
По современным представлениям , в нормальных условиях, основным «местом обитания» Candida spp. в организме человека является кишечник
Слайд 68

Факторы вирулентности Candida
Адгезивность к эпителиальным клеткам
Протеазы и гликозидазы
Способность к быстрому образованию
нитей псевдомицелия
Эндотоксин
Олигосахариды клеточной стенки
Перфоративный орган
Слайд 69

Факторы риска кандидоза
Генетически детерминированные иммунодефицитные состояния
«Физиологические» иммунодефицитные состояния, включая беременность
СПИД
Сахарный диабет
, заболевания щитовидной железы,ожирение
Терапия антибактериальными средствами, иммуносупрессорами и глюкокортикостероидами
Оральная контрацепция
Слайд 70

Факторы риска кандидоза
Вирусные , бактериальные и протозойные инфекции слизистых оболочек (микст
– инфекции)
«Истощающие» заболевания (алкоголизм, рак, ожоги, стрессы, цирроз печени, анемия, дисбактериоз и т.п.)
Состояние после пересадки органов и тканей
Хирургические вмешательства ,травмы
Слайд 71

Факторы защиты
Барьерная функция кожи и слизистых оболочек
Гуморальный иммунитет
Клеточный иммунитет
Слайд 72
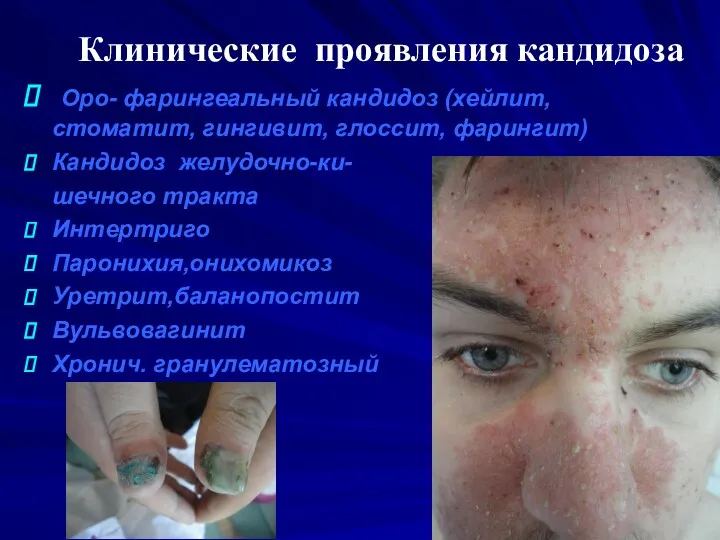
Клинические проявления кандидоза
Оро- фарингеальный кандидоз (хейлит, стоматит, гингивит, глоссит, фарингит)
Кандидоз
желудочно-ки-
шечного тракта
Интертриго
Паронихия,онихомикоз
Уретрит,баланопостит
Вульвовагинит
Хронич. гранулематозный
Слайд 73
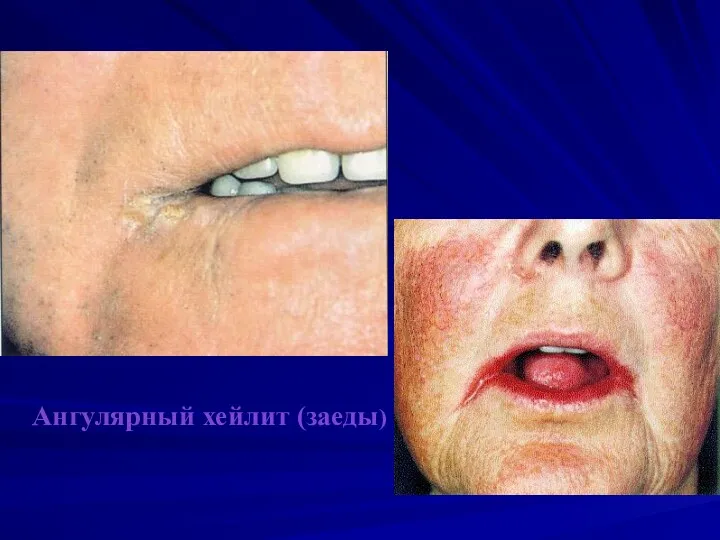
Ангулярный хейлит (заеды)
Слайд 74
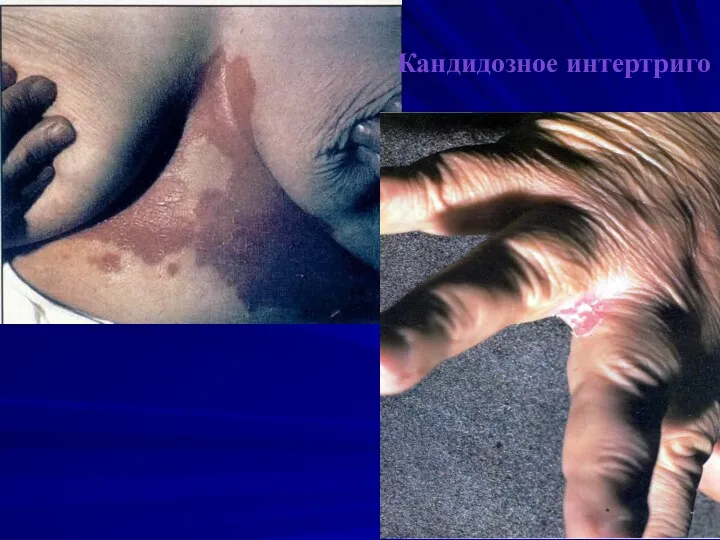
Слайд 75
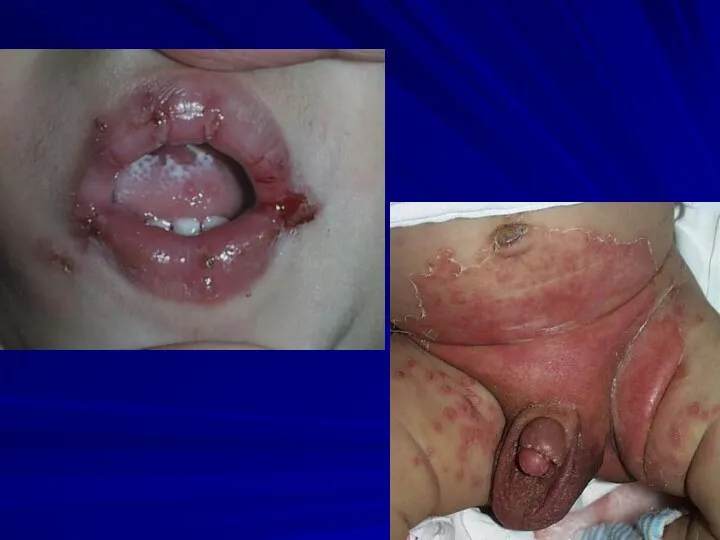
Слайд 76

Кандидоз оро-фарингеальный
По течению кандидозы слизистой оболочки полости рта подразделяют на:
-острый (псевдомембранозный и атро-фический)
- хронический (гиперпластический и атрофический).
Слайд 77
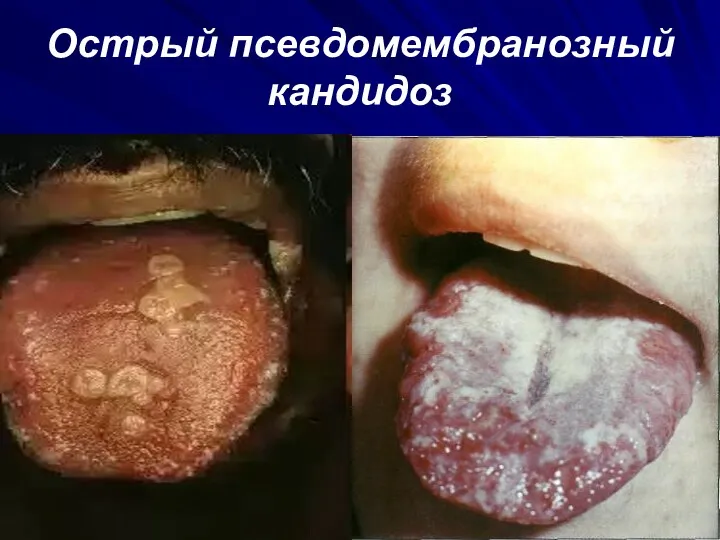
Острый псевдомембранозный кандидоз
Слайд 78
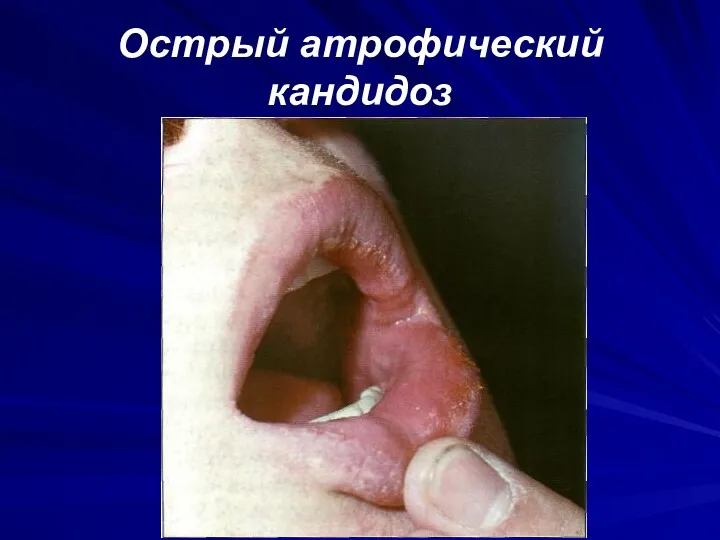
Острый атрофический кандидоз
Слайд 79
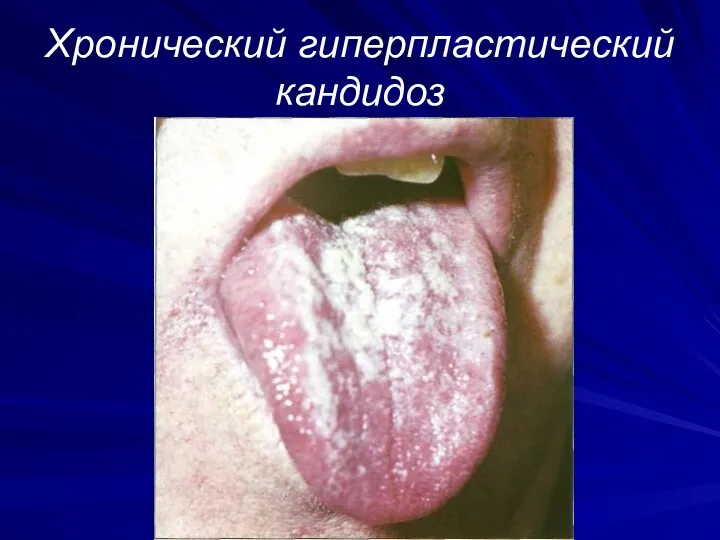
Хронический гиперпластический кандидоз
Слайд 80
Слайд 81
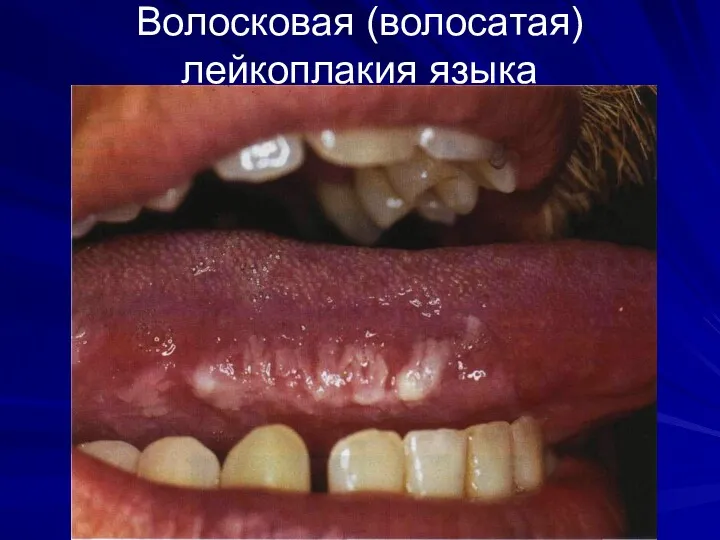
Волосковая (волосатая) лейкоплакия языка
Слайд 82

Диагностика кандидоза
Клиническая картина
Микроскопия патологического материала из очага
Получение культуры
дрожжевого гриба
ИФА, ПЦР

















































































 Болезни почек и мочевыводящих путей у пациентов пожилого и старческого возраста
Болезни почек и мочевыводящих путей у пациентов пожилого и старческого возраста Науқастың операция алдындағы дайындалуы. Анестезия техникасы, бет жақ операциядағы тыныс демалуының прфилактикасы
Науқастың операция алдындағы дайындалуы. Анестезия техникасы, бет жақ операциядағы тыныс демалуының прфилактикасы Влияние биоритмов на проявления действия лекарственных средств. Понятие о хронофармокологии
Влияние биоритмов на проявления действия лекарственных средств. Понятие о хронофармокологии Наркотики и их пагубное влияние на организм
Наркотики и их пагубное влияние на организм Для тех, кто готовиться стать мамой
Для тех, кто готовиться стать мамой Проявления на слизистой полости рта специфических инфекций
Проявления на слизистой полости рта специфических инфекций Использование имплантатов в стоматологии, кардиологии
Использование имплантатов в стоматологии, кардиологии Eating well and feeling good
Eating well and feeling good Заболевания вен нижних конечностей
Заболевания вен нижних конечностей Методы исследования жевательного аппарата
Методы исследования жевательного аппарата Схема истории болезни
Схема истории болезни Fevers
Fevers Принципы лечения суставов
Принципы лечения суставов Периферическая нервная система. Функции, симптомы поражения и методы исследовния 12 пар ЧМН, спинно-мозговых нервов
Периферическая нервная система. Функции, симптомы поражения и методы исследовния 12 пар ЧМН, спинно-мозговых нервов Внезапная коронарная смерть
Внезапная коронарная смерть Невротические и соматоформные расстройства
Невротические и соматоформные расстройства Исключение острой хирургической патологии при остром животе у женщин
Исключение острой хирургической патологии при остром животе у женщин Альтернирующие синдромы
Альтернирующие синдромы Рецидивирующий респираторный папилломатоз гортани
Рецидивирующий респираторный папилломатоз гортани Защита от солнца
Защита от солнца Аэробные и анаэробные возможности организма. Методики их определения
Аэробные и анаэробные возможности организма. Методики их определения Электронная физминутка для глаз. Посмотри вокруг
Электронная физминутка для глаз. Посмотри вокруг Основные инфекционные заболевания и их профилактика
Основные инфекционные заболевания и их профилактика Кардиотонические средства (КС)
Кардиотонические средства (КС) Внутриутробное воспитание малыша
Внутриутробное воспитание малыша Правила оказание первой медицинской помощи. Кровотечения
Правила оказание первой медицинской помощи. Кровотечения Хеликобактерии
Хеликобактерии Забрюшинное пространство
Забрюшинное пространство