Содержание
- 2. Патология периферической нервной системы при сахарном диабете хорошо изучена, однако нельзя сказать того же о поражениях
- 3. В классическом определении ДЭ причиной её развития служат: Микроангиопатии Нарушается проницаемость и структура стенок мелких сосудов.
- 4. 2. Метаболические нарушения. Головной мозг НЕ является инсулинзависимой тканью - для поглощения глюкозы ему инсулин не
- 5. Предрасполагающие факторы Пожилой возраст Повышенный индекс массы тела Нарушения липидного обмена и атеросклероз Стойкий повышенный уровень
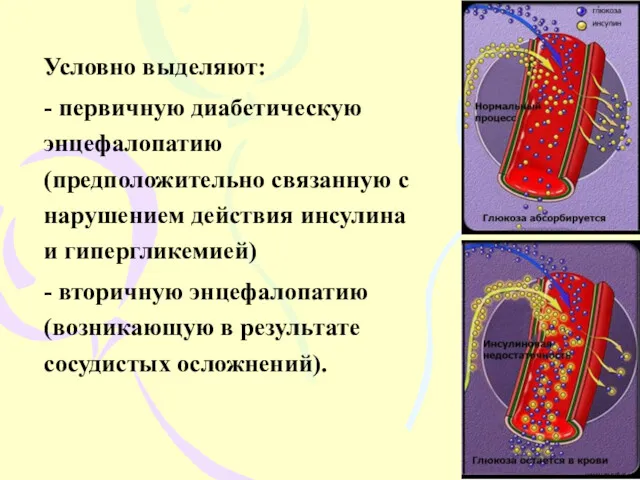
- 6. Условно выделяют: - первичную диабетическую энцефалопатию (предположительно связанную с нарушением действия инсулина и гипергликемией) - вторичную
- 7. Не существует специфических симптомов, которые характерны только для диабетической энцефалопатии. Сходные признаки болезни можно наблюдать у
- 8. Можно выделить следующие симптомокомплексы, которые имеют место при диабетической энцефалопатии : неврозоподобные состояния; органическая неврологическая симптоматика.
- 9. Неврозоподобные состояния Развитие неврозоподобных расстройств в первую очередь связано с этапами нестойкой (нестабильной) адаптации пациентов вследствие
- 10. Неврозоподобные состояния Неврозоподобные состояния проявляются: астеническим, обсессивно-фобическим, истерическим синдромами. Их клиническая картина отличается значительным полиморфизмом, при
- 11. 1. Астенический синдром Этот синдром встречается при СД наиболее часто. Он проявляется общей слабостью и повышенной
- 12. 2. Обсессивно-фобический синдром Он характеризуется возникновением у больных навязчивых мыслей и страхов развития осложнений сахарного диабета:
- 13. 3. Истерический синдром При истерическом синдроме обращает внимание выраженная диссоциация между обилием жалоб и скудными объективными
- 14. На течение заболевания наибольшее влияние оказывают гипогликемические эпизоды. Также развитию очаговой симптоматики способствует более раннее развитие
- 15. Когнитивные нарушения Особенностью нейропсихологического профиля у пациентов с СД является преобладание нейродинамических и регуляторных нарушений. В
- 16. 1. Гипергликемия Корреляция между когнитивной дисфункцией и степенью гипергликемии свидетельствует, что это метаболическое отклонение может быть
- 17. 2. Гипогликемия Это один из важнейших факторов, способствующих снижению внимания и скорости психомоторных процессов. Наличие эпизодов
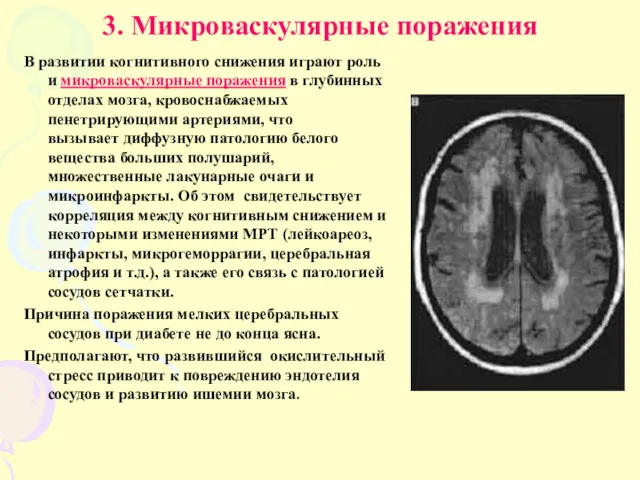
- 18. 3. Микроваскулярные поражения В развитии когнитивного снижения играют роль и микроваскулярные поражения в глубинных отделах мозга,
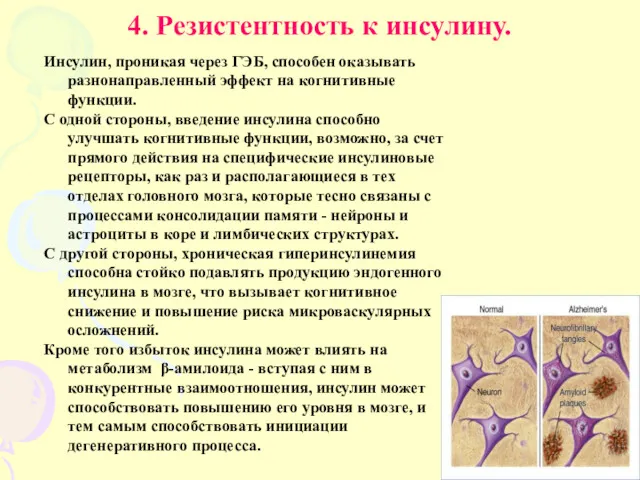
- 19. 4. Резистентность к инсулину. Инсулин, проникая через ГЭБ, способен оказывать разнонаправленный эффект на когнитивные функции. С
- 20. Парадокс, связанный с инсулинорезистентностью Вместе с тем, в ряде клинических и патоморфологических исследованиях показано, что уже
- 21. Другие факторы, способствующие когнитивному снижению у пациентов с СД Развитию когнитивного снижения могут способствовать и другие
- 22. Несмотря на то, что когнитивный дефект у больных СД чаще всего бывает умеренным, но у пациентов
- 23. Лечение Контроль за адекватным уровнем сахара в крови - при успешном контроле гипергликемии выраженность когнитивных нарушений
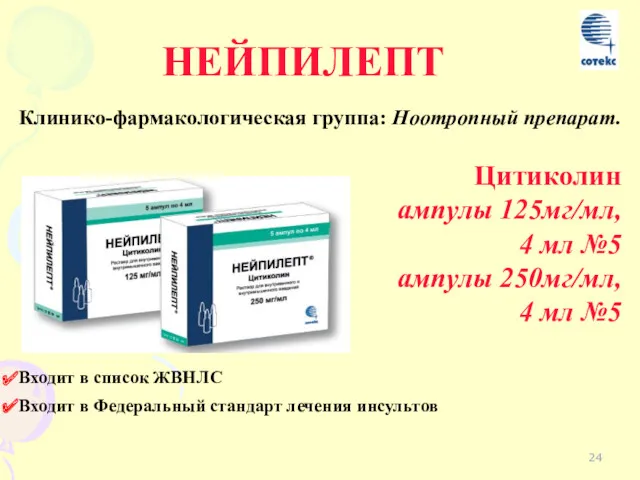
- 24. НЕЙПИЛЕПТ Цитиколин ампулы 125мг/мл, 4 мл №5 ампулы 250мг/мл, 4 мл №5 Входит в список ЖВНЛС
- 25. ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
- 26. Режим дозирования
- 28. Центральный холиностимулятор: улучшает кровоток и усиливает метаболические процессы в центральной нервной системе, активирует ретикулярную формацию увеличивает
- 29. Центральный холиностимулятор: оказывает положительное влияние на познавательные и поведенческие реакции больных оказывает профилактическое и корригирующее действие
- 30. Показания Расстройства памяти, внимания; Деменция. Противопоказания Повышенная чувствительность к препарату; Острая стадия геморрагического инсульта. Раствор для
- 31. Способ применения и дозы Инъекции Внутривенно капельно или медленно в разведении или внутримышечно по 1000 мг
- 33. Нейрокс Раствор для внутримышечного и внутривенного введения 100 мг/2 мл. № 10 250 мг/ 5 мл.
- 34. Механизм действия Нейрокса Улучшает кровоток, ограничивает зону ишемического повреждения и стимулирует репаративные процессы. Улучшает реологические свойства
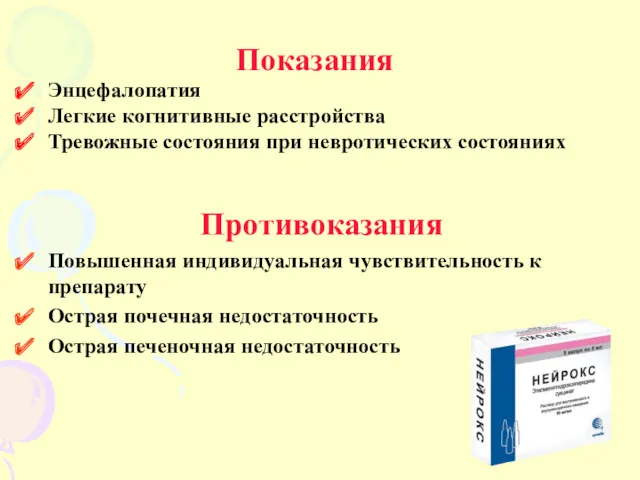
- 35. Показания Энцефалопатия Легкие когнитивные расстройства Тревожные состояния при невротических состояниях Противоказания Повышенная индивидуальная чувствительность к препарату
- 36. Способ применения и дозы Внутримышечно и внутривенно (струйно или капельно). Начинают лечение с дозы 50-100 мг
- 37. Берлитион ампулы по 300 ЕД (12 мл) № 5 Берлитион ампулы по 600 ЕД (24 мл)
- 40. Схемы применения препарата Берлититон I этап 2-4 недели по 600 мг в сутки в/в капельно (2
- 43. Скачать презентацию

































 Стоматологиядағы кірісулер кезіндегі шұғыл көмек
Стоматологиядағы кірісулер кезіндегі шұғыл көмек Половое воспитание. Инфекции, передаваемые половым путём. 9 класс
Половое воспитание. Инфекции, передаваемые половым путём. 9 класс Көпіршікті дерматоздар (пемфигус)
Көпіршікті дерматоздар (пемфигус) Этапы обработки медицинских изделий. Тема 5
Этапы обработки медицинских изделий. Тема 5 Гиперкинетический синдром у детей
Гиперкинетический синдром у детей Бауме бойынша тістесу түрлері
Бауме бойынша тістесу түрлері Жас стоматолог
Жас стоматолог Шизофрения. Признаки шизофрении
Шизофрения. Признаки шизофрении Полуколичественный метод определения ДНК онкогенных типов ВПЧ-Digene-тест, онкоцитологическое исследование ASC-US
Полуколичественный метод определения ДНК онкогенных типов ВПЧ-Digene-тест, онкоцитологическое исследование ASC-US Surgical revascularization of myocardium
Surgical revascularization of myocardium Haemolytic disease of the fetus and newborn. Rh isoimmunization
Haemolytic disease of the fetus and newborn. Rh isoimmunization Рак щитовидной железы
Рак щитовидной железы Відмороження. Визначення поняття “відмороження”
Відмороження. Визначення поняття “відмороження” Артерия гистологиясы
Артерия гистологиясы Трансплантация почки
Трансплантация почки Теория медицинского диагноза и клинико-анатомический анализ летальных исходов. Теория и практика
Теория медицинского диагноза и клинико-анатомический анализ летальных исходов. Теория и практика Современные проблемы диагностики сепсиса
Современные проблемы диагностики сепсиса Искусственное кровообращение
Искусственное кровообращение Острый тонзиллит
Острый тонзиллит Кариес зуба
Кариес зуба Ноотропные препараты
Ноотропные препараты Первая помощь при ожогах и обморожениях
Первая помощь при ожогах и обморожениях Основные приемы классического массажа
Основные приемы классического массажа Зәр шығару жүйесінің сәулелік диагностика әдістері
Зәр шығару жүйесінің сәулелік диагностика әдістері Зерттеу сұрағы мен ақпаратты іздеу
Зерттеу сұрағы мен ақпаратты іздеу Ламбдацизм и методы его исправления
Ламбдацизм и методы его исправления Определение содержания гемоглобина по методу Сали. Лабораторная работа № 3
Определение содержания гемоглобина по методу Сали. Лабораторная работа № 3 Хроническая лучевая болезнь
Хроническая лучевая болезнь