Содержание
- 2. Бактериальный вагиноз – это полимикробный клинический синдром, развивающийся вследствие замещения нормальной вагинальной микробиоты (протективных пероксидпродуцирующих лактобацилл)
- 3. Заболевание не представляет непосредственной опасности для жизни женщины, однако является фактором риска развития осложнений беременности: самопроизвольных
- 4. Нормальная микрофлора влагалища На фоне видового разнообразия микроорганизмов ведущее место в вагинальном микроценозе в норме у
- 5. Характеристика нормобиоценоза и дисбиоза влагалища
- 6. Чаще всего при БВ выявляются Gardnerella vaginalis, Prevotella species, Porphyromonas species, Bacteroides species, Peptostreptococcus species, Mycoplasma
- 7. Клиническая картина Субъективные симптомы: гомогенные беловато-серые выделения из половых путей, часто с неприятным «рыбным» запахом, усиливающиеся
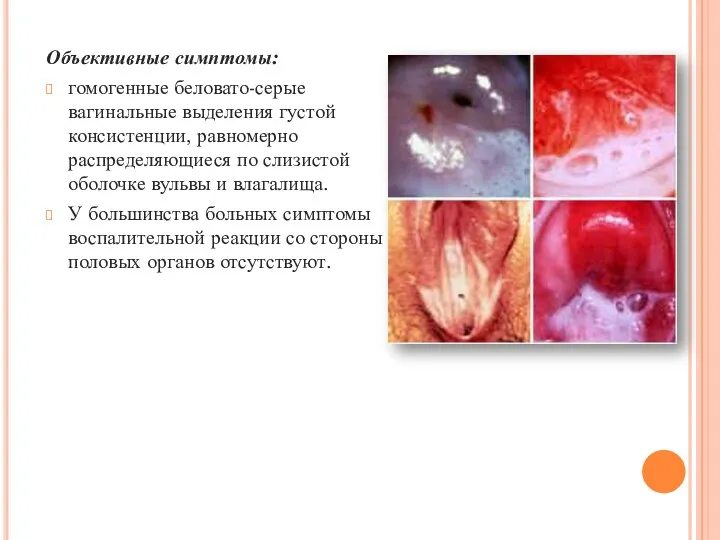
- 8. Объективные симптомы: гомогенные беловато-серые вагинальные выделения густой консистенции, равномерно распределяющиеся по слизистой оболочке вульвы и влагалища.
- 9. Критерии постановки диагноза бактериального вагиноза Диагноз устанавливается на основании наличия не менее чем 3-х из 4-х
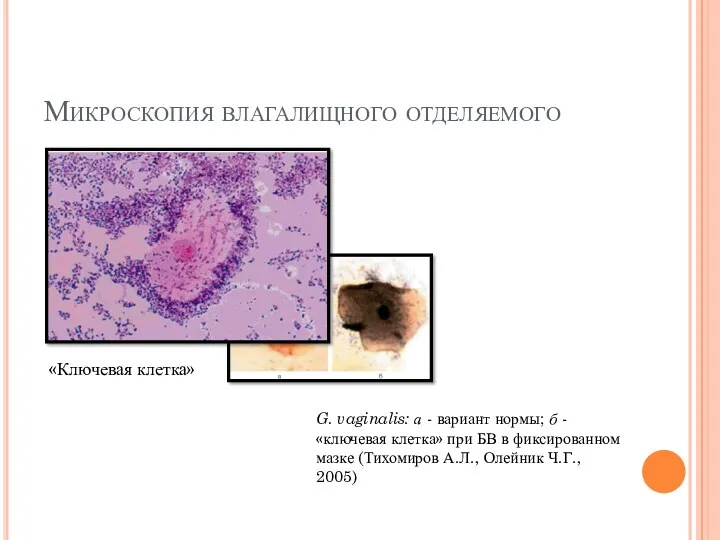
- 10. Микроскопия влагалищного отделяемого G. vaginalis: а - вариант нормы; б - «ключевая клетка» при БВ в
- 11. Диагностика микроскопия вагинального мазка, окрашенного по Граму хроматографическое исследование микробных метаболитов в вагинальном содержимом выявление ферментов
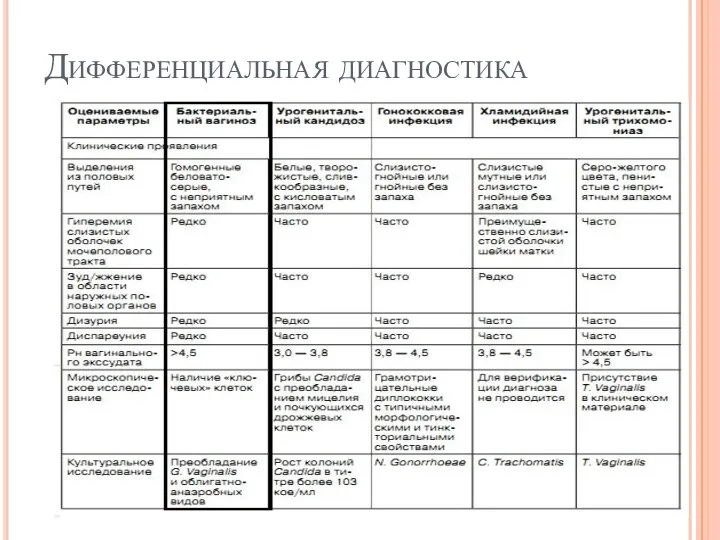
- 12. Дифференциальная диагностика
- 13. Показания к проведению лечения установленный на основании клинико-лабораторных исследований диагноз бактериального вагиноза; микроскопически установленный выраженный вагинальный
- 14. Принципы лечения бактериального вагиноза элиминация условно-патогенных микроорганизмов и анаэробов, выявляемых при БВ в высокой концентрации восстановление
- 15. Рекомендации Центра профилактики и контроля заболеваний (CDC), Европейской ассоциации акушеров-гинекологов и ВОЗ метронидазол перорально по 500
- 16. Профилактика Профилактика бактериального вагиноза заключается в предотвращении воздействия триггерных факторов, в числе которых: длительная нерациональная терапия
- 18. Скачать презентацию












 Лекарственное растительное сырье, применяемое при заболеваниях органов пищеварения
Лекарственное растительное сырье, применяемое при заболеваниях органов пищеварения Медико-биологическое направление в медицине Нового времени
Медико-биологическое направление в медицине Нового времени Первая помощь при ранениях. 11 класс
Первая помощь при ранениях. 11 класс Принципы организации профессиональной реабилитации. Бригадный метод в реабилитации больных и инвалидов
Принципы организации профессиональной реабилитации. Бригадный метод в реабилитации больных и инвалидов Мышечная система человека. (Тема 2.2)
Мышечная система человека. (Тема 2.2) Кровотечение. Классификация кровотечений
Кровотечение. Классификация кровотечений Нематодозы. Тип: Nemathelminthes
Нематодозы. Тип: Nemathelminthes Хирургическая инфекция. Острая гнойная инфекция кожи и клетчаточных пространств
Хирургическая инфекция. Острая гнойная инфекция кожи и клетчаточных пространств Секрет здоровья и долголетия
Секрет здоровья и долголетия Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика
Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика Сестринский уход за пациентом с язвенной болезнью в условиях стационара
Сестринский уход за пациентом с язвенной болезнью в условиях стационара Утопление и погружение в воду
Утопление и погружение в воду Диагностика болезней сердечно-сосудистой системы и органов дыхания у мелких домашних животных
Диагностика болезней сердечно-сосудистой системы и органов дыхания у мелких домашних животных Діагностика патології гепато-біліарної системи
Діагностика патології гепато-біліарної системи Презентация Гипертензивные состояния
Презентация Гипертензивные состояния Иммунитет. Врожденный и приобретенный иммунитет
Иммунитет. Врожденный и приобретенный иммунитет Жапонияның денсаулық сақтау жүйесі
Жапонияның денсаулық сақтау жүйесі Лікування хворих на цукровий діабет
Лікування хворих на цукровий діабет Я жду тебя, малыш
Я жду тебя, малыш Повреждения и травмы
Повреждения и травмы Сердечная недостаточность. Лечение
Сердечная недостаточность. Лечение Голдлайн лайт. Снижение массы тела
Голдлайн лайт. Снижение массы тела Нейрогуморальная регуляция менструального цикла
Нейрогуморальная регуляция менструального цикла Оценка качества медицинской помощи. Формирование стандартов качества медицинской помощи
Оценка качества медицинской помощи. Формирование стандартов качества медицинской помощи Осложнения сахарного диабета у детей. Лечение и профилактика
Осложнения сахарного диабета у детей. Лечение и профилактика Первая помощь при ожогах
Первая помощь при ожогах Заболевания печени: хронические гепатиты
Заболевания печени: хронические гепатиты Хромосомные болезни
Хромосомные болезни