Содержание
- 2. В развитии эпидемии ВИЧ-инфекции на территории Новосибирской области отмечаются все этапы её развития (по классификации стадий
- 3. Период до 2007 г. характеризовался стабильными, но очень низкими показателями заболеваемости и пораженности (I стадия «эпидемия
- 4. В настоящее время в Новосибирской области продолжает развивается генерализованная стадия эпидемии ВИЧ-инфекции. Эпидемиологическая ситуация в Новосибирской
- 5. Всего в 2017 году в Новосибирской области зарегистрировано 4011 новых случаев ВИЧ-инфицированных, показатель заболеваемости составил 145,2
- 6. В 2018 году в Новосибирской области зарегистрировано 3 770 ВИЧ – инфицированных, показатель заболеваемости составил 135,2
- 7. За весь период эпиднадзора за ВИЧ - инфекцией в Новосибирской области на 01.01.2018г. зарегистрировано 37000 случаев
- 8. Всего с начала регистрации (с 1990г.) количество умерших ВИЧ-инфицированных составило 4873 человек.
- 9. В 2018 году умерли 2 380 ВИЧ – инфицированных, из которых 43,2% с диагнозом «ВИЧ-инфекция +
- 10. При эпидемиологическом расследовании, путь передачи ВИЧ-инфекции 2017 году установлен в 4010 случаях (99,9%), из установленных путей
- 11. В 2018 году отмечается тенденция к росту полового пути инфицирования ВИЧ-инфекцией и его преобладания над парентеральным
- 12. Число родившихся живыми детей от ВИЧ – позитивных матерей составило за весь период наблюдения 4 653
- 13. Следует отметить, что в возрасте от 20 до 24 лет, среди вновь выявленных случаев женщины составляют
- 14. В 2018 году Зарегистрировано 22 ВИЧ-позитивных донора крови, жидкостей и тканей, за весь период - 745,
- 15. В 2016 году Новосибирская область объявлена территорией с эпидемией ВИЧ-инфекции: больны более 1% населения, Каждый день
- 16. За 2018 год в России выявлено 101 345 новых ВИЧ-инфицированных. Показатель заболеваемости ВИЧ-инфекцией в России за
- 17. По темпам роста ВИЧ Россия занимает 4-е место в мире после ЮАР, Нигерии и Мозамбика. В
- 18. Более половины (51,1%) всех выявленных больных ВИЧ-инфекцией зарегистрированы в 13 субъектах Российской Федерации: в Кемеровской, Московской,
- 19. ФЕДЕРАЛЬНАЯ СЛУЖБА ПО НАДЗОРУ В СФЕРЕ ЗАЩИТЫ ПРАВ ПОТРЕБИТЕЛЕЙ И БЛАГОПОЛУЧИЯ ЧЕЛОВЕКА ГЛАВНЫЙ ГОСУДАРСТВЕННЫЙ САНИТАРНЫЙ ВРАЧ
- 20. 3.6. Механизм и факторы передачи. 3.6.1. ВИЧ-инфекция может передаваться при реализации как естественного, так и искусственного
- 21. 3.6.2. К естественному механизму передачи ВИЧ относятся: 3.6.2.1. Контактный, который реализуется преимущественно при половых контактах (как
- 22. 3.7.3. К искусственному механизму передачи относятся: 3.7.3.1. Артифициальный при немедицинских инвазивных процедурах, в том числе внутривенном
- 23. 3.7.3.2. Артифициальный при инвазивных вмешательствах в МО. Инфицирование ВИЧ может осуществляться при переливании крови, ее компонентов
- 24. 3.8. Основными факторами передачи возбудителя являются биологические жидкости человека (кровь, компоненты крови, сперма, вагинальное отделяемое, грудное
- 25. Инфицирование Вирус может передаваться через прямой контакт повреждённой слизистой оболочки или поврежденной кожи здорового человека с
- 26. Вирус иммунодефицита человека (ВИЧ) относится к РНК-вирусам.
- 27. Интактная, неповрежденная кожа — является эффективным барьером для инфекции, так как в коже отсутствуют клетки, которые
- 28. Передача вируса происходит с большей вероятностью при использовании заражённых игл и шприцев (особенно потребителями инъекционных наркотиков),
- 29. Вирус не передаётся воздушно-капельным путём, бытовым путём, при соприкосновении с неповрежденной кожей, через укусы насекомых, слёзы
- 30. ВИЧ НЕ ПЕРЕДАЁТСЯ: -при прикосновении и рукопожатии; -при поцелуе; -при массаже; -при питье из одного стакана;
- 31. 3.10. Клиническое течение ВИЧ-инфекции без применения антиретровирусной терапии. 3.10.1. Инкубационный период.( период окна или период сероконверсии)
- 32. 3.10.2. Острая ВИЧ-инфекция. У 30% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями: лихорадка, лимфаденопатия,
- 33. В данном периоде возрастает частота обращаемости инфицированных в медицинские организации; риск передачи инфекции - высокий в
- 34. 3.10.3. Субклиническая стадия. Продолжительность субклинической стадии в среднем составляет 5-7 лет (от 1 до 8 лет,
- 35. 3.10.4. Стадия вторичных заболеваний.СПИД На фоне нарастающего иммунодефицита появляются вторичные заболевания (инфекционные и онкологические). Заболевания инфекциями
- 36. Диагностика Анализ крови позволяет обнаружить антитела к белкам вируса (ИФА), реакцию антител на белки вируса (вестерн-блот),
- 37. 4.4. Диагностический алгоритм тестирования на наличие антител к ВИЧ состоит из двух этапов - скрининга и
- 38. 3. Стандартным методом лабораторной диагностики ВИЧ-инфекции служит одновременное определение антител к ВИЧ 1, 2 и антигена
- 39. Для подтверждения результатов в отношении ВИЧ применяются подтверждающие тесты (иммунный, линейный блот). У детей первого года
- 40. 4.8. Простые/быстрые тесты для определения специфических антител к ВИЧ - это тесты, которые можно выполнить без
- 41. 4.8.1. Области применения простых/быстрых тестов: - вертикальная профилактика - тестирование беременных женщин с неизвестным ВИЧ-статусом в
- 42. 4.8.2. Каждое исследование на ВИЧ с применением простых/быстрых тестов должно сопровождаться обязательным параллельным исследованием той же
- 43. 4.9. Выдача заключения о наличии или отсутствии ВИЧ-инфекции только по результатам простого/быстрого теста не допускается. Результаты
- 44. 1984 год - первый случай заражения медицинского работника ВИЧ-инфекцией после укола иглой. В настоящее время в
- 45. Наибольший уровень травматизации медицинских работников в НСО 2018 год: Родильные дома - 6,3 случая на 100
- 46. 8.3.3. При возникновении аварийной ситуации на рабочем месте медицинский работник обязан незамедлительно провести комплекс мероприятий по
- 47. 8.3.3.1. Действия медицинского работника при аварийной ситуации: - в случае порезов и уколов немедленно снять перчатки,
- 48. - при попадании крови и других биологических жидкостей пациента на слизистую глаз, носа и рта: ротовую
- 49. 8.3.3.2. Необходимо в возможно короткие сроки после контакта обследовать на ВИЧ и вирусные гепатиты B и
- 50. Образцы плазмы (или сыворотки) крови человека, являющегося потенциальным источником заражения, и контактного лица передают для хранения
- 51. 8.3.3.3. Проведение постконтактной профилактики заражения ВИЧ антиретровирусными препаратами: 8.3.3.3.1. Прием антиретровирусных препаратов должен быть начат в
- 52. 8.3.3.3.3. При наступлении аварийной ситуации, повлекшей за собой риск заражения ВИЧ-инфекцией, сотрудники медицинских организаций должны незамедлительно
- 53. 8.3.3.3.4. Все медицинские организации должны быть обеспечены или иметь при необходимости доступ к экспресс-тестам на ВИЧ
- 54. 8.3.3.3.5. Для организации диспансерного наблюдения и корректирования схем химиопрофилактики ВИЧ-инфекции пострадавшие в день обращения должны быть
- 55. Сроки диспансерного наблюдения пациентов, пострадавших в аварийных ситуациях, связанных с риском инфицирования ВИЧ, - 1 год;
- 56. Пострадавший должен быть предупрежден о том, что он может быть источником инфекции в течение всего периода
- 57. По истечении года при отрицательных результатах лабораторных исследований пострадавший снимается с диспансерного наблюдения. В случае получения
- 58. 8.5.1.1. Тестирование всех беременных на ВИЧ-инфекцию проводится при постановке на учет по беременности, а также на
- 59. 8.5.1.2. Беременных, имеющих высокий риск заражения ВИЧ (половых партнеров, инфицированных ВИЧ, употребляющих психоактивные вещества и т.п.),
- 60. 8.5.2. Заражение ребенка от ВИЧ-инфицированной матери возможно во время беременности, особенно на поздних сроках (после 30
- 61. .8.3. Химиопрофилактика назначается всем детям инфицированных ВИЧ матерей или матерей с высоким риском заражения ВИЧ с
- 62. схема включает 1 или 3 препарата. Все дети инфицированных ВИЧ матерей первого года жизни должны быть
- 63. КОНТИНГЕНТЫ,ПОДЛЕЖАЩИЕ ОБЯЗАТЕЛЬНОМУ МЕДИЦИНСКОМУ ОСВИДЕТЕЛЬСТВОВАНИЮ НА ВИЧ-ИНФЕКЦИЮ И РЕКОМЕНДУЕМЫЕ ДЛЯ ДОБРОВОЛЬНОГО ОБСЛЕДОВАНИЯ НА ВИЧ-ИНФЕКЦИЮ Список изменяющих документов
- 65. Врачи, средний и младший медицинский персонал Центров по профилактике и борьбе со СПИД, учреждений здравоохранения, специализированных
- 74. Коды и контингенты, обследуемые на ВИЧ (СПИД) 100 Все граждане Российской Федерации 102 Наркоманы (с внутривенным
- 75. 115 Медицинский персонал, работающий с больными СПИДом или инфицированным материалом 117 Обследуемые по клиническим показаниям (дети)
- 76. КОД ОБСЛЕДОВАНИЯ 113 1) с общими показаниями: • лихорадящие более 1 мес.; • имеющие увеличение лимфоузлов
- 77. 2) больные с подозрением или подтвержденным диагнозом: • саркомы Капоши; • лимфомы мозга; • Т-клеточного лейкоза;
- 78. • гистоплазмоз; • стронгилоидоз; • кандидоз пищевода, бронхов, трахеи или легких; • глубокие микозы; • атипичные
- 79. Приказ Министерства здравоохранения Новосибирской области от 24 апреля 2017 г. N 910 "Об утверждении порядка оказания
- 80. 2. Главным врачам государственных медицинских организаций Новосибирской области: 1) назначить специалистов, ответственных за организацию и проведение
- 81. 7) обеспечить: а) наличие неснижаемого запаса экспресс-тестов и антиретровирусных препаратов для экстренного обследования и профилактического лечения
- 82. 2.2. В случае если, работа медицинского персонала не исключает контакт с кровью, биологическими жидкостями и тканями
- 83. 70% раствор этилового спирта (200,0 мл.); 5% спиртовой раствор йода (50,0 мл.); лейкопластырь - 1 шт.;
- 84. МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ от 9 января 2018 г. N 1н ОБ УТВЕРЖДЕНИИ ТРЕБОВАНИЙ К
- 85. Состав: 1 Лекарственные препараты 1.1 Антисептики и дезинфицирующие средства 1.1.1 йод раствор для наружного применения 5%
- 86. Примечания: 1. Укладка экстренной профилактики парентеральных инфекций для оказания первичной медико-санитарной помощи, скорой медицинской помощи, специализированной
- 87. 2. Укладка экстренной профилактики парентеральных инфекций для оказания первичной медико-санитарной помощи, скорой медицинской помощи, специализированной медицинской
- 88. 3. Укладка экстренной профилактики парентеральных инфекций для оказания первичной медико-санитарной помощи, скорой медицинской помощи, специализированной медицинской
- 89. 5. Не допускается использование медицинских изделий, предусмотренных настоящими требованиями, в случае нарушения их стерильности.
- 90. 3.2.2. При разрушении емкости с кровью (разбита или опрокинута пробирка и т.д.): а) надеть перчатки (если
- 91. 3.2.3. В случае повреждения пробирки с кровью во время работы центрифуги: а) крышку открывать медленно, только
- 92. 3.3. Алгоритм действия при регистрации аварийной ситуации. 3.3.1. Провести противоэпидемические мероприятия в соответствии с произошедшей ситуацией:
- 93. 3.3.2. Незамедлительно поставить в известность руководителя подразделения, его заместителя или вышестоящего руководителя. 3.3.3. Обследовать на ВИЧ
- 94. 3.3.4. Обследование на ВИЧ потенциального источника ВИЧ-инфекции и контактировавшего лица проводить методом экспресс-тестирования на антитела к
- 95. Образцы плазмы (или сыворотки) крови человека, являющегося потенциальным источником заражения, и контактного лица, передать для хранения
- 96. 3.3.5. Бланки информированного согласия, с отметкой о проведении до и после тестового консультирования хранить с пакетом
- 97. 3.3.6. Комиссии по расследованию случаев аварийной ситуации в медицинской организации (далее - Комиссия) провести: а) эпидрасследование:
- 98. 3.3.7. В ходе эпидрасследования у потенциального источника уточнить о носительстве вирусных гепатитов, ИППП, воспалительных заболеваний мочеполовой
- 99. Если пострадавшая - женщина, необходимо провести тест на беременность и выяснить, не кормит ли она грудью
- 100. 3.3.8. Проведение консультации с врачами-эпидемиологами ГБУЗ НСО "ГИКБ N 1" по телефону 218-20-17 по назначению постконтактной
- 101. 3.4.2. Показания к началу химиопрофилактики: а) если контакт произошел с биологическим материалом больного ВИЧ-инфекцией; б) если
- 102. Алгоритм действия при аварийной ситуации: Противоэпидемические мероприятия • Оказать первую помощь пострадавшему. • Ограничить воздействия биологического
- 103. Организационные мероприятия • Поставить в известность руководителя. • Провести экспресс-тест на антитела к ВИЧ, забор крови
- 104. Эпидемиологическое расследование • Решение комиссии о необходимости проведения ХП ВИЧ инфекции. • Начало АРВТ. • Оформление
- 105. В случае возникновения вопросов по назначению постконтактной профилактики и оформлению документов по аварийной ситуации можно получить
- 106. Лекарственные препараты выдаются пострадавшему медицинскому работнику в медицинском учреждении, где произошла авария! В каждой медицинской организации
- 107. Диспансерное наблюдение за пострадавшим • Явка пострадавшего сотрудника с Центр СПИД ГБУЗ НСО «ГИКБ № 1»
- 108. « 8.3.3.3.2. Стандартная схема постконтактной профилактики заражения ВИЧ - лопинавир /ритонавир + зидовудин /ламивудин. При отсутствии
- 109. Новая схема постконтактной профилактики при аварийных ситуациях медицинского персонала: Тенофовир 600 мг по 1 табл х
- 110. 3.6. Оформление аварийной ситуации. 3.6.1. Травмы или аварийные ситуации должны быть зарегистрированы в журнале учета аварийных
- 111. 3.6.2. Каждая медицинская авария в медицинской организации оформляется Актом о медицинской аварии в учреждении в 2-х
- 112. 4.1. Пострадавший медицинский работник должен быть взят на учет по 7Б группе диспансерного наблюдения с внесением
- 113. 4.2. Сроки диспансерного наблюдения пациентов, пострадавших в аварийных ситуациях, связанных с риском инфицирования ВИЧ, не менее
- 114. МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ от 8 ноября 2012 г. N 689н ОБ УТВЕРЖДЕНИИ ПОРЯДКА ОКАЗАНИЯ
- 115. 2. Медицинская помощь оказывается в рамках: - скорой медицинской помощи; - первичной медико-санитарной помощи; - специализированной,
- 116. 4. Скорая, в том числе скорая специализированная, медицинская помощь больным ВИЧ-инфекцией с травмами, острыми заболеваниями и
- 117. 5. Скорая, в том числе скорая специализированная, медицинская помощь больным ВИЧ-инфекцией оказывается в экстренной и неотложной
- 118. 9. Первичная медико-санитарная помощь больным ВИЧ-инфекцией предусматривает: - первичную доврачебную медико-санитарную помощь; - первичную врачебную медико-санитарную
- 119. 10. В рамках оказания первичной медико-санитарной помощи осуществляется: - выявление показаний к обследованию на ВИЧ-инфекцию; -
- 120. 11. При направлении больного к врачу-инфекционисту врач, направляющий пациента, представляет выписку из амбулаторной карты (истории болезни)
- 121. 12. Первичная медико-санитарная помощь больным ВИЧ-инфекцией оказывается врачами-терапевтами, врачами-терапевтами участковыми и врачами общей практики (семейными врачами),
- 122. При оказании первичной медико-санитарной помощи больным ВИЧ-инфекцией врач-инфекционист: - устанавливает диагноз ВИЧ-инфекции; - осуществляет диспансерное наблюдение
- 123. 13. Оказание больным ВИЧ-инфекцией медицинской помощи при заболеваниях, не связанных с ВИЧ-инфекцией, проводится соответствующими врачами-специалистами с
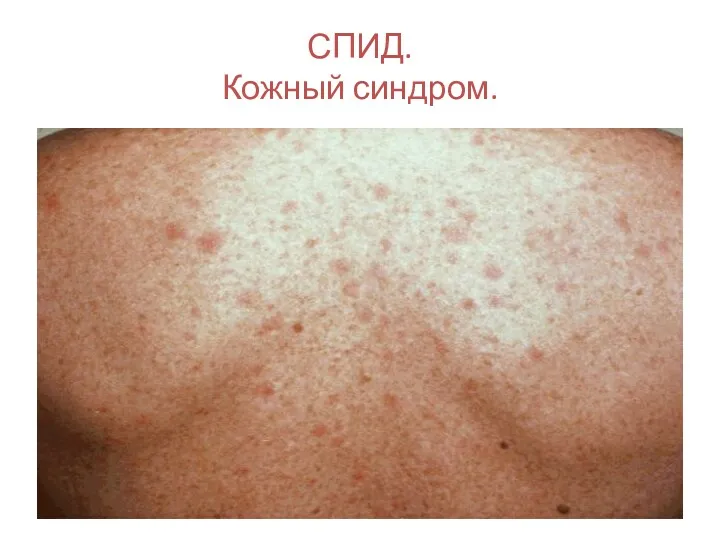
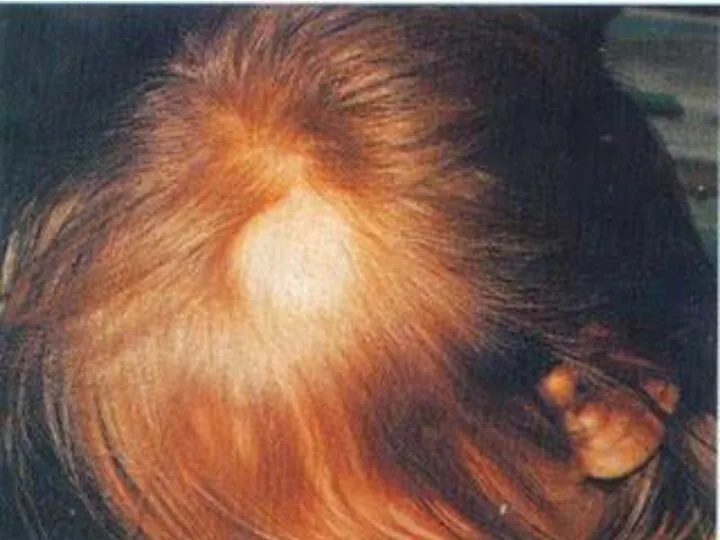
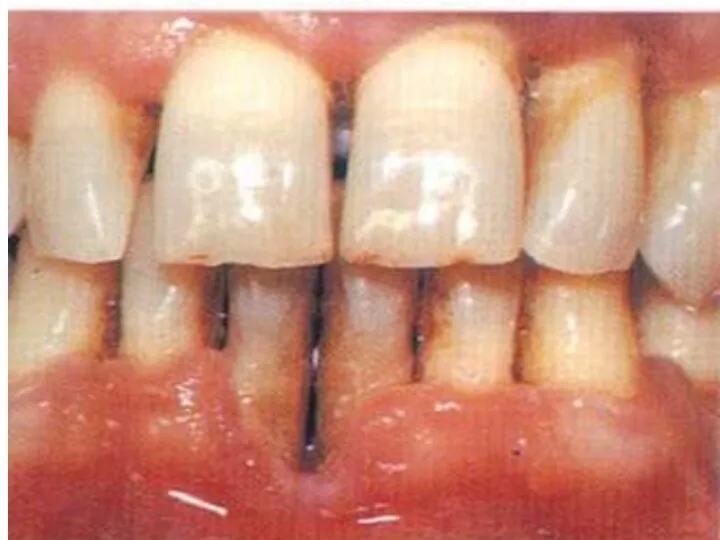
- 124. СПИД. Кожный синдром.
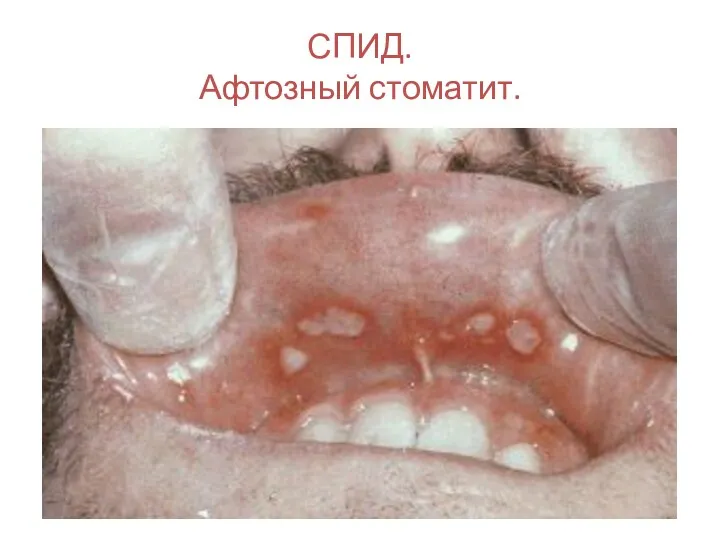
- 125. СПИД. Афтозный стоматит.
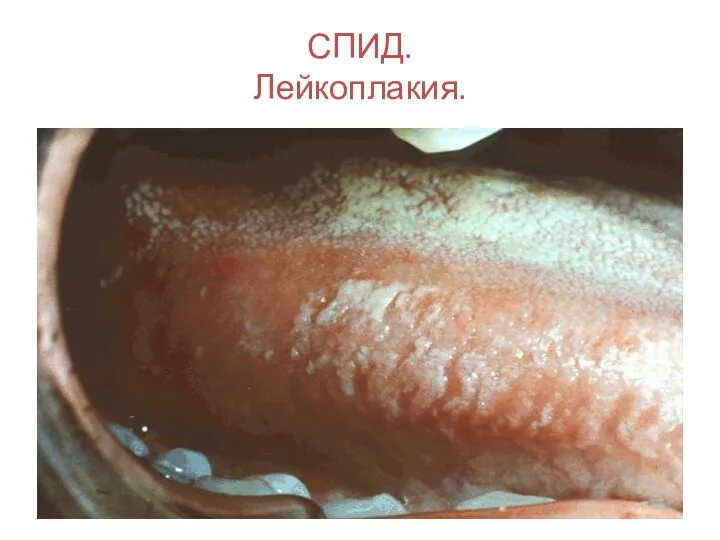
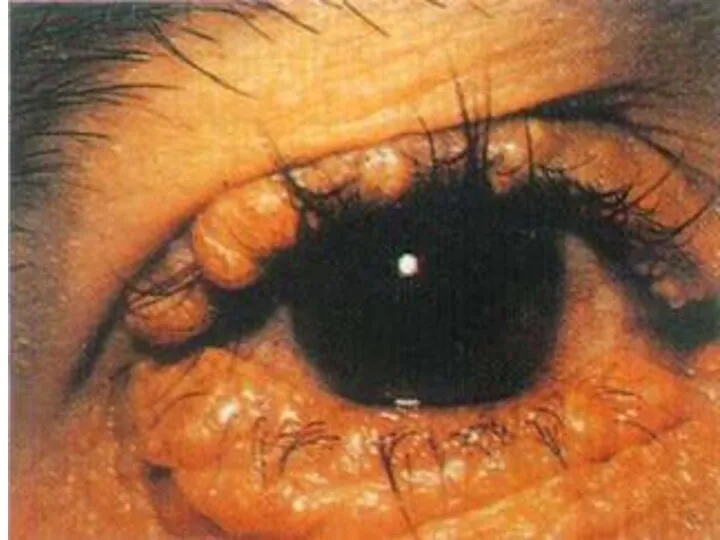
- 126. СПИД. Лейкоплакия.
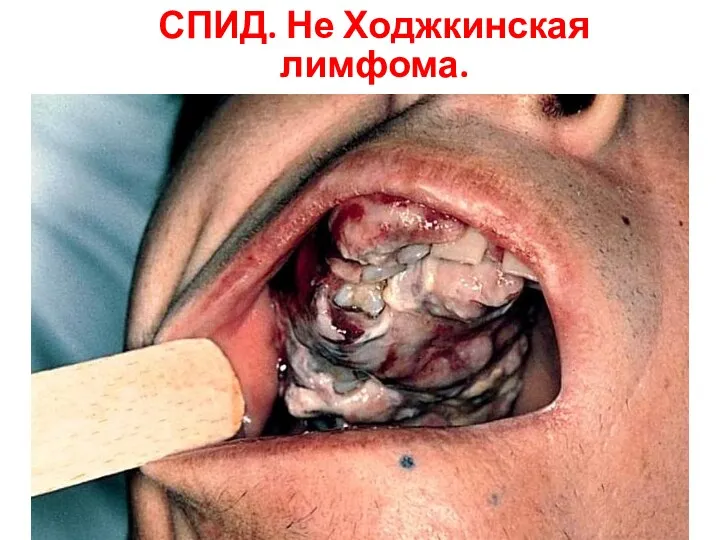
- 127. СПИД. Не Ходжкинская лимфома.
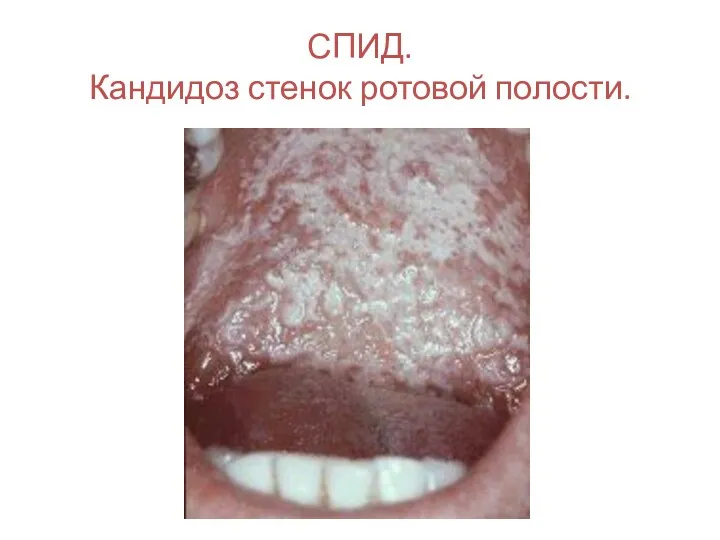
- 128. СПИД. Кандидоз стенок ротовой полости.
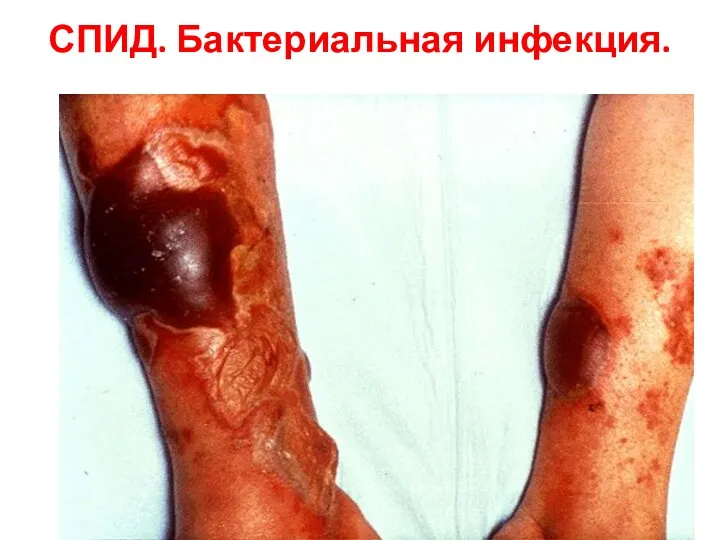
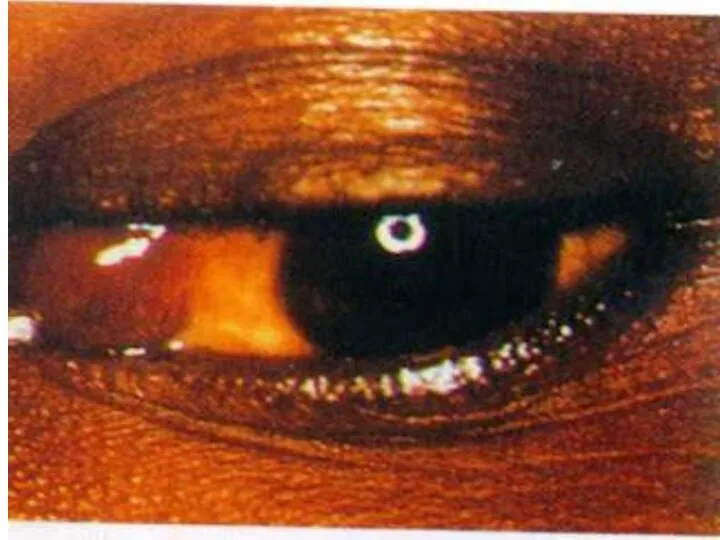
- 129. СПИД. Бактериальная инфекция.
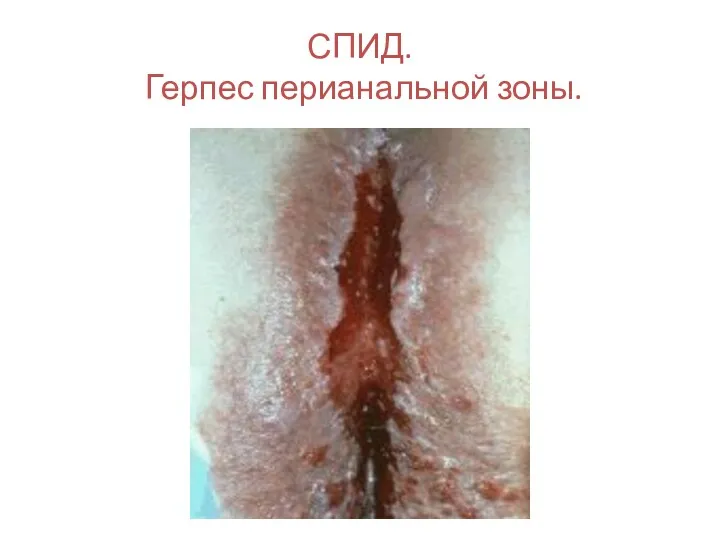
- 130. СПИД. Герпес перианальной зоны.
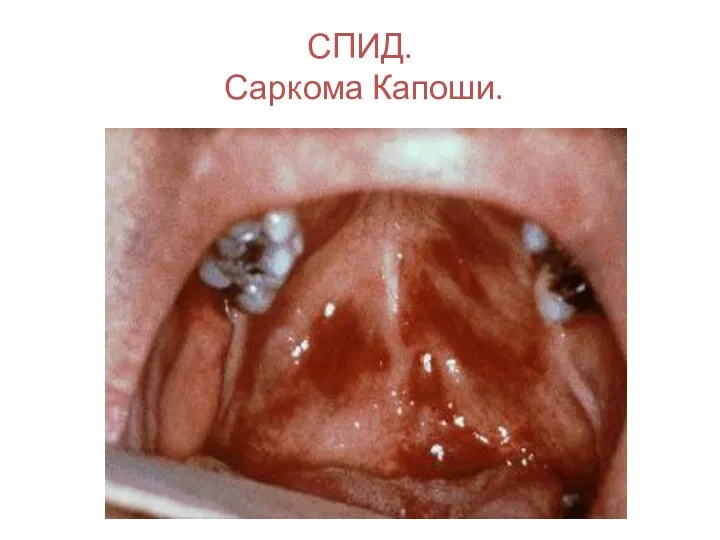
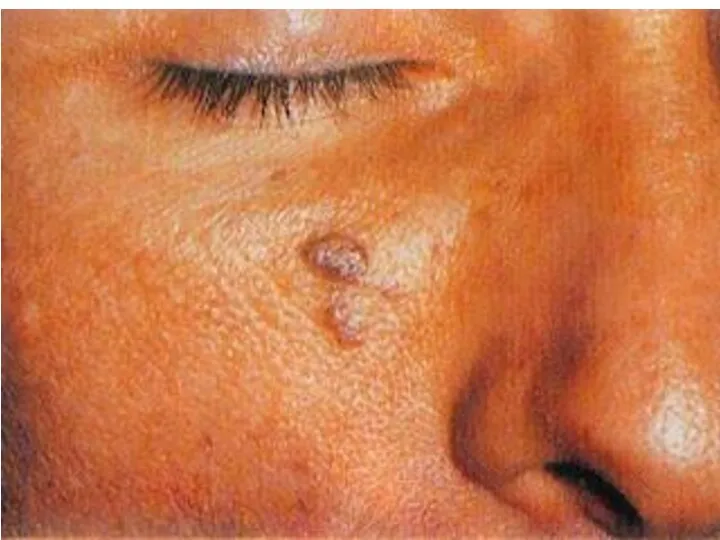
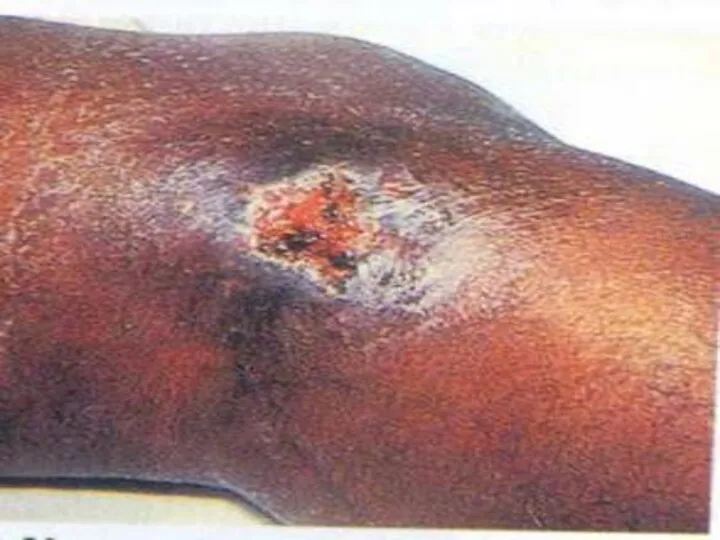
- 132. СПИД. Саркома Капоши.
- 133. СПИД. Саркома Капоши.
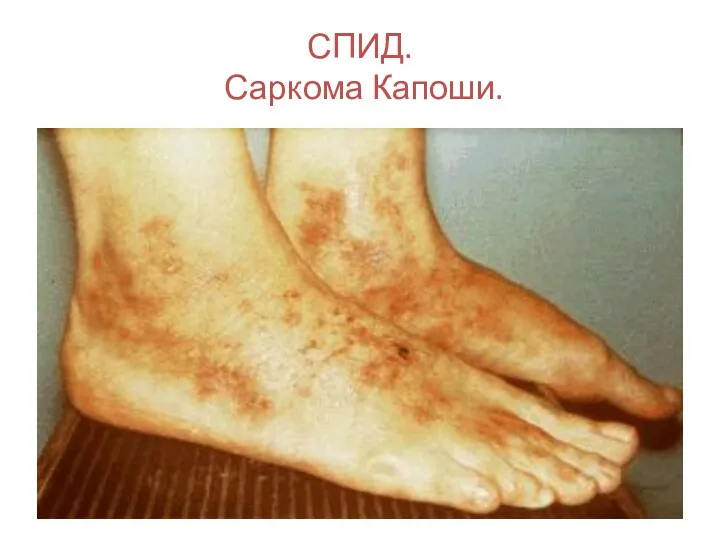
- 134. СПИД. Саркома Капоши.
- 135. СПИД. Саркома Капоши.
- 143. Причины развития кахексии (Вестинг-синдрома) при СПИД. Потеря аппетита в результате ин-токсикации, кандидоза и побочных эффектов лекарственной
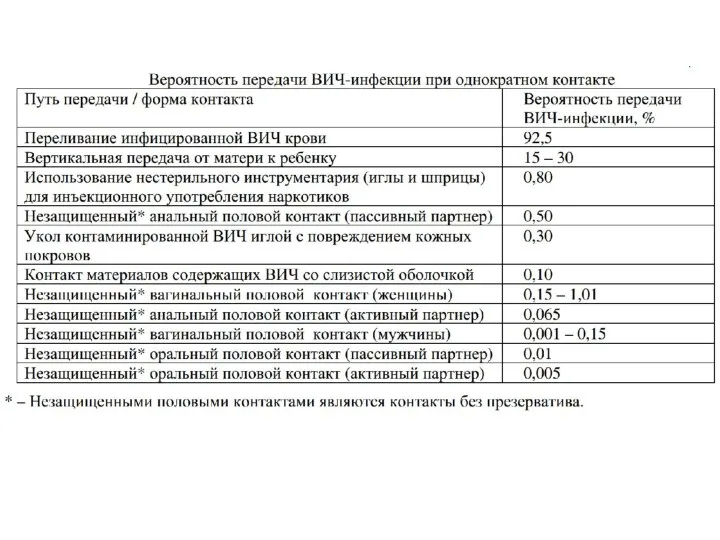
- 145. Вероятность передачи ВИЧ-инфекции различными путями неодинакова и в целом оценивается как достаточно низкая для всех однократных
- 147. Внутрибольничная инфекция (ВБИ) – инфекция, заражение которой происходит в лечебно-профилактических учреждениях. ВБИ считается также инфекционное заболевание
- 148. Случаи передачи ВИЧ от пациента к пациенту были зарегистрированы во многих странах. Наиболее крупные внутрибольничные вспышки
- 149. В мире описывается 106 доказанных случаев заражения медперсонала при парентеральном повреждении контаминированным ВИЧ инструментарием и 238
- 150. Вероятность заражения при одном проколе кожи контаминированным ВИЧ инструментом оценивается в настоящее время в 0,3%. По
- 151. Многие авторы разделяют контакты с ВИЧ на рабочем месте на низко рискованные и контакты высокого риска.
- 152. К более рискованным относятся: контакты с большим количеством инфекционного материала, например обильные брызги, большая площадь соприкосновения,
- 153. Вирусные гепатиты В и С являются более контагиозными по сравнению с ВИЧ хотя единства мнений о
- 154. Вероятность заражения при уколе иглой гепатитом С составляет 1,9% (от 0 до 7%). Гепатиты В и
- 155. Причины возникновения и характеристика аварийных ситуаций у медработников Как по зарубежным, так и по российским данным
- 156. Среди пострадавших в аварийных ситуациях врачей большинство составляли хирурги, акушеры-гинекологи, анестезиологи, стоматологи, фтизиатры, патологоанатомы и педиатры.
- 157. Основной из установленных причин возникновения аварийных ситуаций было несоблюдение правил техники безопасности при работе с острыми
- 158. Ситуационная задача Врач вынула занозу из пальца бездомного мужчины. Она положила иглу, а во время уборки
- 159. Что следует сделать немедленно? Позвонить врачу для получения АРВ препаратов Проверить свою кровь на ВИЧ Сделать
- 160. Что следует сделать немедленно? Позвонить врачу для получения АРВ препаратов Проверить свою кровь на ВИЧ Сделать
- 161. Что следует сделать немедленно? В первую очередь оказать себе первую помощь: Промывать рану в течение 15
- 162. Что следует сделать во вторую очередь? Оценить риск инфицирования ВИЧ и вирусами гепатитов Тип биологической жидкости
- 163. Что следует сделать в третью очередь? Сохранять спокойствие — времени достаточно Немедленно обратиться к медицинским работникам,
- 164. Что следует предпринять в связи с произошедшим контактом? Не допускать ситуаций, в которых возможен обмен биологическими
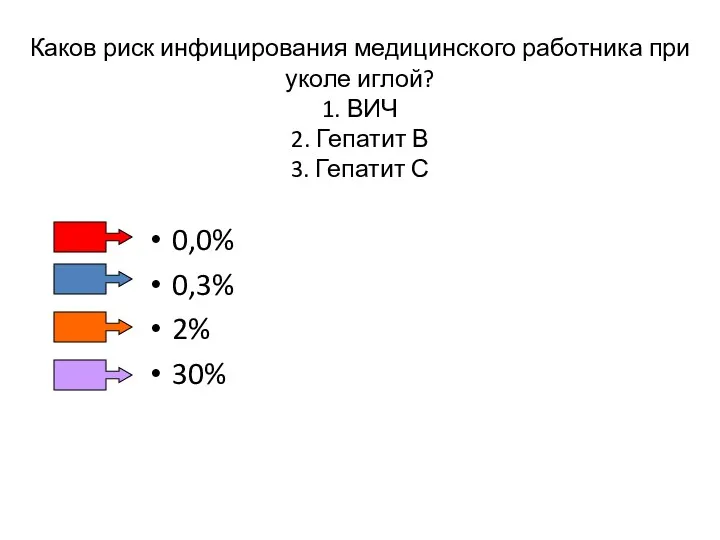
- 165. Каков риск инфицирования медицинского работника при уколе иглой? 1. ВИЧ 2. Гепатит В 3. Гепатит С
- 166. Каков риск инфицирования медицинского работника при уколе иглой? ВИЧ 0,0% 0,3% 2% 30%
- 167. Каков риск инфицирования медицинского работника при уколе иглой? Гепатит B 0,0% 0,3% 2% 30%
- 168. Каков риск инфицирования медицинского работника при уколе иглой? Гепатит B 0,0% 0,3% 2% 30%
- 169. Каков риск инфицирования медицинского работника при уколе иглой? Гепатит С 0,0% 0,3% 2% 30%
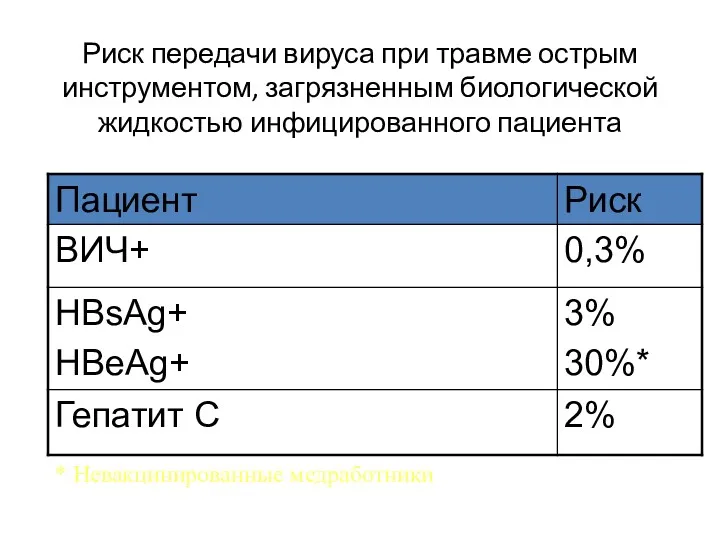
- 170. Риск передачи вируса при травме острым инструментом, загрязненным биологической жидкостью инфицированного пациента * Невакцинированные медработники
- 172. Скачать презентацию






















































































































































 Вещества, влияющие на эфферентную иннервацию. Адренергические средства
Вещества, влияющие на эфферентную иннервацию. Адренергические средства СПИД. Пути передачи вируса
СПИД. Пути передачи вируса Введение в биоэтику
Введение в биоэтику Қанның шашыранды ұю (ТШҚҰ) синдромы
Қанның шашыранды ұю (ТШҚҰ) синдромы Демиелинизирующие заболевания нервной системы (ДЗНС)
Демиелинизирующие заболевания нервной системы (ДЗНС) Основные врожденные заболевания ОДС
Основные врожденные заболевания ОДС Нейропсихологический анализ мозговой организации ВПФ. (Тема 5)
Нейропсихологический анализ мозговой организации ВПФ. (Тема 5) Эректильная дисфункция. Диагностика и лечение
Эректильная дисфункция. Диагностика и лечение Организация медицинской помощи в условиях стационара
Организация медицинской помощи в условиях стационара Методы выявления возбудителей туберкулеза и микобактериоза
Методы выявления возбудителей туберкулеза и микобактериоза Атеросклероз – одно из самых актуальных заболеваний ХХ века
Атеросклероз – одно из самых актуальных заболеваний ХХ века Нейрофиброматоз. Туберозный склероз. Синдромы Стерджа-Вебера, Гиппеля-Ландау. Атаксия- Телангиэктазия
Нейрофиброматоз. Туберозный склероз. Синдромы Стерджа-Вебера, Гиппеля-Ландау. Атаксия- Телангиэктазия Оценка транспланта и криоконсервирование стволовых гемопоэтических клеток
Оценка транспланта и криоконсервирование стволовых гемопоэтических клеток Возбудители бактериальных инфекций наружных покровов: Гонококки
Возбудители бактериальных инфекций наружных покровов: Гонококки Признаки раннего детского аутизма
Признаки раннего детского аутизма Современные подходы к рациональному и здоровому питанию
Современные подходы к рациональному и здоровому питанию Правила чистки зубов
Правила чистки зубов Прогнозирование течения эпилепсии на основе нелинейного анализа ЭЭГ
Прогнозирование течения эпилепсии на основе нелинейного анализа ЭЭГ Жасуша патологиясы
Жасуша патологиясы Хроническая сердечная недостаточность
Хроническая сердечная недостаточность Хирургия. Учебная литература
Хирургия. Учебная литература ИФТ әдісі
ИФТ әдісі Пробиотки и пребиотики в аптечном ассортименте
Пробиотки и пребиотики в аптечном ассортименте Компенсирленген және декомпенсирленген жүрек ақауларының түрлері және морфологиялық мінездемесі. Балалардағы ерекшеліктері
Компенсирленген және декомпенсирленген жүрек ақауларының түрлері және морфологиялық мінездемесі. Балалардағы ерекшеліктері Санитарно – противоэпидемический режим медицинской организации (тема 3)
Санитарно – противоэпидемический режим медицинской организации (тема 3) Патология пищеварительной системы
Патология пищеварительной системы Нейролептические экстрапирамидные расстройства
Нейролептические экстрапирамидные расстройства Хроническая обструктивная болезнь лёгких
Хроническая обструктивная болезнь лёгких