ОБСЛЕДОВАНИЕ
Рекомендуется при опросе пациента с ТП или ФП оценить тяжесть клинических
проявлений аритмии, наличие указаний на наличие явлений сердечной недостаточности [I, C].
При обследовании пациентов с ФП и ТП рекомендована оценка наличия признаков гемодинамической нестабильности и недостаточности кровообращения. [I, A]
При впервые выявленных ФП/ТП, а также в случае необъяснимых ухудшении течения ФП/ТП (учащение приступов аритмии, увеличение их продолжительности и выраженности субъективных проявлений и т.п.) рекомендовано обследование на подтверждение или исключение преходящих (корригируемых) факторов, потенциально влияющих на течение аритмии (оценка уровня калия, глюкозы, гормонов щитовидной железы в сыворотке крови и др.) [I, C]
Всем пациентам, получающим терапию АВК рекомендован контроль МНО не реже 1 раза в 4-6 недель. [I, A].
Проведение ЭКГ в 12-ти отведениях в покое рекомендовано пациентам с любыми формами ТП и ФП. [I, A].
Рекомендуется амбулаторное (Холтеровское) мониторирование ЭКГ пациентам с любыми формами ТП и ФП. [I, A].
При спорадических приступах сердцебиений для подтверждения диагноза ФП/ТП рекомендовано использование портативных ЭКГ-регистраторов событий. [I, B].
Трансторокальное эхокардиографическое исследование сердца рекомендовано всем больным ТП/ФП для оценки наличия признаков структурного поражения миокарда и клапанов сердца. [I, A].
Чреспищеводная эхокардиография рекомендована, в случае принятии решения о плановом восстановлении синусового ритма (медикаментозной или электрической кардиоверсии) у больных ФП/ТП продолжительностью более 48 часов (либо при ФП/ТП неизвестной давности), не получавших терапию АВК в течение 3 недель с достижением целевых значений МНО. [I,A].
У ряда больных ТП и ФП с плохо различимыми по стандартной ЭКГ волнами F/f для уточнения диагноза рекомендовано проведение чреспищеводной записи электрической активности предсердий. [IIa, B].
Программная стимуляция предсердий в условиях чреспищеводного или внутрисердечного ЭФИ рекомендована для оценки индуцируемости ТП и других НЖТ (кроме ФП) у больных с недокументированными приступами сердцебиений [IIa, C].
Не рекомендована программная стимуляция предсердий в условиях чреспищеводного или внутрисердечного ЭФИ для подтверждения диагноза ФП [III, C].
Голицын С.П. и др. 2016






































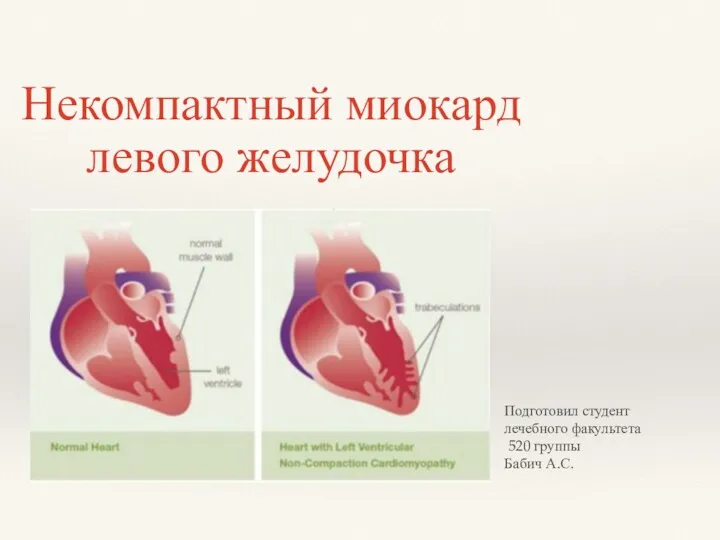 Некомпактный миокард левого желудочка
Некомпактный миокард левого желудочка Медико-биологиялық ақпаратты алу, тіркеу және жеткізудің құрылымдық сызба кестесі
Медико-биологиялық ақпаратты алу, тіркеу және жеткізудің құрылымдық сызба кестесі ЭКГ при электролитных нарушениях в организме
ЭКГ при электролитных нарушениях в организме Жүйке жүйесі жұлын
Жүйке жүйесі жұлын Транзиторные состояния новорожденных
Транзиторные состояния новорожденных Медицина катастроф. Задачи и принципы снабжения медицинским имуществом МСГО в военное время и населения в ЧС мирного времени
Медицина катастроф. Задачи и принципы снабжения медицинским имуществом МСГО в военное время и населения в ЧС мирного времени Краснуха у беременных
Краснуха у беременных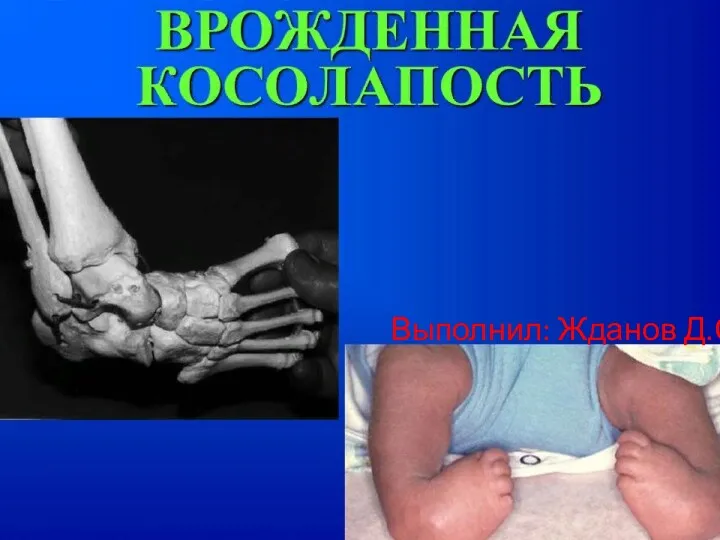 Врожденная косолапость
Врожденная косолапость Десмургия. Перевязочный материал
Десмургия. Перевязочный материал Рак гайморовой пазухи, клиника, диагностика, лечение
Рак гайморовой пазухи, клиника, диагностика, лечение ACOS-синдром, ХОБЛ или БА?
ACOS-синдром, ХОБЛ или БА? Эндокринная система. Заболевания
Эндокринная система. Заболевания Медико-тактическая характеристика радиационных аварий. Острая лучевая болезнь
Медико-тактическая характеристика радиационных аварий. Острая лучевая болезнь Влияние биоритмов на проявление действия лекарственных веществ. Понятие о хронофармакологии
Влияние биоритмов на проявление действия лекарственных веществ. Понятие о хронофармакологии Лекция № 13. Механизмы биоэлектрогенеза
Лекция № 13. Механизмы биоэлектрогенеза Система крови. Форменные элементы крови. Группы крови. Физико-химические свойства крови
Система крови. Форменные элементы крови. Группы крови. Физико-химические свойства крови Материалы для пломбирования корневых каналов
Материалы для пломбирования корневых каналов Геморрагиялық шок
Геморрагиялық шок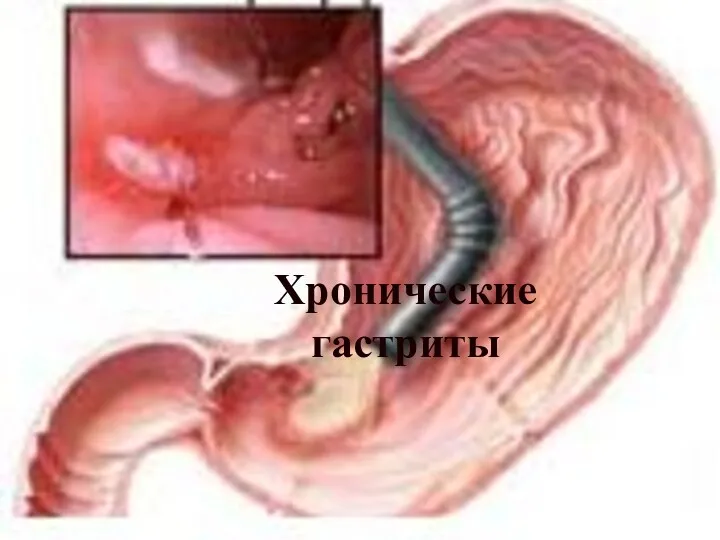 Хронические гастриты
Хронические гастриты Наследственность и ее формы. Наследственные болезни как вариант изменчивости
Наследственность и ее формы. Наследственные болезни как вариант изменчивости Возрастная анатомия пищеварительной системы
Возрастная анатомия пищеварительной системы Блокаторы кальциевых каналов
Блокаторы кальциевых каналов Легочная гипертензия: диагностика
Легочная гипертензия: диагностика Балалардағы гельминтоздар (аскаридоз, энтеробиоз, трихинеллез)
Балалардағы гельминтоздар (аскаридоз, энтеробиоз, трихинеллез) Дитячі інфекційні хвороби
Дитячі інфекційні хвороби Билирубин алмасуының физиологиясы
Билирубин алмасуының физиологиясы Роль пациентской организации в повышении качества жизни больных с хроническими заболеваниями почек
Роль пациентской организации в повышении качества жизни больных с хроническими заболеваниями почек Эпидемиологиялық зерттеу этаптары
Эпидемиологиялық зерттеу этаптары