Содержание
- 2. Нормальный менструальный цикл. Менструальным циклом (МЦ) называют промежуток между двумя менструациями от первого дня предыдущего до
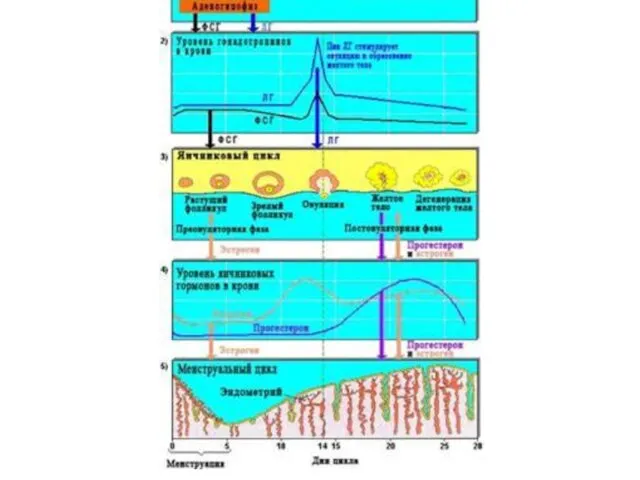
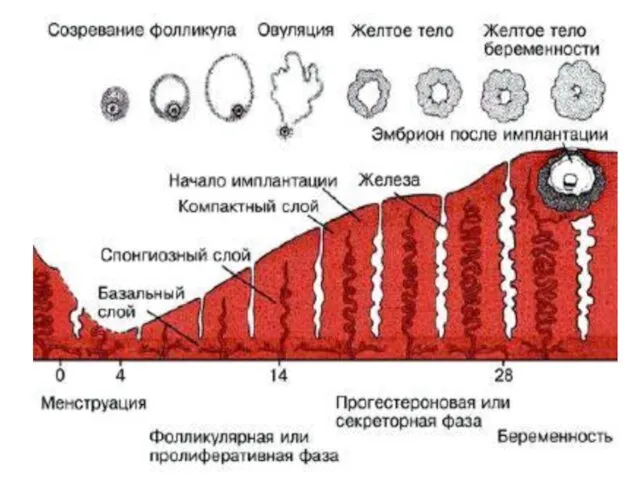
- 3. Характеристики МЦ Длительность менструального цикла, как правило, составляет 21-36(45) дней. Наиболее часто наблюдается 28 - дневный
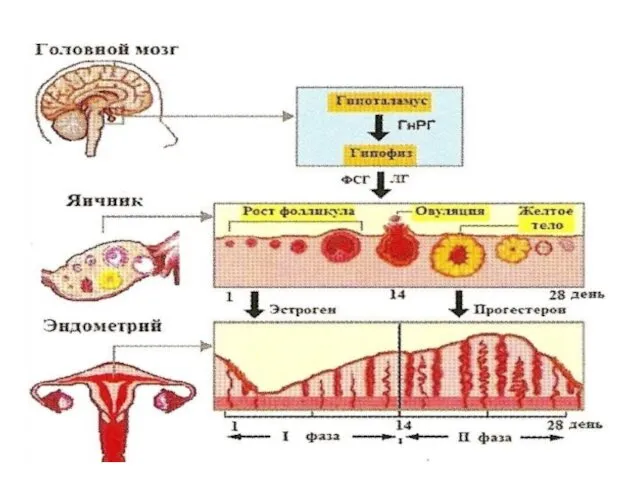
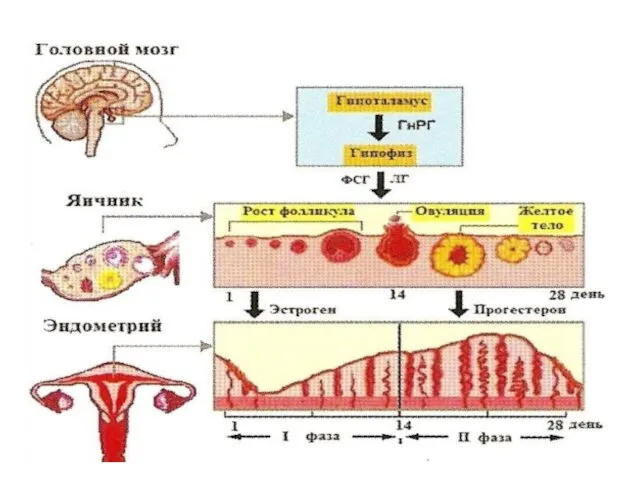
- 5. Регуляция МЦ Гипоталамус (подбугорье) - отдел промежуточного мозга, расположенный книзу от зрительного бугра. Это скопление ядер
- 6. Гипофиз Гипофиз расположен в средней части основания мозга, в углублении турецкого седла. Различают два основных отдела
- 7. Яичники Все гонадотропные гормоны влияют на функционирование яичников (женских гонад) - парного органа, расположенного в малом
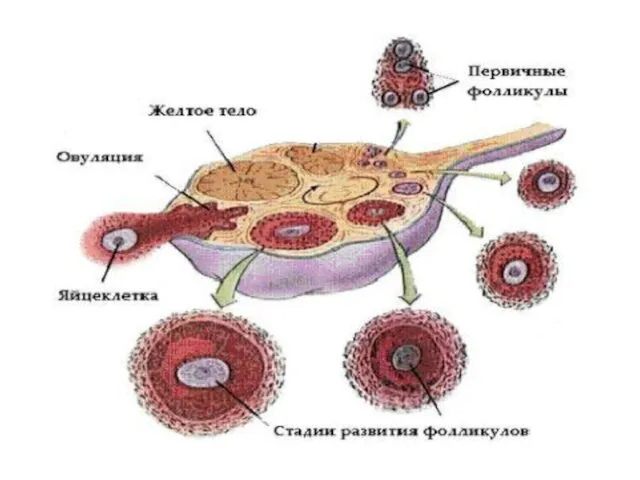
- 9. Овуляция, лютеинизация, желтое тело Овуляция представляет собой разрыв большого зрелого фолликула с выходом яйцеклетки, окруженной тремя-четырьмя
- 11. Функции яичника Рост и созревание яйцеклетки. Кроме этого, в яичниках происходит биосинтез трех групп стероидных гормонов:
- 12. Функции эстрогенов Основными эстрогенами яичников являются эстрадиол, эстрон и эстриол, причем синтезируются преимущественно первые два гормона.
- 13. Гестагены (прогестерон, 17-альфа-оксипрогестерон), являются секретом лютеиновых клеток желтого тела. Кроме того они синтезируются корковым веществом надпочечниковых
- 14. Андрогены (андростендиол, дегидроэпиандростерон) образуются в интерстициальных клетках внутренней оболочки фолликулов (в небольшом количестве) и в сетчатой
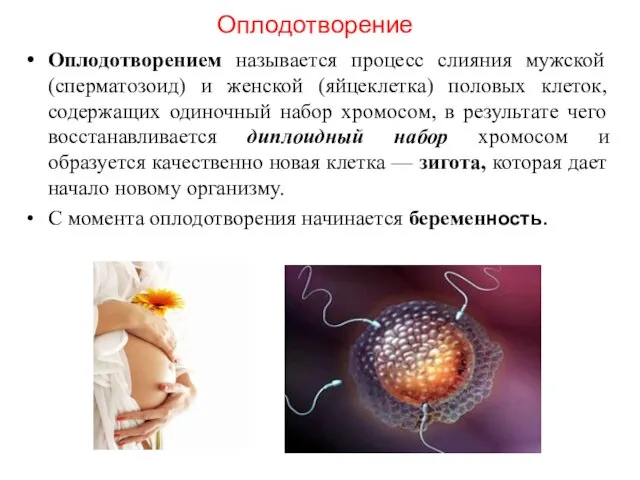
- 17. Оплодотворение Оплодотворением называется процесс слияния мужской (сперматозоид) и женской (яйцеклетка) половых клеток, содержащих одиночный набор хромосом,
- 18. Строение сперматозоида
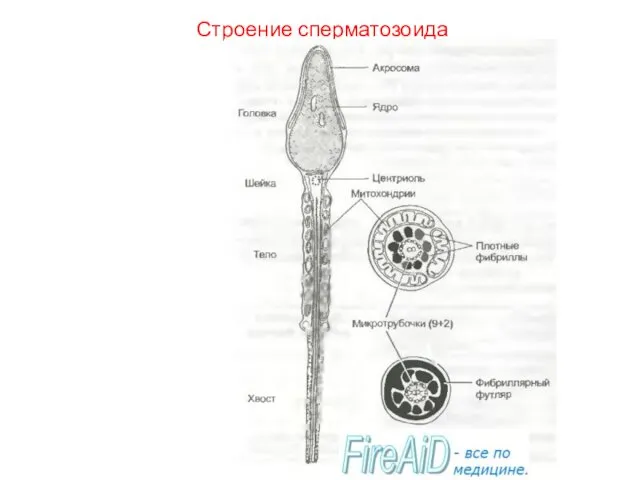
- 19. Характеристика сперматозоида Сперматозоиды бывают двух видов: носители половых Х- и Y-хромосом. Зрелый сперматозоид длину до 50—60
- 20. Строение яйцеклетки Зрелая яйцеклетка состоит из ядра, цитоплазмы, окружена блестящей оболочкой и клетками лучистого венца, представляющего
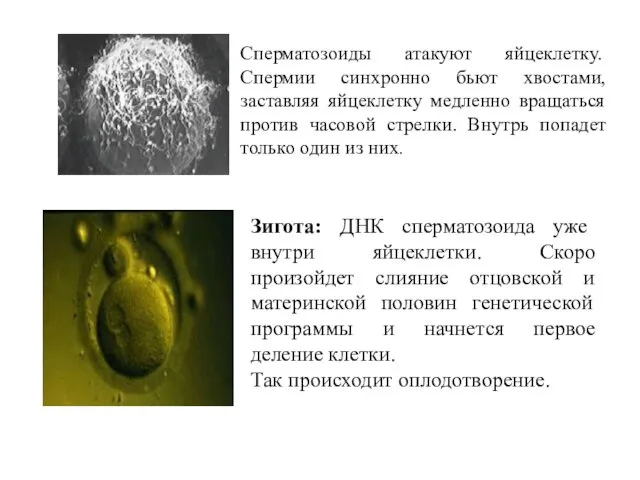
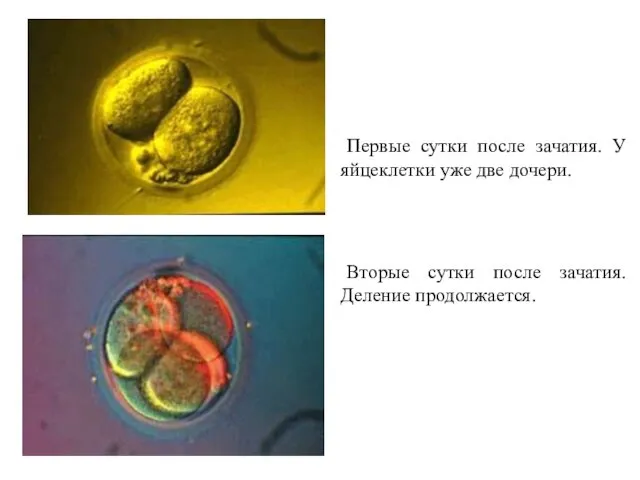
- 21. Сперматозоиды атакуют яйцеклетку. Спермии синхронно бьют хвостами, заставляя яйцеклетку медленно вращаться против часовой стрелки. Внутрь попадет
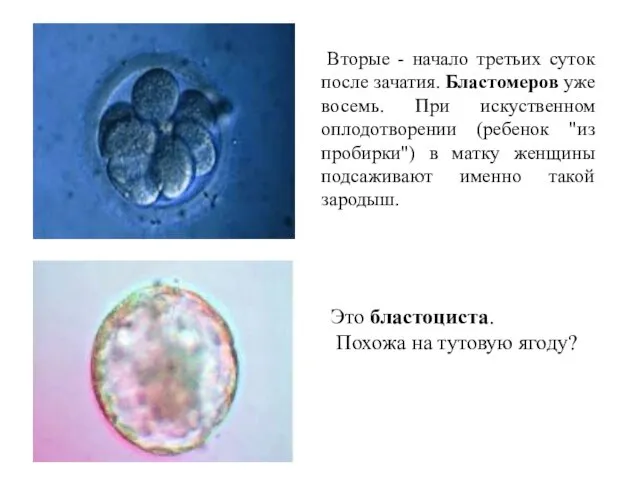
- 23. Вторые - начало третьих суток после зачатия. Бластомеров уже восемь. При искуственном оплодотворении (ребенок "из пробирки")
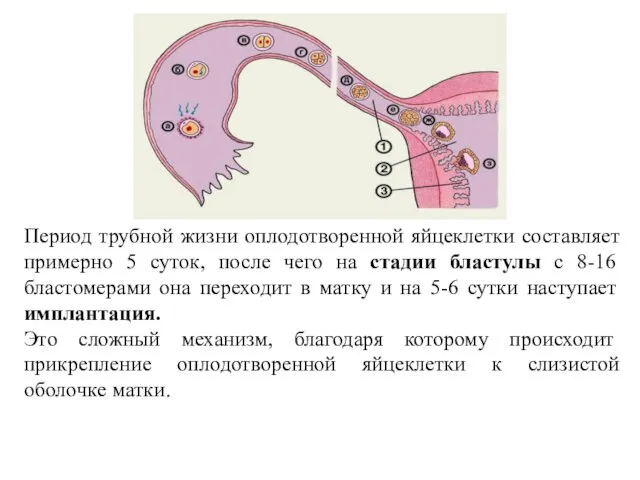
- 24. Период трубной жизни оплодотворенной яйцеклетки составляет примерно 5 суток, после чего на стадии бластулы с 8-16
- 25. Следующая стадия развития эмбриона – стадия бластоцисты. Слой клеток, находящийся снаружи называется трофобластом. Он обеспечивает питание
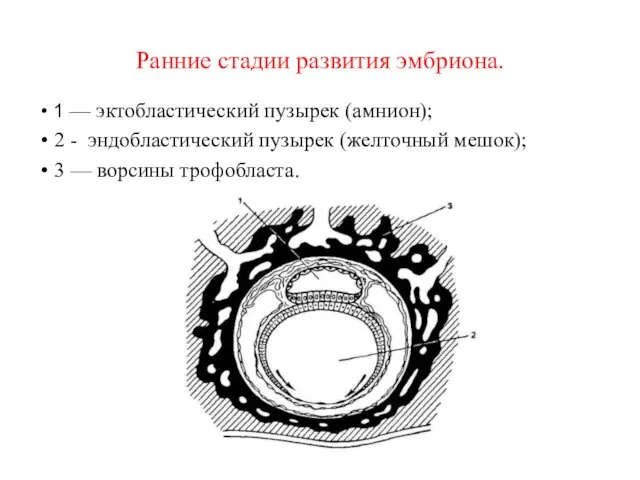
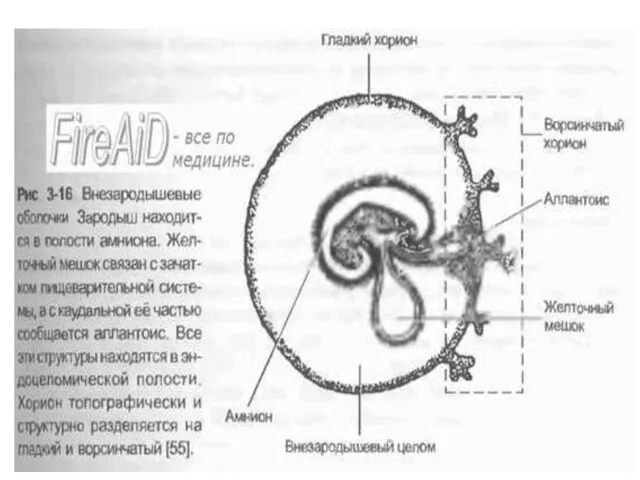
- 26. Ранние стадии развития эмбриона. 1 — эктобластический пузырек (амнион); 2 - эндобластический пузырек (желточный мешок); 3
- 27. На трофобласте образуется выросты (ворсины), которые вначале не имеют сосудов и называются первичными. Наружная оболочка плодного
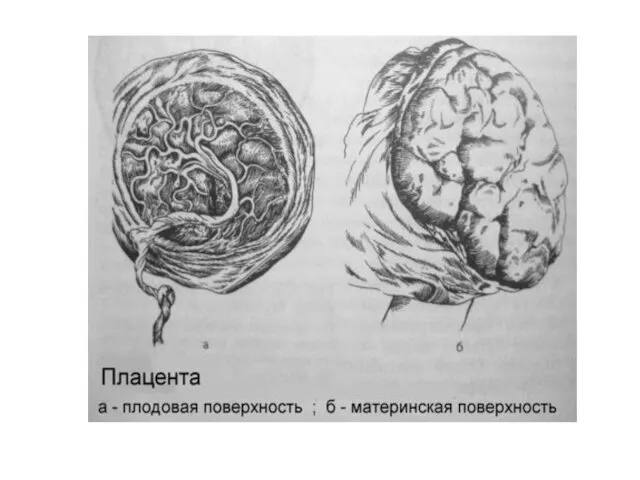
- 29. Плацента является компонентом иммунобиологической защиты плода, а также обладает способностью защищать организм плода от неблагоприятных факторов
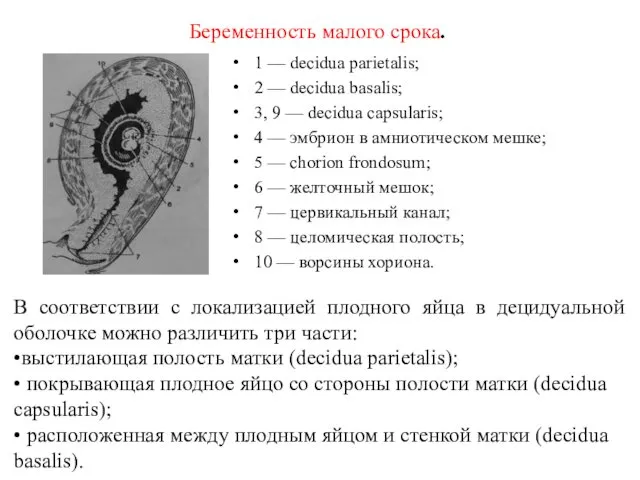
- 31. Беременность малого срока. 1 — decidua parietalis; 2 — decidua basalis; 3, 9 — decidua capsularis;
- 32. Околоплодные воды Околоплодные воды — это биологически активная окружающая плод среда, выполняющая многообразные функции. Объем околоплодных
- 33. Функции околоплодных вод Воды обеспечивают гомеостаз плода, защищают плод от неблагоприятного влияния, пуповину — от сдавления:
- 34. Методы исследования . Околоплодные воды являются важнейшим источником информации о состоянии плода. Исследование околоплодных вод полученных
- 35. Пуповина Пуповина соединяет плод с плацентой, в ней проходят две артерии и одна вена, которые окружены
- 36. Развитие ребенка в утробе матери
- 37. Критические периоды беременности Критические периоды, когда воздействие повреждающих факторов особо опасно. 1-й критический период - время,
- 38. Вопросы ? Спасибо за внимание !
- 40. Скачать презентацию





















 Инновационные методы лечения головной боли
Инновационные методы лечения головной боли Информация для младшего медперсонала противотуберкулёзного стационара
Информация для младшего медперсонала противотуберкулёзного стационара Оценка функционального состояния пациента. Наблюдение за пациентами
Оценка функционального состояния пациента. Наблюдение за пациентами Медициналық ортадағы қақтығысулар жағдайындағы коммуникативті дағдылар
Медициналық ортадағы қақтығысулар жағдайындағы коммуникативті дағдылар Эндокриндік ауруларының емдеу және диагностика стандарттары
Эндокриндік ауруларының емдеу және диагностика стандарттары Начальные этапы развития лучевого поражения
Начальные этапы развития лучевого поражения Методы исследования иммунного статуса и принципы его интерпретации
Методы исследования иммунного статуса и принципы его интерпретации Учение об иммунитете
Учение об иммунитете Препараты влияющие на функцию ЖКТ
Препараты влияющие на функцию ЖКТ Детские инфекционные болезни
Детские инфекционные болезни Туберкулезный плеврит
Туберкулезный плеврит Рак простаты
Рак простаты Развитие вен
Развитие вен Токсичность и опасность химических веществ. Токсикометрия
Токсичность и опасность химических веществ. Токсикометрия Балалардагы анемия
Балалардагы анемия Современные подходы в лечении сахарного диабета 2 типа
Современные подходы в лечении сахарного диабета 2 типа Невроздар
Невроздар Асқазан-ішек жолдарының жоғарғы бөлігіндегі ағзалардың функционалды бұзылыстары
Асқазан-ішек жолдарының жоғарғы бөлігіндегі ағзалардың функционалды бұзылыстары Изготовление сложных порошков. Отсыревающие смеси. Порошки с полуфабрикатами (Лекция № 5)
Изготовление сложных порошков. Отсыревающие смеси. Порошки с полуфабрикатами (Лекция № 5) Жүкті әйелдердің, балалардың, қарт адамдардың тыныс алу жүйесінің визуальді диагностикасыны ерекшеліктерің
Жүкті әйелдердің, балалардың, қарт адамдардың тыныс алу жүйесінің визуальді диагностикасыны ерекшеліктерің Спинной мозг. Синдромы поражения
Спинной мозг. Синдромы поражения Полные съемные пластиночные, зубные протезы
Полные съемные пластиночные, зубные протезы Психология здоровья
Психология здоровья Узкий таз в современном акушерстве
Узкий таз в современном акушерстве Адамның тұқым қуалайтын патологиясындағы тұқым қуалаушылық пен ортаның рөлі
Адамның тұқым қуалайтын патологиясындағы тұқым қуалаушылық пен ортаның рөлі Физиологические изменения в организме беременной женщины
Физиологические изменения в организме беременной женщины Правильное питание
Правильное питание Общая анатомия венозной системы. Вены головы и шеи
Общая анатомия венозной системы. Вены головы и шеи