Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия презентация
Содержание
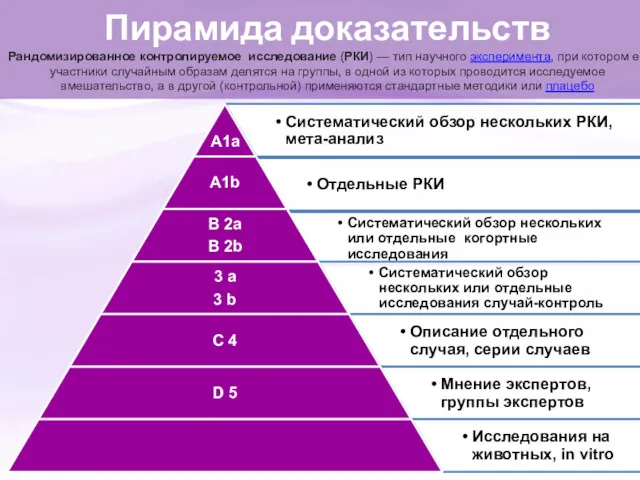
- 2. Пирамида доказательств Рандомизированное контролируемое исследование (РКИ) — тип научного эксперимента, при котором его участники случайным образам
- 3. ПРЕЭКЛАМПСИЯ
- 4. ОПРЕДЕЛЕНИЯ Хроническая артериальная гипертензия - регистрируется либо до беременности, либо до 20 недель беременности. Гестационная артериальная
- 5. ОПРЕДЕЛЕНИЯ Преэклампсия - мультисистемное патологическое состояние для которого характерны: артериальная гипертензия, установленная после 20 недель беременности
- 6. ОПРЕДЕЛЕНИЯ Тяжелая преэклампсия - преэклампсия с тяжелой артериальной гипертензией и/или клиническими и/или биохимическими и/или гематологическими проявлениями
- 7. ОПРЕДЕЛЕНИЯ Тяжелые осложнения ПЭ: эклампсия; HELLP-синдром (гематома или разрыв печени); острая почечная недостаточность; отек легких; инсульт;
- 8. Прогнозирование развития ПЭ На сегодняшний день не существует ни одного теста, с достаточными чувствительностью и специфичностью
- 9. Факторы риска преэклампсии
- 10. Патологическое АД ДАД 90 мм рт. ст. и более или САД 140 мм рт. ст. и
- 11. Правила измерения АД Использовать исправные фонендоскопы, сфигмоманометры, регулярно подвергающиеся калибровке. Нижний край стандартной манжеты (ширина 12-13
- 12. Критерии АГ Нормальное АД: Умеренная АГ: 140-159 и/или 90-109 мм рт ст Тяжелая АГ: 160 и/или
- 13. Патологическая протеинурия Высшая граница нормы: - Суточной потери белка во время беременности ≤ 0.3 г/л (В-2b)
- 14. Протеинурия Умеренная протеинурия - это уровень белка >0,3г/24ч или >0,3 г/л, определяемый в двух порциях мочи,
- 15. N.B.! При наличии симптомов критического состояния (тяжелая АГ, тромбоцитопения, церебральная, почечная, печеночная дисфункция, отек легких) наличие
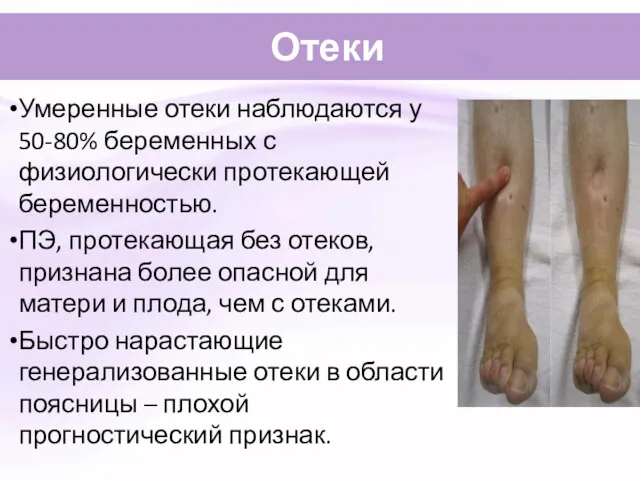
- 16. Отеки Умеренные отеки наблюдаются у 50-80% беременных с физиологически протекающей беременностью. ПЭ, протекающая без отеков, признана
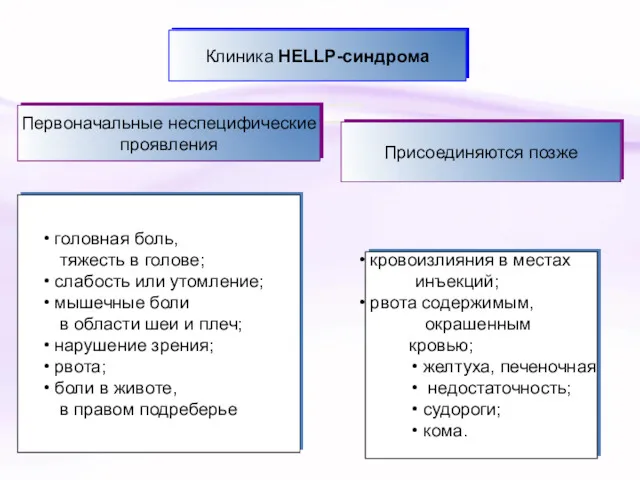
- 17. Клинические проявления преэклампсии Со стороны ЦНС: -головная боль, фотопсии, парестезии, фибрилляции, судороги. Со стороны ССС: -артериальная
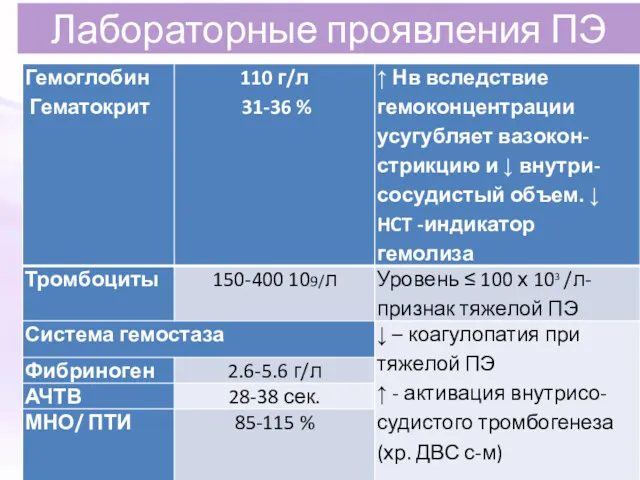
- 18. Лабораторные проявления ПЭ
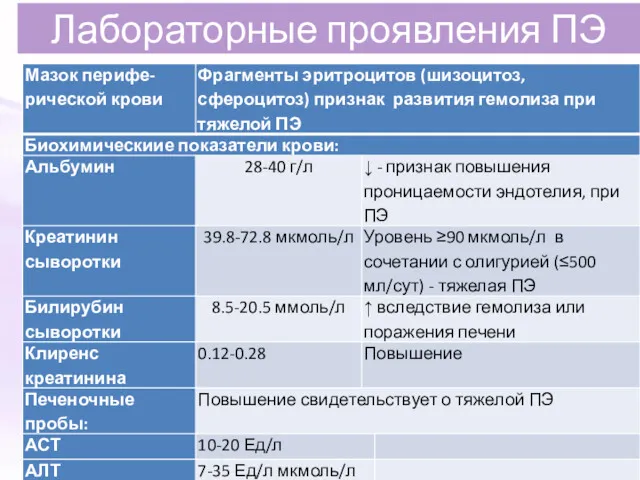
- 19. Лабораторные проявления ПЭ
- 20. Преэклампсия умеренна АГ: САД ≥ 140 мм рт. ст. или ДАД ≥ 90 мм рт. ст.,
- 21. Тяжелая ПЭ Артериальная гипертензия: САД ≥ 160 мм рт. ст. или ДАД ≥ 110 мм рт.
- 22. Симптомы и симптомокомплексы, появление которых указывает на развитие критической ситуации Боль в груди. Одышка. Отек легких.
- 23. Эклампсия Клинические формы эклампсии: Отдельные припадки. Серия судорожных припадков (эклампсический статус). Кома. Симптомы-предвестники эклампсии: головная боль,
- 24. Приступ эклампсии мелкие фибриллярные подёргивания мышц лица с дальнейшим распространением на верхние конечности (при эпилепсии не
- 25. Провести дифференциальный диагноз со следующими заболеваниями Сосудистые заболевания ЦНС. Ишемический/геморрагический инсульт. Внутримозговое кровоизлияние/аневризмы. Тромбоз вен сосудов
- 26. Время возникновения судорог Почти половина всех случаев эклампсии встречается во время беременности, Из них 20% -
- 27. NB! До 44% случаев эклампсии возникают в послеродовом периоде, особенно при доношенной беременности (уровень доказательности рекомендаций
- 28. Оценить неврологический статус пациентки - в первые часы после родоразрешения (для исключения других причин, способных вызвать
- 29. Показания для проведения КТ или МРТ головного мозга: судорожный приступ, зафиксированный ранее 20-й недели беременности или
- 30. Эклампсия Защитите пациентку от повреждений, но не удерживать ее активно. Подготовить оборудование (воздуховоды, отсос, маску и
- 31. Наиболее распространенные диагностические и тактические ошибки Толкование любого судорожного синдрома как Э. НО любой впервые возникший
- 32. Профилактика ПЭ Низкие дозы аспирина (75 мг-162 мг в день), начиная с 12 нед. до родов
- 33. Профилактика ПЭ Не эффективно: - Назначение доноров оксида азота (нитроглицерин) (A-1b) - Назначение прогестерона (A-1b) -
- 34. Этапы оказания медицинской помощи при тяжелой ПЭ Госпитализация (перевод) в учреждение 3-го уровня При возникновении критической
- 35. На догоспитальном этапе необходимо выполнить следующий объем медицинской помощи Оценить тяжесть преэклампсии: АД, сознание, головная боль,
- 36. На догоспитальном этапе необходимо выполнить следующий объем медицинской помощи При АД выше 140/90 мм рт.ст. -
- 37. В приемном покое Провести оценку тяжести преэклампсии: АД, сознание, головная боль, судороги, одышка, боли в животе,
- 38. В приемном покое Врач анестезиолог-реаниматолог вызывается в приемный покой при следующих состояниях: развитие судорог (судороги в
- 39. Отделение интенсивной терапии ведение пациентки в условиях отделения анестезиологии-реаниматологии совместно: акушером-гинекологом анестезиологом-реаниматологом, с привлечением терапевта, по
- 40. NB! Венозный доступ - только периферическая вена. Катетеризация магистральных вен (подключичной) только при развитии декомпенсированного шока
- 41. Мониторинг основных функций со стороны матери: Измерение АД: каждые 15 мин до достижения стабилизации, затем каждые
- 42. Мониторинг основных функций со стороны плода: КТГ (продолжительно, до стабилизации АД; непрерывно, если в родах) не
- 43. БАЗОВАЯ ТЕРАПИЯ ПРЕЭКЛАМПСИИ Родоразрешение. Противосудорожная терапия магния сульфатом. Антигипертензивная терапия.
- 44. Родоразрешение при умеренной ПЭ госпитализация для уточнения диагноза и тщательный мониторинг состояния беременной и плода, но
- 45. Родоразрешение при тяжелой ПЭ решение вопроса о родоразрешении - после стабилизации состояния матери желательно после проведения
- 46. Ведение ПЭ в зависимости от тяжести состояния
- 47. Тактика ведения пациенток Показания к экстренному родоразрешению (минуты): кровотечение из родовых путей, отслойка плаценты острая гипоксия
- 48. Профилактика РДС плода Кортикостероиды - всем пациенткам с ПЭ в 24-34 нед беременности (I-A), с риском
- 49. Метод родоразрешении Тяжелая ПЭ при доношенном сроке беременности - показание к родоразрешению. Умеренная ПЭ или гестационная
- 50. До 32 недель – предпочтительно КС После 34 нед – влагалищное родоразрешение при головном предлежании. Вагинальное
- 51. Второй период родов может быть сокращен – вагинальное оперативное родоразрешение. В третьем периоде – 5 мл
- 52. Алгоритм ведения родов в/в доступ – катетеризация периферической вены (18G); Контроль АД: при умеренной АГ -
- 53. При анестезии во время КС регионарная анестезия более предпочтительна, чем общая анестезия, так как не вызывает
- 54. Базовая терапия: Противосудорожная терапия Профилактика и лечение судорожных приступов
- 55. Нагрузочная доза 4г в/в (16 мл 25% MgSO4) в течение 10-15 мин шприцем медленно в течение
- 56. Определение уровня MgSO4 показано в случае, если Частота дыхания Диурез Снижение коленных рефлексов Рецидивы судорог Уровень
- 57. Токсичность магния: Диурез Отсутствие коленных рефлексов: прекратить инфузию MgSO4 до восстановления коленных рефлексов Угнетение дыхания: Прекратить
- 58. Лечение гипертензии Назначение антигипертензивных препаратов при АД > 160/110 мм рт. ст. (тяжелая гипертензия). Цель терапии:
- 59. Магнезиальная терапия MgSO4 - препарат выбора для профилактики судорог (A-1a) Применение препарата показано при тяжелой ПЭ
- 60. Магнезиальная терапия Режим дозирования MgSO4 : только внутривенно, с использованием инфузомата: Нагрузочная доза: 4 г сухого
- 61. Базовая терапия: Антигипертензивная терапия
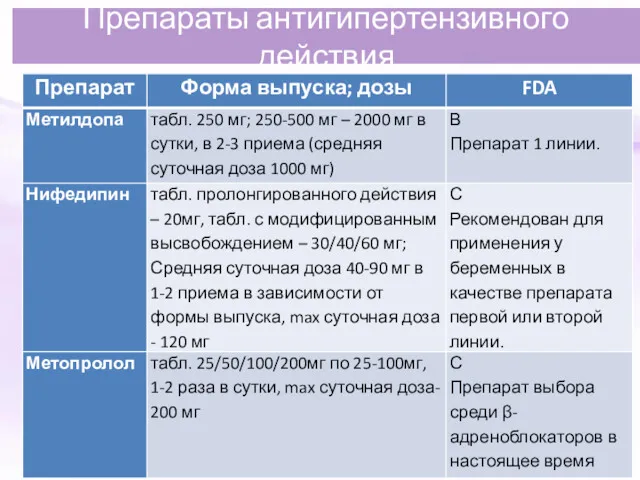
- 62. Препараты антигипертензивного действия
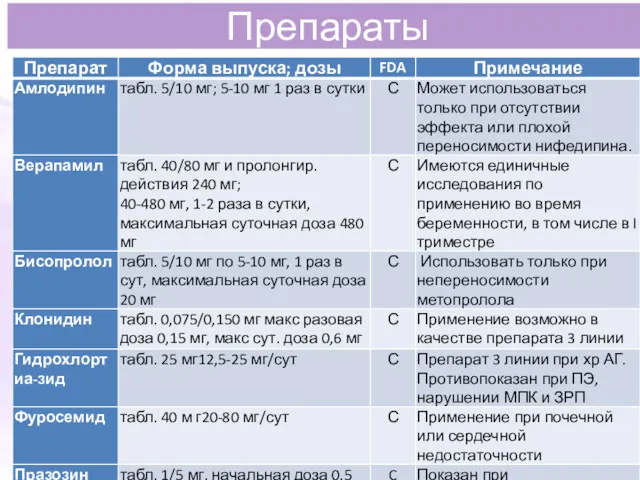
- 63. Препараты
- 64. При сохранении или развитии тяжелой артериальной гипертензии после родоразрешения Урапидил: а-адреноблокатор. Препарат противопоказан во время беременности
- 66. Инфузионная терапия Умеренная дегидратация лучше, чем гипергидратация. Объём 1-1,2 л в сутки. Инфузия (только сбалансированные кристаллоиды).
- 67. Острая жировая дистрофия печени (острый жировой гепатоз беременных) МКБ-10 - Печеночная недостаточность, не классифицированная в других
- 69. Клинические проявления острой жировой дистрофии печени: тяжелая печеночно-клеточная недостаточность геморрагический синдром вследствие ДВС синдрома (33%) Почечная
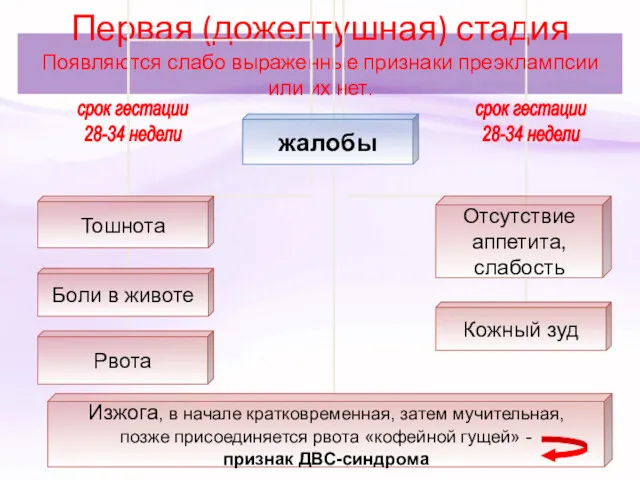
- 70. Первая (дожелтушная) стадия Появляются слабо выраженные признаки преэклампсии или их нет. срок гестации 28-34 недели срок
- 71. Вторая (желтушная) стадия через 1-2 недели от начала заболевания. Желтуха Нарастает слабость, Эйфория, неадекватное поведение усиливается
- 72. Третья стадия Возникают условия для тяжелых кровоизлияний в мозг, ПЖЖ Развивается через 1 неделю после возникновения
- 73. Главный признак острой жировой дистрофии печени печеночно-почечная недостаточность с быстрым уменьшением в размерах печени. !
- 74. Лабораторные признаки острой жировой дистрофии печени Билирубин (за счет прямой фракции ) Мочевая кислота (более 479
- 75. Лечение острой жировой дистрофии печени Транспортировка в медицинское учреждение III уровня. Предоперационная подготовка Родоразрешение
- 76. Главная задача акушера- гинеколога Успеть родоразрешить женщину до гибели плода и развития ДВС - синдрома !
- 77. Резкое ухудшение состояния женщины – показание к кесареву сечению при живом или мертвом плоде
- 78. HELLP – синдром H – гемолиз EL – повышение уровня ферментов крови LP – низкое число
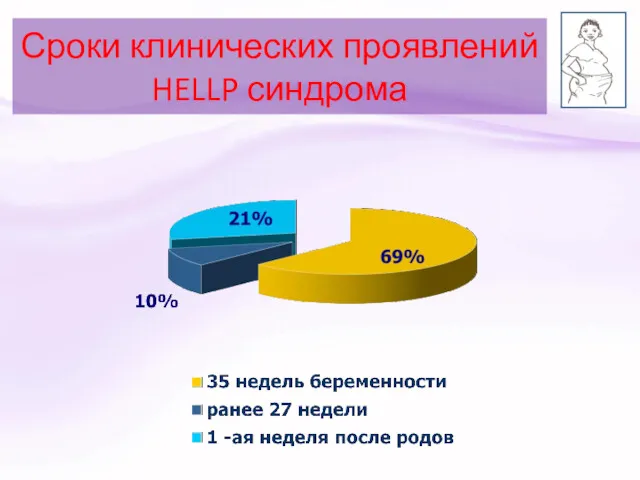
- 79. Сроки клинических проявлений HELLP синдрома
- 81. возможные проявления HELLP синдрома тотальная преждевременная отслойка нормально расположенной плаценты,; ДВС-синдром; отек легких; острая почечная недостаточность
- 82. Лабораторные признаки HELLP – синдрома трансаминазы в крови – АСТ более 200 ЕД/л, АЛТ более 70
- 83. ВНИМАНИЕ ! Все признаки HELLP – синдрома наблюдаются не всегда. В отсутствии гемолиза симптомокомплекс обозначается как
- 84. Лечение HELLP – синдрома Прерывание беременности в максимально короткие сроки; Это единственный способ предотвращения прогрессирования патологического
- 85. Предоперационная подготовка в течение 4 часов Свежезамороженная плазма Гидроксиэтилированный крахмал 6% или 10% в/в 500 мл
- 86. Срочное оперативное родоразрешение !
- 87. Благодарю за внимание
- 89. Острый жировой гепатоз беременных ОЖГБ редко встречающаяся патология беременности: 1 случай ОЖГБ приходится на 13 328
- 90. По МКБ-10 К-72 «Печеночная недостаточность, не классифицированная в других рубриках» «Желтая атрофия или дистрофия печени жировая,
- 91. Этиология и патогенез ОЖГ Этиология и патогенез ОЖГБ до настоящего времени недостаточно изучены. ОЖГБ относят к
- 92. Первая стадия - дожелтушная, на 30 – 34-й неделе. Рвота, тошнота, боли в животе, слабость, кожный
- 93. Третья стадия – развивается через 1 – 2 недели после возникновения желтухи, тяжелая фульминантная печеночная недостаточность
- 94. Характерен метаболический ацидоз. Длительность заболевания составляет от нескольких дней до двух месяцев. При лабораторном исследовании: -
- 95. Тактика при ОЖГ Экстренное родоразрешение (КС) при сроке более 34 недель беременности При возможности – проведение
- 96. Развивается в III триместре беременности с 27-й по 37-ю недели, чаще – на 35-й неделе. Возможно
- 97. Симптомы Боли в правом подреберье и эпигастральной области (непостоянные, подобно коликам) Тошнота, рвота 30–60% женщин жалуются
- 98. Диагностика Диагноз HELLP синдром правомерен при наличии всех или нескольких из нижеперечисленных критериев [51,52]: Гемолиз
- 99. Тромбоцитопения Уровень тромбоцитов менее 150*109/л может быть при: Гестационной тромбоцитопении (59%) Иммунной тромбоцитопенической пурпуре (11%) ПЭ
- 100. Диагностические критерии Tennessee Classification System, Sibai Внутрисосудистый гемолиз Повышение уровня билирубина (≥ 20.5 ммоль/л или ≥
- 101. 1 класс Тромбоциты ≤50х109/л АСТ или АЛТ≥70МЕ/л ЛДГ≥600МЕ/л 2 класс Тромбоциты ≤100х109 ≥50х109/л АСТ или АЛТ≥70МЕ/л
- 102. Дифференциальная диагностика Наиболее часто ДД HELLP необходимо проводить с: Вирусным гепатитом Холангитом Др. острой патологией Другие
- 103. Осложнения HELLP 75% риск тяжелой материнской заболеваемости при уровне LDH > 1400 U/L, AST > 150
- 104. Ведение пациенток Немедленное родоразрешение при сроке беременности ≥34 нед. Роды в течение 48 часов после постановки
- 105. Антитромбин (при уровне в плазме менее 70%): 1 MЕ антитромбина III/кг массы тела = увеличение уровня
- 106. Ведение послеродового HELLP-синдрома У большинства женщин падение уровня тромбоцитов продолжается после родов с увеличением на 3-е
- 107. Тактика при послеродовом HELLP-синдроме При прогрессивном нарастании уровня билирубина или креатинина более чем 72 часа после
- 108. Риск для последующих беременностей использование КОК безопасно у женщин с HELLP в анамнезе у 20% (5–52%)
- 109. Факторы риска Преэклампсия в предыдущей беременности (риск увеличен в 7 раз) Возраст более 40 лет Преэклампсия
- 110. Ведение после родов Контрольный осмотр через 2 нед. (при отсутствии экстренных показаний); При гипертензии, сохраняющейся дольше
- 111. Классификация глубокая недоношенность вес до 1000 г – экстремально низкая масса тела выраженная незрелость легких прогноз
- 113. Скачать презентацию




































































































 Саңырауқұлақтарға қарсы дз-жіктелуі
Саңырауқұлақтарға қарсы дз-жіктелуі Проблемы семьи инкурабельного пациента
Проблемы семьи инкурабельного пациента Невропатия седалищного, малоберцового и большеберцового нервов
Невропатия седалищного, малоберцового и большеберцового нервов Воспалительные и дистрофические заболевания ВНЧС у детей
Воспалительные и дистрофические заболевания ВНЧС у детей Генная терапия
Генная терапия Хронический гепатит
Хронический гепатит Холтеровское мониторирование ЭКГ - современные аспекты применения
Холтеровское мониторирование ЭКГ - современные аспекты применения Патронаж ребенка до года
Патронаж ребенка до года Правовая и юридическая база сестринского дела
Правовая и юридическая база сестринского дела Фармацевтическая опека при лихорадке
Фармацевтическая опека при лихорадке Виды неправильной осанки у детей
Виды неправильной осанки у детей Влияние солнечных лучей на кожу человека
Влияние солнечных лучей на кожу человека Гипоталамус –гипофиз –бүйрекүсті безі жүйесі
Гипоталамус –гипофиз –бүйрекүсті безі жүйесі Патогенез, диагностика и лечение хронического эндометрита
Патогенез, диагностика и лечение хронического эндометрита Неотложная помощь при заболеваниях ССС
Неотложная помощь при заболеваниях ССС Здравоохранение и демография на территории Кировской области
Здравоохранение и демография на территории Кировской области Гемоторакс, пневмоторакс, принципы первой помощи и лечения
Гемоторакс, пневмоторакс, принципы первой помощи и лечения Развитие НЭК у новорожденных на ИВЛ
Развитие НЭК у новорожденных на ИВЛ Остеоартроз
Остеоартроз Лабораторная диагностика инфекций, передающихся половым путем
Лабораторная диагностика инфекций, передающихся половым путем Дыхательная недостаточность
Дыхательная недостаточность Этапы хирургического лечения. Предоперационный и послеоперационный периоды
Этапы хирургического лечения. Предоперационный и послеоперационный периоды Тұмау - жұқпалы ауру
Тұмау - жұқпалы ауру Нивелирование. Коррекция формы зубных рядов
Нивелирование. Коррекция формы зубных рядов Диагностика и дифференциальная диагностика ревматоидного артрита
Диагностика и дифференциальная диагностика ревматоидного артрита Haemolytic disease of the fetus and newborn. Rh isoimmunization
Haemolytic disease of the fetus and newborn. Rh isoimmunization Учение об инфекции. Патогенность и вирулентность микробов
Учение об инфекции. Патогенность и вирулентность микробов Нарушения периферического кровообращения. Лекция 13
Нарушения периферического кровообращения. Лекция 13