Содержание
- 2. Рак пищевода 1 место среди заболеваний пищевода Заболевают в основном пожилые люди (пик 55-60 лет) Характерна
- 3. I. Злокачественные эпителиальные опухоли: - плоскоклеточный рак; - аденокарцинома; - железисто - кистозный рак; - мукоэпидермоидный
- 4. II. Злокачественные неэпителиальные опухоли (наиболее часто саркома): 1. Незрелые злокачественные опухоли из соединительной ткани: а) фибросаркома;
- 5. Другие гистологические типы опухолей пищевода III. Смешанные опухоли (карциносаркома, меланома и др.). IV Вторичные опухоли. V.
- 6. Локализация рака пищевода Наиболее часто развивается в местах физиологических сужений:устье пищевода, на уровне бифуркации трахеи, над
- 7. Формы рака пищевода Формы рака пищевода: - экзофитный (узловой, грибовидный, папилломатозный); Узловой (бородавчато-папилломатозный) рак- 60%, по
- 8. Классификация TNM T1 – опухоль инфильтрирует слизистую и подслизистый слой стенки пищевода; T2 – опухоль инфильтрирует
- 9. Метастазированию рака пищевода Метастазирование рака пищевода зависит от гистологического строения опухоли и своеобразно развитой сети лимфатических
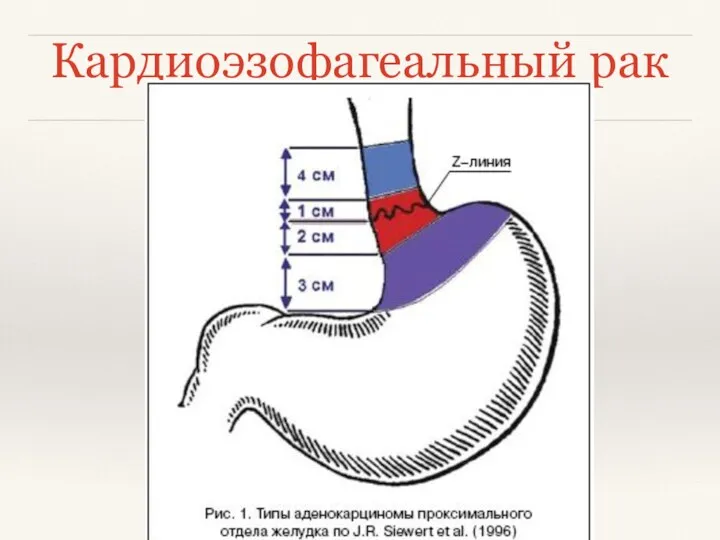
- 10. Кардиоэзофагеальный рак Согласно классификации Siewert: I тип – аденокарцинома дистального отдела пищевода (часто ассоциируется с пищеводом
- 11. Кардиоэзофагеальный рак
- 12. Диагностика рака пищевода Первичная диагностика: - жалобы (дисфагия, боли, саливация, тошнота), анамнез; Дефицит массы тела, гнилостный
- 13. Дисфагия при раке пищевода Дисфагия — нарушение глотания пищи. Этот симптом наблюдается более чем у 75
- 14. Рентгенологический метод в диагностике РП Задачи рентгенологического метода: - выявление опухоли; - определение протяжённости опухоли, уточнение
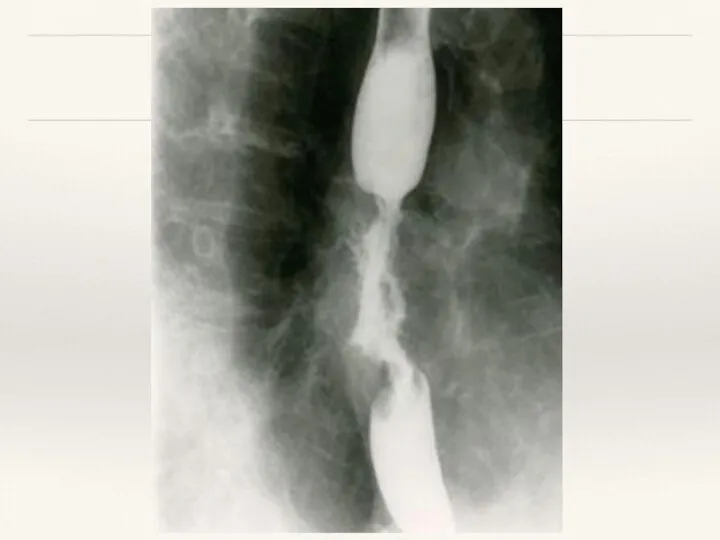
- 15. Рентгенологический метод в диагностике РП К основным рентгенологическим симптомам рака пищевода относят ригидность стенок, отсутствие перистальтики
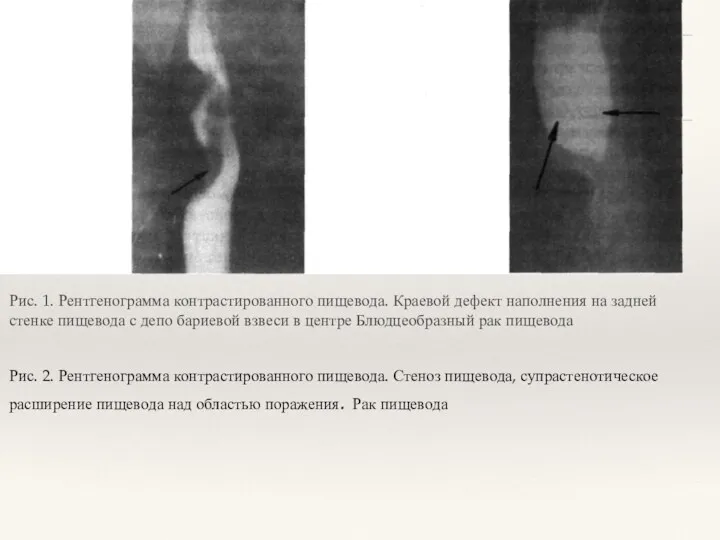
- 16. Рис. 1. Рентгенограмма контрастированного пищевода. Краевой дефект наполнения на задней стенке пищевода с депо бариевой взвеси
- 18. Диагностика РП Дифференциальная диагностика рака пищевода: 1. Аномалии пищевода (врожденное сужение пищевода). 2. Дивертикулы (дивертикулиты) пищевода.
- 19. Эзофагоскопия в диагностике РП Цели проведения: — Выявление воспалительных и неопухолевых изменений слизистой оболочки пищевода. —
- 20. Эндоскопические ориентиры уровня поражения Верхняя треть пищевода расположена в 18-24 см от края верхних резцов; Средняя
- 21. Другие исследования для диагностики РП КТ проводят с целью уточнения глубины опухолевой инфильтрации стенки пищевода, определения
- 23. Скачать презентацию

















 Методы исследования молочных желез женщины
Методы исследования молочных желез женщины Острые коронарные синдромы (современное состояние проблемы)
Острые коронарные синдромы (современное состояние проблемы) Оказание первой помощи
Оказание первой помощи Dental caries and Conditionals
Dental caries and Conditionals Рак тела желудка
Рак тела желудка Средства измерения температуры
Средства измерения температуры Митральный стеноз (стеноз левого атриовентрикулярного отверстия)
Митральный стеноз (стеноз левого атриовентрикулярного отверстия) Гестозы второй половины беременности. Патогенез, клиника, диагностика, лечение
Гестозы второй половины беременности. Патогенез, клиника, диагностика, лечение Менингеальный синдром в клинике инфекционных болезней. Менингококковая инфекция
Менингеальный синдром в клинике инфекционных болезней. Менингококковая инфекция Предмет и задачи медицинской микробиологии
Предмет и задачи медицинской микробиологии История хирургии
История хирургии Состояние паллиативной помощи детям в Краснодарском крае
Состояние паллиативной помощи детям в Краснодарском крае Биохимия зубного налета и зубного камня
Биохимия зубного налета и зубного камня Особые дети: как понять и принять
Особые дети: как понять и принять Оказание первой медицинской помощи
Оказание первой медицинской помощи Жедел панкреатит
Жедел панкреатит Беременность и артериальная гипертензия
Беременность и артериальная гипертензия Правовая и юридическая база сестринского дела
Правовая и юридическая база сестринского дела Лечение гипертонических кризов
Лечение гипертонических кризов Офтальмология. Гемофтальм
Офтальмология. Гемофтальм Коронарлық синдром
Коронарлық синдром Опыт профилактической работы с несовершеннолетними ГБУЗ Сыктывкарская детская поликлиника №2
Опыт профилактической работы с несовершеннолетними ГБУЗ Сыктывкарская детская поликлиника №2 Учет, хранение, выписывание и использование наркотических средств и психотропных веществ, их прекурсоров
Учет, хранение, выписывание и использование наркотических средств и психотропных веществ, их прекурсоров Туберкулез ауруының алдын - алу
Туберкулез ауруының алдын - алу День памяти жертв СПИДа
День памяти жертв СПИДа Допинг. Вред и польза
Допинг. Вред и польза Защитные токсичные компоненты. Виды БАДов
Защитные токсичные компоненты. Виды БАДов Тепловой и солнечный удары. Неотложная помощь и интенсивная терапия
Тепловой и солнечный удары. Неотложная помощь и интенсивная терапия