Содержание
- 2. Конфликт интересов Рекомендации ESC/EACTS по реваскуляризации миокарда 2014 Рекомендации ESC/EACTS по ОКС с подъемом ST-T 2012
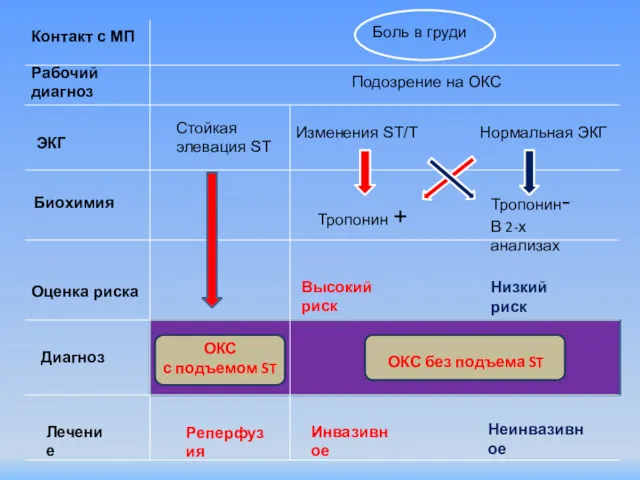
- 3. Боль в груди Подозрение на ОКС Стойкая элевация ST Изменения ST/T Нормальная ЭКГ Контакт с МП
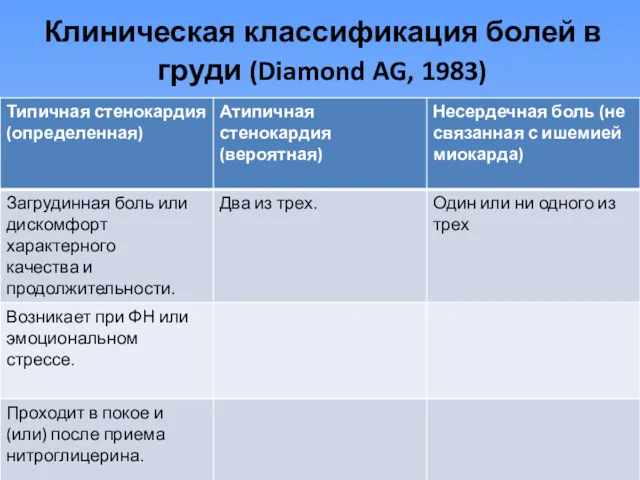
- 4. Клиническая классификация болей в груди (Diamond AG, 1983)
- 5. Типичный болевой синдром Боль за грудиной или эквивалент Сжимающая, давящая боль На пике нагрузки Длительность от
- 6. Острый коронарный синдром Острый коронарный синдром - любая группа клинических признаков или симптомов, позволяющих подозревать острый
- 7. Острый коронарный синдром с подъемом сегмента ST Острый коронарный синдром с подъемом сегмента ST (ОКСПСТ) -
- 8. Острый коронарный синдром без подъемов сегмента ST Острый коронарный синдром без подъемов сегмента ST (ОКСбпСТ) -
- 9. Нестабильная стенокардия Нестабильная стенокардия - острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития
- 10. Стенокардия – диагноз клинический!!!
- 11. Нестабильная стенокардия Впервые возникшая стенокардия (в течение месяца после появления, ОКСбпСТ - 2-3 класс по Канадской
- 12. Инфаркт миокарда Инфаркт миокарда - острый процесс ишемии миокарда достаточной тяжести и продолжительности, чтобы вызвать некроз
- 13. КРИТЕРИИ ИНФАРКТА МИОКАРДА Повышение и/или закономерная динамика снижения биомаркеров некроза миокарда (предпочтительно ВЧ тропонина), при этом
- 14. Клиника Классический вариант Атипичные формы - Абдоминальный Астматический Аритмический Цереброваскулярный (Боголеповский) Безболевая форма
- 15. ТИПЫ ИНФАРКТА МИОКАРДА Thygesen K, Alpert JS, Jaffe AS et al Third Universal Definition of Myocardial
- 16. Инфаркт миокарда 1 типа Спонтанный ИМ, связанный с ишемией вследствие первичного коронарного события (эрозия и/или разрушение,
- 17. Инфаркт миокарда 2 типа Вторичный ИМ, связанный с ишемией, вызванной недостатком кислорода, например, при коронарном спазме,
- 18. Инфаркт миокарда 3 типа Внезапная коронарная смерть (включая остановку сердца), часто с симптомами предполагаемой ишемии миокарда
- 19. Инфаркты миокарда 4 типа ИМ типа 4a. Инфаркт миокарда, ассоциированный с чрезкожным коронарным вмешательством. + повышение
- 20. Инфаркты миокарда 4 типа ИМ типа 4b. Инфаркт миокарда, связанный с тромбозом стента, подтвержденным ангиографией или
- 21. Инфаркт миокарда 5 типа ИМ типа 5. Инфаркт миокарда, ассоциированный с аорто-коронарным шунтированием. Дополнительным критерием служат
- 22. Реинфаркт и повторный инфаркт Реинфаркт – это ОИМ, развившийся в течение 28 дней после первого или
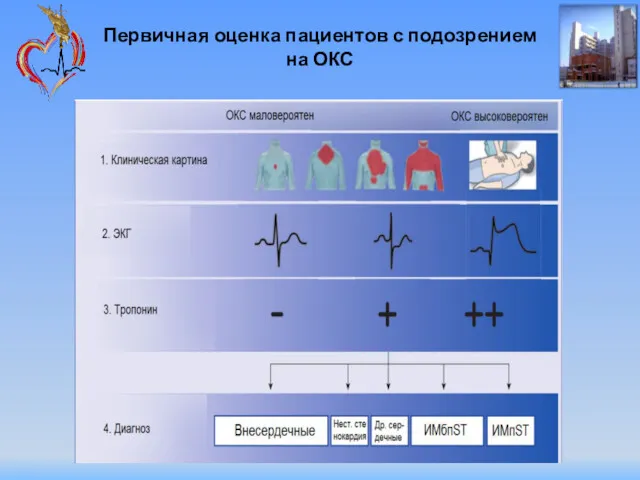
- 23. Первичная оценка пациентов с подозрением на ОКС
- 24. 5 шагов в лечении ОКС без подъема сегмента ST-T
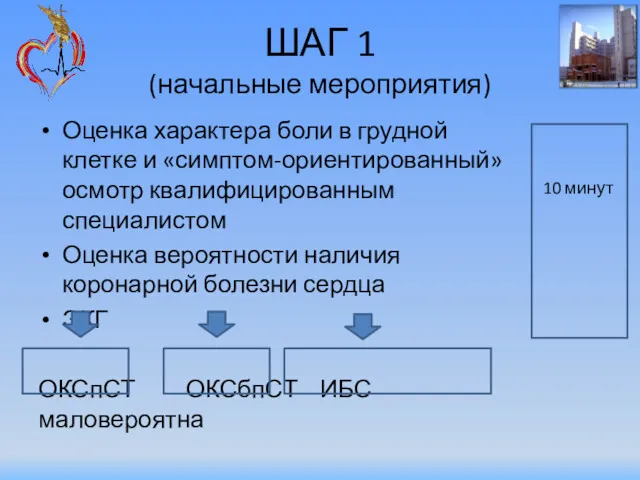
- 25. ШАГ 1 (начальные мероприятия) Оценка характера боли в грудной клетке и «симптом-ориентированный» осмотр квалифицированным специалистом Оценка
- 26. Оценка вероятности КБС Характеристика боли в грудной клетке Возраст Пол ФР сердечно-сосудистых заболеваний Известная КБС Внесердечные
- 27. Первоначальная оценка пациента с предполагаемым ОКС Оценка (низкой и/или высокой) вероятности наличия ОКС исходя из: Клинического
- 28. Начальные лечебные мероприятия
- 29. ШАГ 2 (верификация диагноза и оценка риска) Ответ на антиангинальную терапию Рутинная б/х крови, тропонин крови
- 30. 12-канальная ЭКГ (IB): ≤10 мин (после первого мед контакта, сразу расшифрована опытным врачом) Повторить ЭКГ: -
- 31. Регистрация дополнительных отведений ЭКГ (V3R, V4R, V7-V9) рекомендуется, когда изменения в стандартных отведениях неубедительны (IC). ЭКГ
- 32. ЭХОКГ Всем пациентам для оценки региональной и глобальной функции ЛЖ и дифференциальной диагностики (IC). У пациентов,
- 33. Диагноз и определение риска ишемии/кровотечения основан на комбинации анамнеза, симптомов, объективного статуса, ЭКГ (мониторинг ST), и
- 34. ФАРМАКОТЕРАПИЯ
- 35. ШАГ 3 (инвазивное лечение) Критерии высокого риска Первичные: - Значимая девиация Тропонина. - Изменения ST- или
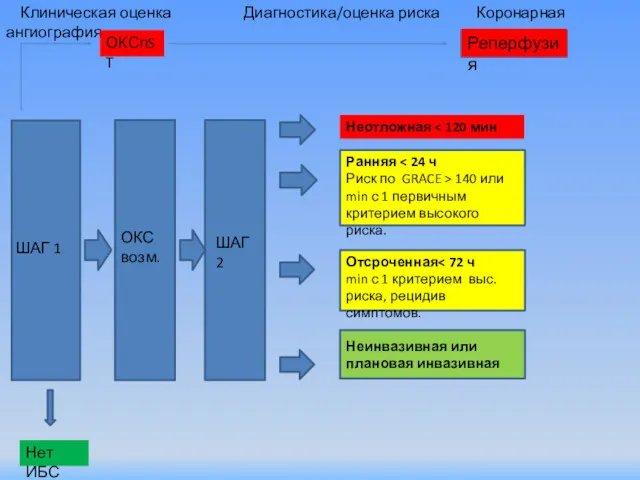
- 36. Клиническая оценка Диагностика/оценка риска Коронарная ангиография ШАГ 1 Нет ИБС ШАГ 2 Неинвазивная или плановая инвазивная
- 37. Альтернатива КАГ, чтобы исключить ОКС, когда есть низкая/средняя вероятность ИБС и когда определение тропонина и ЭКГ
- 38. Для индуцирования ишемии показан пациентам, без рецидивов болей, ЭКГ в норме, Тропонин в норме и низким
- 39. Пациентам, у которых должна быть определена степень поражения коронарных артерий или инфаркт-зависимая артерия (IC). Коронароангиграфия
- 40. Для оценки прогноза и риска кровотечения следует использовать шкалы оценки риска (GRACE, CRUSADE) (IB).
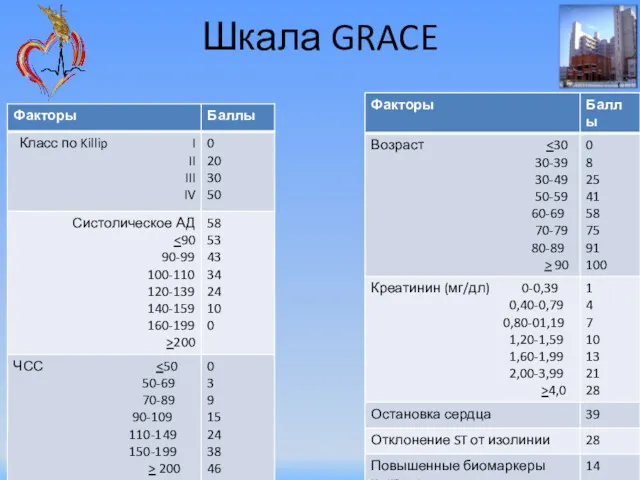
- 41. Шкала GRACE
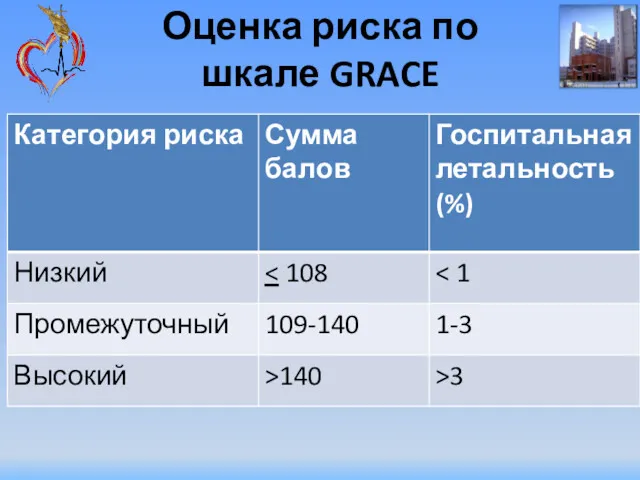
- 42. Оценка риска по шкале GRACE
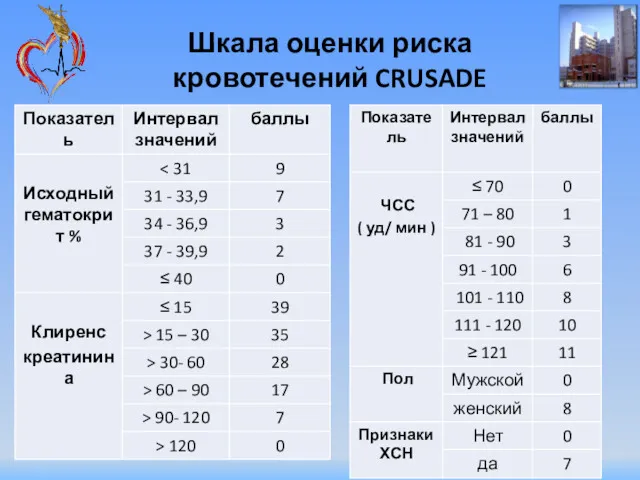
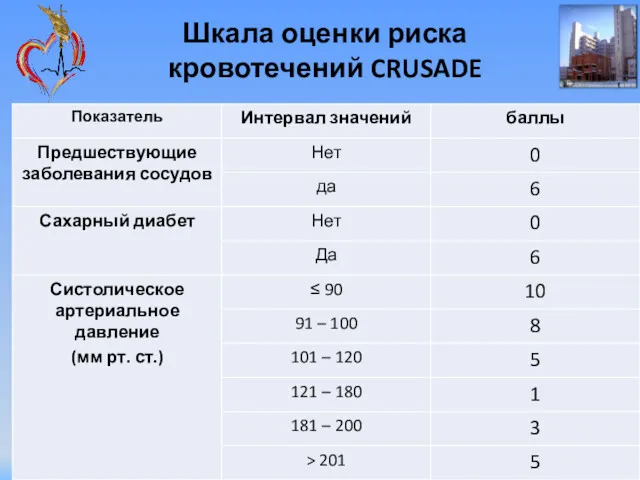
- 43. Шкала оценки риска кровотечений CRUSADE
- 44. Шкала оценки риска кровотечений CRUSADE
- 45. Категории риска крупного кровотечения во время госпитализации: Очень низкий ( Низкий риск ( 21-30 баллов) Умеренный
- 46. Все пациенты с подозрением на ОКС должны поступать в ОРИТ и должны быть незамедлительно осмотрены квалифицированным
- 47. Анализы крови при поступлении (минимум) ВЧ тропонин T или I (точка 0) Креатинин сыворотки Гемоглобин, гематокрит,
- 48. Маркеры некроза Определение уровня биомаркеров повреждения кардиомиоцитов, предпочтительно высокочувствительного сердечного тропонина, обязательно у всех пациентов с
- 49. Даже когда повышение уровня Вч-тропонина не вызвано ОИМ, это коррелирует с неблагоприятным прогнозом
- 50. Алгоритмы ‘Rule-in’ и ‘Rule-out’
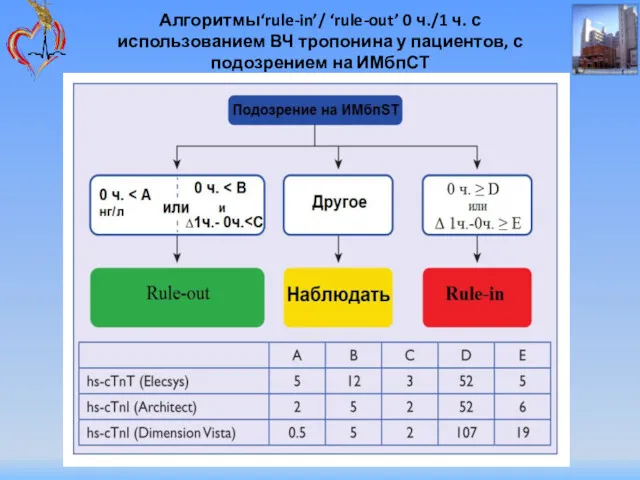
- 51. Алгоритмы‘rule-in’/ ‘rule-out’ 0 ч./1 ч. с использованием ВЧ тропонина у пациентов, с подозрением на ИМбпСТ
- 52. Алгоритмы‘rule-in’/ ‘rule-out’ 0 ч./1 ч. Анализ крови на ВЧ тропонин I (точка 1 ч) !!!! (если
- 53. Предсказательная ценность положительного результата у пациентов, подпадающих под критерии ‘rule-in’ в алгоритме 0 ч/1 ч., составляет
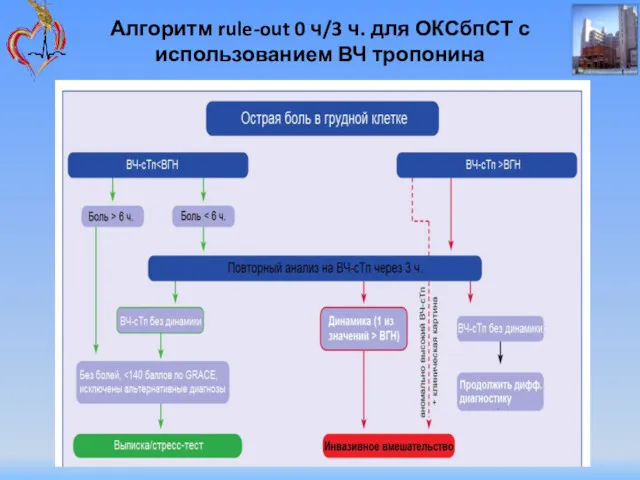
- 54. Алгоритм rule-out 0 ч/3 ч. для ОКСбпСТ с использованием ВЧ тропонина
- 55. Другие возможные повышения уровня Tn I Хроническая или острая дисфункция почек Тяжелая ОСН или ХСН Гипертонический
- 56. Другие возможные повышения уровня Tn I Острые неврологические заболевания, включая инсульт (ишемический или геморрагический) Расслаивающая аневризма
- 57. Другие возможные повышения уровня Tn I Инфильтративные заболевания (амилоидоз, гемохроматоз, саркоидоз, склеродермия) Токсичные препараты (адриамицин, 5-фторурацил,
- 58. Инвазивная стратегия
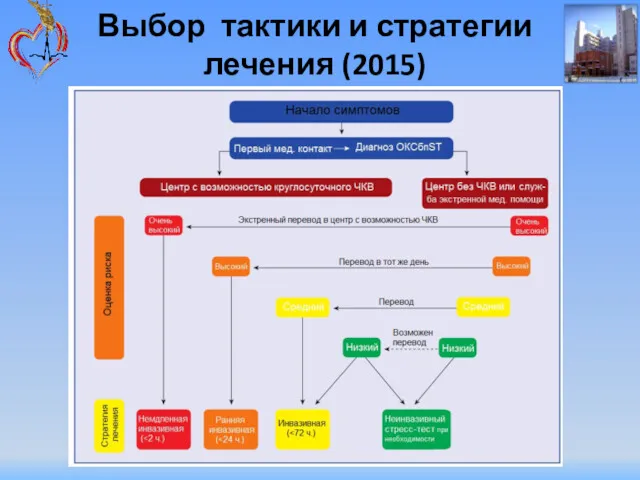
- 59. Выбор тактики и стратегии лечения (2015)
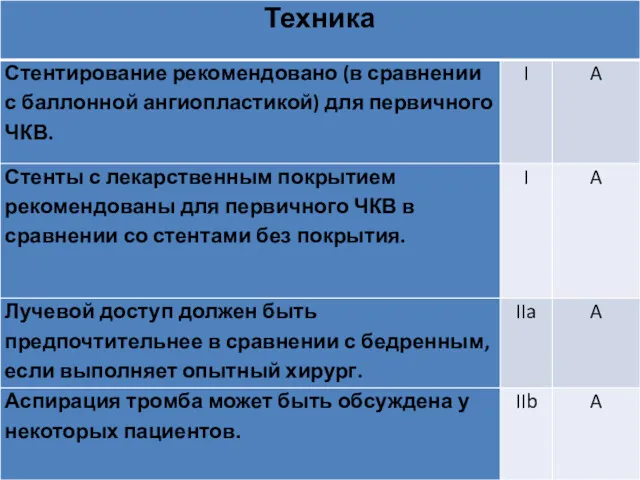
- 60. Инвазивная стратегия Лучевой доступ должен быть предпочтительнее в сравнении с бедренным, если выполняет опытный хирург (IA).
- 61. Инвазивная стратегия ПРИ МНОГОСОСУДИСТОМ ПОРАЖЕНИИ Стратегия по реваскуляризации (узконаправленное ЧКВ/мультибалонное ЧКВ/АКШ) основана на клиническом статусе, тяжести
- 63. Консервативная стратегия
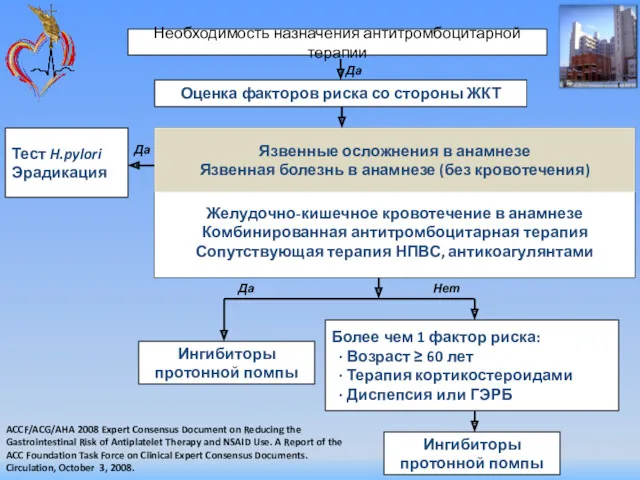
- 65. Ингибиторы протонного насоса (водородно-калиевой АТФазы) – основное средство предотвращения желудочно-кишечных осложнений антиромбоцитарной терапии
- 66. Необходимость назначения антитромбоцитарной терапии Желудочно-кишечное кровотечение в анамнезе Комбинированная антитромбоцитарная терапия Сопутствующая терапия НПВС, антикоагулянтами Язвенные
- 68. Нейролептанальгезия: Фентанил 0.1 мг + Дроперидол 5 мг в/в струйно. Наркотические анальгетики: Морфин 10 мг в/в
- 71. Рекомендуемое лечение при выписке
- 72. ОКС с подъемом ST
- 73. Дифференциальная диагностика ТЭЛА Расслоение аорты Острый перикардит Острый миокардит Плевропневмония Пневмоторакс Межреберная невралгия Опоясывающий лишай
- 74. Дифференциальная диагностика Заболевания пищевода, желудка и 12-перстной кишки (язвенная болезнь) и других органов верхних отделов брюшной
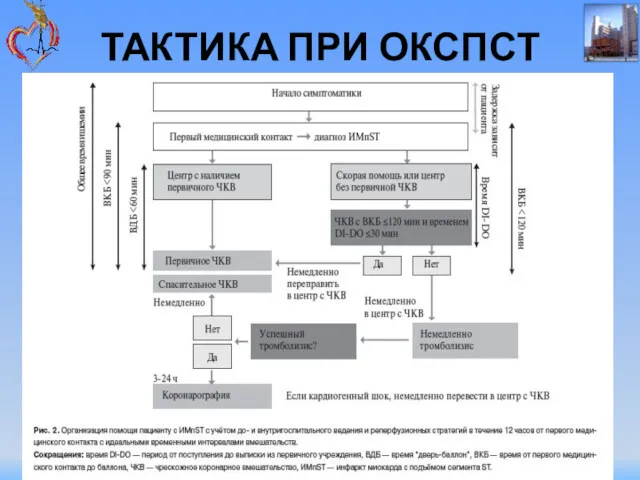
- 75. ТАКТИКА ПРИ ОКСПСТ
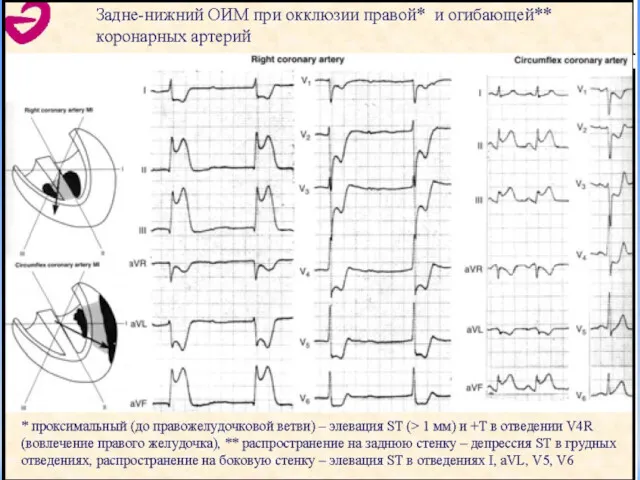
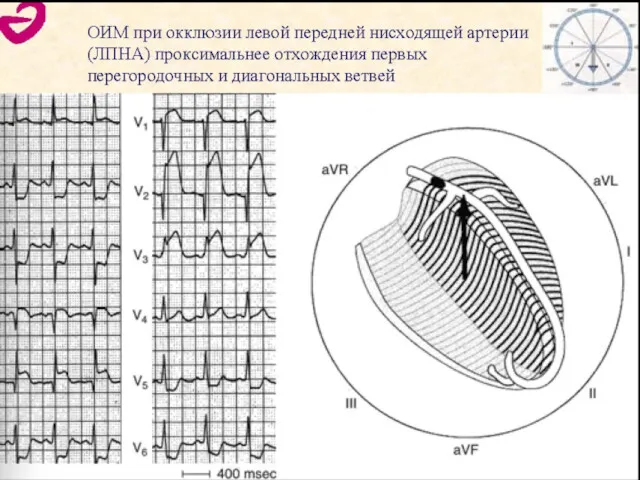
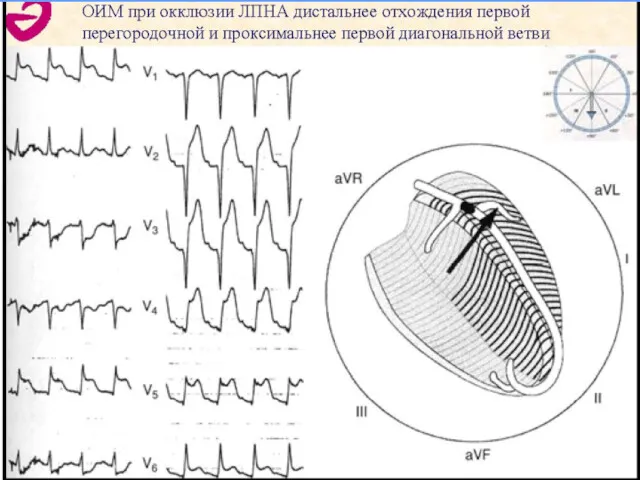
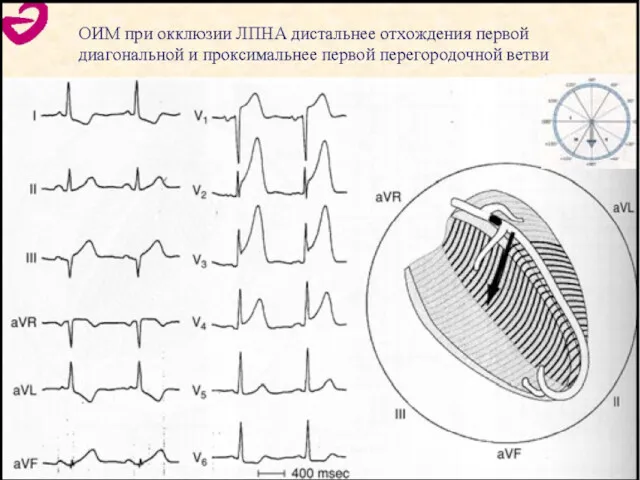
- 76. ЭКГ при ОКСПСТ
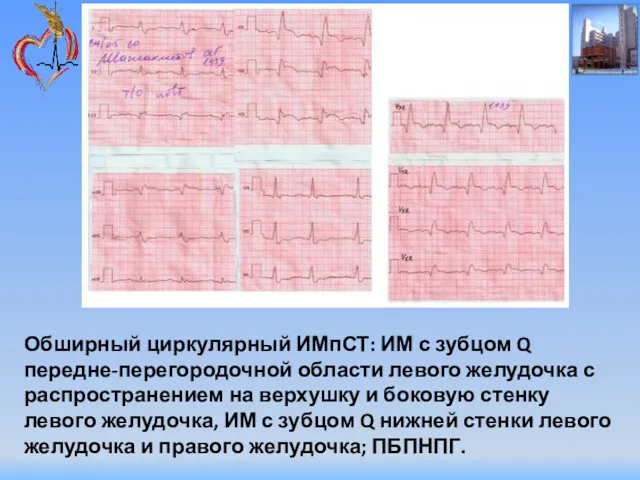
- 81. Обширный циркулярный ИМпСТ: ИМ с зубцом Q передне-перегородочной области левого желудочка с распространением на верхушку и
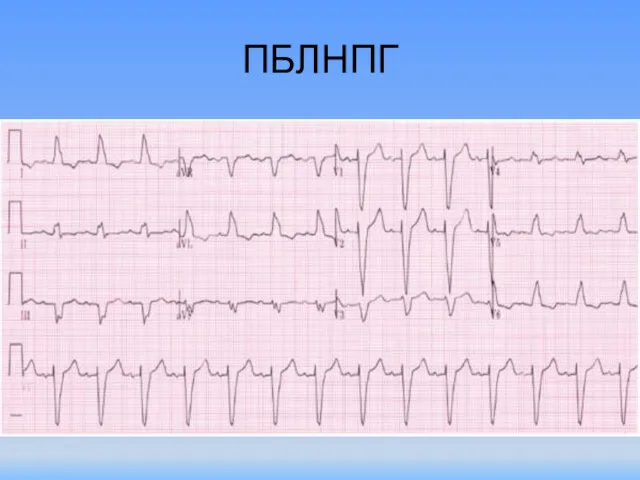
- 82. ПБЛНПГ
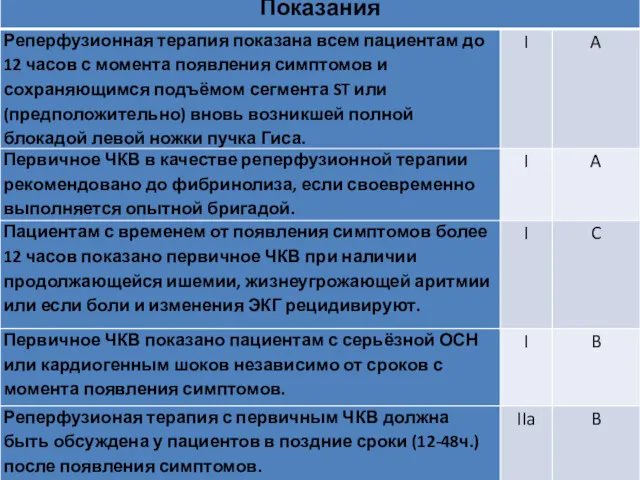
- 83. Реперфузия с первичным ЧКВ при ИМПСТ
- 86. ТРОМБОЛИЗИС
- 87. Препараты для тромболизиса Стрептокиназа 1,5 млн ЕД в течение 30-60мин в/в Введение стрептокиназы или антистреплазы в
- 88. Препараты для тромболизиса Алтеплаза (тканевой активатор плазминогена) 15 мг в/в в виде болюса 0,75 мг/кг в
- 89. Препараты для тромболизиса Тенектеплаза - однократно в/в в виде болюса в зависимости от веса тела: 30
- 90. Абсолютные противопоказания к тромболитической терапии Геморрагический инсульт или инсульт неизвестного происхождения любой давности Ишемический инсульт в
- 91. Абсолютные противопоказания к тромболитической терапии Желудочно-кишечное кровотечение в течение предыдущего месяца Установленные геморрагические расстройства (исключая menses)
- 92. Относительные противопоказания для тромболизиса Транзиторная ишемическая атака в течение предыдущих 6 месяцев Терапия оральными антикоагулянтами Беременность
- 93. Относительные противопоказания для тромболизиса Тяжелое заболевание печени Инфекционный эндокардит Обострение язвенной болезни Продолжительная или травматичная реанимация
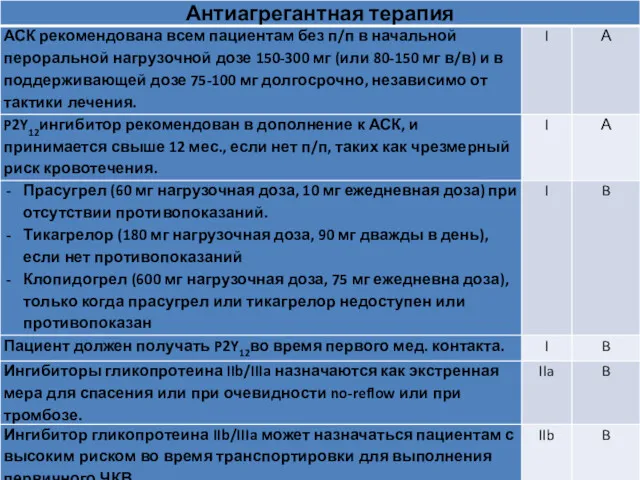
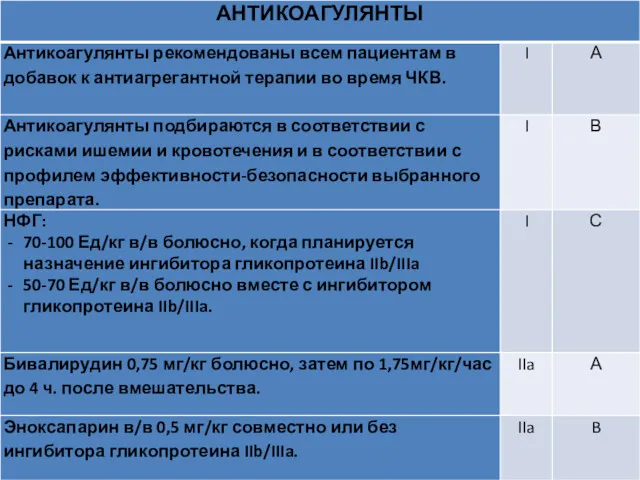
- 94. Рекомендации по антитромботической терапии у пациентов с ИМПСТ и первичным ЧКВ
- 97. Операционные аспекты первичного ЧКВ
- 100. Рекомендации по направлению пациентов и реваскуляризации миокарда после тромболизиса
- 103. Скачать презентацию











































































 Les inlays-onlays esthétiques Procédures d’assemblage
Les inlays-onlays esthétiques Procédures d’assemblage Гемолитическая анемия
Гемолитическая анемия Эпидемиология, клиника, ранняя диагностика и профилактика туберкулёза
Эпидемиология, клиника, ранняя диагностика и профилактика туберкулёза Симптоматические гипертонии в амбулаторной практике
Симптоматические гипертонии в амбулаторной практике Учение об инфекции. Понятие об инфекционном процессе
Учение об инфекции. Понятие об инфекционном процессе Оказание первой помощи
Оказание первой помощи Клиническая фармакология лечения язвенной болезни желудка и двенадцатиперстной кишки. Главные компоненты желудочного сока
Клиническая фармакология лечения язвенной болезни желудка и двенадцатиперстной кишки. Главные компоненты желудочного сока Научно-теоретические основы логопсихологии
Научно-теоретические основы логопсихологии Хроническое заболевание атеросклероз
Хроническое заболевание атеросклероз Балаларда сүйек бұлшықет жүйесінің ауруларын алдын- алу, емін, денсаулығын нығайту ерекшеліктері
Балаларда сүйек бұлшықет жүйесінің ауруларын алдын- алу, емін, денсаулығын нығайту ерекшеліктері Медицина Московского государства (XV – XVII вв.)
Медицина Московского государства (XV – XVII вв.) Общая анестезия
Общая анестезия 5_6_Средства_на_дыхательную_систему
5_6_Средства_на_дыхательную_систему Гормональные нарушения и хроническая венозная недостаточность
Гормональные нарушения и хроническая венозная недостаточность Повреждения позвоночника
Повреждения позвоночника Наследственно обусловленные формы психического дизонтогенеза и девиантьного поведения у детей
Наследственно обусловленные формы психического дизонтогенеза и девиантьного поведения у детей Отслойки пигментного эпителия. Классификация. Дифференциальная диагностика глаз
Отслойки пигментного эпителия. Классификация. Дифференциальная диагностика глаз Потери. Смерть. Горе
Потери. Смерть. Горе Does sport always mean health?
Does sport always mean health? Связь между состоянием зубочелюстной системы и качеством жизни
Связь между состоянием зубочелюстной системы и качеством жизни Миелодиспластический синдром
Миелодиспластический синдром Leptospira interrogans – возбудитель лептоспироза
Leptospira interrogans – возбудитель лептоспироза Стандарттар және клиникалық хаттамалар. Стандарттарды және клиникалық хаттамаларды құрудың мәні және приципі
Стандарттар және клиникалық хаттамалар. Стандарттарды және клиникалық хаттамаларды құрудың мәні және приципі Микробиология холеры
Микробиология холеры Служба ранней помощи
Служба ранней помощи Трахеотомия.трахеостомия.коникотомия
Трахеотомия.трахеостомия.коникотомия Оперативная информация
Оперативная информация Реакция трансплантат-против-хозяина (РТПХ)
Реакция трансплантат-против-хозяина (РТПХ)