Содержание
- 2. Клинические формы туберкулеза ротовой полости, челюстно-лицевой области 1. Туберкулез слизистой оболочки ротовой полости: - туберкулез языка;
- 3. Туберкулез слизистой оболочки ротовой полости Первичное туберкулезное поражение в полости рта выявляют крайне редко. Заболевание возникает
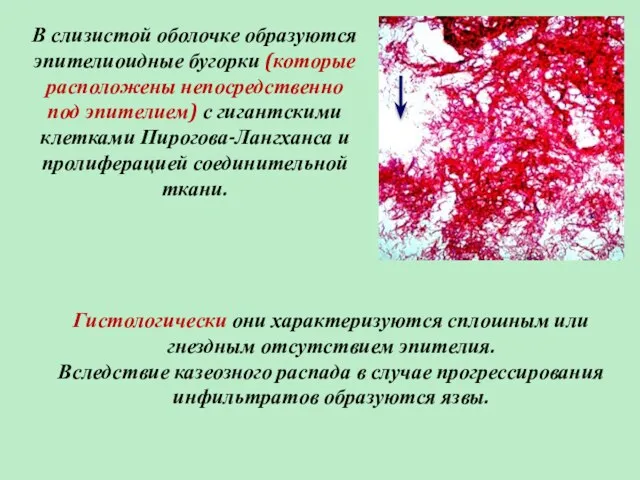
- 4. В слизистой оболочке образуются эпителиоидные бугорки (которые расположены непосредственно под эпителием) с гигантскими клетками Пирогова-Лангханса и
- 5. Основными клинико-морфологическими формами туберкулеза слизистой оболочки ротовой полости являются: инфильтративная, язвенная.
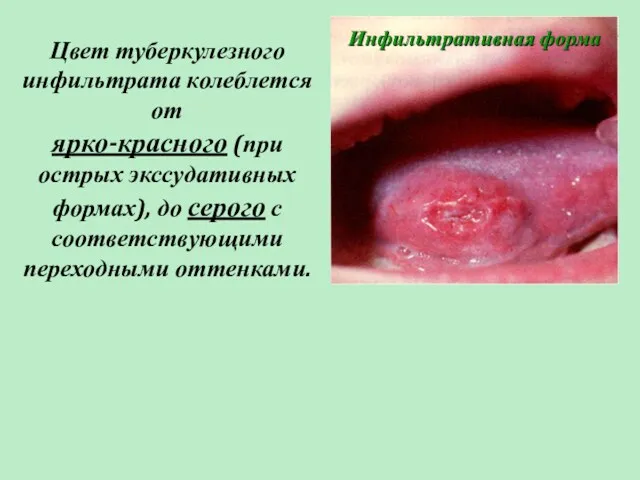
- 6. Цвет туберкулезного инфильтрата колеблется от ярко-красного (при острых экссудативных формах), до серого с соответствующими переходными оттенками.
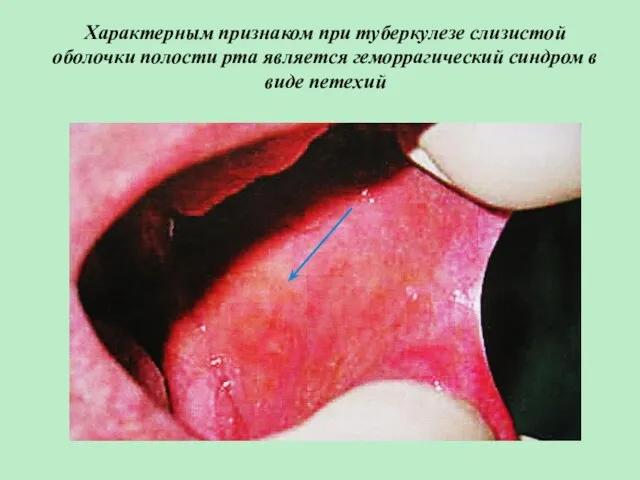
- 7. Характерным признаком при туберкулезе слизистой оболочки полости рта является геморрагический синдром в виде петехий
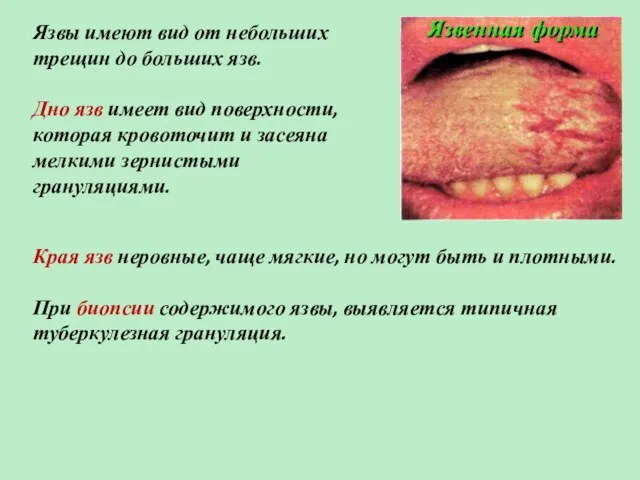
- 8. Язвы имеют вид от небольших трещин до больших язв. Дно язв имеет вид поверхности, которая кровоточит
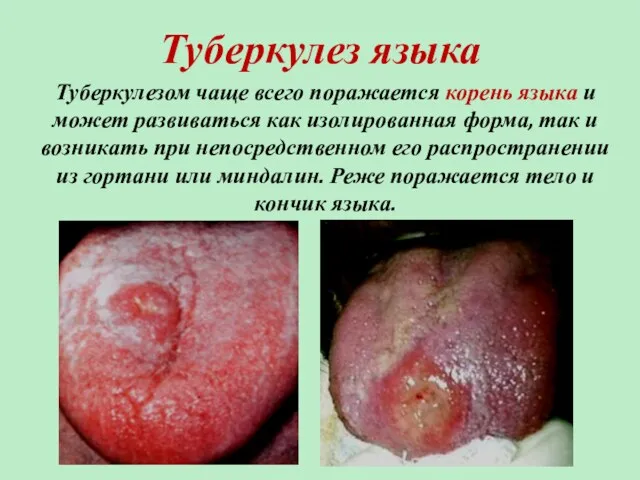
- 9. Туберкулез языка Туберкулезом чаще всего поражается корень языка и может развиваться как изолированная форма, так и
- 10. В начале заболевания образуется плотный инфильтрат: наблюдаются гиперемия, инфильтрация с отечностью отдельных участков или всего корня
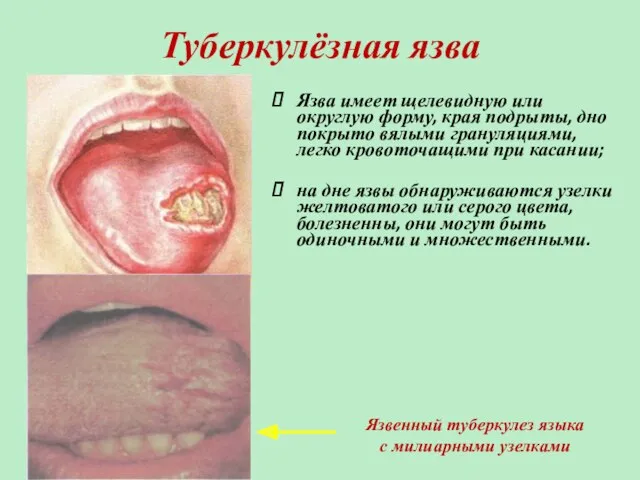
- 11. Туберкулёзная язва Язва имеет щелевидную или округлую форму, края подрыты, дно покрыто вялыми грануляциями, легко кровоточащими
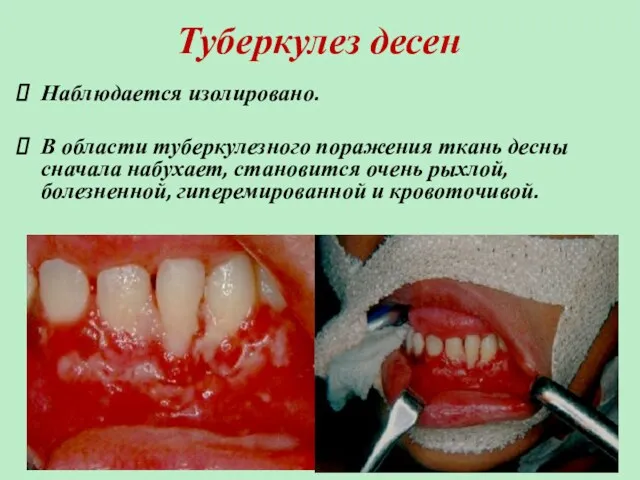
- 12. Туберкулез десен Наблюдается изолировано. В области туберкулезного поражения ткань десны сначала набухает, становится очень рыхлой, болезненной,
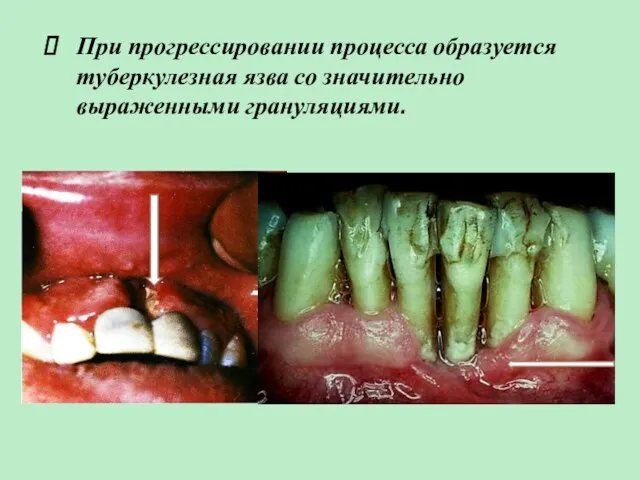
- 13. При прогрессировании процесса образуется туберкулезная язва со значительно выраженными грануляциями.
- 14. Туберкулез слизистой оболочки губ и щек Редко бывает изолированным. Основной элемент поражения – туберкулезная язва, которая
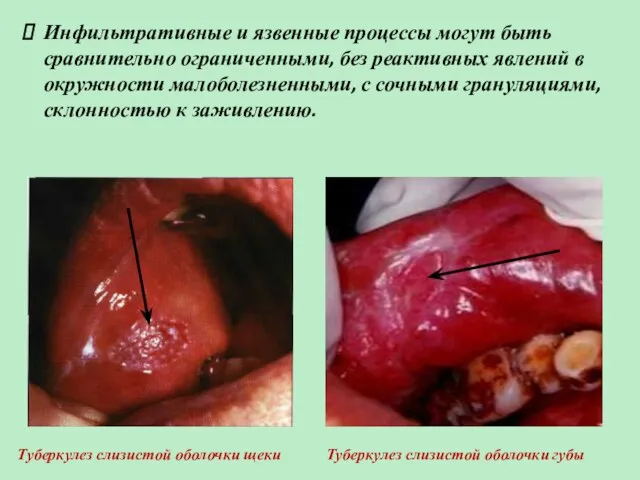
- 15. Инфильтративные и язвенные процессы могут быть сравнительно ограниченными, без реактивных явлений в окружности малоболезненными, с сочными
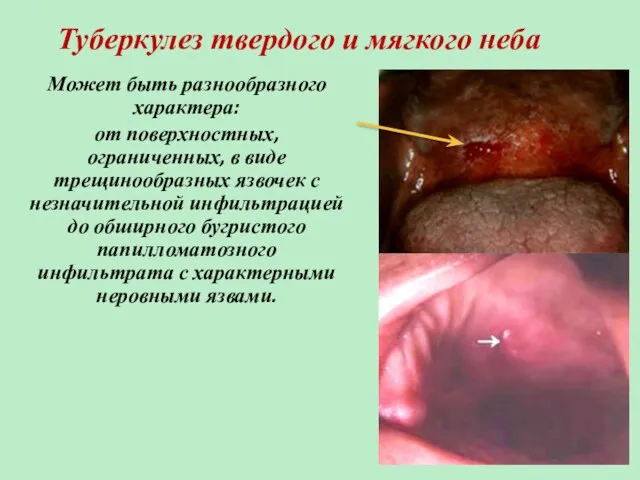
- 16. Туберкулез твердого и мягкого неба Может быть разнообразного характера: от поверхностных, ограниченных, в виде трещинообразных язвочек
- 17. Туберкулез миндалин Поражение миндалин возникает при гематогенном и лимфогенном обсеменении МБТ. При осмотре определяется увеличение миндалин,
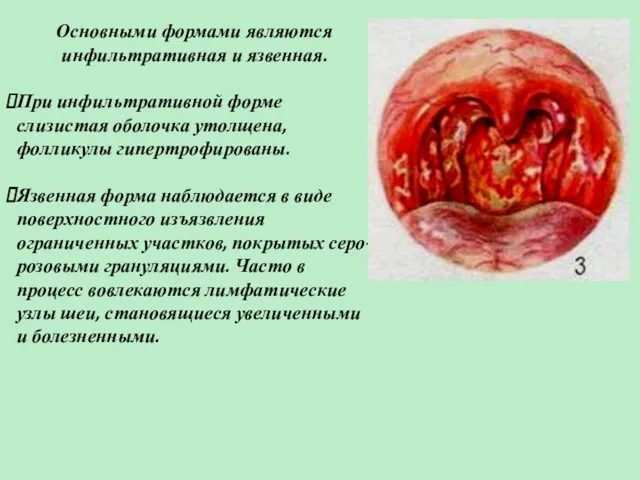
- 18. Основными формами являются инфильтративная и язвенная. При инфильтративной форме слизистая оболочка утолщена, фолликулы гипертрофированы. Язвенная форма
- 19. Туберкулезное поражение глотки возникает чаще у больных хроническим туберкулезом легких, при котором имеет место массивное выделение
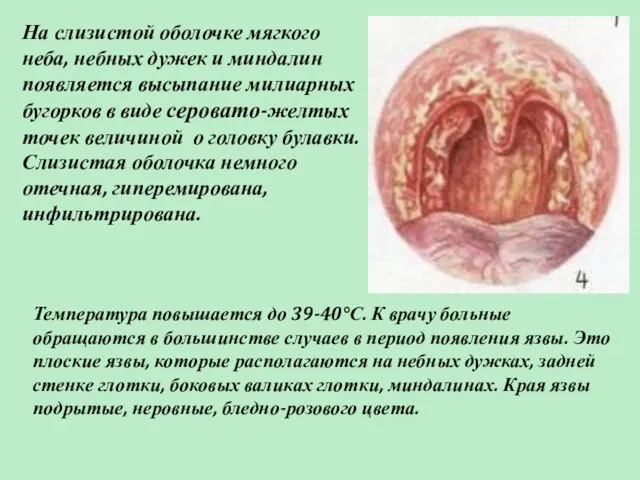
- 20. На слизистой оболочке мягкого неба, небных дужек и миндалин появляется высыпание милиарных бугорков в виде серовато-желтых
- 21. Туберкулез костей и суставов лицевого черепа: туберкулез скуловой кости; туберкулез лобной кости; туберкулез верхней и нижней
- 22. Туберкулез лобной кости (проявляется ограниченной и разлитой деструкцией с преобладающим поражением внутренней пластинки) Начало туберкулезного процесса
- 23. Постепенно на голове появляется флуктуирующая припухлость. Если гной выходит под кожу, образуется нарыв, который прощупывается в
- 24. Туберкулез скуловой кости Характеризуется появлением отека и покраснение верхнего и нижнего век. Процесс заканчивается образованием спаянного
- 25. Характерная локализация поражения: на передней поверхности в области нижнего края глазницы, на скуловом отростке, на альвеолярном
- 26. По мере размягчения инфильтрата постепенно образуется холодный абсцесс, после оперативного или самовольного вскрытия которого, с помощью
- 27. При исследовании альвеолярного отростка не удается установить особых изменений. При прорыве кортикальных пластов кости, слизистая оболочка
- 28. При поражении альвеолярного отростка возникает картина хронического остеомиелита, что сопровождается: расшатыванием и последующим выпадением зубов, развитием
- 29. При туберкулезе челюстных костей наблюдается одновременное поражение лимфатических узлов Они увеличиваются, становятся плотной консистенции. В первую
- 30. При рентгенологическом исследовании альвеолярного отростка, пораженного туберкулезным перицементитом, отмечается: постепенное исчезновение компактной пластинки по краю альвеолы,
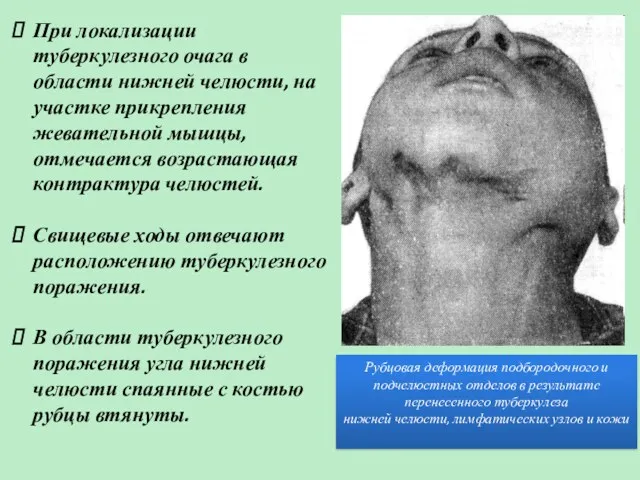
- 31. При локализации туберкулезного очага в области нижней челюсти, на участке прикрепления жевательной мышцы, отмечается возрастающая контрактура
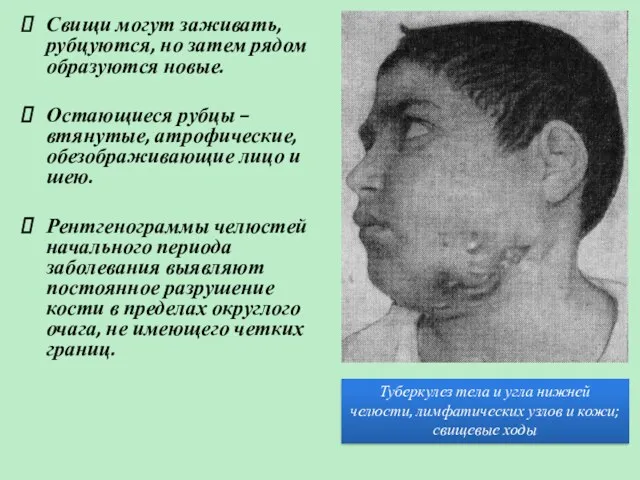
- 32. Свищи могут заживать, рубцуются, но затем рядом образуются новые. Остающиеся рубцы – втянутые, атрофические, обезображивающие лицо
- 33. Прогрессирующий артрит Диагностируется распространение туберкулезного процесса на синовиальную оболочку. Проявляется припухлостью сустава, выпот в полость сустава.
- 34. Рентгенологические проявления прогрессирующего артрита: очаговый или диффузный остеопороз суставной головки; разрушение кортикальных замыкающих пластинок; сужение суставной
- 35. Хронический деструктивный артрит Это тяжелое поражение сустава с: субтотальным или тотальным разрушением суставных поверхностей, грубой деформацией,
- 36. Рентгенологические проявления хронического деструктивного артрита выраженный остеопороз, деструкция кости, образование секвестра. При поражении височно-нижнечелюстного сустава определяется:
- 37. Туберкулез тканей периодонта Заболевание туберкулезной этиологии с поражением околозубных тканей объединяют патологические процессы: десны, пародонта, периодонта,
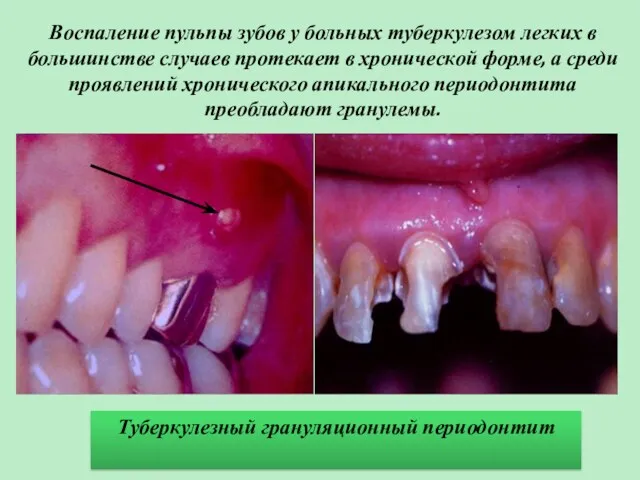
- 38. Воспаление пульпы зубов у больных туберкулезом легких в большинстве случаев протекает в хронической форме, а среди
- 39. В большинстве больных туберкулезный периодонтит протекает бессимптомно. При осмотре слизистой оболочки в области проекции верхушки корня
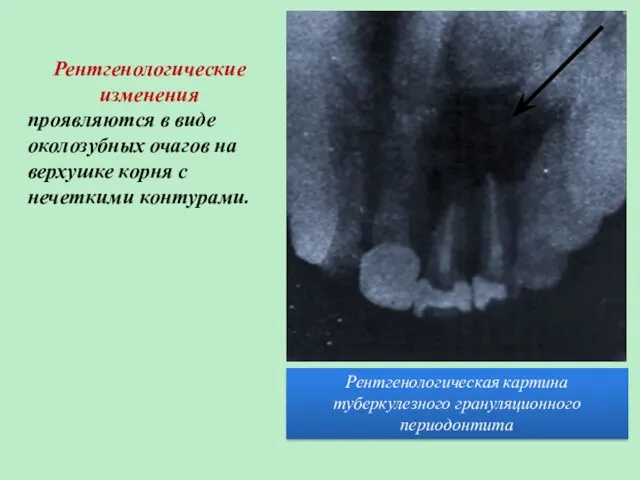
- 40. Рентгенологическая картина туберкулезного грануляционного периодонтита Рентгенологические изменения проявляются в виде околозубных очагов на верхушке корня с
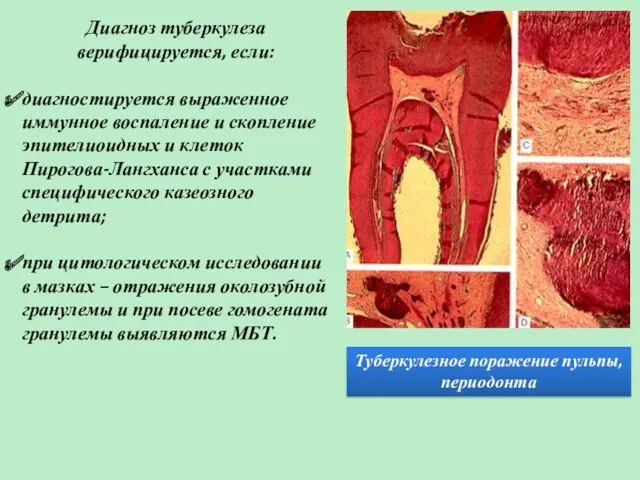
- 41. Туберкулезное поражение пульпы, периодонта Диагноз туберкулеза верифицируется, если: диагностируется выраженное иммунное воспаление и скопление эпителиоидных и
- 42. Инфильтративная форма возникает в начале заболевания - в ЛУ развивается специфическое воспаление с образованием туберкулезных гранулем.
- 43. Туберкулез кожи возникает вследствие комплексного сложного сочетания: нарушение физиологических функций кожи, снижение иммунитета, повышенная аллергизирующая активность
- 44. Клинические формы туберкулеза кожи: колликвативный туберкулез (скрофулодерма); туберкулезный шанкр; язвенный туберкулез кожи; бородавчатый туберкулез; папулонекротический туберкулез;
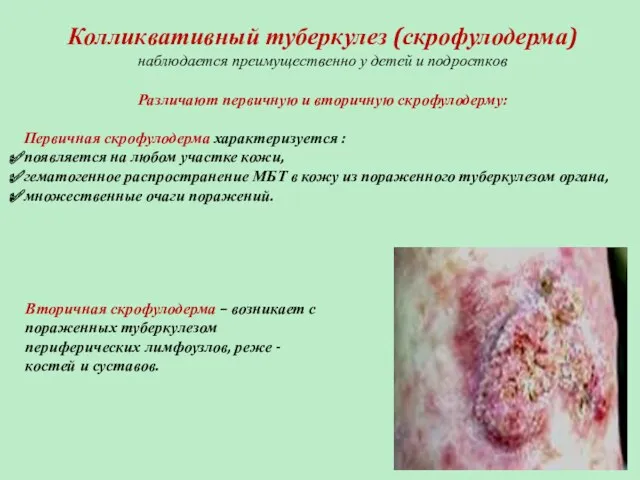
- 45. Колликвативный туберкулез (скрофулодерма) наблюдается преимущественно у детей и подростков Различают первичную и вторичную скрофулодерму: Первичная скрофулодерма
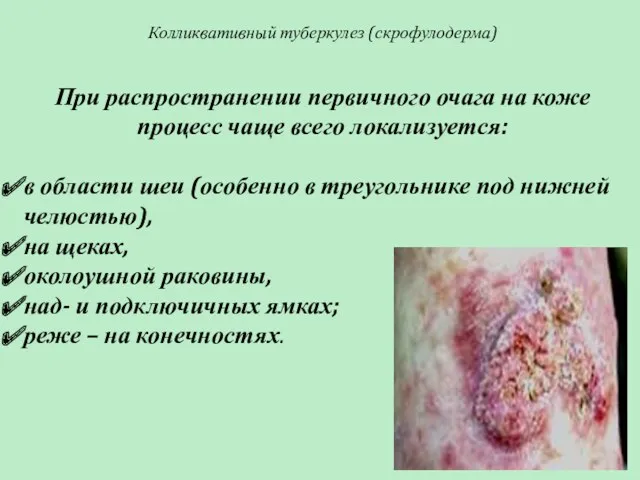
- 46. Колликвативный туберкулез (скрофулодерма) При распространении первичного очага на коже процесс чаще всего локализуется: в области шеи
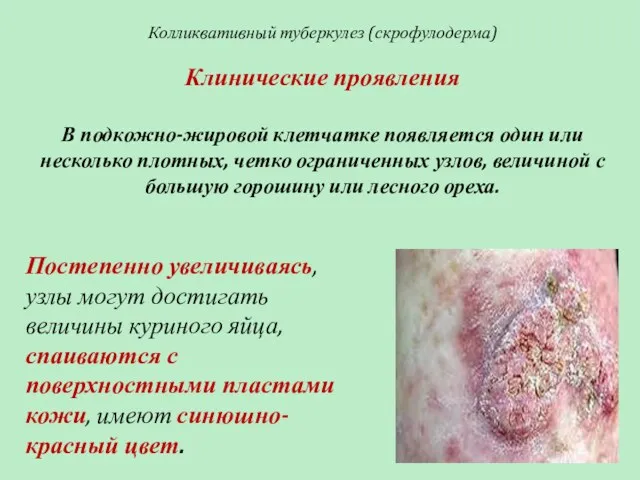
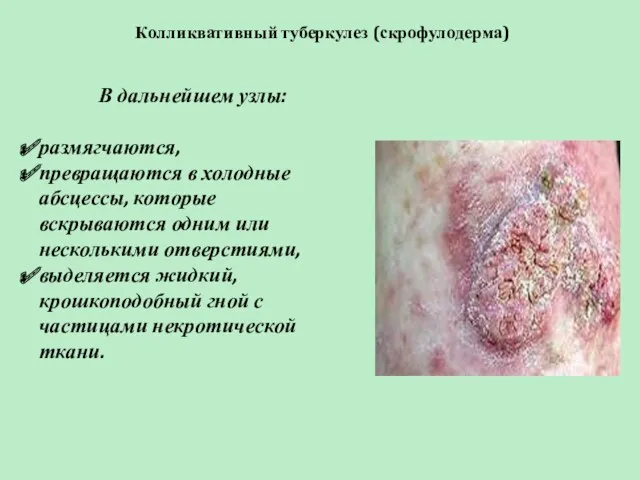
- 47. Колликвативный туберкулез (скрофулодерма) Клинические проявления В подкожно-жировой клетчатке появляется один или несколько плотных, четко ограниченных узлов,
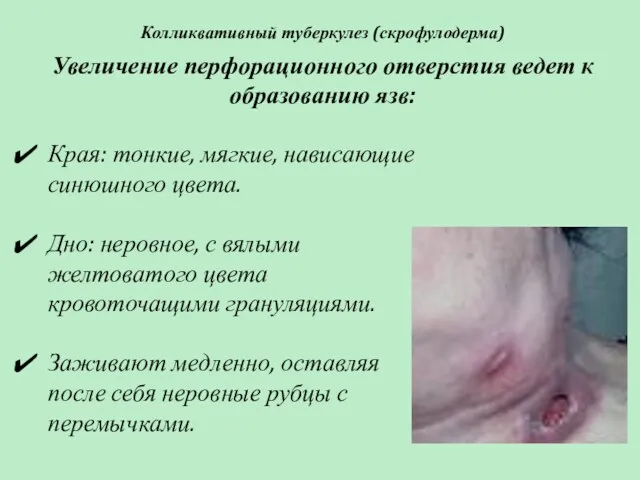
- 48. Колликвативный туберкулез (скрофулодерма) В дальнейшем узлы: размягчаются, превращаются в холодные абсцессы, которые вскрываются одним или несколькими
- 49. Колликвативный туберкулез (скрофулодерма) Края: тонкие, мягкие, нависающие синюшного цвета. Дно: неровное, с вялыми желтоватого цвета кровоточащими
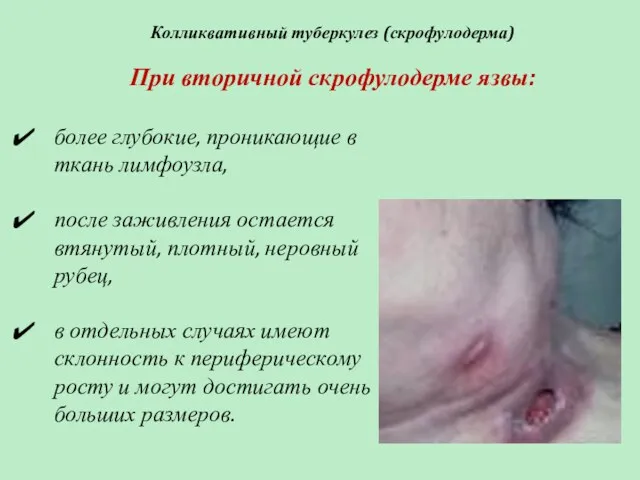
- 50. Колликвативный туберкулез (скрофулодерма) При вторичной скрофулодерме язвы: более глубокие, проникающие в ткань лимфоузла, после заживления остается
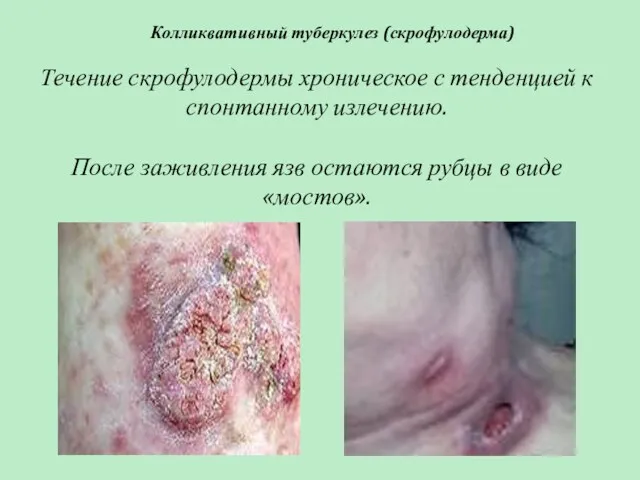
- 51. Колликвативный туберкулез (скрофулодерма) Течение скрофулодермы хроническое с тенденцией к спонтанному излечению. После заживления язв остаются рубцы
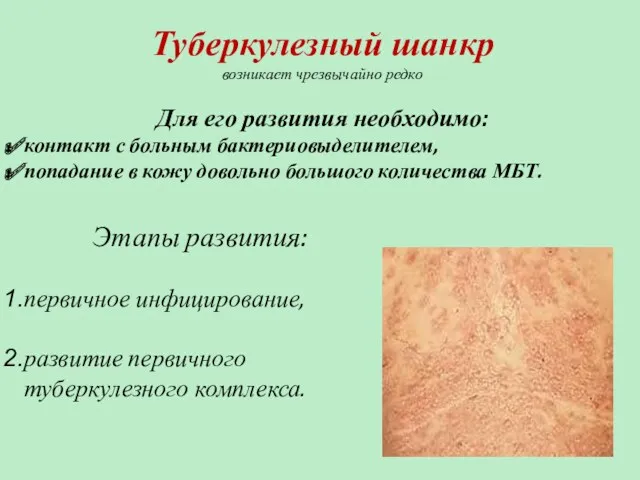
- 52. Туберкулезный шанкр возникает чрезвычайно редко Для его развития необходимо: контакт с больным бактериовыделителем, попадание в кожу
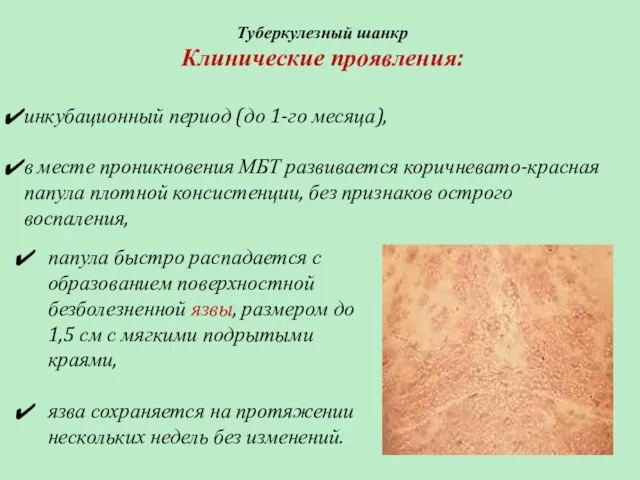
- 53. Туберкулезный шанкр Клинические проявления: инкубационный период (до 1-го месяца), в месте проникновения МБТ развивается коричневато-красная папула
- 54. Туберкулезный шанкр Клинические проявления: Через 3-8 недель от момента появления язвы возникает регионарный лимфаденит: лимфоузлы сначала
- 55. Туберкулезный шанкр Гистологическое исследование: на ранней стадии - проявления острого воспаления с изъязвлением и очагами некроза,
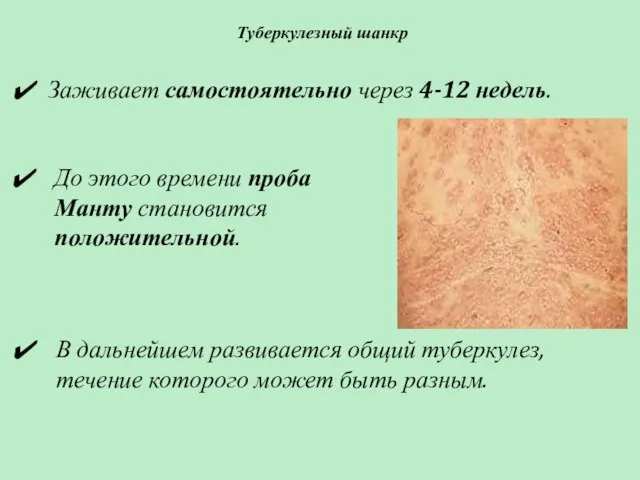
- 56. Туберкулезный шанкр До этого времени проба Манту становится положительной. Заживает самостоятельно через 4-12 недель. В дальнейшем
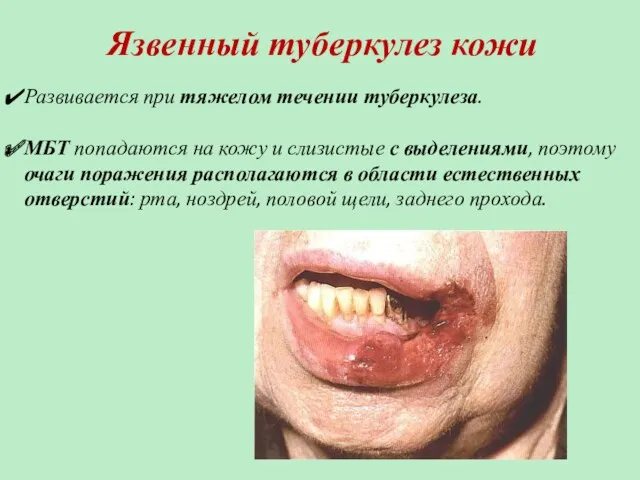
- 57. Язвенный туберкулез кожи Развивается при тяжелом течении туберкулеза. МБТ попадаются на кожу и слизистые с выделениями,
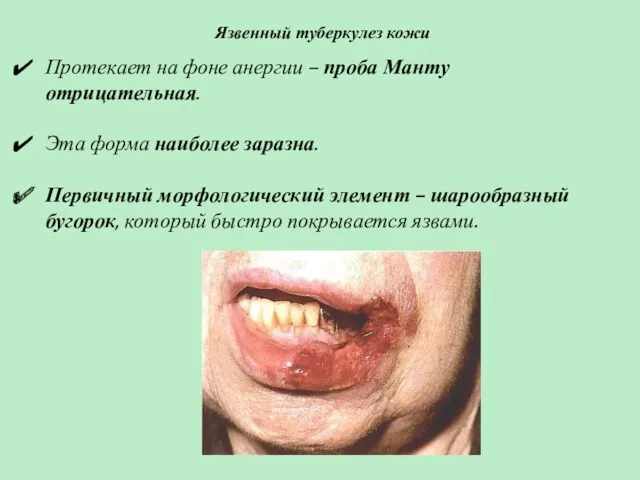
- 58. Язвенный туберкулез кожи Протекает на фоне анергии – проба Манту отрицательная. Эта форма наиболее заразна. Первичный
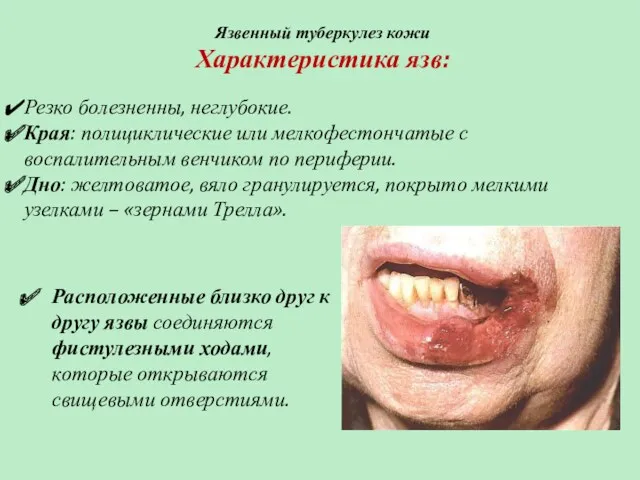
- 59. Язвенный туберкулез кожи Характеристика язв: Резко болезненны, неглубокие. Края: полициклические или мелкофестончатые с воспалительным венчиком по
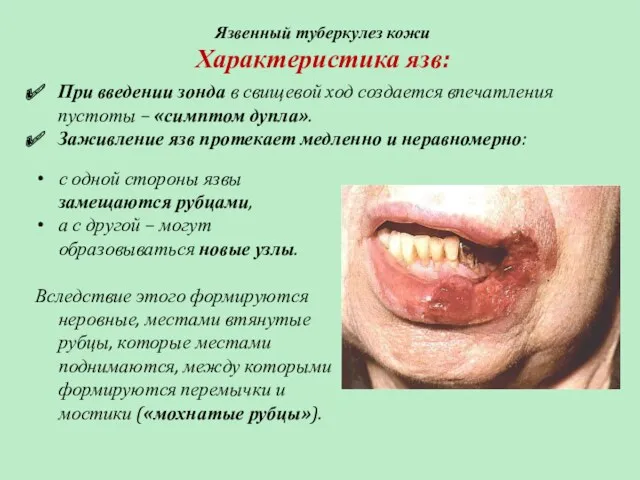
- 60. Язвенный туберкулез кожи Характеристика язв: При введении зонда в свищевой ход создается впечатления пустоты – «симптом
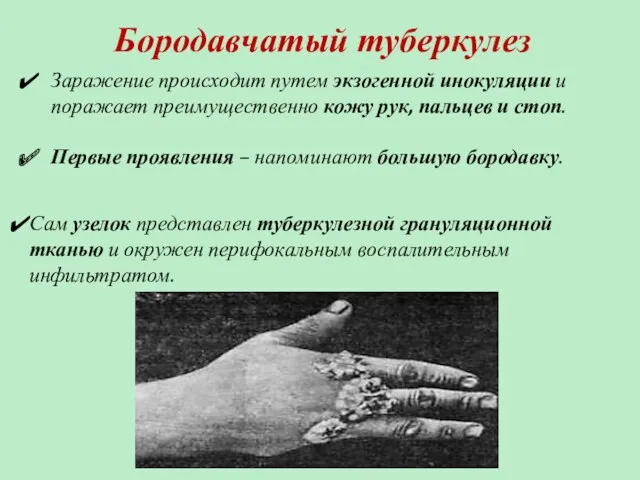
- 61. Бородавчатый туберкулез Заражение происходит путем экзогенной инокуляции и поражает преимущественно кожу рук, пальцев и стоп. Первые
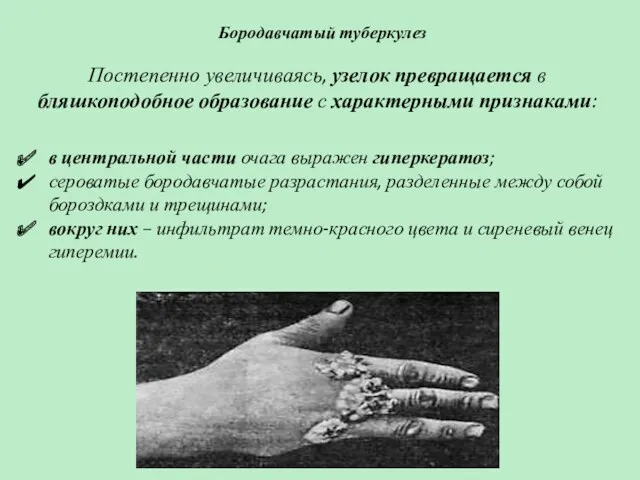
- 62. Бородавчатый туберкулез Постепенно увеличиваясь, узелок превращается в бляшкоподобное образование с характерными признаками: в центральной части очага
- 63. Бородавчатый туберкулез Расширение очага по периферии происходит медленно. Одновременно, в центральной части может развиваться атрофия кожи.
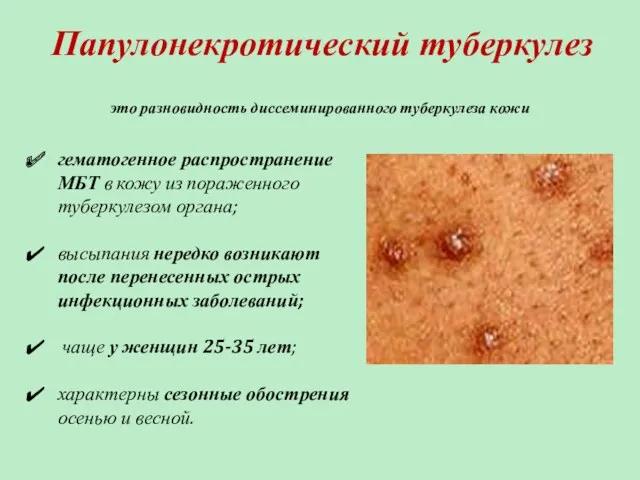
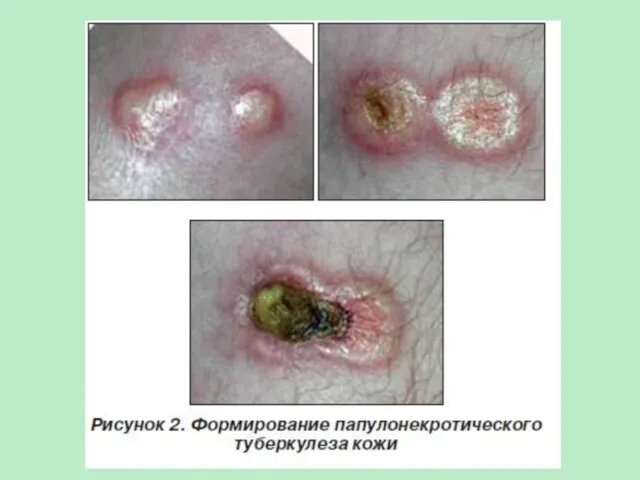
- 64. Папулонекротический туберкулез гематогенное распространение МБТ в кожу из пораженного туберкулезом органа; высыпания нередко возникают после перенесенных
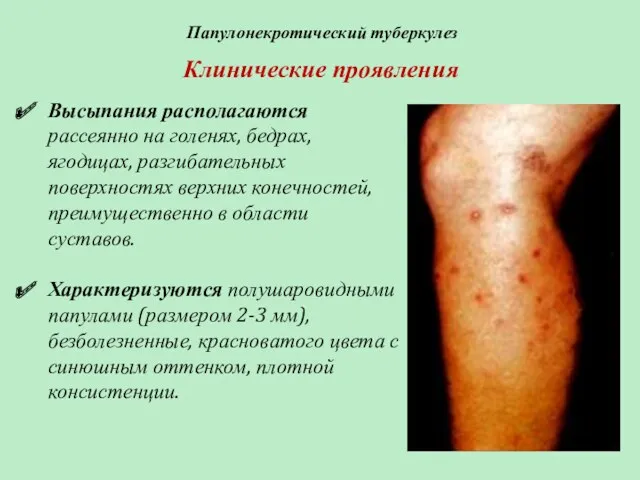
- 66. Папулонекротический туберкулез Клинические проявления Высыпания располагаются рассеянно на голенях, бедрах, ягодицах, разгибательных поверхностях верхних конечностей, преимущественно
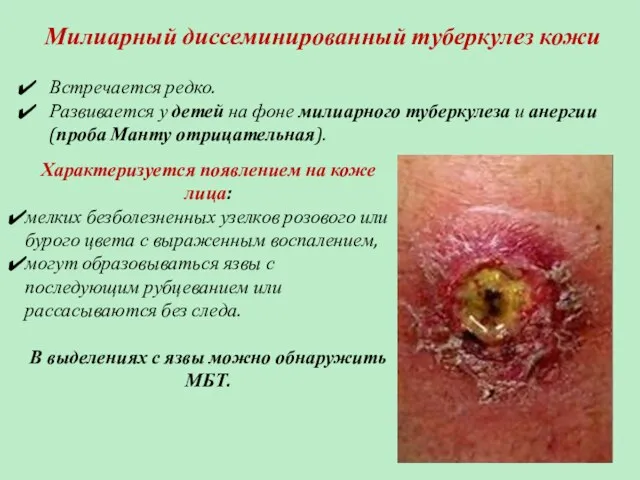
- 67. Милиарный диссеминированный туберкулез кожи Встречается редко. Развивается у детей на фоне милиарного туберкулеза и анергии (проба
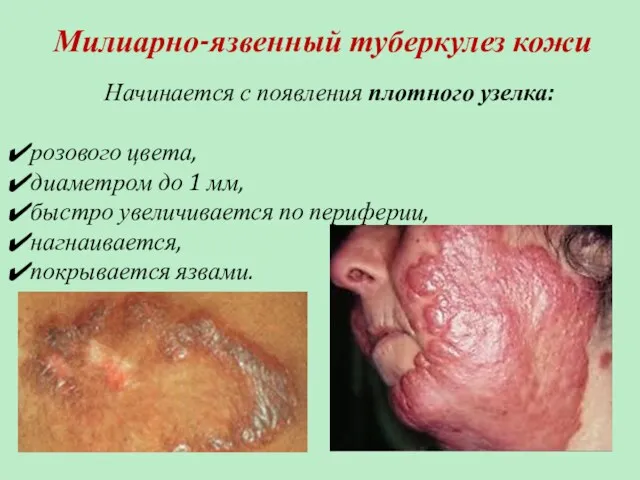
- 68. Милиарно-язвенный туберкулез кожи Начинается с появления плотного узелка: розового цвета, диаметром до 1 мм, быстро увеличивается
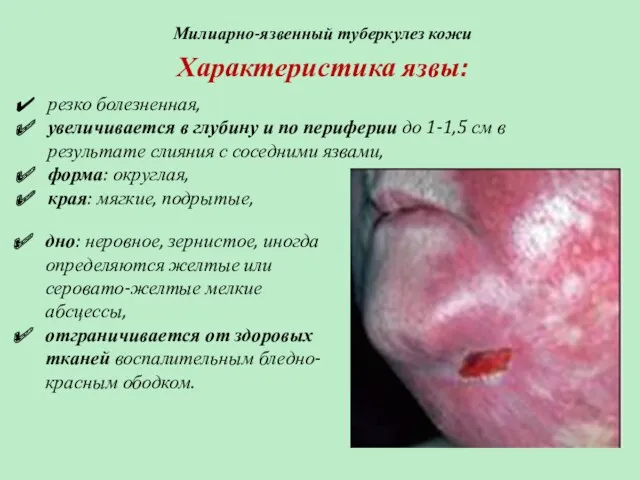
- 69. Милиарно-язвенный туберкулез кожи резко болезненная, увеличивается в глубину и по периферии до 1-1,5 см в результате
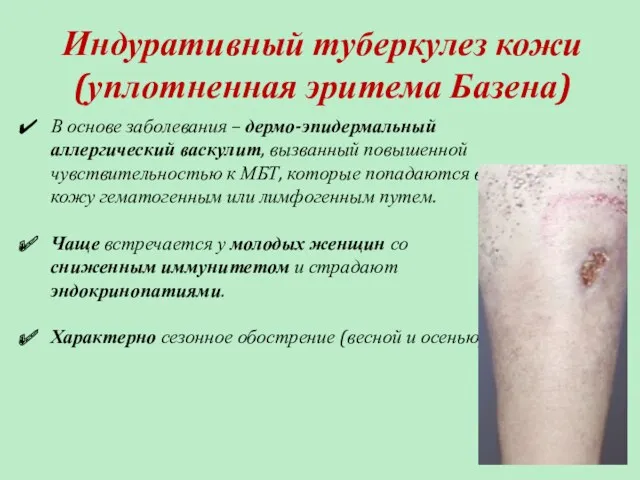
- 70. Индуративный туберкулез кожи (уплотненная эритема Базена) В основе заболевания – дермо-эпидермальный аллергический васкулит, вызванный повышенной чувствительностью
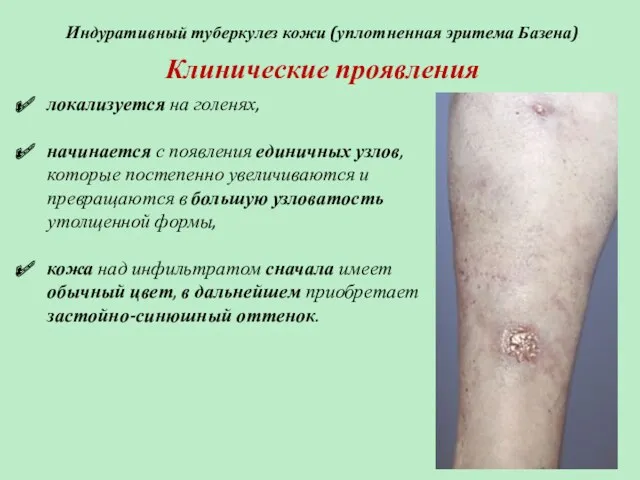
- 71. Индуративный туберкулез кожи (уплотненная эритема Базена) Клинические проявления локализуется на голенях, начинается с появления единичных узлов,
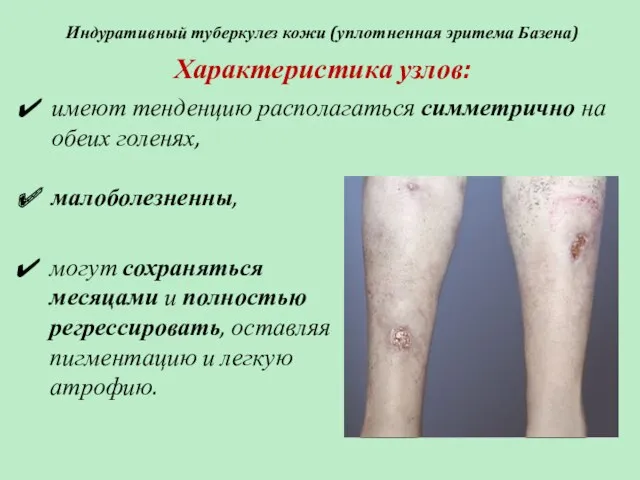
- 72. Индуративный туберкулез кожи (уплотненная эритема Базена) Характеристика узлов: имеют тенденцию располагаться симметрично на обеих голенях, малоболезненны,
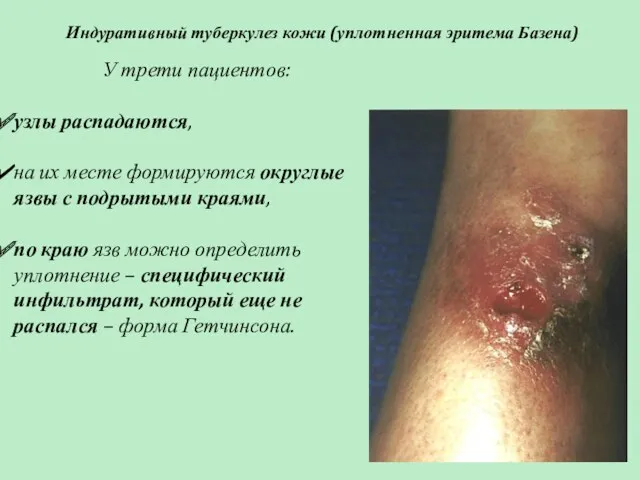
- 73. Индуративный туберкулез кожи (уплотненная эритема Базена) У трети пациентов: узлы распадаются, на их месте формируются округлые
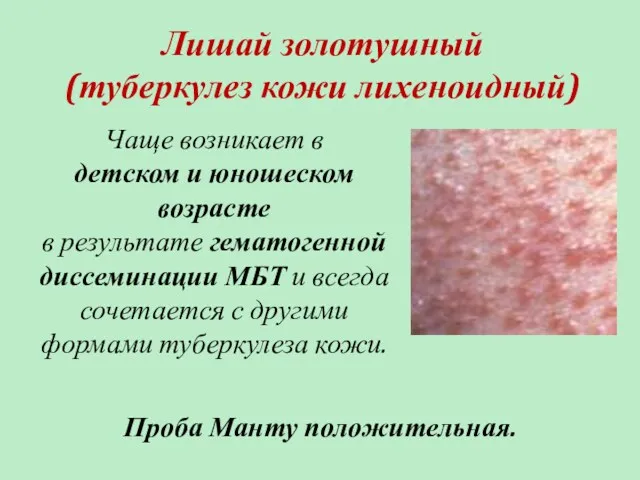
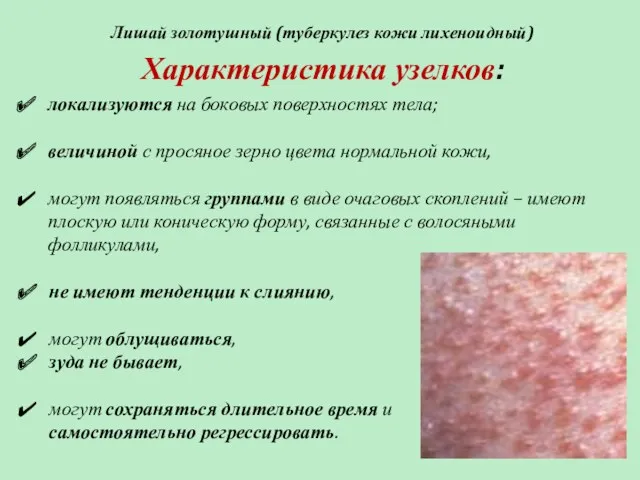
- 74. Лишай золотушный (туберкулез кожи лихеноидный) Чаще возникает в детском и юношеском возрасте в результате гематогенной диссеминации
- 75. Лишай золотушный (туберкулез кожи лихеноидный) Характеристика узелков: локализуются на боковых поверхностях тела; величиной с просяное зерно
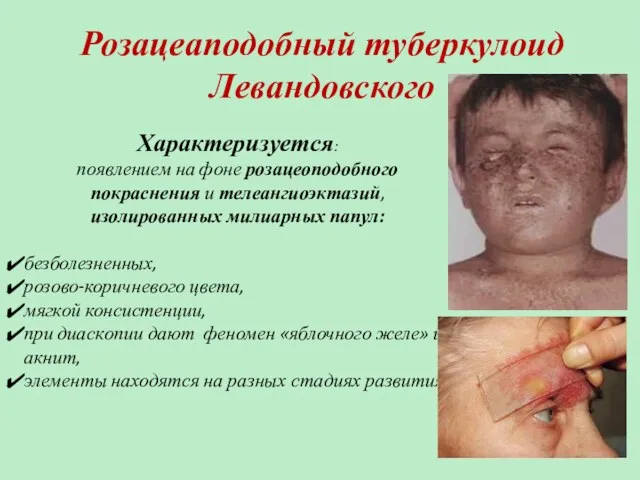
- 76. Розацеаподобный туберкулоид Левандовского Характеризуется: появлением на фоне розацеоподобного покраснения и телеангиоэктазий, изолированных милиарных папул: безболезненных, розово-коричневого
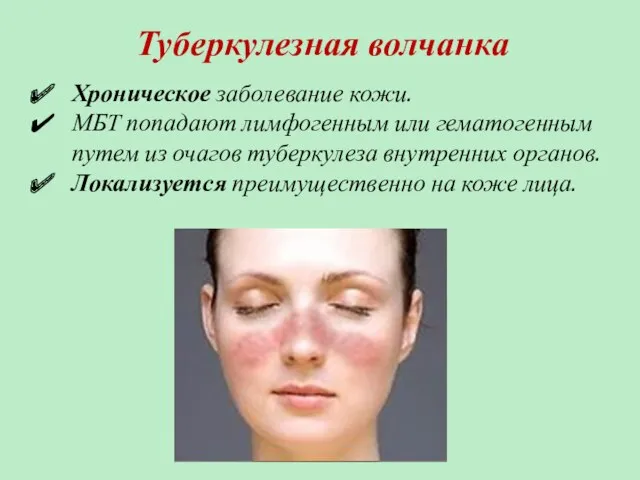
- 77. Туберкулезная волчанка Хроническое заболевание кожи. МБТ попадают лимфогенным или гематогенным путем из очагов туберкулеза внутренних органов.
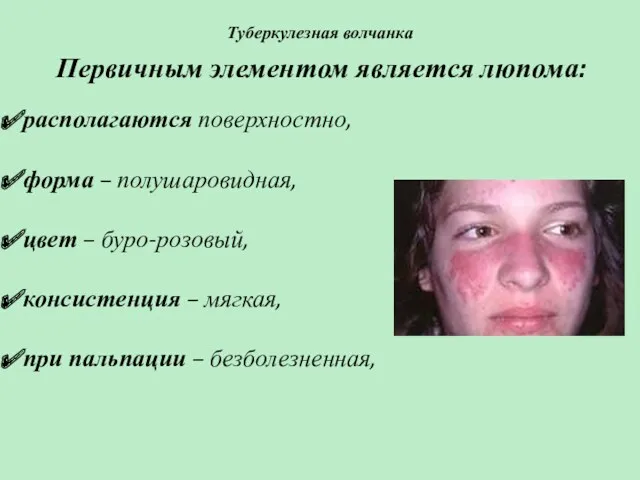
- 78. Туберкулезная волчанка Первичным элементом является люпома: располагаются поверхностно, форма – полушаровидная, цвет – буро-розовый, консистенция –
- 79. Туберкулезная волчанка Первичным элементом является люпома: склонны к слиянию с образованием поверхностного инфильтрата буро-розового цвета, который
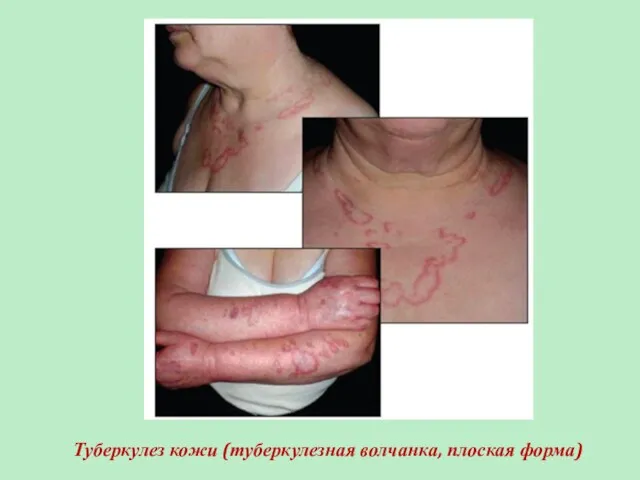
- 80. Туберкулез кожи (туберкулезная волчанка, плоская форма)
- 81. Туберкулез слюнных желез Различают две формы: экссудативную казеозную, продуктивную склерозирующую. Отмечается медленное образование опухоли с воспалительными
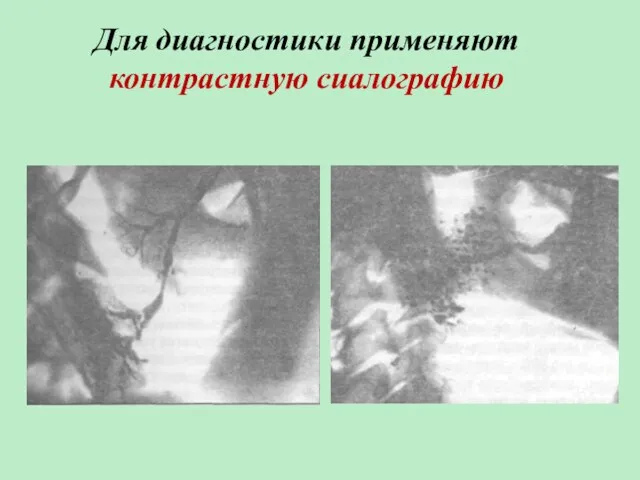
- 82. Для диагностики применяют контрастную сиалографию
- 83. К признакам туберкулезного сиалоденита относят: участки деструкции слюнных желез в виде полостей разной величины и формы;
- 85. Скачать презентацию
































 Распространенные заболевания в терапии
Распространенные заболевания в терапии Үшкіл нерв. Бет нерві
Үшкіл нерв. Бет нерві Лечебная физкультура при гломерулонефрите
Лечебная физкультура при гломерулонефрите Лейкоздар. Гастриттер. Гастродуодениттер. Асқазан және он екі елі ішек жарасы
Лейкоздар. Гастриттер. Гастродуодениттер. Асқазан және он екі елі ішек жарасы Анатомия брюшины
Анатомия брюшины Питание пациентов с заболеваниями сердечно-сосудистой системы
Питание пациентов с заболеваниями сердечно-сосудистой системы Микробиологическая диагностика туберкулеза и проказы
Микробиологическая диагностика туберкулеза и проказы Малярия. Этиология. Жизненный цикл. Клиника. Лечение
Малярия. Этиология. Жизненный цикл. Клиника. Лечение Инфекционные болезни
Инфекционные болезни Ракурс или проекция
Ракурс или проекция Диагностика рассеянного склероза
Диагностика рассеянного склероза Секреты сохранения красоты и молодости после 40 лет
Секреты сохранения красоты и молодости после 40 лет Цифровизация медицинской помощи перспективы и препятствия
Цифровизация медицинской помощи перспективы и препятствия Методы исследования мочевыделительной системы
Методы исследования мочевыделительной системы Эффективность влияния ноотропов на когнитивные функции
Эффективность влияния ноотропов на когнитивные функции Рахит. Заболевание детей раннего возраста с расстройством костеобразования и недостаточностью минерализации костей
Рахит. Заболевание детей раннего возраста с расстройством костеобразования и недостаточностью минерализации костей Инфекционная безопасность профилактики профессионально обусловленных гемоконтактных инфекций у медицинских работников
Инфекционная безопасность профилактики профессионально обусловленных гемоконтактных инфекций у медицинских работников Деструктивные заболевания легких
Деструктивные заболевания легких Аллергический синдром. Бронхиальная астма
Аллергический синдром. Бронхиальная астма Корь. Краснуха
Корь. Краснуха Принципы организации первичной медико-санитарной помощи
Принципы организации первичной медико-санитарной помощи Дифференциальная диагностика при кардиомегалии. Миокардиты и кардиомиопатии
Дифференциальная диагностика при кардиомегалии. Миокардиты и кардиомиопатии Форма грудной клетки при заболеваниях бронхолегочной системы
Форма грудной клетки при заболеваниях бронхолегочной системы Подготовка к летней оздоровительной кампании в г. Архангельске в 2018 году
Подготовка к летней оздоровительной кампании в г. Архангельске в 2018 году Тамырлар жүйесі
Тамырлар жүйесі Радионуклеидные методы исследования органов желудочнокишечного тракта
Радионуклеидные методы исследования органов желудочнокишечного тракта Пороки сердца (стеноз и недостаточность МК, стеноз и недостаточность АК)
Пороки сердца (стеноз и недостаточность МК, стеноз и недостаточность АК) Повреждения магистральных кровеносных сосудов
Повреждения магистральных кровеносных сосудов