Содержание
- 2. 1. Роль амбулаторно-поликлинического звена в улучшении состояния здоровья детей - интегрированноге ведение болезней детского возраста
- 3. Использование принципов ВОЗ интегрированного ведения болезней детского возраста Сбор анамнеза Оценка общих признаков опасности (судороги во
- 4. «Протокол по уходу и медицинскому наблюдению за ребенком раннего возраста» (149) Цель профилактического осмотра: оценка физического
- 5. Занятие 3.2 - В чем состоят ключевые задачи осмотра новорожденного
- 6. Ключевые задачи осмотра новорожденного Проверить на наличие опасных симптомов Удостовериться в нормальной адаптации после рождения Проверить
- 7. Когда следует проводить полный осмотр новорожденного? После рождения: Через 2 часа после рождения Перед выпиской из
- 8. Каковы универсальные меры предосторожности при осмотре новорожденных Занятие 3.2 -
- 9. Универсальные меры предосторожности
- 10. Ключевые моменты осмотра новорожденного Теплая комната не менее 220C Мать/семья присутствуют при осмотре Процесс осмотра должен
- 11. Перечислите опасные симптомы сосстояния ребенка, которые необходимо указать матери для своевременного оказания помощи в случае их
- 12. Вначале всегда проверьте, есть ли у ребенка опасные симптомы Проблемы со вскармливанием ребенка Учащенное дыхание (более
- 13. Опасные симптомы — угроза жизни ребенка Необходимо выявить опасные симптомы как можно скорее Опасные симптомы часто
- 14. Основные характеристики здорового ребенка при рождении Здоровый новорожденный Кричит, реагирует на свет и звуки Одинаково двигает
- 15. Анамнез и данные первичного осмотра Изучите медицинскую документацию ребенка и спросите у матери: Является ли ребенок
- 16. Витальные показатели у новорожденных ЧСС 120-160 ЧД 40-60 Температура тела - 36,5°C – 37,5°C Цвет кожных
- 17. 2. Обследование новорожденного Голова – осмотрите на форму, кефалгематому, головку, пропальпируйте швы, роднички Глаза – красный
- 18. Лицо, глаза и ротовая полость
- 19. Лицо, глаза и ротовая полость Лицо Убедитесь, что лицо симметрично Выявите возможные признаки дисморфизма Преаурикулярные выступы-придатки
- 20. Особенности формы черепа: брахицефалия; долихоцефалия; плагицефалия (уплощенный свод черепа); башенный череп; асимметричный череп; «ягодицеобразный череп»; выступающий
- 21. Craniosynostosis Types: Sagittal synostosis results in scaphocephaly coronal synostosis results in brachycephaly coronal, sagittal, and lambdoid
- 22. сросшиеся брови; переносица запавшая; переносица выступающая; переносица широкая; прогнатизм (выступающая вперед верхняя челюсть); ретрогнатия (сдвиг верхней
- 23. Занятие 3.2 - Особенности строения глаз и лица: микрофтальмия узкая глазная щель; эпикант птоз; гипертелоризм; гипотелоризм
- 24. Синдром Фридмана-Шелдона Фримена - Шелдона синдром (s. Freeman - Sheldon), черепно-карпо-тарзальная дистрофия., наследственный порок развития лица,
- 26. Синдром Беквита -Видеманна 11p15 Имеет частоту при рождении 1/12000 Синдром Беквита-Видеманна — триада: пупочная грыжа, макроглоссия,
- 27. Синдром Вильямса
- 28. Редкое генетическое нарушение 7-ой хромосомы, клинически проявляющееся в форме гиперкапнии. Больные имеют особое строение лица, в
- 29. Ангельмана синдром оба синдрома вызывались проблемами в одной и той же части хромосомы 15. Отличие состояло
- 30. Синдром Рубинштейна-Тейби широкие большие пальцы кистей и стоп, характерное лицо (косой разрез глазных щелей, клювовидный нос,
- 31. Фетальный алкогольный синдром
- 34. Глаза Обратите внимание на выделения из глаз «Красный рефлекс» должен быть симметричным и одинаково выраженным Оцените
- 35. CLEFT PALATE only the lateral margins of the palate are visible. Because the mouth is wide
- 36. Осмотрите родничок и швы черепа Большой родничок – его размеры варьируют в широких пределах В норме
- 37. Череп Кефалогематома Самопроизвольно рассасывается за 4–5 недель Родовая опухоль Рассасывается в течение 3-4 дней
- 38. Newborn Scalp Hematomata
- 39. Cephalhematoma
- 40. CEPHALOHEMATOMA
- 41. Родовая опухоль
- 42. Преаурикулярные выступы-придатки (повторяющийся морфогенез) Жаберные щели (незавершенное закрытие)
- 43. Заболевания кожи у новорожденных «Находки» объективного осмотра
- 44. Врождённая аплазия кожи и подкожной клетчатки возможна на ограниченных участках волосистой части головы, туловище уже при
- 45. Шелушение кожи
- 46. Erythema Toxicum Neonatorum
- 47. Занятие 3.2 - Erythema Toxicum
- 48. Занятие 3.2 - Erythema Toxicum
- 49. Erythema Toxicum
- 50. Erythema toxicum very common, completely benign. Seen in about half of newborns. Lesions are erythematous macules,
- 51. Match the Description to the Rash Picture 1 Picture 2 Picture 3 Appears at 2 weeks
- 52. Neonatal Acne
- 53. Neonatal Acne
- 54. Milia, Miliaria (потница) и гиперплазия сальных желез
- 55. Кристаллическая потница гиперфункция потовых желёз с расширением их устья. КОД ПО МКБ-10 Р 83 Другие изменения
- 56. Miliaria Rubra
- 57. гиперплазия сальных желез
- 58. Transient neonatal pustular melanosis
- 59. Transient Neonatal Pustular Melanosis
- 60. КОД ПО МКБ-10 Р S3 Другие изменения наружных покровов, специфичные для плода и новорождённого Опрелости чаще
- 61. Занятие 3.2 -
- 62. Грибковый дерматит При локализованном кандидозе кожи применяют только местную терапию противогрибковыми кремами и мазями: клотримазол, миконазол.
- 63. Пеленочный дерматит Экзогенные и эндогенные ирританты, физические (повышенная температура, трение и влажность пеленок и подгузников), химические
- 64. Эритродермия Лейнера На 3-4-й неделе жизни покраснение и инфильтрация кожи- эритродермии отрубевидное или пластинчатое шелушение, в
- 65. Адипонекроз новорожденных Адипонекроз — очаговый некроз подкожно-жировой клетчатки. В этиологии адипонекроза ведущее значение придаётся охлаждению, гипоксии
- 66. ПСЕВДОФУРУНКУЛЁЗ ФИГНЕРА L 08 Другие местные инфекции кожи и подкожной клетчатки. ЭПИДЕМИОЛОГИЯ инфекция захватывает только отверстие
- 67. L 08 Пиодермия Везикулопустулез Везикулопустулёз — часто встречающееся заболевание новорождённых, характеризующееся воспалительными изменениями в области устьев
- 68. Занятие 3.2 - Пемфигус (пузырчатка новорожденных) КОД ПО МКБ-10 L 00 Синдром стафилококкового поражения кожи в
- 69. Staph Diaper Dermatitis
- 70. Некротическая флегмона новорожденных Острое гнойно – некротическое воспаление подкожно- жировой клетчатки, чаще вызывается золотистым стафилококком ,
- 71. КЛІНІЧНИЙ ПРОТОКОЛ Надання медичної допомоги новонародженим з неонатальними інфекціями В первые часы заболевания на коже -
- 72. Лабораторне та мікробіологічне дослідження (Наказ МОЗ України від 10.05.2007 № 234) Матеріал забирають з дотриманням правил
- 73. Методология обработки пораженных участков / элементов КЛІНІЧНИЙ ПРОТОКОЛ Надання медичної допомоги новонародженим з неонатальними інфекціями промывать
- 74. Наблюдение за ребенком КЛІНІЧНИЙ ПРОТОКОЛ Надання медичної допомоги новонародженим з неонатальними інфекціями Мониторинг симптомов сепсиса «Ухудшение
- 75. Если у ребенка менее 10 пустул / пузырей или они покрывают менее половины тела и у
- 76. Если у ребенка 10 или более пустул/пузырей или они покрывают более половины тела и у ребенка
- 77. При определении флюктуации КЛІНІЧНИЙ ПРОТОКОЛ Надання медичної допомоги новонародженим з неонатальними інфекціями Консультация хирурга [ Д
- 78. Занятие 3.2 - КОД ПО МКБ-10 L 00 Синдром стафилококкового поражения кожи в виде ожогоподобных пузырей
- 79. Наследственный буллезный эпидермолиз - группа пузырных наследственных кожных заболеваний, включающая более 20 моногенных дерматозов.
- 80. Acrodermatitis enteropathica эритематозные эрозий вокруг рта, на конечностях, в промежности. корки волосистой части головы, волосы редкие.
- 81. Neonatal Herpes Simplex
- 82. Neonatal Herpes simplex
- 83. Ichthyosis vulgaris
- 87. Занятие 3.2 - телеангиэктазии формируются под влиянием эстрогенов матери. При плаче они усиливаются, становясь более заметными,
- 88. Винное пятно – венульная дисплазия/гемангиомы
- 89. Капиллярная гемангиома
- 90. Strawberry Hemangioma Age 5 months
- 91. Strawberry Hemangioma Age 2 Years
- 92. Strawberry Hemangioma Age 5 Years
- 93. Multiple Strawberry Hemangiomas
- 94. Cavernous haemangioma Cavernous haemangiomata are deeper, darker in colour and may be relatively large. Both tend
- 95. Mixed Hemangioma
- 96. Capillary haemangioma(at birth) can occur in variety of sizes, locations, and combinations of capillaries & larger
- 97. Cradle Cap
- 98. Gonococcal Conjunctivitis it typically presents in the first few days of life gonococcal conjunctivitis is an
- 99. Cataracts
- 100. CLEFT PALATE only the lateral margins of the palate are visible. Because the mouth is wide
- 101. NEONATAL TEETH This infant's tooth is erupted and is clearly visible. When the tooth is mobile,
- 102. 1/3
- 103. 2/3
- 104. 3/3
- 105. Слюнные железы
- 107. Keratin containing cysts. Normal variant. Seen only in newborns. Located on the raphe of hard and
- 108. Занятие 3.2 - Живот В норме живот округлый, мягкий Пуповина плотно перевязана, сухая, не кровоточит Небольшая
- 109. Umbilical Hernia This is common and usually resolves spontaneously by 18 months. Ensure that the hernia
- 110. Занятие 3.2 - Запалення дна пупкової ранки, пупкового кільця, підшкірної жирової клітковини навколо пупкового кільця, пупкових
- 111. Місцева інфекція пупка Пупок почервонілий і припухлий Почервоніння і припухлість шкіри простягається менш ніж 1 см
- 112. Важка інфекція пупка Шкіра навколо пупка почервоніла і припухла Почервоніння і припухлість шкіри простягається більше, ніж
- 113. Анамнез догляд за пупковим залишком: не відкрито чи закривався пов’язкою відокремлення дитини від матері інвазійні втручання
- 114. Лабораторне та мікробіологічне дослідження (Наказ МОЗ України від 10.05.2007 № 234) Матеріал з пуповини забирають з
- 115. Лікування Дитина з локальною інфекцією при задовільному загальному стані може знаходитися з матір’ю на сумісному перебуванні
- 116. Варто навчити матір здійснювати місцеву обробку пупка. Якщо почервоніння та ущільнення шкіри розповсюджується більше, ніж на
- 117. Призначте оксацилін в комбінації з аміноглікозидом, або цефалоспорини ІІ покоління (цефуроксим) + аміноглікозид, в/в. 4. Виписка
- 118. Занятие 3.2 - Спина Осмотрите спину и позвоночник ребенка на предмет возможных врожденных пороков Spina bifida
- 119. Занятие 3.2 - Spina bifida occulta meningocele Spina bifida Occulta myelomeningocele
- 120. Занятие 3.2 - Sacral hair
- 121. Занятие 3.2 - Lumbar hair tuft & haemangioma
- 122. Занятие 3.2 - Sacral dimple канал, выстланный многослойным плоским эпителием, открывающийся в межягодичной складке у копчика.
- 123. Mongolian Spots
- 124. Занятие 3.2 -
- 125. Занятие 3.2 - Mongolian Spots
- 126. Занятие 3.2 - Половые органы и анус Половые органы Осмотрите на предмет половой двойственности У девочек
- 127. VATER ассоциация Vertebral anomalies - нарушение строения позвонков Anal atresia - атрезия ануса Tracheo Esophageal fistula
- 128. Hydrocoeles
- 129. Паховая грыжа
- 130. Занятие 3.2 - Конечности Оцените движения, размер, симметричность Осмотрите на предмет возможного повреждения плечевого сплетения Осмотрите
- 131. Oedema of the hand It IS common in Turner Syndrome. It is associated with other physical
- 132. Syndactyly If there is fusion of the bone referral is to the hand specialist as above
- 133. NORMAL HAND Usually the babies have 2 creases which do not cross the whole of the
- 134. Transverse Crease It is most characteristic feature in Downs syndrome. It is inherited as familial trait
- 135. Downs synd many infants with Down's syndrome is an increased gap between the great and first
- 136. Занятие 3.2 - Subluxation of the Hip
- 137. Занятие 3.2 - Subluxation of the Hip
- 138. Занятие 3.2 - Ortolani Maneuver: Proper Hand Position
- 139. Занятие 3.2 - Ortolani Maneuver (1)
- 140. Занятие 3.2 - Ortolani Maneuver (2)
- 141. Занятие 3.2 - Barlow Maneuver (1)
- 143. Скачать презентацию
 Балалардағы пародонт аурулары кезіндегі гигиена ролі
Балалардағы пародонт аурулары кезіндегі гигиена ролі Профилактика, диагностика и лечение коронавирусной инфекции 2019-nCoV
Профилактика, диагностика и лечение коронавирусной инфекции 2019-nCoV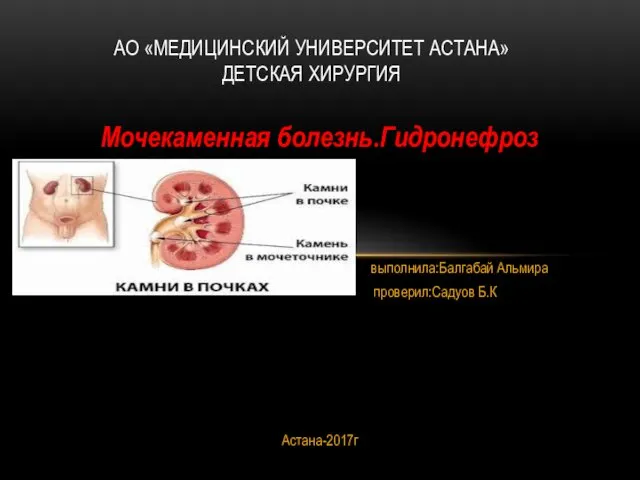 Мочекаменная болезнь. Гидронефроз
Мочекаменная болезнь. Гидронефроз Роль структур ЦНС в регуляции физиологических функций
Роль структур ЦНС в регуляции физиологических функций Наркология
Наркология Компоненты крови: получение и применение
Компоненты крови: получение и применение Стерильные лекарственные формы. Общая характеристика, классификация. Требования к организации производства, правила GMP
Стерильные лекарственные формы. Общая характеристика, классификация. Требования к организации производства, правила GMP Мозг - очищение. Улучшение памяти и нейропластичности
Мозг - очищение. Улучшение памяти и нейропластичности Глаукома жедел немесе созылмалы, біртіндеп үдейтін ем тағайндалмағанда соқырлыққа әкеледі
Глаукома жедел немесе созылмалы, біртіндеп үдейтін ем тағайндалмағанда соқырлыққа әкеледі Питание и здоровье человека
Питание и здоровье человека Патогенез лихорадки. Изменения при лихорадке
Патогенез лихорадки. Изменения при лихорадке Здоровый образ жизни. Медико – профилактическое направление здравоохранения. Виды профилактики
Здоровый образ жизни. Медико – профилактическое направление здравоохранения. Виды профилактики Ми жұлын сұйықтығы. Физиологиялық және патологиялық құрамы
Ми жұлын сұйықтығы. Физиологиялық және патологиялық құрамы Аутоиммунные заболевания ЖКТ
Аутоиммунные заболевания ЖКТ Эпидемиялогиялық белгілері бойынша халық топтарының сырқаттанушылығын талдау нәтижелерін
Эпидемиялогиялық белгілері бойынша халық топтарының сырқаттанушылығын талдау нәтижелерін Қыз балалар гинекологиясының негіздері
Қыз балалар гинекологиясының негіздері Рентген сәулелер
Рентген сәулелер Проект Первая помощь. Образовательная программа волонтеров
Проект Первая помощь. Образовательная программа волонтеров Санитарно-эпидемиологический режим в лечебных учреждениях
Санитарно-эпидемиологический режим в лечебных учреждениях Топографическая анатомия и оперативные вмешательства на голове
Топографическая анатомия и оперативные вмешательства на голове Альбинизм. Типы альбинизма
Альбинизм. Типы альбинизма Гемостаз
Гемостаз Дисфункциональные маточные кровотечения
Дисфункциональные маточные кровотечения Темір таратылуының бұзылысынан дамитын анемиялар
Темір таратылуының бұзылысынан дамитын анемиялар Гипертермический и судорожный синдромы
Гипертермический и судорожный синдромы Искусственные воспоминания
Искусственные воспоминания Sepsis of newborns
Sepsis of newborns Сосудистая хирургия
Сосудистая хирургия