Содержание
- 2. ДЕФИНИЦИИ МКБ-10 Материнская смерть - смерть женщины, обусловленная беременностью (независимо от ее продолжительности и локализации), наступившая
- 3. Смерть, связанная с беременностью, определяется как смерть женщины,наступившая в период беремен-ности или в течение 42 дней
- 4. 1. Смерть, непосредственно связанная с акушерскими причинами - это смерть в результате акушерских осложнений состояния беременности
- 5. Для регистрации акушерской или экстрагенитальной причины материнс-кой смерти по основному заболеванию должны использоваться коды (О00-О99) из
- 6. Поздняя материнская смерть - смерть женщины от непосредственной акушерской причины или причины, косвенно связанной с ней,
- 7. Каждый случай материнской смерти должен быть разобран клинико-экспертной комиссией, созданной на уровне субъекта Российской Федерации (совет
- 8. Приказ Минздравсоцразвития РФ от 23.06.2006 №500 «О совершенствовании учета и анализа случаев материнской смерти в Российской
- 9. Динамика показателя материнской смертности на 100000 живорожденных в СО Структура показателя МС, % Внематочная беременность Аборты
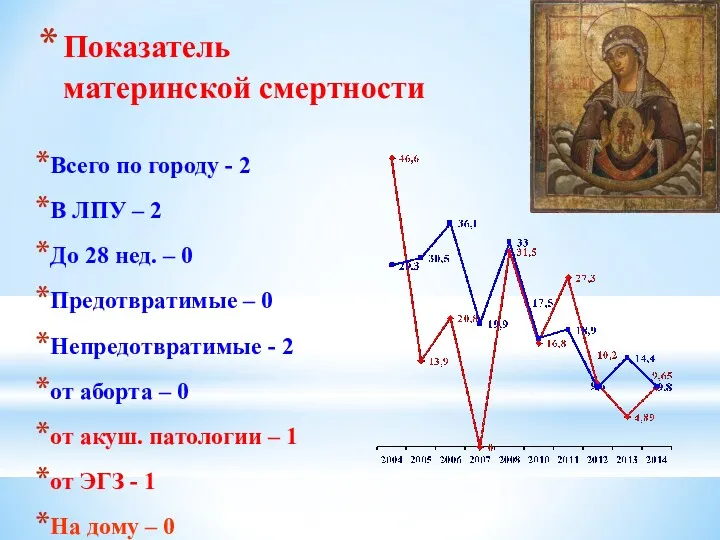
- 10. Показатель материнской смертности Всего по городу - 2 В ЛПУ – 2 До 28 нед. –
- 11. Категории расхождения диагнозов 1 категория - в данном ЛПУ правильный диагноз был невозможен и диагностическая ошибка
- 12. 111 категория - правильный диагноз в данном ЛПУ был возможен и диагностическая ошибка повлекла за собой
- 13. Объективные причины расхождения диагнозов - кратковременность пребывания больной в медицинском учреждении; - трудность диагностики заболевания (использован
- 14. Субъективные причины расхождения диагнозов - недостаточное обследование больной; - недоучет анамнестических данных; - недоучет клинических данных;
- 15. Особенности анализа первичной медицинской документации в случаях материнской смерти 1. Качество наблюдения в женской консультации: -
- 16. 2. Качество оказания медицинской помощи в стационаре - тип учреждения, куда была госпитализирована женщина для лечения
- 17. Анализ смерти женщины от внематочной беременности предусматривает: - время от момента обращения за медицинской помощью до
- 18. Анализ смерти женщины вследствие медицинского аборта должен включать: - полноту и своевременность обследования женщины, в том
- 19. Анализ смерти женщины после аборта, начатого или начавшегося вне ЛПУ и неустановленного характера - обращение по
- 20. Анализ смерти женщины после аборта, начатого или начавшегося вне ЛПУ и неустановленного характера - своевременность осмотра
- 21. Анализ смерти женщин вследствие кровотечений при беременности, в родах и послеродовом периоде - наличие факторов, предрасполагающих
- 22. Анализ смерти женщин вследствие преэклампсии - наличие и характер экстрагенитальной патологии; - своевременность диагностики преэклампсии в
- 23. Анализ смерти вследствие септических осложнений - наличие предрасполагающих факторов: очаг инфекции, длительный безводный промежуток, затяжные роды,
- 24. Анализ смерти вследствие септических осложнений - правильность оценки состояния пациентки при поступлении и своевременность диагностики септического
- 25. Анализ смерти вследствие разрыва матки - разрыв матки произошел в ЛПУ или вне его (дома, при
- 26. Анализ смерти вследствие разрыва матки д). наличие абортов в анамнезе в т.ч. внебольничных; е). воспалительные заболевания
- 27. Анализ смерти вследствие разрыва матки - своевременность диагностики разрыва матки: угрожающего, начавшегося, совершившегося; - транспортировка в
- 28. Анализ смерти вследствие экстрагенитальных заболеваний - своевременность диагностики ЭГЗ в амбулаторно-поликлинических условиях, обеспечение диспансерного наблюдения терапевтом
- 29. ПОКАЗАТЕЛЬ МАТЕРИНСКОЙ СМЕРТНОСТИ Число умерших беременных (с начала беременности), рожениц, родильниц в течение 42 дней после
- 30. Расчет структура материнской смертности Удельный вес умерших от данных причины от общего числа умерших, % Число
- 31. Расчет показателя материнской смертности от отдельных причин Число женщин, умерших от кровотечения МС = - ----------------------------------------------------------
- 32. ЯТРОГЕННЫЕ ПРИЧИНЫ МАТЕРИНСКОЙ СМЕРТНОСТИ 1). Вызванные деятельностью врача анестезиолога-реани-матолога: - осложнения реанимации, неоднократных пункций и катетеризации
- 33. ЯТРОГЕННЫЕ ПРИЧИНЫ МАТЕРИНСКОЙ СМЕРТНОСТИ 2). Вызванные деятельностью врача акушера-гинеколога: - травматическое повреждение органов брюшной полости; -
- 34. Категории предотвратимости причин материнской смертности Предотвратимые летальные исходы - случаи материнской смерти, когда смертельного исхода можно
- 35. Категории предотвратимости причин материнской смертности Условно предотвратимые - случаи, обусловленные объективными и организационными трудностями: территориальная отдаленность
- 36. КРИТЕРИИ КАЧЕСТВА ОКАЗАНИЯ ОКАЗАНИЯ ПОМОЩИ
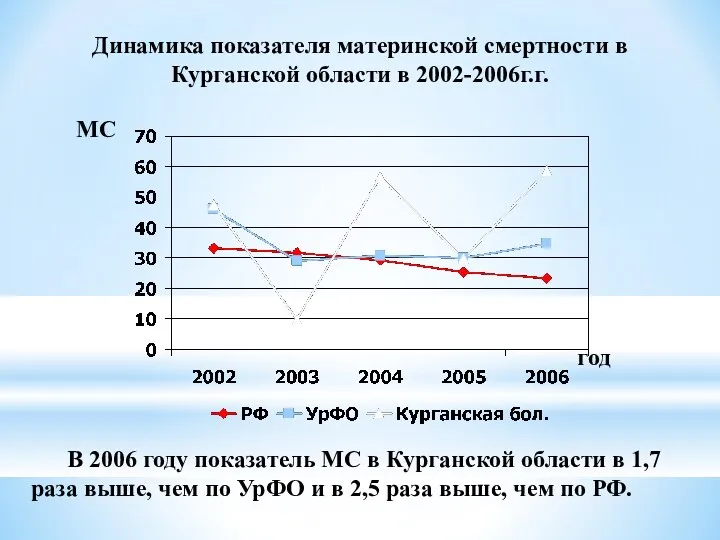
- 37. Динамика показателя материнской смертности в Курганской области в 2002-2006г.г. В 2006 году показатель МС в Курганской
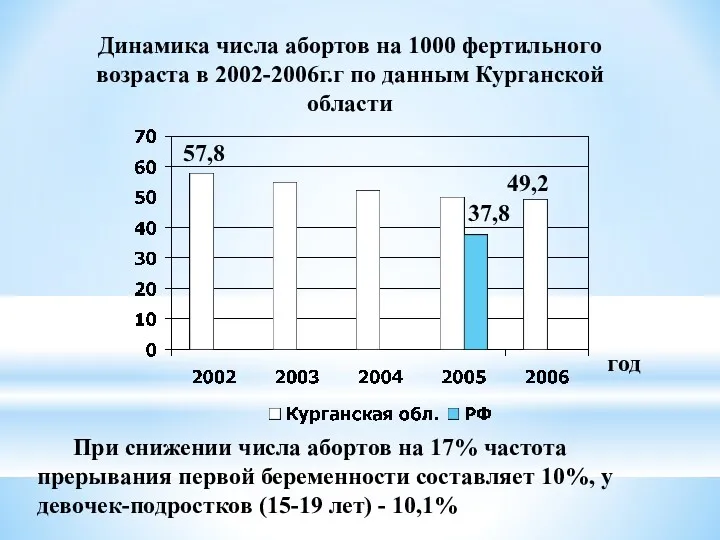
- 38. Динамика числа абортов на 1000 фертильного возраста в 2002-2006г.г по данным Курганской области год 57,8 49,2
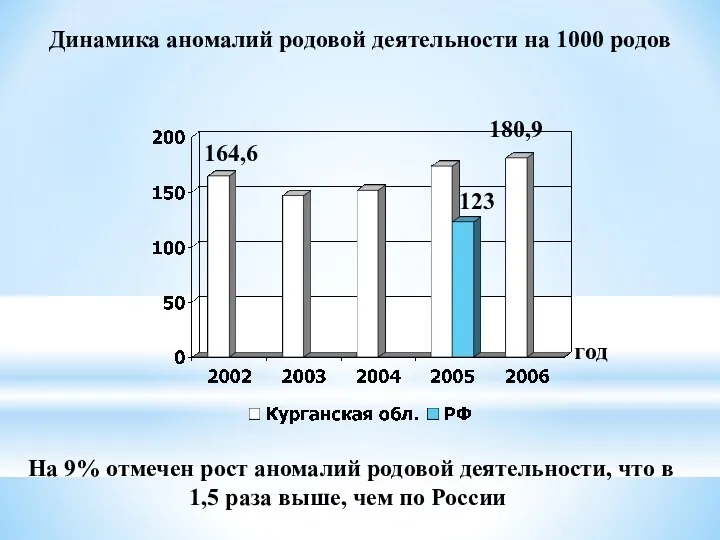
- 39. Динамика аномалий родовой деятельности на 1000 родов 180,9 123 год 164,6 На 9% отмечен рост аномалий
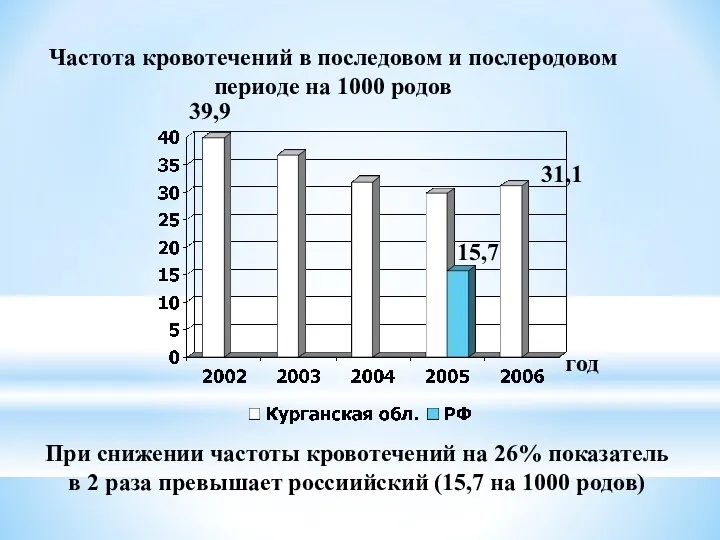
- 40. Частота кровотечений в последовом и послеродовом периоде на 1000 родов год 39,9 31,1 15,7 При снижении
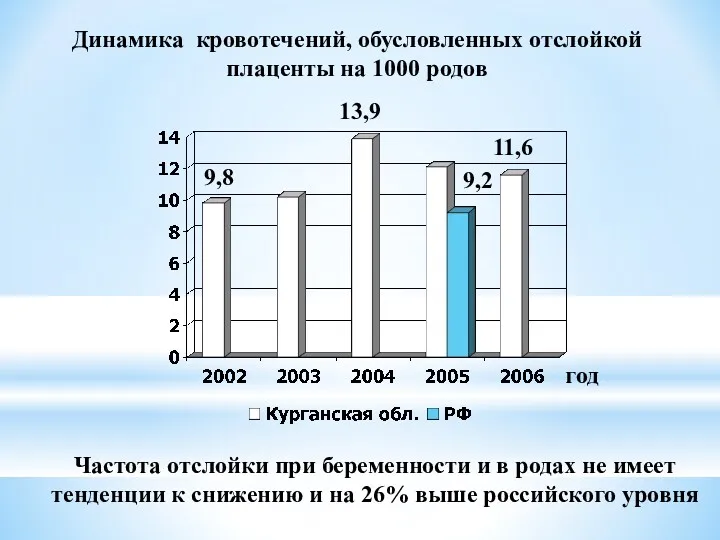
- 41. Динамика кровотечений, обусловленных отслойкой плаценты на 1000 родов год 13,9 11,6 9,2 9,8 Частота отслойки при
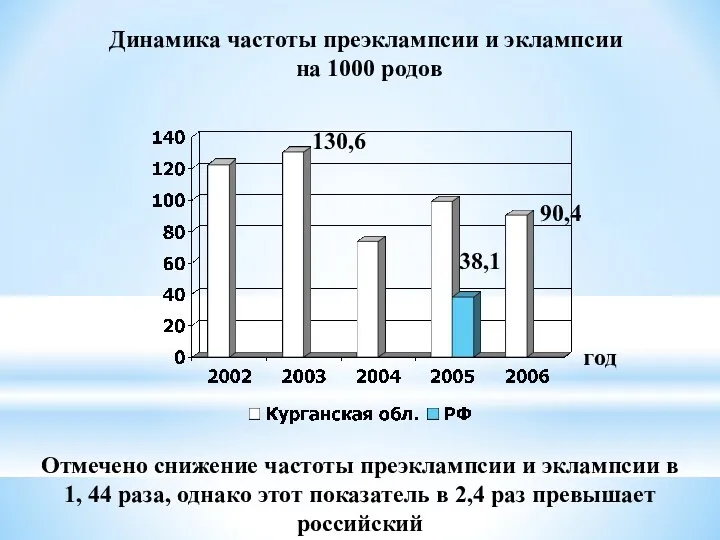
- 42. Динамика частоты преэклампсии и эклампсии на 1000 родов год 38,1 90,4 130,6 Отмечено снижение частоты преэклампсии
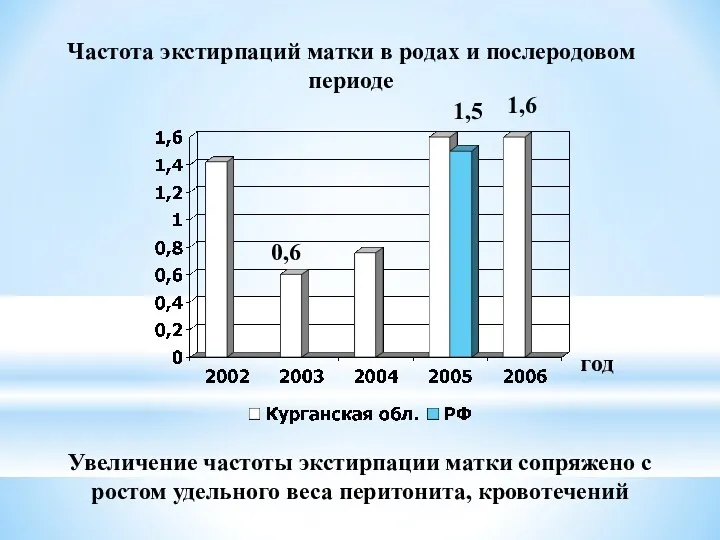
- 43. Частота экстирпаций матки в родах и послеродовом периоде год 1,6 Увеличение частоты экстирпации матки сопряжено с
- 45. Скачать презентацию


































 Саркома Юинга
Саркома Юинга Условно-рефлекторные методы исследования слуха
Условно-рефлекторные методы исследования слуха Группы крови, резус-фактор
Группы крови, резус-фактор Природжені дефекти та деформації ЩЛД у дітей їх профілактика. Сучасні принципи диспансерезації,лікування та реабілітації
Природжені дефекти та деформації ЩЛД у дітей їх профілактика. Сучасні принципи диспансерезації,лікування та реабілітації Язвенная болезнь
Язвенная болезнь Дәрумендер, олардың балалардың дұрыс дамуындағы маңызы, дәрумендерге жас ерекшеліктеріне байланысты физиологиялық мұқтаждығы
Дәрумендер, олардың балалардың дұрыс дамуындағы маңызы, дәрумендерге жас ерекшеліктеріне байланысты физиологиялық мұқтаждығы Мерез. Эпидемиологиясы
Мерез. Эпидемиологиясы Твердые лекарственные формы и их рецептурное оформление
Твердые лекарственные формы и их рецептурное оформление Физиология целенаправленного поведения и организации произвольных движений
Физиология целенаправленного поведения и организации произвольных движений Пневмония у детей
Пневмония у детей Лабораторная и инструментальная диагностика заболеваний органов дыхания
Лабораторная и инструментальная диагностика заболеваний органов дыхания Мышечная топография. Значение топографии мышц для практической медицины
Мышечная топография. Значение топографии мышц для практической медицины Наркомания. Три вида химических веществ, которые вызывают зависимость
Наркомания. Три вида химических веществ, которые вызывают зависимость Черепно-мозговая травма
Черепно-мозговая травма Эндодонтиялық тәжірибеде лазерлі сәулені қолдан
Эндодонтиялық тәжірибеде лазерлі сәулені қолдан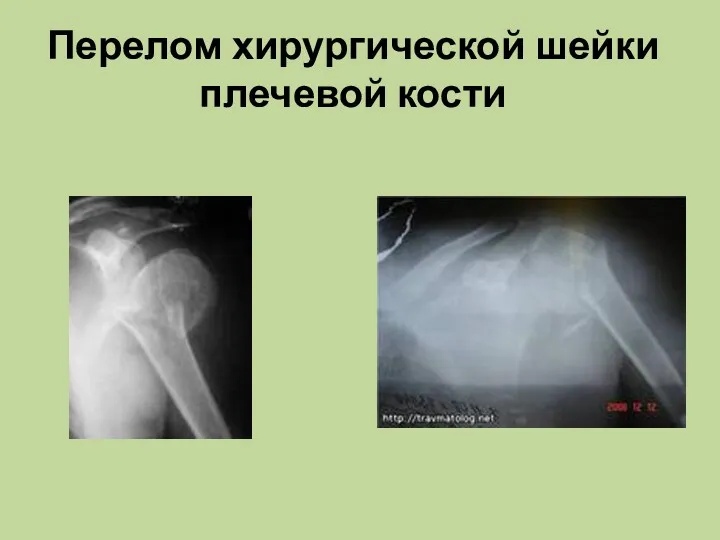 Перелом хирургической шейки плечевой кости
Перелом хирургической шейки плечевой кости Сестринский процесс при нейрохирургических операциях, операциях на сосудах, урологических операций
Сестринский процесс при нейрохирургических операциях, операциях на сосудах, урологических операций Анемии
Анемии Пациент пен отбасы мүшелерін реабилитациялық тәсілдерге үйрету
Пациент пен отбасы мүшелерін реабилитациялық тәсілдерге үйрету Hardening - a factor of strengthening and maintaining the health of children
Hardening - a factor of strengthening and maintaining the health of children Оптическая когерентная томография в оценке структурных изменений сетчатки глаза у пациентов с ко-инфекцией (ВИЧ/туберкулез)
Оптическая когерентная томография в оценке структурных изменений сетчатки глаза у пациентов с ко-инфекцией (ВИЧ/туберкулез) Классификация дефектов зубных рядов. Показания к применению несъемных мостовидных протезов
Классификация дефектов зубных рядов. Показания к применению несъемных мостовидных протезов Манифестация скрытой формы болезни Грейвса у больной с пароксизмальной формой фибрилляции предсердий
Манифестация скрытой формы болезни Грейвса у больной с пароксизмальной формой фибрилляции предсердий Инфекционный мононуклеоз
Инфекционный мононуклеоз Задержка полового созревания центрального генеза
Задержка полового созревания центрального генеза Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) Гормональные препараты
Гормональные препараты Ұрықтың антенатальды қорғауы. Ұрықтың даму ақауларының пренатальды диагностикасы
Ұрықтың антенатальды қорғауы. Ұрықтың даму ақауларының пренатальды диагностикасы